Спондилолистез (spon + dee + lo + lis + thee + sis) является патологией позвоночника, при которой один из позвонков скользит вперед или назад по отношению к соседнему позвонку. Проскальзывание верхнего позвонка вперед по отношению к нижележащему называется антеролистезом, а проскальзывание назад называется ретролистез.
Спондилолистез (смещение позвонка) может приводить к деформации позвоночника, а также к сужению позвоночного канала (центральный спинальный стеноз) или компрессии выходящих нервных корешков (фораминальный стеноз).
Спондилолистез, чаще всего, встречается в нижней части спины (поясничном отделе позвоночника), но может также встречаться в грудном и шейном отделах. Лечение смещения позвонков будет зависеть от степени нарушения биомеханики позвоночника и воздействия на близлежащие нервные структуры и может быть как консервативным ,так и оперативным .
Причины спондилолистеза (смещения позвонка)
Спондилолистез имеет несколько основных причин. Врачи разработали систему классификации, основанную на различных причинах спондилолистеза.
Тип I: Он также называется диспластическим или врожденным спондилолистезом. Таким образом, спондилолистез I типа является дефектом суставных отростков позвонка. Этот дефект обычно возникает в области соединения поясничного отдела позвоночника и крестца : область L5-S1. Дефект приводит к тому, что позвонок L5 соскальзывает вперед по отношению к крестцу.
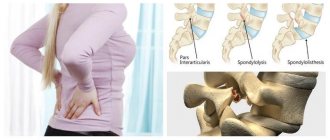
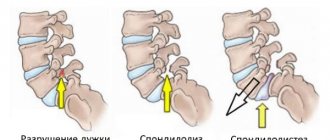
Тип II: также называется истмическим — это наиболее распространенный тип спондилолистеза. При спондилолистезе II типа существует проблема с pars interarticularis, определенной областью позвонка. . Isthmic spondylolisthesis разделяется дальше на подтипы:
- Тип II A: Гимнасты, тяжелоатлеты и футболисты особенно подвержены этому виду спондилолистеза. Этот тип смещения позвонков обусловлен множественными микроразрушениями в области pars interarticularis , которые возникают из-за гиперэкстензии и чрезмерных нагрузок. Дужки позвонков при типе II A полностью ломаются.
- Тип II B: Этот тип также вызван микроразрушениями. Разница, однако, состоит в том, что дужки не ломаются полностью. Вместо этого, происходит рост костных тканей и по мере регенерации дужки вытягиваются . Более длинные дужки могут заставить позвонок продвигаться вперед.
- Тип II C: Как и тип II A, этот тип имеет полный перелом и вызван острой травмой. Например, удар в автокатастрофе может разрушить дужки.
Перелом дужки может привести к появлению подвижной части кости; отсоединенный нижний суставной отросток может перемещаться. Этот фрагмент кости, также называемый фрагментом Гилла, может ущемить нервный корешок, и нередко требуется оперативное удаление костного отломка.
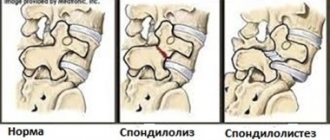
Проблемы с pars interarticularis также можно назвать спондилолизом. Слово похоже на спондилолистез, и они несколько связаны между собой. Микроразрушения в pars interarticularis – часто возникают у гимнастов, футболистов и тяжелоатлетов, — это форма спондилолиза. Переломы дужек называются спондилолизом; если позвонок проскальзывает вперед, потому что он не удерживается на месте должным образом, то это называется спондилолистез.
Тип III: Старение также может вызывать спондилолистез. Когда человек стареет, то происходит дегенерация структур позвоночника. Обычно, в первую очередь, деградируют межпозвонковые диски. Чем старше человек , тем меньше воды и протеогликанов в дисках — и это приводит к уменьшению амортизационных функций дисков . Диски становятся тоньше и увеличивается нагрузка на фасеточные суставы . Суставы становятся гипермобильными, и в итоге позвонок может скользить вперед, потому что фасеточные суставы не могут эффективно удерживать позвонок на месте . Типичный дегенеративный спондилолистез обычно развивается в области L4-L5 и чаще встречается у женщин старше 50 лет.
Тип IV: Подобно типу II C, тип IV включает перелом. Тем не менее, это перелом любой другой части позвонка, отличной от pars interarticularis. Например, могут разрушаться фасеточные суставы, отделяя переднюю, часть позвонка от задней части.
Тип V: Опухоли в позвоночнике также могут вызывать спондилолистез, поскольку они ослабляют кости и могут вызывать переломы, которые разделяют на части позвонок, что приводит к нестабильности и потенциальному скольжению (смещению).
Тип VI: развивается после оперативного лечения на позвоночнике. Он также известен как ятрогенный спондилолистез, и обычно связан с послеоперационной нестабильностью двигательных сегментов позвоночника
Почему смещаются диски?
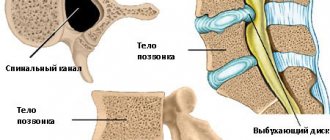
Одним из факторов такой проблемы может стать деформация позвоночных дисков, когда пульпозное ядро выпадает из пространства между позвонками и создает компрессию на нервные окончания.
Смещение межпозвоночной структуры происходит по нескольким причинам:
- дегенерационные процессы в тканях хряща, фиброзного кольца и позвонковых костей;
- резкие неаккуратные движения, при подъеме тяжелый предметов, неудобных наклонах;
- ослабленные мышцы из-за гиподинамии, сбоя в метаболизме и дефиците витаминов и микроэлементов;
- возрастные изменения, приводящие к усыханию фиброкольца и кривизне позвоночника;
- наличие кисты или опухоли;
- в результате травм, ударов или воспалений.
Симптомы спондилолистеза
Симптомы спондилолистеза при незначительном механическом нарушении расположения позвонка могут ограничиваться дискомфортом после физических нагрузок.
По мере смещения позвонка возникают условия для компрессионного воздействия на спинной мозг (при антеролистезе) и на нервные корешки (ретролистезе). Механическое воздействие на нервные структуры может приводить к появлению симптомов компрессии спинного мозга или корешков.
При выраженной компрессии спинного мозга могут появиться такие серьезные осложнения, как синдром конского хвоста, который требует экстренного хирургического вмешательства.
Чаще всего, при спондилолистезе появляются следующие симптомы:
- Боль в пояснице (шее) усиливается при повороте или сгибании
- Боль в руках или ногах
- Боль, которая проходит по задней части ноги, боль в ягодицах
- Слабость в ногах, руках
- Покалывание или онемение в конечностях
- Дискомфорт в мышцах
- Мышечные спазмы
- Трудность при ходьбе
- Нарушения функций мочевого пузыря и кишечника (при синдроме конского хвоста)
Чем опасно смещение позвоночного диска в пояснице
Смещение позвонков поясницы – это опасное состояние, которое в тяжелых случаях может привести к параличу нижних конечностей, нарушению работы внутренних органов брюшной полости и малого таза.
Внутри позвоночного столба располагается спинномозговой канал. Это вместилище для спинного мозга – центральной части вегетативной нервной системы, управляющей функциями всего тела человека. При поражении спинного мозга возникает нарушение иннервации. Это может вызвать паралич кишечника, нарушение отделения мочи, парез мышц нижних конечностей. Но чаще всего смещение дисков в пояснице не приводит к таким катастрофическим последствиям. И это еще хуже для здоровья пациента.
Например, если произошло серьезное смещение диска с парезом нижних конечностей, то медицинская помощь будет оказана своевременно, пациент будет вынужден за ней обратиться. Если же смещение незначительное, то и клинические проявления могут быть вполне «терпимыми». В этой ситуации пациенты месяцами не обращаются за помощью. А между тем у них происходит серьезная патологическая перестройка на фоне ишемии спинного мозга. Начинается процесс постепенно дистрофии нервного волокна. В будущем это приведет к непредсказуемым последствиям. Могут возникать тотальные нарушения иннервации, наблюдается нарушение работы всех внутренних органов брюшной полости. Самое серьезное и распространенное осложнение – нарушение тонуса сосудистого русла нижних конечностей и полости малого таза.
У мужчин подобное смещение позвоночного диска в пояснице часто приводит к нарушению эрекции, импотенции, развитию атеросклероза и облитерирующего эндартериита нижних конечностей. У женщин подобная патология может спровоцировать образование геморроидальных узлов в заднем проходе, развитие варикозного расширения вен нижних конечностей, опущение внутренних органов малого таза.
Диагностика смещения позвонков
Как правило, на основании осмотра пациента невозможно получить визуальные признаки спондилолистеза (смещения позвонка).
Пациенты обычно жалуются на боль в спине и эпизодические боли в ногах или руках. Смещение позвонков (спондилолистез) часто может вызывать мышечные спазмы или скованность в сухожилиях харм стринга.
Диагноз смещения позвонков легко устанавливается с помощью простых рентгенограмм. Боковой рентгеновский снимок может четко показать наличие соскальзывания одного позвонка по отношению к другому.
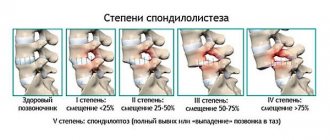
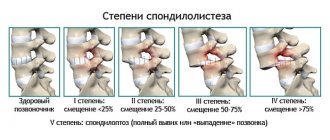
Спондилолистез оценивается в процентах от смещения позвонка по сравнению с соседним позвонком.
- Степень I — это смещение до 25%.
- Степень II составляет от 26% до 50%.
- Степень III составляет от 51% до 75%.
- Степень IV составляет от 76% до 100%.
- Степень V или спондилоптоз возникает, когда позвонок полностью выпал с подлежащего позвонка.
Если у пациента есть жалобы на боль, онемение, покалывание или слабость в ногах, врач может назначить дополнительные исследования. Эти симптомы могут быть вызваны стенозом или сужением фораминальных отверстий и компрессии нервных корешков. КТ или МРТ может помочь выявить компрессию нервов, связанную со смещением позвонка . Иногда ПЭТ сканирование может помочь определить, активна ли кость в месте дефекта. Это может помочь в выборе тактики лечения.
Замена (протезирование) диска шейного отдела
Натуральные сегменты верхнего отдела имеют самые мелкие формы и отличаются большей мобильностью, так природа устроила наш позвоночник для его гармоничной работы. Поэтому у шейного диска-аналога размеры меньше, а потенциал подвижности выше, чем у поясничного. На шейном отделе замена межпозвоночного компонента выполняется через переднешейный доступ. Показания, противопоказания, анестезиологическое обеспечение, интраоперационный контроль аналогичны протезированию люмбальных структур. Опишем главные технические моменты хирургической процедуры по вживлению цервикальных эндопротезов.
Рентген после операции.
- Хирург аккуратно рассекает по вертикали мягкие ткани с передней стороны шеи. Длина разреза – 3,5-5 см.
- Важные образования шеи очень бережно сдвигаются в сторону. Напоминаем, что все действия врач совершает, используя мощное оптическое и рентгенологическое оборудование, а именно, микроскоп с многократным увеличением (до 50 раз) и аппарат томографии.
- Подход к позвонкам и диску освобожден, рана зафиксирована микрохирургическим расширителем. Теперь проводится полное извлечение по способу микродискэктомии проблемного С-диска.
- После выполненной тотальной эктомии диска кости позвонков проходят подготовку для установки имплант-системы.
- В освобожденное от хрящевой ткани место на подготовленные грани позвонков крепится имплантат. Имплантированное изделие проверяется на качество фиксации, функциональность.
- На завершающем этапе рану закрывают при помощи хирургических нитей, применяя подкожную технологию наложения шва. Когда рана заживет, след от операции будет едва заметным.
Активизировать пациента положено в ближайшее время – через несколько часов в этот же день или на следующие сутки. Так как манипуляции проводились в районе шеи, необходимо будет соблюдать особенную диету, в первые сутки пациент только пьет, затем включают пюреобразные негустые блюда.
Сразу после операции.
Лечение смещения позвонков
- Первоначальное лечение спондилолистеза (смещения позвонков) является консервативным и основано на симптомах.
- Небольшой период отдыха или избегание таких видов деятельности, как подъем тяжестей, сгибание и легкая атлетика, может помочь уменьшить симптомы.
- Физическая терапия может помочь увеличить диапазон движений в поясничном или шейном отделах позвоночника, снять мышечный спазм и усилить мышечный корсет.
Программа физической терапии является одним из наиболее эффективных методов лечения спондилолистеза по двум основным причинам: (1) Она может помочь укрепить мышцы, которые поддерживают позвоночник, и (2) она может научить пациента, как сохранить функциональность позвоночника и предотвратить дальнейшее прогрессирование смещения позвонка.
Физическая терапия включает как пассивные, так и активные методы лечения.
- Пассивные процедуры помогают расслабить тело. Их называют пассивными, потому что пациент не принимает активного участия. Программа физической терапии может начинаться с пассивного лечения, чтобы дать возможность организму исцелиться, особенно если у пациента есть переломы pars interarticularis.
- Но основной задачей физической терапии является активное лечение. Это терапевтические упражнения, которые укрепляют тело и помогают предотвратить повторение возможных болей, связанных со смещением позвонка.
Пассивное лечение
Врач может назначить пассивные процедуры, такие как:
- Глубокий массаж тканей: этот метод направлен на снятие спазма и хронического мышечного напряжения, которое возникает из-за адаптации организма к нарушениям биомеханики, связанным со смещением позвонка.
- Горячая и холодная терапия: чередование горячей и холодной терапии. Используя тепло, можно добиться притока крови в определенную область и повышенный приток крови приносит больше кислорода и питательных веществ в эту область. Кровь также необходима для удаления побочных продуктов, создаваемых мышечными спазмами, а также помогает заживлению.
- Холодная терапия, также называемая криотерапией, замедляет кровообращение, помогает уменьшить воспаление, мышечные спазмы и боль. Для криотерапии можно использовать пакетики со льдом, но в настоящее время для охлаждения тканей используется специальная физиотерапевтическая аппаратная методика — криотерапия.
- TENS ( чрескожная электрическая нервная стимуляция): TENS помогает уменьшить мышечные спазмы и это также может увеличить выработку эндорфинов, естественных болеутоляющих средств.
- Ультразвук: Увеличивая циркуляцию крови, ультразвук помогает уменьшить мышечные спазмы, отек, скованность и боль. Звуковые волны проникают глубоко в мышечные ткани, создавая тепло, которое усиливает кровообращение и заживление.
Активные методы лечения
В активной части физической терапии врач ЛФК научит пациента различным упражнениям, чтобы улучшить гибкость, силу, стабильность позвоночного столба и восстановить диапазон движений. Программа физических упражнений ( ЛФК) индивидуализирована ,с учетом здоровья и истории болезни . Упражнения для одного пациента могут не подходить для другого человека со спондилолистезом. Таким образом, врач ЛФК подбирает для каждого пациента индивидуальную программу упражнений и задачей комплекса упражнений является создание мышечного корсета, который возьмет на себя компенсацию нарушений биомеханики связанных со смещением позвонка.
При необходимости пациент получает у врача ЛФК информацию, как исправить свою осанку и включить эргономические принципы в повседневную деятельность. Все это является частью аспекта физического самообслуживания или самолечения: посредством физической терапии пациент изучает хорошие привычки и принципы, которые позволяют лучше заботиться о теле.
Виды смещений и их причины
Смещенный позвонок может изменять положение относительно соседнего либо оставаться в прежнем состоянии. Первый вариант характерен для нестабильного смещения. Позвонок может соскальзывать вбок, вперед. При стабильном же смещении сместившийся позвонок не сдвигается.
Смещение в пояснице могут вызывать разные факторы:
- Дефект дужек и врожденные нарушения в позвоночнике.
- Травмы, чрезмерные нагрузки, изнурительные тренировки.
- Сколиоз.
- Опухоли, артрозы.
- Малоподвижный образ жизни.
Межпозвоночные диски зачастую смещаются именно после трав или тяжелого физического труда. Патология — нередкий спутник профессиональных спортсменов. Чаще спондилолистез встречается у мужчин.
Хирургическое лечение смещения позвонков (спондилолистеза)
Хирургическое лечение может быть рекомендовано при выраженном смещении позвонка или отсутствие эффекта от консервативного лечения.
Вид операции зависит от типа спондилолистеза. Пациентам с истмическим спондилолистезом может проведено хирургическое восстановление дефектной части позвонка. Если сканирование МРТ или ПЭТ-сканирование показывает, что кость активна в месте дефекта, то при реконструкции дужек она восстановится . Эта операция включает в себя удаление любой рубцовой ткани из дефекта и размещение в этой области костного трансплантата с последующей фиксацией винтами .
При наличии признаков компрессии нервных структур, операция может включать декомпрессию, необходимую для создания большего пространства для выхода нервных корешков из позвоночника. Декомпрессия часто сочетается со слиянием позвонков , которое может быть выполнено либо с помощью винтов, либо без них. В некоторых случаях позвонки возвращаются в нормальное положение до выполнения слияния, а в других случаях только слияние позволяет устранить смещение позвонка. Исходы и восстановление после операции зависят от полноценной программы реабилитации .
Симптомы смещения дисков позвоночника поясничного отдела
Первые симптомы смещения дисков поясничного отдела можно заметить в момент нарушения их физиологического положения. Это может быть резкая боль, ощущение скованности, невозможность совершить то или иное движение. Чаще всего патология провоцируется неловким движением, например, разворотом туловища. Возможно смещение при попытке поднять непривычно тяжелый груз.
В дальнейшем клинические симптомы смещения дисков позвоночника поясничного отдела подразделяются на воспалительные, компенсаторные и неврологические. К компенсаторным признакам относится чрезмерное натяжение мышц в области поражения. К воспалительным процессам можно отнести покраснение кожных покровов, местное повышение температуры и отечность подкожной клетчатки.
На первый план при смещении зачастую выходят неврологические проявления:
- онемение отдельных участков поясницы, ягодиц, бедер и голеней (зависит от степени компрессии и сегмента сдавления в твердой оболочке спинного мозга);
- появление парестезий (покалывания, ощущение ползающих мурашек, зуд);
- снижение мышечной силы в нижних конечностях;
- быстрая усталость ног при привычных физических нагрузках;
- изменение цвета кожных покровов (бледность на фоне нарушения сосудистого тонуса);
- снижение массы мышц и их атрофия, что сказывается на внешнем виде нижней конечности;
- постоянное ощущение холода на пораженном участке;
- нарушение процесса мочеиспускания и опорожнения кишечника.
При появлении подобных клинических симптомов следует незамедлительно обратиться к врачу неврологу или вертебрологу. Он проведет осмотр и назначит рентгенографическое исследование. На снимке будут видны лишь косвенные признаки. Для установки точного диагноза требуется проведение МРТ. В ходе этого исследования врач сможет оценить положение межпозвоночных дисков, их состояние и степень компрессии твердых оболочек спинного мозга.
Осложнения и прогноз спондилолистеза
Осложнения смещения позвонков (спондилолистеза) включают хроническую боль в нижней части спины или ногах, а также онемение, покалывание или слабость в ногах. Серьезная компрессия нервов может вызвать проблемы с контролем кишечника или мочевого пузыря, но это осложнение встречается очень редко.
Прогноз для пациентов со спондилолистезом хороший. Большинство пациентов хорошо реагируют на консервативное лечение.
При наличии серьезных симптомов, операция может помочь облегчить симптоматику за счет декомпрессии нервных структур.
Осложнения заболевания
В результате смещения позвонков происходит сдавливание межпозвонкового диска с последующим его полным разрушением, появлением межпозвоночной грыжи и ущемлением нервов.
На последних стадиях заболевания в патологический процесс включается спинной мозг с отходящими от него нервными корешками, в результате чего начинаются невыносимые боли. В зависимости от локализации смещения наблюдаются нарушения в работе других органов.
- Запущенное смещение в шейном отделе – путь к гипертонии, амнезии, слепоте, глухоте, невралгиям, прогрессированию заболеваний лор-органов, сбою в работе щитовидной железы.
- При спондилолистезе пояснично-крестцового отдела позвоночника лечения потребуют органы малого таза (одна из причин бесплодия), мочеполовая система, кишечник.
- При смещении грудных позвонков развивается астма, обостряется хронический бронхит и пневмония. Начинаются патологии в работе сердечной мышцы и пищеварения, развивается язва, гастрит, панкреатит, дуоденит и пиелонефрит.