Суставы не имеют прямого кровоснабжения. Их питание обеспечивает синовиальная жидкость. Это густое, но эластичное вещество, уменьшающее трение и предотвращающее изнашивание хрящей. Недостаток жидкости в коленном суставе приводит к ухудшению функций ОДА в целом. Возникает поскрипывание, пощелкивание, утренняя скованность. Со временем развиваются интенсивные боли в колене, нарастают дегенеративные изменения. Без своевременного лечения человек испытывает трудности передвижения. Существенно ухудшается качество жизни, вплоть до инвалидности.
Жидкость в коленном суставе: причины и лечение
Коленный диартроз – второй, после тазобедренного, по размеру и важности в теле человека. При передвижениях он принимает на себя весь вес тела, потому подвержен изнашиванию, разрушению и травмам, как никакой другой. Травматологи ежедневно сталкиваются с проблемами колен у пациентов, спровоцированных болезнями и повреждениями, нагрузками и падениями. Одной из серьезных проблем считается синовит – собирание выпота в полости диартроза. А если есть дополнительно припухлость, боль и отечность — можно с полной уверенностью сказать, что в нем накопилась избыточная суставная жидкость. Сам специальный термин «синовит» происходит от непосредственного названия смазочной гущи суставов – синовии. Причисляется к довольно опасным нарушениям, и при нем лучше не откладывать визит в клинику. Не помешает разобраться, из-за чего возникает синовит, как с ним бороться, какие меры применять и он это грозит.
Классификация
Жидкость, скапливаемая в суставной полости, может быть классифицирована по своему характеру на экссудат и транссудат. Соответственно, экссудат связан с протеканием воспалительных процессов и бывает нескольких видов:
- Серозный.
- Гнойный.
- Геморрагический.
- Хилезный.
Транссудат образуется по иным причинам, не имеющим отношения к воспалению, но связанным с нарушением кровообращения и прочими отклонениями.
Признаки того, что в конечностях накапливается синовиальная масса
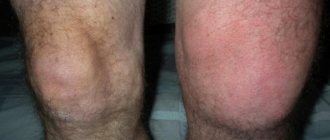
Если собирается жидкость в коленном суставе, симптомы разнятся в зависимости от того, какой болезнью синовит вызван. Но существуют так называемые общие симптомы:
- опухлости в области диартроза различной степени;
- покраснение;
- местный отек;
- рост размера колена относительно второго;
- боль различного характера;
- ограничение движения, становится сложно и больно шевелить ногой;
- уплотнение, прощупываемое в области сочленения; в подколенной области;
- температура;
- озноб.
Конечно, невозможно определить синовит по трем последним признакам. Они принимаются во внимание только, если есть другие, более «приближенные» к колену – местный отек, припухлость и т.д. Признаки этой патологии имеют обыкновение проявляться не сразу после травмы или заболевания, а спустя несколько часов или даже дней.
Комплексный подход
Нехватка жидкости в суставе – тревожное явление. Состояние требует срочного вмешательства. Специалисты нашей клиники проведут тщательную диагностику и разработают индивидуальную программу для каждого пациента. В своей работе мы руководствуемся только инновационными знаниями и методиками. Среди процедур:
- PRP-терапия;
- иглоукалывание;
- аппаратная физиотерапия;
- суставная пункция (по показаниям).
Темы
Суставы, Боли, Методы лечения Дата публикации: 02.02.2020 Дата обновления: 02.02.2020
Оценка читателей
Рейтинг: 5 / 5 (1)
Причины, по которым может развиваться синовит
Конечности часто травмируются и страдают от избыточных нагрузок различного происхождения. И на некоторые ранения они реагируют скоплением жидкости в коленном суставе. Лечение будет зависеть от того, что именно вызвало синовит. Среди травматологических первопричин его образования: переломы составляющих сочленения, разрывы или другие повреждения связок диартроза, внутреннее кровоизлияние в нем, травма мениска. Болезни, вызывающие накоплениесиновия могут быть следующие:
- артрит
– воспаление диартроза, вызванное его травмированием, инфекцией, иммунным нарушением, перманентными нагрузками, психической травмой. Зачастую возникает у людей с лишним весом, малоподвижных, неправильно питающихся и живущих в экологически неблагоприятных районах; - бурсит
– возникает после травмы и инфицирования. При бурсите воспаляется синовиальная сумка, дисфункция которой и вызывает накопление выпота. Бурситом чаще страдают те, кто по профессии часто и много нагружает определенные группы диартрозов; - артроз
– возникает как следствие естественного старения или полученной травмы. Бывает две стадии артроза: первая – когда объем смазочной массы снижается и сустав страдает от ее недостаточности, и вторая – когда объем наоборот чрезмерно увеличивается и влечет за собой припухлость пораженного места.
Воспалительные процессы, влекущие за собой накопление воды, могут быть трех типов:
- Иммунные.
Избыток вырабатывающейся жидкости появляется из-за поражения соединительных тканей.
Гнойные.
Отрицательные микроорганизмы проникают в диартроз и там начинают множиться. Кроме того, причиной гнойного поражения иногда становятся проникающие локальные ранения.
Асептические.
При них в синовии нет гнойных элементов и патогенных организмов. Появляются такие воспаления как результат ранения колена, распространения по организму острой вирусной инфекции, реактивного артрита, излишнего переохлаждения. А так же может быть последствием накопления продуктов обмена веществ в суставной сумке.
Диагностика
Для постановки диагноза недостаточно простого осмотра врача. Впрочем, сбор анамнеза и пальпация позволяют специалисту сделать предварительные выводы. Состояние предполагает комплекс исследований, включающий инструментальные и лабораторные методики.
Для оценки повреждения суставной капсулы и коленного сустава используют:
- Клинико-лабораторную диагностику
. Определение уровня лейкоцитов, а также выделение С-реактивного белка, позволяют выявить факт воспаления, установить его интенсивность. Дополнительно показаны специфические исследования: на ревматоидный артрит (АЦЦП, ревматоидный фактор), на болезнь Бехтерева (HLA-27B) и другие. Показаны общие пробы крови и мочи. - Рентген
. Позволяет исследовать состояние колен и выявить некоторые первопричины: сакроилеит, остеопороз, артрит. В большинстве случаев рентгенографии не хватает для получения корректного результата. Результат не содержит данных о мягких тканях. - Ультразвуковая диагностика
. Безопасный неинвазивный метод, позволяющий изучить сустав, связки, хрящи и синовиальные сумки. Позволяет обнаружить патологии на ранних стадиях. - МРТ сустава
. Преимуществом методики является оценка состояния КС не только снаружи, но и изнутри. Имеет минимальный перечень противопоказаний. Считается наиболее информативным инструментом диагностики. - КТ
. Позволяет получить точное изображение, превосходящее рентгеновские снимки. Для объективности результата иногда проводится с контрастированием. Введение контрастного вещества помогает обнаружить даже небольшие изменения. - Гониометрия
. Позволяет оценить амплитуду движения сустава, изменившуюся из-за нехватки, отсутствия жидкости.
Какую роль выполняет синовия?
В коленке есть синовиальная мембрана – крепкая и непроницаемая субстанция, которая обволакивает и устилает костные ткани и сухожилия. Синовиальная масса в коленном диартрозе исполняет роль предохранителя от старения и быстрого изнашивания за счет постоянного трения. Клетки мембраны секретируют эту жидкость и она покрывает всю поверхность диартроза и препятствует перетиранию его элементов. Если этой смазки много или, наоборот, мало, это считается патологией. Важно: любые нарушения в выработке суставного секрета могут быть плачевными для здоровья диартроза и требуют сиюминутного лечения.
К чему готовиться: бывают ли осложнения
Средства на основе гиалуроновой кислоты иногда вызывают нежелательные реакции:
- зуд и жар в месте инъекции;
- раздражение кожи;
- крапивница;
- припухлость мягких надсуставных тканей;
- болезненность в близлежащих мышцах;
- онемение и покалывание в конечности (при лечении гонартроза);
- местные воспалительные реакции;
- редко – анафилактический шок.
Каждый организм реагирует на терапию индивидуально, поэтому невозможно быть на 100 % уверенным в успехе лечения. Инъекции должны проводиться в условиях медкабинета, под наблюдением специалиста. Процедура технически отличается от стандартных внутримышечных инъекций и выполняется под контролем УЗИ. Делать ее должен ревматолог или травматолог-ортопед, имеющий соответствующие навыки.
Протезы чаще всего вводятся в коленные, тазобедренные и плечевые суставы
Что делать, если скопился выпот, как лечить?
В первую очередь следует учесть, что какой бы ни была причина того, что накапливается вода, оздоровление не ограничивается только приемом таблеток или только оперативным вмешательством. Всегда производится комплексное оздоровление для достижения наиболее благоприятного результата. На данный момент предлагается два направления устранения проблемы — это операция и консервативный метод. Консервативный (нехирургический) метод – это лечение таблетками и БАДами, мануальная терапия, массажи, лечебная физкультура. На основе оценки врачом степени сложности и запущенности заболевания, прописывается подходящий из этих двух метод. Даже если будет предложено хирургическое вмешательство, ей может предшествовать консервативное, направленное на снятие болей и купирование воспаления, при наличии которых нельзя начинать оперативные мероприятия. После операции обычно назначаются массажи, лечебная физкультура и витаминная поддержка, которые способствуют разрабатыванию сустава, формированию общего и местного иммунитета и налаживанию обменных процессов в тканях. Само вмешательство происходит следующим образом:
- 1. В проблемный диартроз вводится специально предназначенная игла. 2. С помощью иглы и шприца происходит удаление скопившейся биомассы из области колена. 3. После этого вводится лекарственное вещество. Это делается для того, чтобы избежать попадания инфекции и развития воспаления. Обычно такая процедура проводится без применения наркоза.
Консервативный метод проводится с привлечением иммуностимулирующей терапии, противовоспалительной терапии, рефлексотерапии, физиотерапии, массажа и мануальной терапии, лечебных упражнений. Иммуностимулирующая терапия заключается в приеме курса специальных препаратов, укрепляющих иммунитет, витаминных комплексов, кальция и общеукрепляющих медикаментов. Противовоспалительная терапия состоит из курса препаратов в зависимости от причин, вызвавших заболевание и применения местных лечебных средств – гелей и мазей, препятствующих воспалению. Так же при необходимости может назначаться фармакопунктура. Рефлексотерапия, или акупунктура, это воздействие на очаги заболевания методом иглоукалывания, при котором стимулируются биологически активные точки организма. Рефлексотерапия эффективно улучшает кровообращение и обменные процессы, насыщает ткани кислородом, снимает спазмы сосудов и мышц, способствует снятию воспаления. Физиотерапия проводится с использованием электромагнитного воздействия, водолечения, воздействия тепла и холода. Людям с переломами или бурситом необходимо обеспечить неподвижность – иммобилизацию — пораженного сочленения. Для этого им накладывают гипс. Если синовиальная гуща скапливается вследствие получения ранения, пациенту назначается антибиотик и поврежденный участок обрабатывается антисептическим средством. Эти меры принимаются во избежание начала гнойного или инфекционного заболевания.
Хронические заболевания, которые склонны рецидивировать, излечить полностью, конечно, нельзя, но можно поддерживать ремиссию посредством постоянного приема медикаментов, соблюдения диеты и комплекса лечебных упражнений. Кроме того, такому больному следует регулярно ложиться на оздоровительные курсы в санатории. Когда собирается выпот в полости коленного сочленения — это очень тревожный звоночек, который нельзя оставлять без внимания и пускать на самотек. Потому самолечение неприемлемо.
А народные средства можно применять только после согласования с врачом и только как дополнительную поддерживающую терапию, а не самостоятельный курс.
Производители протезов синовиальной жидкости на основе гиалуроновой кислоты
| Название продукта | Страна-производитель |
| Ферматрон | Великобритания |
| Синвиск | США |
| Гиалуром CS | Румыния |
| Синокорм | Австрия |
| Виско Плюс | Швеция |
| Гоу-он | Ирландия |
| Остенил | Германия |
| Гируан-Плюс | Корея |
| РусВиск, Гиастат | Россия |
Препараты на основе гиалуроновой кислоты очень разные по действию. Как отличаются между собой эти средства, насколько эффективны лекарства разных производителей – мнение специалиста, подкрепленное аргументами доказательной медицины:
Как лечить скопление выпота в коленях народными средствами?
Популярными рецептами народной медицины для лечения считаются масло из лаврового листа, мазь из окопника и отвар из ржи.
Масло из лаврового листа
Таким маслом три раза в день растирают больное место до выздоровления. Для того, чтобы приготовить лавровое масло дома, требуется взять пару столовых ложек высушенного лаврового листа и стакан растительного масла, смешать и настаивать неделю.
Мазь из окопника
Такой мазью растирают ногу дважды в день, после чего накладывают эластичную повязку. Чтобы сделать мазь, стакан рубленой травы окопника смешивают с 200 граммами свиного сала и настаивают пять дней.
Отвар изо ржи
Отвар готовится очень просто: на литр воды взять половину стакана зерен ржи и в течение 20 минут их прокипятить. Отвар охладить и пропустить через марлю. В холодный ржаной отвар добавить полкилограмма мёда, 200 грамм водки и 2 чайных ложки барбариса. Смесь тщательно перемешать и поставить на три недели в темное место. Принимать его по 2 столовые ложки натощак три раза в день.
Лечение недостатка синовии
Когда мало смазочного секрета в коленке, это так же плохо, как и наличие его в избытке. У людей разного возраста синовия производится из водной фазы, содержащейся в крови, белков и гиалуроновой кислоты, которая обеспечивает ей необходимую вязкость. Итак, она напоминает плазму крови. С тем отличием, что в плазме нет гиалурона и выше показатель протеинов. Синовиальная масса густая, прозрачная с желтоватым оттенком.
Когда ее недостаточно, кости и хрящи начинают тереться друг о друга, что провоцирует их разрушение и ускоряет изнашивание. Это сопровождается дискомфортными ощущениями, треском в диартрозе, болям и снижению подвижности. Она призвана обволакивать изнутри его полость, напитывать хрящи защищать поверхности костей от изнашивания, способствовать их подвижности. Если она вырабатывается в недостаточном количестве, это, возможно, следствие:
- нарушения ее выработки;
- развития гельминтов в организме;
- инфекций, обезвоживающих организм;
- снижения иммунитета;
- неправильного питания, недостатка питательных веществ для тканей;
- недостаточного потребления воды;
- заторможенности выработки гиалуроновой кислоты у пожилых людей;
- чрезмерно активных физических нагрузок, при которых объем синовии просто не успевает восстанавливаться.
Если нет жидкости в коленном суставе, что делать, какие продукты ввести в рацион и как медикаментозно восстановить ее продуцирование? Самый простой способ возобновить достаточную выработку смазочной массы в диартрозах – наладить питание и насытить меню продуктами, которые содержат коллаген. К таким продуктам относятся желе, заливные, холодцы, бульон на домашнем петухе, виноград, картофель. Возможно и медикаментозное восстановление путем приема препаратов хондроитина и глюкозамина. Если восстановить выработку смазки внутренне невозможно по тем или иным причинам, врачи прибегают к введению искусственной ее замены непосредственно в ногу больного.
Кому показаны
С 2003 года ВОЗ официально рекомендует применять препараты на основе гиалуроновой кислоты для лечения легких и умеренных форм остеоартроза. Чаще всего к методике прибегают, когда консервативные способы оказываются малоэффективными.
Главные показания к применению протезов – дегенеративные и посттравматические заболевания суставов (артроз, остеоартроз, деформирующий артроз), которые сопровождаются болезненным дискомфортом и тугоподвижностью.
В целях профилактики инъекции назначают для того, чтобы приостановить прогрессирование в хряще деструктивных процессов, когда возрастные изменения в суставах приводят к дефициту естественной смазки.
Протезы синовиальной жидкости – настоящая находка для людей старшей возрастной категории
Латеральная пателлярная складка
Схематическое изображение анатомических структур латерального кармана коленного сустава (норма)
Латеральная пателлярная складка – наиболее редко встречающаяся складка коленного сустава. Чаще всего она имеет продольную форму, очень тонкая и расположена на 1-2 см латеральнее надколенника.Латеральная пателлярная складка берет свое начало на латеральной стенке и прикрепляется к инфрапателлярному жировому телу. S. Ogata и H.K. Uhthoff выдвинули гипотезу, что редкая персистенция латеральной пателлярной складки связана с латеральным смещением надколенника, не оставляющим места для нее в латеральном кармане. Латеральная складка может затруднять проведение артроскопии коленного сустава через передне-латеральный доступ.
Латеральную пателлярную складку не следует путать с более часто встречающимися крыловидной, верхнелатеральной, поперечной дугообразной складками.
Стрелками указаны: на рисунке А — латеральная пателлярная складка (белая тонкая стрелка), латеральная крыловидная складка (черная тонкая стрелка), поперечная дугообразная складка (черная толстая стрелка); на рисунке Б — верхнелатеральная складка (белая толстая стрелка).
Латеральная крыловидная складка расположена вплотную к надколеннику по наружной стенке, верхнелатеральная складка представляет собой разновидность дислоцированной кнаружи супрапателлярной складки. Поперечная дугообразная синовиальная складка часто обнаруживается на стыке вертикальной и переднезадней частей латерального кармана.
Медиопателлярная складка
Медиопателлярную складку также называют медиальной складкой, синовиальной надколенниковой складкой, крыловидной складкой, пателлярным мениском, синовиальным выступом. Медиопателлярная складка начинается в области медиальной стенки коленного сустава, идет косо вниз и вплетается в синовий вокруг жирового тела Гоффа. Она может соединяться с супрапателлярной складкой, но чаще имеет раздельное прикрепление. В случае избыточного развития, медиопателлярная складка может распространяться на медиальную поверхность блока бедерной кости и медиальную фасетку надколенника.
МР-томограммы, аксиальная плоскость, протонно-взвешенный режим с подавлением сигнала от жировой ткани
J. Sakakibara, основываясь на форме и величине, выделил 4 типа медиопателлярной складки:
- тип А – складка представлена линейным жгутообразным выпячиванием синовиальной стенки;
- тип B – складка представлена удлиненным линейным тяжом с неровными контурами, но не достигает медиального мыщелка бедренной кости;
- тип С – складка удлинена, утолщена, с неровными бахромчатыми контурами, распространяется на область медиального мыщелка бедренной кости.
- тип D – складка распространяется на область медиального мыщелка бедренной кости, утолщена, неровная, имеет центральный дефект (фенестрированная складка).
Данная классификация получила всеобщее признание и одобрение, так как проста в использовании и клинически востребована. Типы A и B медиопателлярной складки бессимптомны. Типы C и D могут ущемляться между медиальным мыщелком бедренной кости и надколенником с последующим утолщением и уплотнением, повреждая хрящ в области пателло-феморального сочленения. Основным механизмом воздействия складки является компрессия суставного хряща медиальной фасетки надколенника при сгибании и пателлярной поверхности медиального мыщелка бедренной кости при разгибании. Ряд авторов придерживается точки зрения, что фенестрированная медиопателлярная складка (тип D) чаще вызывает повреждение (импинджмент) суставного хряща медиальных отделов пателло-феморального сустава.
Для визуализации медиопателлярной складки с помощью МРТ наиболее информативными считают Т2- или протонно-взвешенные изображения в сагиттальной и аксиальной плоскости с использованием режима жироподавления или без него. Медиопателлярная складка имеет низкий МР-сигнал и без труда распознается в типичном месте на фоне небольшого количества внутрисуставной жидкости. С другой стороны, следует всегда обращать внимание не только на размер складки и ее расположение относительно медиального мыщелка, но также на состояние суставного хряща в медиальной фасетке надколенника, мыщелке бедра и на жалобы пациента. При массивном внутрисуставном выпоте может произойти боковое смещение складки, осложняющее дифференциальную диагностику типов B и С. Крупный размер медиопателлярной складки может затруднить осмотр медиальных отделов сустава при артроскопии.
Сравнение естественной и искусственной гиалуроновой кислоты по молекулярной массе
| Тип ГК | Молекулярная масса (ММ) | Характеристики |
| Естественная | 3 140 000 Да | Постоянно обновляется, в норме обладает отличными амортизационными и любрикационными свойствами |
| Искусственная с низкой ММ | 500 000 – 800 000 Да | Быстро выводится из сустава, поэтому требует большого количества инъекций и частых повторений курсов |
| Искусственная со средней ММ | 800 000 – 2 500 000 Да | Стандартный курс включает 5 инъекций, действует относительно недолго, применяется чаще всего |
| Искусственная с высокой ММ | Более 2 500 000 Да | Требует меньшего количества инъекций на курс и действует дольше |
Инфрапателлярная складка
Инфрапателлярная складка, или ligamentum mucosum – самая распространенная складка коленного сустава. Ее формирование происходит с 8 по 12 неделю гестации и зависит от степени инволюции примитивной эмбриональной мембраны, разделяющей медиальные и латеральные отделы сустава. Форма складки легла в основу ее артрокопической классификации S. Kim and W. Choe:
- 0 — отсутствие складки;
- 1 — полная персистенция складки, складка отделена от передней крестообразной связки;
- 2 — полная персистенция складки, складка отделена от передней крестообразной связки и имеет несколько пучков;
- 3 — вертикальная складка – полная персистенция складки, которая связана с передней крестообразной связкой, делит полость сустава на медиальный и латеральный отделы;
- 4 — фенестрированная вертикальная складка — вертикальная складка с отверстием/дефектом.
Инфрапателлярная складка начинается в передних отделах межмыщелкового углубления бедренной кости, расширяется вперед и вниз, прикрепляется к нижнему полюсу надколенника. Толщина складки широко варьирует от субмиллиметровой вплоть до размера передней крестообразной связки.
Инфрапателлярную складку легко обнаружить на сагиттальных МР-томограммах, как линейную гипоинтенсивную структуру, идущую через жировое тело Гоффа в плоскости, параллельной передней крестообразной связке. В ряде случаев, особенно у пациентов с полным разрывом передней крестообразной связки, хорошо развитая инфрапателлярная складка может симулировать ее сохраненные пучки. Также необходимо проводить дифференциальную диагностику инфрапателлярной складки с локальным узелковым синовитом, послеоперационными изменениями и свободным телом в области жировой подушки Гоффа. Осведомленность врачей-рентгенологов о существовании данной анатомической структуры позволяет в большинстве случаев поставить правильный диагноз.