Боль в спине — одна из наиболее распространённых причин обращения к врачам. Она же нередко становится причиной инвалидизации по всему миру. В соответствии со статистическими данными, более 70% населения планеты хотя бы один раз испытывали боль в спине и в области поясницы. К счастью, в большинстве случаев существуют способы предотвращения или лечения боли в спине. Довольно часто боль проходит самостоятельно в течение нескольких дней за счёт включения защитных механизмов самого организма. Она может иметь разный характер:
- мышечная боль;
- стреляющая или колющая боль;
- боль, отдающая в ногу;
- ограничивающая подвижность спины
В ЦЭЛТ вы можете получить консультацию специалиста-алголога.
- Первичная консультация — 4 000
- Первичная консультация заведующего Клиникой боли — 4 500
Записаться на прием
При каких заболеваниях возникают боли в спине?
Причины возникновения боли в спине могут быть разными. Нередко это повреждение мышц или связок спины вследствие поднятия тяжестей, резких движений или травм. Причинами боли в спине в области поясницы может быть целый ряд заболеваний:
- остеохондроз, спондилез, спондилоартроз;
- растяжение связок, миозит, ушиб мышц;
- сколиоз, лордоз, кифоз, кифосколиоз;
- остеомиелит, эпидурит, болезнь Бехтерева;
- межпозвоночная грыжа;
- межрёберная невралгия, заболевания органов малого таза;
- протрузия позвоночника
- позвоночный стеноз, нестабильность и переломы позвоночника;
- радикулит, прострел или люмбаго, воспаление седалищного нерва;
- изредка — новообразования позвоночника, миелома.
Физиотерапия
Добиться улучшения состояния позвоночника помогает наработка навыков правильной физиологии движений и конструкции позвоночного столба.
Болезни спины и позвоночника лечат такими методами с доказанной эффективностью:
- мануальная терапия;
- подвесные системы (лечение в «невесомости»);
- петли Глиссона для разработки шеи;
- суставная гимнастика по Бубновскому;
- миофасциальный релиз,
- постизометрическая релаксация околопозвоночных мышц;
- обучение правильной осанке и безопасным вариантам бытовых движений, связанных с поднятием тяжестей.
Дегенеративно-дистрофические изменения позвоночника.
Когда следует незамедлительно обратиться к врачу?
В большинстве случаев боли в спине регрессируют без лечения в течение двух недель. Если этого не произошло — пожалуйста, обратитесь к врачу. В редких случаях боль в спине сигнализирует о серьёзной медицинской проблеме
. Поэтому необходимо срочно обратиться за врачебной помощью, если:
- возникли проблемы с мочеиспусканием или дефекацией;
- наблюдается лихорадка;
- боль распространяется вниз по ноге или отдает в обе ноги;
- боль возникла вследствие падения, удара в спину или других травм;
- боль имеет интенсивный характер и не проходит после отдыха и приёма обезболивающих средств;
- боль сопровождается слабостью и онемением в ноге;
- боль сопровождается резкой потерей веса.
Также обратиться за профессиональной консультацией следует лицам:
- старше 50-ти лет;
- которым когда-либо диагностировали рак или остеопороз;
- которые принимают стероидные гормоны.
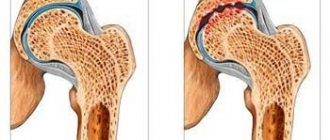
Остеохондроз
Остеохондроз — это дистрофические и дегенеративные процессы в районе хряща, который соединяет позвонки. Ткань недополучает питание, поэтому межпозвонковый диск становится более хрупким и не справляется со своими поддерживающими и амортизирующими функциями.
Чем сильнее расплющивается такой диск – тем больше он давит на нервные окончания. А нервные окончания, как известно, совершенно не переносят такого неуважения и весьма болезненно мстят во время любых наших движений.
Возникать он может как в районе шеи — шейный остеохондроз. В районе груди — грудной остеохондроз. И в пояснице — поясничный остеохондроз. Лечится медикаментами, массажем и физическими упражнениями, а также физиопроцедурами. Также хорошо работает мануальная терапия и иглоукалывание.
В борьбе с остеохондрозом все средства хороши, но только медикаментозная помощь очень редко бывает эффективной на 100%. Надежный курс, который вы можете освоить дома, можете отыскать на этой секретной странице.
Положительные сдвиги вы заметите уже через пару недель, а упражнения будут полезны не только тем, кто уже болеет, но и желающим заняться профилактикой болезней спины.
К каким специалистам обращаться?
Если вы хотите быть уверены в том, что получите высококачественную врачебную помощь — обращайтесь в Клинику Боли ЦЭЛТ. Опишите характер, сопутствующие симптомы и причины возникновения болей в пояснице — и, при необходимости, вы получите направление на обследование к специалисту для решения конкретной проблемы, без бесконечного хождения по кругу. Это могут быть врачи следующих специальностей:
- травматолог-ортопед;
- невролог;
- нейрохирург;
- уролог;
- фтизиатр;
- онколог;
- ревматолог;
- нефролог;
Кто наиболее часто встречается с заболеваниями позвоночника?
Если вести здоровый и активный образ жизни, многие заболевания обойдут стороной. Но есть группы людей, которые наиболее подвержены болевому синдрому в позвоночном столбе. Рассмотрим подробнее:
- Малоподвижный способ жизни. Это инвалиды, водители, офисные работники, которые сгорбившись проводят большую часть дня за своим рабочим местом, нередко имеют проблемы со спиной.
- Тяжелая физическая работа. Те, кто ежедневно поднимает грузы, имеют повышенные риски «сорвать» спину.
- Заболевания опорно-двигательного аппарата. Люди, имеющие заболевания опорно-двигательного аппарата, ощущает болевую реакцию в позвоночнике. Например, человек с плоскостопием имеет негативные шансы на развитие остеохондроза.
- Нарушение правильного способа жизни. Сюда можно отнести всех людей, кто не придерживается правильного питания, носит высокие каблуки, пренебрегает спортом и имеет лишний вес.
Наиболее часто боль в позвоночнике встречается в возрастной категории от 35 до 60 лет. Женщины подвержены больше мужчин.
Факторы риска
Боль в спине может возникнуть абсолютно у любого человека в любом возрасте, включая детей и подростков. Однако, нижеследующие факторы повышают риск их возникновения:
- Возраст.
Чаще всего боли в области спины и поясницы появляются в возрасте от 30-ти лет; - Малоподвижный образ жизни.
Ослабление мышц спины вследствие низкой физической активности служит одним из факторов возникновения проблем с позвоночником; - Избыточный вес.
Лишние килограммы создают дополнительную нагрузку на позвонки и межпозвонковые диски, приводя к развитию заболеваний; - Сопутствующие заболевания.
Боли в спине возникают при целом ряде заболеваний, в том числе и онкологических. - Психологические расстройства.
Люди, страдающие депрессией или тревогой, подвергаются большему риску появления боли в спине.
Межпозвоночная грыжа
Среди больных много тех, кто страдает от межпозвоночной грыжи. От неё трудно излечиться навсегда, поскольку потребуется немало времени для прохождения всего комплекса оздоровительных мероприятий. Грыжа позвоночника давит на спинной мозг и его нервные корешки. Этот недуг считается опасным для позвоночника, поскольку в итоге способна привести к параличу и атрофии.
Межпозвоночная грыжа – тихий и коварный враг для позвоночника
Причины появления грыжи:
- остеохондроз;
- проблемы с обменом веществ;
- инфекции;
- травмы позвоночника;
- генетическая наследственность.
Симптомы межпозвоночной грыжи:
- боль в шее, переходящая в плечи и руки (при грыже в шейном отделе), в пояснице, в ногах (при грыже в поясничном отделе), в груди (при поражении в грудном отделе).
- часто и сильно кружится голова.
- немеют руки, ноги, плечи, пах и другие части тела.
- человеку трудно принимать необходимые положения тела.
Диагностика боли в спине
Для того чтобы правильно поставить диагноз, в клинике ЦЭЛТ проводят целый ряд исследований.
МРТ позвоночника
Золотым стандартом диагностики боли в спине является магнитно-резонансная томография (МРТ). В зависимости от выявляемых изменений на МРТ, в совокупности с клинической картиной и неврологическим статусом, врач составляет план лечения пациента. Помимо этого, МР-картина позволяет спрогнозировать то, как будет протекать заболевание.
Диагностические блокады
Диагностические блокады обладают высокой информативностью для подтверждения диагноза у пациентов со сложной, неясной клинической картиной. Так, например, эффективность диагностической блокады фасеточных или крестцово-подвздошных суставов подтверждает аксиальный характер боли пациентов и является важным критерием для выставления показаний к радиочастотной денервации соответствующих суставов.
Кроме высокой диагностической ценности, внутрисуставные блокады являются лечебной процедурой, оказывают выраженный обезболивающий эффект с различной длительностью действия. Пациентам с корешковой болью диагностические блокады могут быть проведены, когда существует необходимость в дополнительной диагностике.
Вывих/подвывих/переломовывих
Относятся к нестабильным травмам, поэтому считаются опасными для здоровья человека. Разберемся в терминологии:
- Вывих — это обширное смещение одного позвонка по отношению к его верхнему и нижнему соседу;
- Подвывих — это частичное смещение позвонков относительно друг друга;
- Переломовывих — это сочетание внутрисуставного перелома с вывихом в поврежденном суставе.
При таких травматизациях у пациентов наблюдается боль (локализация зависит от места травмы), ограничение подвижности, отек над поврежденным позвонком, расширение межостистого промежутка, штыкообразное искривление проекций остистых отростков, мышечный спазм.
Отдельно следует выделить трансдентальный вывих атланта. Такое повреждение образуется при приземлении на голову и резком сгибании головы спереди. В таком случае ломается зуб атланта и позвонок смещается вперед.
Если смещение было слишком резким, в результате сдавливания продолговатого мозга, паралича сосудодвигательного и дыхательного центра человек мгновенно умирает.
При более плавном смещении у пациента в посттравматическом периоде появляются шейные боли, иррадиирующие в затылочную область, обездвиженность в шее и вынужденное положение головы (она постоянно выдвинута вперед).
Лечение боли в спине
Лечение боли в спине проводится разными способами:
Фармакологическая терапия
Выраженный эффект оказывают нестероидные противовоспалительные средства, однако эффективность их применения в долгосрочной перспективе относительна из-за быстрого развития привыкания и риска развития побочных эффектов. Хорошо зарекомендовали себя мышечные релаксанты, в особенности — при применении в остром периоде. С хорошим эффектом в комплексном лечении боли применяются антидепрессанты, некоторые антиконвульсанты. Схема терапии подбирается врачом индивидуально для каждого пациента, зависит от переносимости пациентом лекарственных препаратов, индивидуальной чувствительности, выраженности эффекта терапии.
Лечебные блокады, проводимые под рентгенологическим контролем
В последнее десятилетие, в связи с быстрым и выраженным обезболивающим и лечебным эффектом, резко возросло использование минимально-инвазивных процедур, в том числе эпидуральных и внутрисуставных блокад. Эпидуральная блокада является процедурой, которую чаще всего назначают при корешковой болезни. При правильном установлении диагноза и наличии показаний к данной процедуре эффект от неё просто поразительный! Обезболивание достигается на срок от 6 недель до 6 месяцев, что позволяет во многих случаях избежать необходимости оперативного лечения.
Нейрохирургические операции
Спектр нейрохирургических операций при болях в спине широк. Используются такие техники, как декомпрессия спинного мозга, дискэктомия, фораминотомия, протезирование межпозвонковых дисков, минимально-инвазивная и микрохирургия, а также целый ряд других хирургических методик.
Радиочастотная денервация
Радиочастотная денервация (РЧА) — один из наиболее оптимальных методов лечения, позволяющих избежать или существенно отсрочить хирургическое вмешательство. Благодаря ему можно не только оперативно устранить болевые симптомы, но и минимизировать или вовсе исключить приём обезболивающих средств. Восстановление после данной процедуры происходит достаточно быстро, что позволяет быстро вернуться к обычному образу жизни.
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Туберкулёзный спондилит
Возбудителем этого заболевания является туберкулёзная палочка, которая заносится гематогеныым путём. Обычно очагом поражения являются лёгкие.
Микобактерии локализуются в позвонках, где и начинают размножаться. Со временем позвонок и диск разрушаются. Формируются натечные абсцессы, то есть скапливается жидкий гной, который возникает в стороне от очага и способен перемещаться.
Постепенно гной и микобактерии поражают весь позвоночник. Заболевание может развиться в любом отделе позвоночника, но чаще поражаются поясничный и грудной.
Первым признакам патологии предшествуют симптомы болезни лёгких: кашель, одышка. Затем клинические проявления принимают неврологический характер, который зависит от стадии развития патологии.
Предспондилитическая фаза. В этой стадии формируется туберкулёзная гранулёма, а длится она до 2 лет. Типичные симптомы для этого периода:
- Слабость, обильное потоотделение, заторможенность и отсутствие аппетита.
- Повышение температуры тела до 38 градусов.
- У детей наблюдается капризность.
- Мышечная и головная боли.
- Резкое похудение.
- Тошнота.
Симптомы пока слабовыраженные, так как инфекция ещё не распространилась.
Спондилитическая стадия. На этом этапе гранулёма распадается, и разрушается костная ткань. Начинают проявляться следующие симптомы:
- Искривление позвоночника вызывает изменение осанки.
- Защемление нервных окончаний вызывает радикулопатию.
- Боль спазмирует мышцы спины.
- Снижается двигательная активность.
- Онемение рук и ног.
- Иногда на спине выступает остистый отросток в области поражённого позвонка.
Кроме этого, наблюдаются признаки интоксикации: потоотделение, тошнота и потеря аппетита.
Постспондилитическая стадия. В этот период воспаление затихает, а болевой синдром исчезает. Неврологические изменения и поражение позвоночника становятся ярко выраженными.
Особенности протекания болезни зависят от иммунной системы.