Переломы костей у людей происходят часто. В зависимости от тяжести перелома кости могут срастаться по-разному. Бывает, что процесс восстановления проходит долго и порой мучительно, а последствия травмы дают о себе знать на протяжении многих лет.
Известно, что подавляющее большинство несросшихся переломов подлежит хирургическому лечению. Что касается причин, по которым переломы не срастаются и имеют негативные последствия, среди них выделяют:
- присоединение инфекции;
- нарушение кровоснабжения костных тканей;
- неправильное ведение больного и лечение (например, неверно наложена шина либо некорректно назначена терапия и т.д.).
Всё это может приводить к различным последствиям переломов, проявляющихся у людей в зависимости от изначальной тяжести процесса, дальнейшего его течения и вопросов, связанных с лечением и реабилитационными мероприятиями.
Основные типы переломов и осложнения
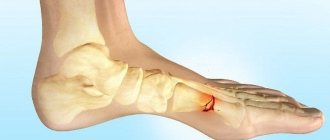
Существует несколько типов переломов конечностей, но в широком смысле все переломы делятся на открытые и закрытые. Особенно опасны открытые переломы, то есть случаи, когда костные фрагменты проникают через поверхность кожи, разрывая ее. Эти типы переломов также называют сложными переломами.
Переломы в большинстве случаев легко лечатся, но все они могут быть опасными. Самые распространенные осложнения переломов связаны с тем, что болевой синдром провоцирует серьезный шок, который приводит к угнетению системы жизнедеятельности организма. Перелом запускает механизмы нервной и рефлекторной реакции, что может воздействовать на все тело и в частности сердечно-сосудистую систему. Не редко человек с переломом падает в обморок, поэтому во всех травматологиях есть нашатырный спирт. Обморок может привести к резкому снижению артериального давления.
Также стоит сказать, что расположение поврежденной конечности (особенно при открытых переломах) может затруднить приток крови к пораженной области, а также способно спровоцировать сдавливание сосудов или разрывы тканей. Сложные переломы также способны вызвать такие осложнения, как инфекция.
Влияние переломов на мягкие ткани и кости
Безусловно, любой перелом («лёгкий» или «тяжёлый») оказывает огромное влияние на кости, нуждающиеся в регулярном притоке крови. Если перелом обширный, открытый и сложный, это может быть чревато сильной кровопотерей, приводящей к длительному нарушению питания:
- клеток костных тканей;
- костного мозга.
Известно, что формирование кровяных клеток происходит именно в костном мозге. Речь идёт о стволовых клетках, активно участвующих в создании эритроцитов и тромбоцитов. Благодаря эритроцитам в нашем организме постоянно происходит доставка кислорода к органам и тканям, а тромбоциты участвуют в свёртывании крови, когда человек получает травму или порез.
Из мягких тканей состоят многие внутренние органы человека. Часто при переломах костей черепа страдает мозг, а когда сломаны рёбра — лёгкие и диафрагма. Если кость сломана и сильно повреждена, она может угрожать целостности того или иного органа и часто — жизни больного.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Кожа
При закрытых переломах, когда кожные покровы не повреждены, никаких следов на коже чаще всего не остаётся. Если же перелом открытый, кожные покровы и слизистые теряют свою целостность. Из-за раны на коже впоследствии может остаться шрам.
Мышцы
Как при открытых, так и при закрытых переломах выступами и обломками костей могут быть повреждены мышцы, находящиеся в окружении кости. Нередко это сопровождается сильной болью и отёком. Если больному было назначено правильное лечение, отёк спадает спустя неделю или чуть больше, и мышцы постепенно приходят в норму.
При длительном нахождении пациента в гипсе и долгом реабилитационном процессе часто можно наблюдать явления гипотрофии мышц, пострадавших при переломе. Больная конечность может выглядеть меньше здоровой, мышцы вялые, движения затруднены. В таких случаях показаны физиотерапия, лечебная гимнастика, поддерживающие препараты.
Суставы и связки
Длительное обездвиживание при тяжёлых формах переломов приводит к проблемам со связочным и суставным аппаратом. Безусловно, он часто страдает и при переломе, как таковом (например, перелом может сопровождаться разрывом или растяжением связочно-суставного аппарата). Нарушение подвижности в таких случаях типично. Если на связках образуется лишняя соединительная ткань в процессе их срастания, у человека могут возникать регулярные боли и даже хромота.
Кости
При сложных переломах со смещением костных фрагментов и обломков наблюдается явление крепитации (или хруста), когда повреждённые части костей трутся одна об другую. Обычно процесс срастания в таких случаях длительный и далеко не факт, что кость срастётся удачно, даже при условии правильного лечения.
Отдельно стоит упомянуть и проблемы, связанные с переломом трубчатых костей в детском возрасте. Бывает, что после травмы, в результате серьёзного нарушения кровообращения и питания, больная кость не растёт наряду со здоровыми (в случае, если перелом находится близко к суставу). Речь идёт о так называемой «пластинке роста» у детей и подростков. Она находится в конце у всех длинных костей. Как только скелет заканчивает расти и формироваться, происходит замена пластинок роста на твёрдую костную ткань. До того периода, когда это произойдёт, «пластинки роста» являются наиболее уязвимыми местами при детских и подростковых травмах. Это значит, что во время перелома повреждается именно она вместе с костным сочленением (не сухожилиями, как у взрослых).
Также при открытых переломах, сопутствующих заболеваниях и общей ослабленности организма ко всем проблемам может присоединиться инфицирование костных тканей. Чаще всего происходит воспаление костного мозга или остеомиелит. Грибковые и бактериальные поражения костей тоже следует принимать во внимание, так как открытый перелом — это раневая поверхность, уязвимая к влиянию инфекционных агентов.
Классификация переломов
Переломы можно классифицировать по разным параметрам. В целом под словом «перелом» подразумевают случаи, когда кость сломалась, однако кость может ломаться разными способами, поэтому перелом может быть полным или частичным.
Переломы также можно классифицировать по причине их возникновения. Обычные случаи переломов конечностей никак не связаны с общим состоянием здоровья, например, если человек падает с мотоцикла и в результате ломает ногу. Но есть случаи, когда перелом связан с состоянием пациента, например, остеопорозом у пожилых людей. Это заболевание (и многие другие заболевания) делает кости слабыми и хрупкими, поэтому человек может сломать конечность, просто неаккуратно наступив на ступеньку. Существуют и особые спортивные травмы, когда перелом становится результатом постоянной стрессовой нагрузки на кость.
В простых переломах, кость хоть и сломана, но стабильная и находится в правильном ровном положении. Но есть и нестабильные переломы, когда фрагменты сломанной кости смещены.
Помощь при открытом переломе
Открытым называют такой перелом кости, при котором костные отломки через раневой канал соединяются с внешней средой. Первично-открытые переломы возникают непосредственно во время травмы вследствие ранения всех мягких тканей над местом перелома, вторично-открытые — во время транспортировки больного в результате некачественной иммобилизации или отсутствия ее, когда острый костный отломок перфорирует кожу, а также в процессе лечения (например, при вторичном некрозе кожи от давления нерепонованых отломков). Всех переломов костей открытые переломы составляют около 8—10%.
Важную роль в клиническом течении заживления перелома, возможном возникновении осложнений (шок, нагноение раны, остеомиелит) играют степень и обширность повреждения мягких тканей. Незначительные повреждения тканей протекают благоприятно, не сопровождаются тяжелым шоком, после первичной хирургической обработки опасность нагноения раны значительно уменьшается. Чем больше возникает раздавленных и нежизнеспособных тканей, тем больше вероятность появления тяжелых раневых инфекционных осложнений.
Для учета тяжести открытого перелома, прогнопзирования возможных осложнений и течения заживления предложено несколько классификаций. Наиболее простой для определения тяжести открытого перелома длинных костей следует считать классификацию А. В. Каплана и А. Н. Марковой. В ней открытые переломы сгруппированы по виду раны на 3 группы: А (колотые), Б (ушибы), В (раздавлены). Кроме того, по размерам раны каждая группа подразделяется на 3 подгруппы: 1 (до 1,5 см), II (2—9 см), III (более 9 см). Отдельно выделена IV группа, в которую отнесены очень тяжелые открытые переломы.
При открытых переломах I А, II А, III А групп повреждение мягких тканей, как правило, незначительное, и возникает оно в результате перфорации кожи острым костных отломков. В таких случаях после тщательно проведенной первичной хирургической обработки наступает первичное заживление раны и сращения кости без осложнения.
Открытые переломы группы Б характеризуются значительным повреждением мягких тканей, кровоизлияниями и менее благоприятным заживлением раны особо крупных размеров.
Переломы группы В возникают при прямой травме вследствие сдавления, сопровождаются значительным раздавливания мягких тканей и независимо от размера раны и качества ПХО протекают тяжело и дают больше осложнений.
Особые открытые переломы (группа IV) тяжелые из-за значительного раздавливания мягких тканей и кости, а также магистральных сосудов и нервов. Большому количеству больных вследствие нежизнеспособности поврежденного сегмента конечности проводят ампутацию. Однако с ампутацией не следует спешить, если нет угрозы жизни больного. К тому же следует постоянно следить за общим состоянием его, диурезом, лабораторными показателями крови и мочи, чтобы не пропустить начала развития травматического токсикоза (краш-синдрома).
Все открытые переломы загрязненные микроорганизмами. Поэтому для профилактики гнойно-воспалительного процесса следует проводить первичную хирургическую обработку в сжатые сроки — первые 4-6 ч после травмы, то есть до развития микрофлоры в ране. Первичная хирургическая обработка направлена на перевод открытого перелома в закрытый при максимальном сохранении живых тканей. Она охватывает:
1) надежное обезболивание, которое осуществляется с помощью общей анестезии;
2) обработку операционного поля по общим правилам;
3) механическую очистку раны от инородных тел пинцетом, а затем — промывание оксидом водорода и раствором антисептика (фурацилина — 1: 5000, этакридина лактат— 1: 1000 и т.д.);
4) иссечение нежизнеспособных мягких тканей.
При открытых переломах мелких костей можно пользоваться раствором новокаина (0,5—1%) для проведения проводниковой анестезии. Местное применение раствора новокаина не обеспечивает нужного обезболивания, поскольку он выливается через раневой канал. Промывание раны с активным отсосом растворов с помощью вакуумного аппарата позволяет свести к минимуму степень ее микробного загрязнения.
Проблемой для хирурга остается определение состояния поврежденной ткани (живая, мертвая) и прогнозирование ее жизнеспособности. Удаление нежизнеспособных тканей проводят послойно. Кожу вырезают экономно скальпелем, поскольку вследствие повреждения и травматического отека тканей ее, однако, будет не хватать, чтобы зашить рану без натяжения (перевести открытый перелом в закрытый). Поэтому высекают только явно раздавленную и патологически измененную кожу.
Поврежденную и пропитанную кровью жировую клетчатку, как хорошую среду для развития микроорганизмов, удаляют радикально в пределах здоровой ткани.
Куски поврежденной фасции вырезают, здоровую фасцию рассекают по ходу волокон далеко (5—7 см) за пределы раны, а в конце ПХО не зашивают. Сечением фасции достигают декомпрессии набухших мышц, улучшает условия их жизнедеятельности.
Мышечная ткань как высокодифференцированная достаточно быстро реагирует на травму. Раздавленную или патологически измененную (по цвету, реакцией на раздражение) участок мышцы вырезают радикально. При вырезании ножницами нормальные мышечные пучки реагируют подергиванием волокон.
Костные отломки нужно идеально вправить и прочно зафиксировать. Свободные отломки кости независимо от их размеров желательно хранить при условии обеспечения заживления раны первичным натяжением или если не будет условий для возникновения остеомиелита.
В сомнительных случаях при значительном повреждении мягких тканей их целесообразнее удалять, сознательно идя на укорочение сегмента в расчете на дальнейшую плановую операцию — заполнение дефекта, удлинение сегмента (в случае необходимости). При тяжелых открытых переломах длинных трубчатых костей, где имеют место значительные выделения из раны или отек тканей, оптимальным способом фиксации отломков является аппаратный (Илизарова, Калнберза, Гофмана и др.). Он обеспечивает нормализацию лимфо- и кровообращения, трофики, дает хороший доступ к ране и возможность проследить за состоянием репаративного процесса.
Если при открытых переломах повреждены магистральные сосуды, для быстрого восстановления кровотока лучше применять технически простой внутрикостный (интрамедуллярный) остеосинтез или стержневой аппаратный. Для фиксации отломков мелких костей используют спицы Киршнера, которые вводят чрескожно за пределами раны.
Перед зашиванием проводят туалет раны и контроль гемостаза, обкалывают ее антибиотиками широкого спектра действия, а когда есть возможность, применяют ультразвуковую кавитацию с растворами антисептиков и антибиотиков (5-секундная экспозиция на 1 см2 раневой поверхности). При открытых переломах голени встречаются трудности в закрытии отломков большеберцовой кости. В таких случаях перемещают волокна передней большеберцовой мышцы извне и длинного разгибателя большого пальца стопы с внутренней стороны кости.
Часто делают также боковые ослабляющие разрезы кожи с последующим закрыванием дефекта после передвижения лоскутов или свободным аутодермотрансплантатом (первичная кожная пластика). В случаях тяжелого повреждения ткани не зашивать раны целесообразно на 24 ч, наладить промывочную систему, или путем притока и оттока осуществлять орошения ее антисептиками с антибиотиками.
Осложнения в стадии реабилитации
В стадии реабилитации после перелома конечности, человек может столкнуться с большим количеством осложнений. Эти осложнения не происходят со всеми, и они зависят от типа перелома, а также от уровня ухода за пациентом и его собственного внимания к самому себе.
Многие осложнения в стадии реабилитации связаны с переломами, которые требовали операционного вмешательства. Например, в ходе хирургической процедуры могут травмироваться сосуды или мягкие ткани, а после операции возможно кровотечение или нагноение раны.
Возможны такие осложнения, как неправильное срастание перелома или формирование ложного сустава, а также некроз кожи, эмболия, тромбоэмболия и т.п.
Осложнения в процессе реабилитации встречаются редко, если лечение проводится грамотно и за пациентом хорошо следят. Но появление осложнений также сильно зависит от самого человека, поэтому он должен точно выполнять предписания своих врачей и соблюдать назначенный ему двигательный режим.
Первая помощь при переломах
От своевременного оказания первой помощи непосредственно после перелома, зависит не только здоровье, но и часто жизнь пострадавшего человека.
Непосредственно в момент травмы, или сразу после перелома возможно развитие осложнений, поэтому знать о том, как нужно правильно оказывать первую помощь при переломах, должен каждый человек.
Перелом — это нарушение целостности кости под влиянием травмы. В зависимости от того, есть или нет повреждение кожи непосредственно над местом перелома, различают закрытые или открытые переломы. При развитии травмы костные отломки могут находиться в физиологическом положении (перелом без смещения) или между образовавшимися отломками есть расхождение (перелом со смещением).
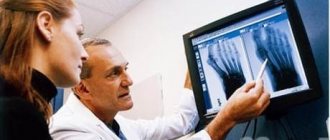
Специалисты — травматологи различают абсолютные и относительные признаки переломов. Абсолютные признаки перелома достоверно свидетельствуют о произошедшей травме, и при осмотре диагноз затруднений не вызывает. К таким признакам относят открытую рану над местом перелома, кровотечение, появление подвижности в том участке тела, где должна быть сплошная кость, обнаружение характерного хруста при попытке ощупывания поврежденной конечности, наличие в ране отломков кости. Относительные признаки перелома говорят только о произошедшей травме, и о том, что есть нарушение функции конечности.
Первая помощь при переломах может оказываться свидетелями происшествия (доврачебная помощь) или оказываться специалистом (врачебная помощь). Даже если доврачебная помощь оказана правильно, пациента нужно обязательно отправить к врачу-травматологу, который окажет врачебную помощь в полном объеме, точно поставит диагноз и назначит соответствующее лечение выявленного перелома.
После оказания первой врачебной помощи врач скорой также доставит пациента с переломом или подозрением на него в специализированный стационар.
Как правильно оказать первую помощь при переломе?
Основное правило оказания помощи при переломе — это соблюдение принципа «Не навреди». Если произошла травма, то нужно убедиться в том, что пострадавшему не угрожает дополнительная опасность, и если это возможно, то перемещать пациента до прибытия скорой помощи не следует. Если все же есть опасность для пострадавшего, то перемещать его можно только на жестких носилках (это очень важно при подозрении на травму позвоночника или на перелом крупных костей — костей таза, бедренной).
Нужно внимательно осмотреть пострадавшего и постараться определить, какое повреждение наиболее опасно для жизни пациента. Если есть кровотечение, то нужно постараться остановить его, для этого можно приподнять кровоточащую конечность, наложить повязку, которая сдавит место кровотечения или сдавить конечность жгутом. При небольшом кровотечении можно сразу наложить повязку из стерильных материалов непосредственно на рану. Сильное кровотечение останавливают наложением жгута, причем при артериальном кровотечении жгут нужно накладывать выше, а при венозном кровотечении ниже места раны.
Максимальное время, которое жгут может находиться на конечности — не более двух часов, при этом каждые полчаса нужно ослаблять наложенный жгут на несколько минут — это делается для предотвращения некроза ткани из-за ограничения кровообращения.
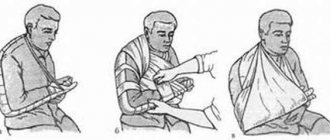
Если при осмотре выявляются достоверные или вероятные признаки перелома конечностей, то первая помощь при переломе будет заключаться в наложении импровизированной шины, которая будет препятствовать дальнейшему смещению отломков. При наложении такой шины нужно не только фиксировать непосредственное место перелома, но и два самых близких к месту перелома сустава. Сделать импровизированную шину можно из подручных материалов, а при полном отсутствии таких материалов можно прибинтовать поврежденную ногу к здоровой, а травмированную руку можно прибинтовать к туловищу.
После выполнения всех этих мероприятий нужно обязательно вызвать «скорую помощь», специалисты которой смогут наложить более прочную фиксирующую шину и доставят пострадавшего в травматологическое отделение, где и будет проводиться дальнейшее лечение
Автор
Зеленкин Илья Викторович
травматолог-ортопед
Врач высшей категории
Стаж 27 лет
+7