Поражения плечевого сплетения
В состав плечевого сплетения входят: подмышечный нерв (nervus axillaris), мышечно-кожный нерв (nervus musculocutaneus), лучевой нерв (nervus radialis), локтевой нерв (nervus ulnaris), срединный нерв (nervus medialis). В образовании плечевого сплетения (plexus brachialis) принимают участие передние ветви четырех нижних шейных нервов и двух верхних грудных нервов. В плечевом сплетении определяют две части: надключичная и подключичная. Нервы, образующие плечевое сплетение, иннервируют мышцы плечевого пояса и верхней конечности. Передние ветви грудных нервов в формировании плечевого сплетения не участвуют. Они образуют межреберные нервы, осуществляющие иннервацию межреберных мышц, мышц, поднимающих ребра, а также мышц живота.
КЛИНИЧЕСКАЯ КАРТИНА
В результате воздействия различных этиологических факторов возможно поражение всего плечевого сплетения, либо его надключичной или подключичной части. Первое место среди этиологических факторов, способствующих развитию плечевого плексита, отводится инфекциям, таким, как грипп, сифилис, тиф, бруцеллез. Плечевой плексит способны вызывать другие заболевания, в частности подагра, сахарный диабет, алкоголизм, и т. д. Травмы, такие, как вывих плеча, ранение также относятся к этиологическим факторам поражения плечевого сплетения. Поражение надключичной части плечевого сплетения (паралич Дюшена-Эрба).
При данной патологии поражается подкрыльцовый нерв, кожно-мышечный нерв, лучевой нерв. В данном случае происходит нарушение функции всех вышеперечисленных нервов, а также мышц, получающих от них иннервацию. Этими мышцами являются дельтовидная мышца, бицепс, плечевая мышца, плечелучевая мышца, супинатор. В случае поражение надключичной части плечевого сплетения нарушается отведение пораженной руки, поднятие к горизонтальной линии и приведение к лицу. Наблюдается выпадение сгибательно-локтевого сухожильного рефлекса с двуглавой мышцы плеча, при пальпации отмечается резкая болезненность в области надключичной ямки, на коже плечевого пояса нарушаются все виды чувствительности. Мышцы предплечья и кисти сохраняют свою функциональную способность.
При поражении подключичной части шейного сплетения развивается паралич Дежерин-Клюмпке. Причиной наступление паралича является нарушение функции локтевого, лучевого и срединного нервов. Это приводит к расстройству движений в предплечье, в кисти и пальцах. Отмечается исчезновение сухожильных и надкостничных рефлексов на верхней конечности. При пальпации отмечается резкая болезненность в области подключичной ямки, иррадиирующая по всей руке. Кроме этого наблюдается нарушение всех видов чувствительности на внутренней поверхности плеча, предплечья и кисти корешкового типа.
СИМПТОМЫ
Поражение всего плечевого сплетения характеризуется следующими клиническими проявлениями:
- паралич мышц всей верхней конечности периферического характера
- снижается или выпадают периостальные и сухожильные рефлексы
- появляется упорная боль, которая распространяется по всей руке
- в зоне иннервации нервов плечевого сплетения нарушаются все виды чувствительности
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо.
Плечевой плексит
Дифференцированная терапия определяется генезом плексита. По показаниям проводится антибиотикотерапия, противовирусное лечение, иммобилизация травмированного плечевого сустава, удаление гематомы или опухоли, дезинтоксикация, коррекция нарушений обмена. В отдельных случаях (чаще при акушерском параличе) требуется совместное с нейрохирургом решение вопроса о целесообразности хирургического вмешательства — пластики нервных стволов сплетения.
Общим направлением в лечении выступает вазоактивная и метаболическая терапия, обеспечивающая улучшенное питание, а значит и скорейшее восстановление нервных волокон. Пациенты, имеющие плечевой плексит, получают пентоксифиллин, комплексные препараты витаминов группы В, никотиновую к-ту, АТФ. На улучшение трофики пораженного сплетения направлены и некоторые физиопроцедуры — электрофорез, грязелечение, тепловые процедуры, массаж.
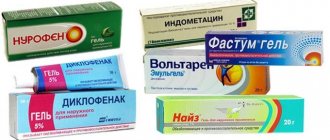
Немаловажное значение отводится симптоматической терапии, включающей купирование плексалгии. Пациентам назначают НПВП (диклофенак, метамизол натрия и др.), лечебные блокады с новокаином, ультрафонофорез гидрокортизона, УВЧ, рефлексотерапию. Для поддержки мышц, улучшения кровообращения и профилактики контрактур суставов пораженной руки рекомендован специальный комплекс ЛФК и массаж верхней конечности. В восстановительном периоде проводятся повторные курсы нейрометаболической терапии и массажа, непрерывно осуществляется ЛФК с постепенным наращиванием нагрузки.
Прогноз и профилактика
Своевременное начало лечения, успешное устранение причинного триггера (гематомы, опухоли, травмы, инфекции и пр.), адекватная восстановительная терапия обычно способствуют полному восстановлению функции нервов пораженного сплетения. При запоздалом начале терапии и невозможности полностью устранить влияние причинного фактора плечевой плексит имеет не очень благоприятный в плане выздоровления прогноз. С течением времени в мышцах и тканях происходят необратимые изменения, вызванные их недостаточной иннервацией; формируются мышечные атрофии, контрактуры суставов. Поскольку наиболее часто поражается ведущая рука, пациент теряет не только свои профессиональные возможности, но и способности к самообслуживанию.
К мерам, позволяющим предотвратить плечевой плексит, относят профилактику травматизма, адекватный выбор способа родоразрешения и профессиональное ведение родов, соблюдение операционных техник, своевременное лечение травм, инфекционных и аутоиммунных заболеваний, коррекцию дисметаболических нарушений. Повысить устойчивость нервных тканей к различным неблагоприятным воздействиям помогает соблюдение нормального режима, оздоравливающие физические нагрузки, правильное питание.
Лечение плексита плечевого сустава
Консервативное лечение при плечевом плексите носит комплексный характер и включает в себя:
- медикаментозную терапию;
- массаж, остеопатию;
- физиотерапию;
- различные виды электротерапии;
- крио- и лазерную терапию;
- бальнеологическое лечение
; - рефлексо- и гирудотерапию;
- лечебную физкультуру.
При медикаментозной терапии заболевания врачи назначают современные высокоэффективные препараты:
- анальгетики;
- средства для борьбы с воспалением;
- препараты для улучшения кровообращения;
- средства, восстанавливающие проводимость нервов;
- витамины (В1, В12).
Если есть такая необходимость, могут быть применены специфические медикаменты.
Противовоспалительная терапия – одна из основных составляющих лечения плексита плечевого сустава. В качестве средств противовоспалительного действия применяются нестероидные медикаменты, которые не только препятствуют развитию воспалительного процесса в нервной ткани, но и снимают боль. Эти препараты могут назначаться как в форме таблеток или растворов для инъекций, так и в форме мазей и кремов.
Если воспалительный процесс протекает в тяжелой форме, может быть назначено применение гормональных лекарственных препаратов, которые эффективно борются с воспалением и ускоряют процесс восстановления тканей.
Симптомы
Признаки и симптомы травмы плечевого нервного сплетения бывают очень разными, в зависимости от тяжести и локализации травмы. Обычно страдает только одна рука.
Легкие травмы
Легкие травмы, то есть растяжение нервов, обычно возникают во время занятий контактными видами спорта, такими как футбол или борьба. Для этих травм характерны следующие симптомы:
- Ощущение как при поражении электрическим током или жжение, отдающее в руку
- Онемение и слабость руки
- Симптомы обычно длятся несколько секунд или минут, но у некоторых больных могут не проходить несколько дней или дольше.
Более тяжелые травмы
Более тяжелые симптомы обычно возникают при обрыве или разрыве нервов. Самая тяжелая травма плечевого нервного сплетения – это авульсия, то есть отрыв нервного корешка от спинного мозга.
К признакам и симптомам более тяжелых травм относятся:
- Способность пошевелить пальцами, но потеря контроля над мышцами плеча и локтя
- Способность управлять рукой, но не пальцами
- Полная потеря контроля над рукой, в том числе локтем и кистью
- Тяжелая боль
Условия, при которых необходимо обратиться к врачу
Тяжелая травма плечевого нервного сплетения может привести к инвалидности. Даже если травма кажется несерьезной, следует обратиться к врачу. К врачу следует обратиться если:
- Периодически возникает жжение или покалывание
- Слабость в руке или кисти
- Слабость в любом участке руки после травмы
- Боль в шее
- Распространение симптомов на обе руки
- Распространение симптомов на руки и ноги
БОЛЬ В ПЛЕЧЕ ПОСЛЕ ТРАВМЫ
Выраженный невропатический болевой синдром плечевого отдела является редким, но потенциально опасным осложнением травматических повреждений конечностей. Он является одним из специфических направлений лечения хронической боли.
Авульсия нервного сплетения – это травматический преганглионарный отрыв ветвей сплетения (см. рис. 1).
Рис.1. Авульсия плечевого сплетения.
Сильная боль может развиться при отрыве нервного корешка на любом уровне, однако наиболее важное клиническое значение имеет отрыв нервного сплетения (чаще плечевого), что сопровождается сильной болью в нечувствительной конечности. Хроническая боль в плече после травмы с постоянными жгучими ощущениями и приступообразными обострениями развивается при авульсии плечевого сплетения в 26-91% случаев. Боль может появиться сразу после травматического повреждения или через несколько месяцев. По результатам одного исследования, приблизительно у одной трети больных интенсивные боли сохранялись и через два года после травмы. Стресс, сопутствующие заболевания, изменения погоды способствуют усилению боли; в некоторых случаях неприятные ощущения уменьшаются при вытяжении или специальных приемах, наподобие сжимания или раскачивания руки, массажа шеи или плеча. Конечность частично или полностью лишена чувствительности но могут отмечаться фантомоподобные ощущения, парестезии (покалывание, жжение, онемение) и другие.
Важное значение имеет дифференциальная диагностика повреждения нервного корешка и его отрыва, так как в первом случае показано протезирование нерва. Обычно диагноз ставится на основании совокупных клинических признаков, электродиагностического исследования и результатов компьютерной диагностики (наиболее важное значение имеет магнито-резонансная томография, позволяющая обнаружить псевдоменингоцеле при авульсии корешка).
Комплексное лечение боли в плече после травмы направлено на одновременное облегчение боли и восстановление функций. Важную роль играет здесь использование антидепрессантов и антиконвульсантов. Однако, на ряду с этим, большое значение придается и двигательной реабилитации.
Особую роль при данной патологии играет хирургическое лечение – разрушение зоны входа заднего корешка в спинной мозг (от англ. Dorsum Root Entry Zone – DREZ-операция).
Рис.2. Микро-DREZ-томия.
Следует учесть достаточно большой процент осложнений данной операции, а также структуру этих осложнений, среди которых рецидив болевого синдрома (чаще в еще более сильном варианте) является, пожалуй, наименее грозным по сравнению с такими осложнениями, как парезы, праличи и нарушения функций тазовых органов.
Первоначальный вариант этой операции являлся крайне травматизирующим. В современной нейрохирургии от применения собственно DREZ-томии уже отошли и применяют в основном так называемую микро-DREZ-томию (см. рис. 2). Целью операции является деструкция только ноцицептивных волокон т.е. проводящих только болевые импульсы к головному мозгу.
Сама операция является малоинвазивной и выполняется уже не скальпелем, а лазерным ножом, что значительно снижает травматизацию и развитие последующих осложнений.
Однако накопленный клинический опыт позволяет рекомендовать ее проведение только при очень интенсивном болевом синдроме.
С появлением новой теории развития болевых синдромов и новых методов лечения появилась возможность контроля боли при авульсии плечевого сплетения методами нейростимуляции. К таковым следует отнести стимуляцию спинного мозга и стимуляцию моторной коры головного мозга. По данным зарубежной литературы эти методы обладают неплохой эффективностью (от 60% до 80%) и являются малоинвазивными, кроме того имеется возможность проверких их эффективности путем тестовой стимуляции. Для стимуляции спинного мозга – это чрескожная имплантация тестовых электродов, а для стимуляции моторной коры головного мозга – это транскраниальная магнитная стимуляция. Более подробное описание этих методов приведено в соответствующих разделах. Здесь же следует еще раз отметить, что данные методики являются малоинвазивными, а потому имеют меньшее число осложнений, по сравнению даже с микро DREZ-операцией.
В нашей клинике стимуляция спинного мозга и головного мозга для лечения хронических болевых синдромов применяется уже более 10 лет. Вы можете записаться к нам и получить все объемлющую консультацию по данному вопросу. Ваш доктор Исагулян Э. Д. – кандидат медицинских наук, опытный нейрохирург и алголог.
Осложнения
Со временем большинство травм плечевого нервного сплетения у взрослых и детей излечивается без необратимых повреждений. Тем не менее, некоторые травмы могут вызвать временные или постоянные нарушения:
Скованность суставов. При параличе руки или кисти может наступить скованность суставов, из-за которой подвижность суставов будет ограничена, несмотря на то, что контроль над конечностью восстановился. Для этого врачи обычно назначают занятия лечебной физкультурой во время восстановительного периода. Боль. Боль возникает из-за повреждения нервов и может стать хронической. Потеря чувствительности. При потере чувствительности в руке или кисти возникает риск случайно травмировать или обжечь ее и не заметить этого. Мышечная атрофия. Нервы восстанавливаются медленно, несколько лет. За это время мышцы, не подвергающиеся достаточной нагрузке, могут атрофироваться. Необратимые нарушения. Степень восстановления после травмы плечевого нервного сплетения зависит от ряда факторов, в том числе от возраста, типа, локализации и тяжести травмы. Даже после оперативного вмешательства у некоторых больных наступают необратимые нарушения, начиная от слабости в кисти, плече или предплечье и заканчивая параличом.