В настоящем материале учтены результаты клинических испытаний по лечению суставов и позвоночника, проводившихся в ряде крупных научных и клинических центров РФ и стран СНГ: НИИ неврологии, нейрохирургии и физиотерапии МЗ РБ, РНЦ реабилитации и физиотерапии МЗ РФ, Белорусская медицинская академия последипломного образования, Главный клинический военный госпиталь Федеральной пограничной службы РФ, НИИ лазерной медицины (Москва), Главный клинический госпиталь МВД РФ, Тверская государственная медицинская академия, кафедра травматологии и ортопедии, Республиканский медицинский центр “Армения” (Ереван) и др.
ОСТЕОХОНДРОЗ
Остеохондроз – дегенеративно-дистрофический процесс, развивающийся в хрящевой и костной ткани позвоночника. Это самый распространенный недуг позвоночника, которым страдают более 70% населения. Возникающий болевой синдром объясняется тем, что межпозвоночный диск не выдерживает нагрузки и образуется его выпячивание.
Вокруг межпозвоночного диска расположены нервные отростки, сосуды и спинной мозг. Грыжа диска, затрагивая какой либо из нервных отростков вызывает его воспаление, что и приводит к возникновению боли. Второй причиной возникновения болевого симптома, может быть ущемление спинномозгового нерва в месте выхода его корешка из поясничного отдела позвоночника, причём компрессия корешка может быть вызвана костными разрастаниями (реактивное разрастанием краевых остеофитов).
Остеохондрозом чаще всего болеют люди пожилого возраста, а также люди с избыточным весом. Заболевание представляет собой серьезную медицинскую и социальную проблему, т.к. имеет хроническое течение и нередко приводит к временной или стойкой потере трудоспособности.
Клинические испытания, проведенные в ряде клиник России и стран СНГ, доказали высокую эффективность лазеротерапии при остеохондрозе.
Учитывая тот факт, что при данной терапии в зону воздействия попадают паравертебральные сосуды, идущие по бокам позвоночника, т.е. одновременно с локальным воздействием осуществляется и воздействие на кровь, отдельно лазерная гемотерапия (ЛГТ) не проводится.
Понятие экстрасистолии
Экстрасистолией называют несвоевременное сокращение какого-либо отдела сердца, подвид аритмии. Прямой угрозы жизни это нарушение не представляет. Более того, легкая степень экстрасистолии считается физиологически нормальным явлением. Примером здорового «сбоя» в работе сердечной мышцы является «замирание» сердца от счастья, «остановка» его от сильных эмоций, или нарушение ритма как результат сильной усталости, недосыпа.
Различают 3 типа нарушений сердечного ритма по частоте внеочередных сокращений:
- Редкие – до 100 в сутки;
- Средней частоты – внеочередные удары исчисляются сотнями;
- Частые – более 700 в сутки.
До 70% людей сталкиваются с симптомами несвоевременного сокращения сердечной мышцы. В большинстве случаев это желудочковая аритмия.
ОСТЕОХОНДРОЗ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Шейный остеохондроз, или остеохондроз шейного отдела позвоночника, вследствие морфологических и функциональных особенностей, характеризуется различными клиническими проявлениями и, нередко, диагноз бывает затруднен из-за множества “масок”. Клинические проявления находятся в прямой зависимости от локализации очага поражения. Радикулярные (корешковые) синдромы при шейном остеохондрозе — это проявление сочетанного поражения нередко нескольких корешков.
Повреждение нервного корешка может быть по типу раздражения, компрессии или нарушения проводимости. При раздражении и компрессии, главным клиническим признаком является болевой синдром, а при перерыве проводимости — корешковый паралич. Боль сопровождается распространенным раздражением, которое ведет к нарушению кровообращения, отеку и фиброзу тканей вокруг корешка.
На представленном ниже рисунке (Рис. 2), указаны зоны иннервации нервами, исходящими из шейного отдела позвоночника. Зная эти зоны, несложно представить клиническую картину при поражении того или иного нервного корешка шейного отдела позвоночника.
Рис.2
При поражении корешка С3 (3-го шейного позвонка) возникают боли в левой или правой половине шеи, изменение вкуса во рту, ощущение припухлости языка, затруднение в передвижении им пищи.
Раздражение корешка С4 вызывает боли в области ключицы, надплечья, атрофию и снижение тонуса задних мышц шеи, приводящее к увеличению надключичной воздушной подушки, что является характерным симптомом для раздражения вышеуказанного корешка.
При сдавлении или раздражении корешка С5, появляются боли в надплечье и по наружной поверхности плеча, гипотрофия дельтовидной мышцы.
При раздражении корешка С6, возникают боли в области шеи и лопатки, иррадиирующие по наружной поверхности плеча, предплечья и в большой палец руки, появляется гипотрофия двуглавой мышцы.
Травматизация корешка С7 ведет к возникновению болей в шее, лопатке с иррадиацией по наружной поверхности плеча, в тыльную поверхность предплечья и ко II и III пальцам кисти.
СИНДРОМЫ, ХАРАКТЕРНЫЕ ДЛЯ ШЕЙНОГО ОСТЕОХОНДРОЗА
Вертебробазилярный синдром – это, в основном, функциональные нейрососудистые нарушения позвоночных артерий при остеохондрозе шейного отдела позвоночника. Клинические признаки вертебробазилярного синдрома выражаются головной болью в затылочной области или области лба, головокружениями во время резкого поворота головы.
Отмечаются устойчивые побледнения и нарушения чувствительности на лице, не совпадающие с зонами иннервации ветвей тройничного нерва. Периодически возникают боли или шум в ушах, вестибулярные нарушения, снижается зрение, изменяется голос и вкусовые ощущения. Нередко эти признаки сочетаются с болями в руке или области сердца.
Симпаталгический синдром — характеризуется шейно-плечевыми болями жгучего, сдавливающего характера, преимущественно по ночам. После длительного нахождения руки в покое, в ней возникают различного характера боли, что вынуждает больных не только просыпаться и изменять положение руки, но и встать, чтобы совершить качательные движения рукой. Нередко боли распространяются в затылок и плечелопаточно-грудную область.
Синдром плече-лопаточного периартрита, возникающий при шейном остеохондрозе вследствие дистрофических и воспалительных изменений в капсуле сустава, сопровождается интенсивными болями в области плечевого сустава. Отведение и поворот руки резко болезненны, что вынуждает больных щадить руку, держать ее в состоянии иммобилизации, что может привести к образованию стойкой приводящей контрактуры или анкилоза плечевого сустава, сопровождающегося атрофией мышц, прилежащих к суставу.
Синдром плечо-кисть (синдром Стейнброкера), является симптомокомплексом рефлекторной нейроваскулярной вегетативной дистрофии конечности при шейном остеохондрозе и проявляется болями в суставах и мышцах пораженной руки, отечностью, синюшностью кисти, повышенной чувствительностью и повышением температуры кожных покровов кисти. Ограничение функции руки приводит к сгибательным контрактурам и атрофии мышц и кожи. Позднее может наступить диффузный остеопороз костей руки.
Синдром передней лестничной мышцы — это рефлекторная мышечная контрактура при шейном остеохондрозе. Спазм передней лестничной мышцы приводит к сдавлению плечевого сплетения и подключичной артерии. Клиника: боль в шее с иррадиацией по локтевой поверхности предплечья и кисти, побледнение, похолодание, парестезии и иногда отечность кисти. Боль усиливается во время глубокого вдоха, при отведении плеча и при наклоне головы в здоровую сторону. Иногда наблюдается припухлость надключичной ямки. Позже присоединяются гипотрофия и слабость мышц кисти.
Кардиоваскулярный синдром возникает вследствие раздражения симпатических образований при патологии шейных дисков пятого — седьмого шейных позвонков. Клинически это проявляется болями в области сердца, грудной клетки, за грудиной, в надплечье левой руки.
Пульмональный синдром при остеохондрозе шейного и верхнегрудного отделов позвоночника характеризуется застойными и воспалительными проявлениями со стороны легких, ведущих к кислородному голоданию, что заметно ухудшает общее состояние больного и усугубляет течение основного заболевания.
Вегето-ирритативный синдром. Болевой синдром, формирующийся при сочетании поражений желчного пузыря и шейно-грудного отдела позвоночника, при холецистите и шейно-грудном остеохондрозе. Данный синдром проявляется отраженным импульсом от пораженного органа.
Патологический импульс, возникший из этих двух очагов, направляется по диафрагмальному нерву и симпатическими волокнами к шейному отделу спинного мозга и суммируется там по типу доминанты. Холецистит и остеохондроз находятся в тесной патологической связи.
Лечение. Основными направлениями терапии остеохондроза являются: воздействие на пораженные позвоночно-двигательные сегменты и экстравертебральные нейродистрофические очаги; коррекция психоэмоциональной и вегетативной дисфункции; купирование болевых ощущений. Для этого используют широкий перечень лечебных воздействий: медикаментозных, физиотерапевтических, мануальных и рефлекторных.
Симптоматика заболевания
Экстрасистолия при остеохондрозе предполагает наличие нескольких симптоматических проявлений.
- Больной человек чувствует, как в груди что-то толкается. Иногда может наблюдаться ощущение замирания сердечной мышцы.
- Нередко у пациентов диагностируются обморочные состояния.
- В межлопаточной области наблюдается сильное напряжение, после чего происходит резкий толчок сердца, напоминающий переворот.
- Тревожное состояние, чувство того, что воздух вот-вот закончится.
- Регулярные приливы жара, ощущение слабости, дискомфорта и повышенной потливости.
- При попытке прощупать пульс возникает эффект его выпадения или замирания, свидетельствующий о недостатке наполнения сердечных желудочков.
- Снижение объема выброса крови, усугубление кровообращения.
При обнаружении этих признаков заболевания необходимо обратиться за помощью и консультацией к специалисту.
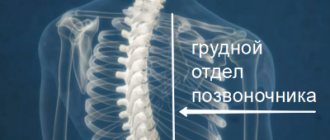
ОСТЕОХОНДРОЗ ГРУДНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Характеризуется разнообразной клинической картиной, что связано с анатомо-физиологическими особенностями этого отдела позвоночника. Несмотря на то, что число дисков в грудном отделе вдвое больше, чем в шейном или поясничном отделе, клинические проявления остеохондроза наблюдается значительно реже.
Это явление можно объяснить меньшей подвижностью грудного отдела позвоночника, малым размером пульпозного ядра и небольшой толщиной межпозвонкового диска, что реже приводит к образованию грыж, однако, грудной физиологический кифоз (изгиб) способствует образованию передних и боковых остеофитов.
Остеофиты в области позвоночно-реберных и поперечно-реберных сочленений контактируют со спинномозговыми нервами, вызывая межреберную невралгию или приводят к раздражению симпатического ствола и возникновению вегетативных синдромов. Нижнешейный и верхнегрудной симпатические узлы соединяются на уровне С7 — Тh1 (Тh1 – 1-й грудной позвонок), затем симпатические ветви отходят к сердцу, пищеводу, бронхам, позвоночнику, сонным артериям и возвратному нерву.
От симпатических узлов Тh5 — Тh10 образуется брюшной нерв, проходя диафрагму, вплетается в солнечное сплетение. Клиническая симптоматика зависит от компрессионного поражения того или иного нервного ствола.
Перед использованием лазеротерапии при остеохондрозе, проконсультируйтесь с нашими специалистами. Они вам подскажут наиболее правильный вариант лечения, тип устройства и расскажут про его использование.
ДИСТРОФИЧЕСКИЕ ИЗМЕНЕНИЯ ГРУДНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Помимо остеохондроза, это наиболее частые поражения позвоночника.
Клиника. Проявления болезни в виде торакалгии (боли в грудной клетке) связаны с рефлекторными синдромами, нередко сопровождаются кардиовисцеральными, гипервентиляционными и прочими синдромами. Клинически это обычно проявляется длительно незаживающими язвами желудка, эрозивными гастритами, кардиалгиями неясного генеза с изменениями на ЭКГ в виде ишемизации различных участков левого желудочка, затяжными бронхитами, нарушениями эмоциональной устойчивости.
ОСТЕОХОНДРОЗ ПОЯСНИЧНО-КРЕСТЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА
Поражение данного отдела позвоночника (Рис. 1) встречается чаще всего, что обусловлено как анатомическими особенностями строения позвоночника, так и особенностями жизнедеятельности человека, т.к. на поясничный отдел приходятся наибольшие нагрузки. Наиболее частые патологии, встречающиеся в данном отделе позвоночника, это остеохондрозы и осложненные формы остеохондроза, компрессионно-корешковые синдромы, нарушения функций нервного корешка в виде нейропатий.
Наиболее распространенными синдромами поясничного отдела позвоночника являются «ишиас», «люмбаго», «поясничный радикулит» (поясничный остеохондроз) и «межреберная невралгия». Каждый из этих синдромов складывается не только из болевых проявлений в позвоночнике, но и вторичных воспалительных изменений в мышцах вблизи пораженного отдела позвоночного столба, а также симптомов нарушения кровообращения и отека внутренних органов.
Клиника. Проявления заболевания могут носить самый разнообразный характер, в зависимости от стадии процесса. Длительный болевой синдром, парез стопы (“шлёпающая стопа”), компенсаторный сколиоз в поясничном отделе, напряжение прямых мышц спины, болезненность при поверхностной пальпации, гипорефлексия сухожильных рефлексов, гипотония мышц голени с нарушением функции ходьбы и др.
Результаты клинических наблюдений свидетельствуют о выраженном лечебном эффекте лазерной терапии больных с остеохондрозом. Уже после первого сеанса ЛТ, отсутствие болевого синдрома наблюдалось у 60-65% пациентов, улучшение двигательной активности отмечалось у 20-25%, нормализация сна — у 50% больных. После первого курса лечения, положительный эффект отмечен почти у 100% больных с ранней стадией заболевания. При запущенном процессе, он достигается после 2-3 курса лечения.
Правильное питание
Рацион больного остеохондрозом и экстрасистолией должен быть обогащен продуктами, насыщенными калием и магнием. В нем обязательно должны присутствовать:
- Ягоды (смородина, малина, ежевика);
- Фрукты (авокадо, яблоки, грейпфруты, яблоки, груши, сливы, дыни);
- Овощи (картошка, тыква, брокколи, помидоры, перец, огурцы и другие);
- Зелень;
- Разнообразные растительные масла (не только подсолнечное и оливковое);
- Злаки и бобы;
- Орехи и сухофрукты;
- Молочка;
- Мед;
- Растительные натуральные напитки.
От фастфуда, жирной еды и большого количества сахара лучше вообще отказаться.
Соблюдение принципов правильного питания сохраняет здоровье всего организма, не только опорно-двигательной и сердечно-сосудистой систем. Кроме того, сбалансированный рацион способствует сбросу лишнего веса, который дает дополнительную нагрузку на позвоночник и усугубляет остеохондроз.
ГРЫЖИ ПОЗВОНОЧНИКА
Межпозвонковая грыжа – это одно из самых сложных заболеваний опорно-двигательного аппарата. Причиной заболевания могут служить чрезмерные нагрузки на позвоночный столб, травмы, неправильная осанка, возрастные изменения. Под воздействием этих факторов, оболочка позвоночного диска разрушается и его содержимое попадает в спинномозговой канал, сдавливая при этом спинномозговые корешки или сам спинной мозг. На ранней стадии изменения в пояснично-крестцовом отделе позвоночника, они дают о себе знать ноющими болями в пояснице. Если болезнь запущена, то боли, вызванные грыжей, зависят от того, какие корешки она сдавливает, а клинически может проявляться нарушением движения в ногах, нарушением мочеиспускания и потенции.
Лечение. Хирургическое вмешательство при данной патологии дает быстрый результат, но чревато послеоперационными осложнениями и развитием заболеваний в других отделах позвоночника. Оно показано только 10-12% пациентам. Наиболее эффективна методика сочетания лазерной и мануальной терапии. Лазерная терапия позволяет снять отёчность и воспаление в области грыжи, а мануальная терапия, которая проводится после курса лазерной терапии, позволяет добиться стойкой и длительной ремиссии, прожить жизнь вовсе без операции.
Диск — это совершенно бессосудистая область, однако, в его непосредственной близости сосудистая сетка довольно широка. Так, например, множество сосудов расположено в самом теле позвонка и по периферии фиброзного кольца, которые осуществляют обмен и питание диска. Собственно, за счёт улучшения этого обмена, питания тканей и достигается заявленная эффективность применения лазерной терапии. Улучшается кровообращение в проблемной зоне, «уходит» болевой синдром, снимается отек и воспаление.
Перед использованием лазеротерапии для лечения суставов и позвоночника, проконсультируйтесь с нашими специалистами.
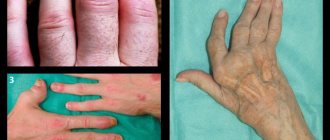
АРТРИТЫ И АРТРОЗЫ
Артрит — воспалительное заболевание сустава. Артрит может быть как самостоятельным заболеванием, так и проявлением какого либо другого заболевания. Одним из первых клинических проявлений артрита является боль в суставах. Она наиболее интенсивна во вторую половину ночи и утром. Уменьшение болей, как правило, наступает после движения. С развитием патологического процесса происходят изменения мягких тканей и капсульно-суставного аппарата, ведущие к деформации суставов, нарушению их функции, изменению температуры и окраски кожных покровов.
Заболевание может протекать с поражением одного сустава (моноартрит) и нескольких (полиартрит). Начало заболевания может быть острым и сопровождаться сильными болями в суставе (острый артрит) или развиваться постепенно (хронический артрит). Причины артритов разнообразны: инфекция, травма, аллергия, нарушение обмена веществ, заболевания нервной системы, недостаток витаминов.
Артроз — группа заболеваний обменно-дистрофического характера, для которых типично поражение всех компонентов сустава. В первую очередь, хряща, а также, прилегающей к хрящу, кости, синовиальной оболочки, связок, капсулы, околосуставных мышц. Характерны боли, чувствующиеся в глубине суставов, усиливающиеся при физической нагрузке и уменьшающиеся в покое, утренняя скованность, хруст в суставах, ограничения движения в суставах.
Причиной возникновения артроза является изменение биологических свойств хряща. Эти свойства могут изменяться как под влиянием факторов внешней, так и внутренней среды (дефекты генов, избыточная масса тела, дефицит эстрогенов у женщин, травмы суставов, операции на суставах и др.).
Лечение. Наиболее часто артриты и артрозы возникают вследствие таких заболеваний как ревматизм, псориаз, подагра, а также ряда других, чаще всего, аутоиммунных заболеваний. Лазерная терапия суставов, при этом, проводится на фоне медикаментозного лечения основного заболевания, что позволяет снизить количество потребляемых лекарств. Лечение предусматривает устранение основной причины возникновения артрита (артроза) и местных изменений.
При наличии перечисленных заболеваний, не следует забывать, что лазерное воздействие на суставы должно сочетаться с лазерной гемотерапией. Она показана как десенсибилизирующая, обезболивающая, иммуностимулирующая и противоотечная терапия. Схемы лечения пораженных суставов приводятся в конкретных методиках.
РЕВМАТОИДНЫЙ АРТРИТ
Ревматоидный артрит. Относится к группе системных аутоиммунных заболеваний. Характерной особенностью его является образование аутоантител к различным типам коллагена. Одним из составляющих в механизме развития аутоиммунных болезней является воспаление. При развитии воспаления под влиянием инфекционных факторов (стрептококк-А — при ревматизме, микробы кишечной группы — при реактивных артритах) в тканях и органах выявляются основные его признаки – боли, отёк, нарушение функции.
Нарушение микроциркуляции – один из ранних механизмов ревматического воспаления. Оно обусловлено повышением проницаемости капиллярной стенки ими крогемоциркуляторными расстройствами, приводящими к развитию отека и гиперемии. Особенно возрастает роль факторов гиперкоагуляции (хронический ДВС-синдром при хроническом ревматоидном воспалении).
Необходимо отметить системный, прогрессирующий, самоподдерживающийся характер хронического воспаления при аутоиммунных заболеваниях. Патологические обменные нарушения носят многообразный характер. Нередко комплексное нарушение метаболизма ведет к торможению процессов остеогенеза. Нарушение метаболических процессов в суставном хряще приводит к обеднению его основного вещества протеогликанами, что служит причиной деструкции хряща и развития деформирующего остеоартроза.
Артрозы и метаболические артропатии, как правило, являются генерализованными в отношении поражения не только многих суставов, но иногда и внутренних органов. В патогенезе функциональных изменений участвует центральная и периферическая нервные системы, особенно вегетативного отдела. У больных ревматоидным артритом наблюдаются симметричное поражение суставов, атрофия мышц, остеопороз, разнообразные трофические нарушения.
Лечение. Оно должно проводиться с учетом всех звеньев его патогенеза. С этой целью применяют противовоспалительные, иммуномодулирующие, обезболивающие средства. Современная комплексная терапия включает и физические факторы. Использование физических факторов имеет следующую цель: уменьшить или устранить боль, снизить признаки общей и местной воспалительной активности. За счет воздействия на нейроэндокринный и сосудистый компоненты трофики, нормализовать метаболизм в пораженных тканях. Воздействовать на нарушение иммунорегуляторных процессов. Учитывая тот факт, что лазерная терапия обладает всеми вышеперечисленными свойствами, она непременно должна входить в состав проводимого комплексного лечения. ЛТ назначается как в виде локального воздействия на суставы, так и в виде лазерной гемотерапии.
Диагностический комплекс мероприятий
При развитии заболевания остеохондроз проявляется и экстрасистолия. При редких патологических процессах лечение минимально, если количество систол в сутки составляет более 700 штук, назначается обязательный комплекс терапии. При обращении пациента обязанность врача сводится к тому, чтобы послушать сердце, измерить параметр давления, оценить общее состояние клетчатки и покровов кожи. Это требуется для составления полноценной картины заболевания. Помимо приведенного списка мероприятий, нужно:
- Определить разновидность патологии;
- изучить индивидуальные особенности;
- узнать частоту сокращений;
- провести инструментальные и лабораторные анализы;
- сделать длительное ЭКГ исследование;
- взять пробы на аритмию;
- сдать МРТ и УЗИ.
После определения типа и сложности остеохондроза и сопутствующей экстрасистолии лечащий специалист назначает комплексное лечение.
АРТРОПАТИЧЕСКИЙ ПСОРИАЗ
Артропатический псориаз. Самой тяжелой формой и менее управляемой в плане лечения у больных псориазом является артропатическая. По установившейся традиции, псориаз все еще относится к кожным болезням, хотя установлена системность этого процесса и способность псориаза поражать не только кожу, но и внутренние органы, нервную систему и суставы.
Псориатический артрит характеризуется как системный процесс, при котором максимально выраженные изменения проявляются в структуре соединительной ткани. Псориатическая артропатия может протекать доброкачественно по типу моноартрита либо в виде полиартрита, а у части больных она приобретает характер тяжелого деструктивного полиартрита. Псориатический артрит чаще возникает параллельно с кожными поражениями или несколько позже, а в некоторых случаях, суставной синдром может предшествовать кожным проявлениям.
Поражение суставов обычно начинается в дистальных межфаланговых суставах кистей и стоп. Постепенно в процесс вовлекаются средние и крупные сочленения, включая и позвоночник, с развитием анкилозирующего спондилоартрита (болезнь Бехтерева). Отмечается припухание, болезненность, ограничение подвижности суставов, в результате инфильтрации и уплотнения околосуставных тканей. В дальнейшем течении процесса могут образовываться вывихи, подвывихи, анкилозы, приводящие к деформациям суставов, и наступает полная инвалидность больного.
Помимо этого, наступает прогрессирующее астеническое состояние, вплоть до кахексии, миалгии, атрофии мышц кистей, предплечий, голеней (12 15%). Так же как и при обычном псориазе, у больных псориатической артропатией определяются недостаточность функции печени, почек, иммунодефицитные состояния, сердечно-сосудистая патология.
Лечение. Как и при ревматоидном артрите, лечение комплексное и направлено на ликвидацию проявлений заболевания, восстановление обмена веществ в суставном хряще и сохранение функции пораженных суставов. Медикаментозная терапия направлена на достижение десенсибилизирующего, детоксицирующего и противовоспалительного эффекта.
Ранее нами уже упоминалось, что всеми этими свойствами обладает лазерная терапия, а, помимо этого, и иммунокорригирующим действием — она обязательно должна быть включена в лечебный процесс. Лазерная терапия проводится как воздействием на кровь (ЛГТ), так и локально на область пораженных суставов.
Лечение
ЖЭ считаются индикатором риска внезапной сердечной смерти. Однако до сих пор неясно, действительно ли они играют причинную роль в развитии фатальных желудочковых аритмий. Исследование сердечной аритмии ясно показало, что даже успешное подавление прогностически неблагоприятных ЖЭ не защищает от ВСС. С другой стороны, явно противоречивый результат раннего ретроспективного исследования неубедителен.
Контролируемые исследования показывают повышенную смертность среди пациентов, принимающих антиаритмические препараты. Флекаинид оказался лучше переносимым в исследованиях антиаритмической эффективности. Однако вещество, в частности, привело к увеличению смертности. Какие свойства различных антиаритмических препаратов способствовали ВСС, неясно.
Флекаинид
Пациентам не рекомендуется назначать препараты при ЖЭ, вызванных стрессом. Поскольку четкой связи между смертностью, заболеваемостью и ЖЭ не установлена. Длительное применение лекарств способно только усугубить течение аритмии и привести к фатальным последствиям.
httpv://www.youtube.com/watch?v=embed/BdfNlet-AZU
ПОДАГРА
Подагра. Рассматривается как болезнь обмена веществ и характеризуется приступообразными болями в суставах. Наряду с острыми приступами боли, подагра характеризуется отложением солей (мочекислого натрия) в тканях, в силу чего образуются подагрические узелки. Кроме мочевой кислоты, в них содержится небольшое количество извести.
Излюбленным местом отложения солей являются ушные раковины, хрящевые покровы суставных поверхностей, особенно плюснефалангового сочленения большого пальца стопы, лучезапястные, коленные суставы. Это не исключает возможности отложения солей и в других суставах. Помимо хрящей, процессом поражается синовиальная оболочка, надкостница, сухожилия.
Суставы, таким образом, заметно меняются. Они становятся опухшими, покрасневшими и болезненными при ощупывании. При длительном течении заболевания, могут возникнуть стойкие изменения в суставах: связки утолщаются, появляется выпот в суставе, он становится болезненным. При движениях, слышится легкий хруст. Подагрические узлы со временем могут увеличиваться и менять форму сустава. Помимо суставов, подагра поражает кровеносные сосуды, обычно сосуды почек, сердца; в сосудах возникают склеротические изменения.
Лечение. Больные подагрой нуждаются в диетическом, медикаментозном и физиотерапевтическом лечении. Лазерная терапия проводится как воздействием на кровь (при отсутствии противопоказаний), так и локально на область пораженных суставов.
БОЛЕЗНЬ ШЛЯТТЕРА
Под данным заболеванием понимается омертвение эпифиза головки большеберцовой кости в сочетании с разрушениями ядра кости, которые вызываются местными перегрузками, хроническими травмами и нарушениями местного кровообращения. Чаще болеют мальчики в возрасте от 10 до 15 — 18 лет. Болезнь Шляттера развивается без видимой причины, чаще — на одной стороне, реже — на обеих.
Иногда удается установить связь с повторной травмой или с повышенной функцией четырехглавой мышцы бедра (например, занятия спортом). Клиника. Отмечается припухлость и локальная боль в области нижней части колена, усиливающаяся при надавливании. Движения в коленном суставе болезненны, особенно после физической нагрузки. Крайняя степень сгибания конечности в коленном суставе возможна, но резко болезненна. Боль не проходит и в состоянии покоя. Течение болезни Шляттера длительное. Шансы на выздоровление достаточно велики, так как это заболевание излечивается по завершении периода роста организма. Но до полного выздоровления необходимо избегать перегрузок конечностей.
Лазерная терапия. Воздействие лазерным излучением на патологический очаг осуществляется так же, как и при других патологиях коленного сустава.
Народная медицина
При терапии экстрасистолии на фоне остеохондроза любое самолечение противопоказано. Здесь необходима помощь врача. Но иногда полезна и народная медицина.
Существует три группы сырья, являющегося основой для народных лекарств.
Первая группа
Препараты на растительной основе. Причем растительность может быть любая, лишь бы в ней было много магния и калия. Хорошо использовать следующие растения:
Полезно использовать эфирные масла: они оздоравливают организм.
Есть еще небесполезные травы.
Календула является прекрасным средством для предупреждения аритмических приступов. Препараты на ее основе:
- приводят в норму пульс;
- усиливают выделение желчи;
- возвращают «в чувство» давление;
- восстанавливают нервную систему;
- улучшают ток крови по коронарным сосудам.
Последний эффект крайне полезен для того, чтобы не дать развиться или возникнуть ишемии сердца.
Мелисса эффективно борется с воспалениями, болями, а также инфекциями. Она очень богата микроэлементами и аскорбиновой кислотой, и потому чрезвычайно полезна для терапии экстрасистолии и остеохондроза.
Настои на хвощевой основе хороши для следующего:
- укрепление сосудистых стенок;
- понижение давления;
- улучшение вывода токсинов.
Вторая группа
Медикаменты на основе животного сырья. Это разнообразные мази. Очень хороши при лечении запущенного остеохондроза в сочетании с легкой экстрасистолией.
Третья группа
Медикаменты, являющиеся химической продукцией. Сюда входят все анальгетики, в том числе обыкновенный анальгин. Мази на скипидарной основе, спирт, настойка йода — вот средства, используя которые можно добиться следующих эффектов:
- снятие болей;
- согревание;
- регенерация костей и мышц.
При этом у них нет побочного эффекта, сбивающего и без того нарушенный ритм сердцебиения.
А еще на народные средства тоже бывает аллергия, так что тут нужна осторожность. Прежде чем их использовать, следует убедиться в отсутствии аллергических реакций на соответствующие препараты
Перед применением средств, в состав которых входят какие бы то ни было яды, необходимо посоветоваться с врачом, чтобы получить все требуемые сведения по подобным средствам. Важнее всего консультация перед использованием медикаментов со змеиным ядом.
ПЯТОЧНАЯ «ШПОРА»
Представляет собой костный вырост в месте прикрепления сухожилия, который характеризуется болезненными ощущениями в области подошвы.
Клиника. В начале заболевания боль возникает при ходьбе. Особенно трудно начало ходьбы, когда при нагрузке возникает острая боль. Затем, в течение дня, боль при ходьбе несколько утихает, а к концу дня вновь усиливается. С течением времени боль приобретает стойкий характер.
Предрасположенность к развитию пяточных «шпор» имеют люди с избыточным весом, заболеваниями позвоночника и крупных суставов нижних конечностей, плоскостопием, а также спортсмены при длительных местных перегрузках данной области. В настоящее время, лечение пяточной «шпоры» заключается в обеспечении разгрузки применением различного рода стелек и подпятников, физиотерапевтическом комплексном лечении, а при отсутствии эффекта, оперативное лечение — удаление костного выроста хирургическим путем и иссечение измененных тканей.
Лазерная терапия. Высокоэффективна при данной патологии. Как правило, полный эффект достигается после 2-3 курса.
Высокая эффективность и безопасность современной лазерной терапии позволяет населению использовать ее в качестве домашнего доктора. Прилагающееся к аппарату пособие, позволяет правильно провести соответствующее лечение различных заболеваний суставов и позвоночника. Обязательным условием при приобретении аппарата для лечения в домашних условиях является внимательное изучение прилагаемого пособия.
Симптомы
Ряд препаратов эффективно подавляет ЖЭ. Однако в отдельных случаях нельзя предсказать, исчезнет ли экстрасистолия при приеме определенного вещества. Это означает, что эффективный антиаритмический препарат приходится определять эмпирически методом проб и ошибок.
Не рекомендуется ставить себе диагноз на основе субъективных ощущений. Требуется обратиться за консультацией к кардиологу.
Любой антиаритмический препарат может усугубить или даже вызвать ЖЭ. Этот нежелательный эффект нельзя прогнозировать индивидуально. Увеличение количества ЖЭ с антиаритмическими препаратами – обычное явление, которое поражает до 28% пациентов.
Мнение о том, что такие аритмогенные эффекты возникают только в начале лечения, недавно было опровергнуто. Эти побочные эффекты повторяются постоянного в течение 10-месячного долгосрочного лечения. К сожалению, пациенты с самым высоким риском опасной аритмии наиболее склонны к проявлению побочных действий аритмогенного препарата.
Препарат
Исследования, демонстрирующие антиаритмическую эффективность веществ, не дают никакой информации о решающем вопросе о преимуществах лечения аритмией. Антиаритмическая терапия обычно не назначается пациентам с ЖЭ. Клинические исследования, которые ограничились вопросом о антиаритмической активности различных веществ, на практике бесполезны.
ГРЫЖИ ПОЗВОНОЧНИКА
Межпозвонковая грыжа – это одно из самых сложных заболеваний опорно-двигательного аппарата. Причиной заболевания могут служить чрезмерные нагрузки на позвоночный столб, травмы, неправильная осанка, возрастные изменения. Под воздействием этих факторов, оболочка позвоночного диска разрушается и его содержимое попадает в спинномозговой канал, сдавливая, при этом, спинномозговые корешки или сам спинной мозг.
На ранней стадии изменения в пояснично-крестцовом отделе позвоночника, они дают о себе знать ноющими болями в пояснице. Если болезнь запущена, то боли, вызванные грыжей, зависят от того, какие корешки она сдавливает, а клинически может проявляться нарушением движения в ногах, нарушением мочеиспускания и потенции.
Лечение. Хирургическое вмешательство при данной патологии дает быстрый результат, но чревато послеоперационными осложнениями и развитием заболеваний в других отделах позвоночника. Оно показано только 10-12% пациентов. Наиболее эффективна методика сочетания лазерной и мануальной терапии. Лазерная терапия позволяет снять отёчность и воспаление в области грыжи, а мануальная терапия, которая проводится после курса лазерной терапии, позволяет безболезненно вправить грыжу. Были отмечены случаи, когда грыжи исчезали только после нескольких курсов лазерной терапии.
Диагностика
- В первую очередь больному делают электрокардиограмму, ультразвуковое исследование.
- Для более развернутой картины назначают Холтер мониторинг. Это непрерывное считывание сердечного ритма в течение двух суток, для чего на теле пациента фиксируются датчики, а сам больной ведет дневник, в который записывает свои действия во время изменения сердечного ритма.
- Врач может назначить проверку велоэргометрией, то есть провести запись ЭКГ на фоне физической нагрузки.
- Для уточнения диагноза также применяется МРТ сердца.
- Проводится общий анализ крови и мочи.
Когда диагноз поставлен и причиной является остеохондроз, назначается соответствующее лечение, которое зависит от типа экстрасистол.