Запись по телефонам +7,,
Записаться на приём онлайн
Теносиновит – заболевание воспалительного характера, поражающее синовиальную оболочку сухожильного влагалища. Заподозрить эту патологию можно благодаря таким признакам как припухлость в зоне воспаления, болезненность этого участка и слышимый скрип в сухожилии. Так как возникнувшая патология причиняет неприятные ощущения, это сказывается на привычном образе жизни и работоспособности больного.
Что такое синовит
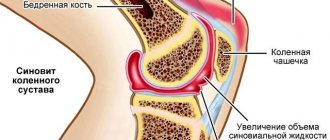
Синовит – это воспаление синовиальной мембраны, которая выстилает внутренние поверхности в суставах и сухожилиях. Оболочка разделяет твердые ткани и позволяет суставу двигаться с минимальным изгибом. За счет гибкости она изменяет форму, приспосабливается к опорным основаниям и обеспечивает суставу амортизацию.
По той или иной причине синовиальная мембрана, напоминающая своеобразную сумку-хранилище синовиальной жидкости, может воспаляться. Она увеличивается в размерах – визуально поверх сустава образуется отечность, вызывающая боль при движении. Со временем воспаленные ткани утолщаются, в них формируются дополнительные кровеносные сосуды, внутри сустава часто бывают кровотечения. Возникают предпосылки для осложнений, в первую очередь для дисфункции сустава и обострения артроза, если он уже развился.
Синовит – воспаление синовиальной мембраны
Возможные причины заболевания
Причины теносиновита, как и его характер, могут быть разными. Обычно он развивается на фоне ранений и травм, в результате чего происходит проникновение инфекции (чаще всего – стрептококковой и стафилококковой).
Иногда заболевание возникает по причине инфицирования Neisseria gonorrhoeae. Если это происходит, теносиновит развивается в области уретры, цервикального канала, органов таза. Больные сахарным диабетом больше всех подвержены негативному воздействию псевдомонад, грибков и грамположительной микрофлоры, поэтому именно эти микроорганизмы могут у них привести к теносиновиту.
Одним из предрасполагающих факторов, способных повысить риск возникновения воспаления синовиальной оболочки, является ослабление иммунитета.
Теносиновит: что это?
Этим термином называют воспаление сухожильных оболочек, «трубочек», заполненных жидкой смазкой. С помощью этих оболочек сухожилия соединяют мышцы и кости. Иногда их наружная поверхность воспаляется, что затрудняет скольжение структурных элементов опорно-двигательного аппарата.
При теносиновите человек также испытывает боль и тугоподвижность. Однако что именно воспалено – сказать может только врач. Чаще всего эта проблема затрагивает суставы верхних конечностей, особенно запястья, и стопы.
Теносиновит – воспаление оболочек сухожилий
Хронический посттравматический пролиферативный теносиновит
Посттравматический теносиновит зачастую развивается постепенно, принимая хроническую вялотекущую форму. Несмотря на кажущееся благополучие, в области сухожильного волокна происходит серьезный деформационный процесс.
Пролиферативный теносиновит обычно проходит через четыре фазы своего развития:
- на начальной стадии происходит постепенно утолщение синовиальной оболочки, но выраженной пролиферации ворсинчатых скоплений при обследовании МРТ не наблюдается;
- начинается образовываться ворсинчатая ткань пролиферативных очагов асептического воспаления;
- третья стадия характеризуется тем, что пролиферативная ткань с сухожильных волокон начинает распространяется в проекцию суставной капсулы, формируя контрактуру и стеноз;
- на четвертой стадии этот процесс принимает диффузный характер и сустав оказывается полностью обездвиженным.
Предупредить хронический теносиновит можно только одним способом: при появлении первых признаков неблагополучия обращаться за своевременной медицинской помощью.
Почему они воспаляются?
Сам по себе синовит или теносиновит вознакает редко. Воспаление синовиальной мембраны бывает часто при ревматоидном артрите аутоиммунной природы (необъяснимого происхождения). Также патология сопровождает ювенильный и псориатический артрит, ревматоидную лихорадку, волчанку, туберкулез и подагру. Синовит нередко развивается и после травм, как посттравматический артроз, однако проявляется практически сразу, а не по истечении месяцев и даже лет.
Отчего воспаляются сухожильные оболочки, до сих пор окончательно неизвестно. По одной из версий, – из-за чрезмерного напряжения сухожилий, которые травмируются. Это бывает при однотипной работе, например за клавиатурой компьютера или на конвейере. Также теносиновит сопровождает такие болезни, как ревматоидный артрит, подагра, склеродермия, синдром Рейтера, гонорея и сахарный диабет.
Так или иначе, обе патологии потенциально опасны для организма, поскольку воспалительный процесс может перекинуться на соседние ткани и нанести вред другим органам.
Воспаления в суставах часто возникают после травм
Что такое синовит и как его лечить – рассказывает практикующий травматолог:
Клинические признаки теносиновита
О воспалении синовиальной оболочки могут свидетельствовать следующие симптомы:
- припухлость тканей вокруг больного сухожилия, что можно определить с помощью пальпации во время осмотра пациента;
- боли, развивающиеся в области воспаленного сухожилия;
- нарушение совместных движений, существенное ограничение двигательной активности;
- болезненность пораженных мышц во время применения физических усилий.
Симптоматика теносиновита может отличаться в зависимости от причины, спровоцировавшей заболевание, а также локализации поражения. Например, в случае инфекционного происхождения патологии ткани в области воспаления могут покраснеть. Нередко повышается температура тела и развиваются признаки интоксикации. Сухожилие, в котором возникло патологическое состояние, при обследовании может представлять собой плотный болезненный тяж.
Как понять, что у вас синовит или теносиновит
Что именно воспалено, определит врач, однако и вы сами можете понять, что в суставе происходят воспалительные процессы. На них указывают такие признаки:
- боль при движениях;
- ощущение теплоты в суставе (особенно это ощущается при ревматоидном артрите, поскольку усиливается кровоток);
- сустав отекает и увеличивается в размерах;
- кожа над суставом краснеет;
- повысилась общая температура тела (наиболее тревожный сигнал, свидетельствующий об инфекции в организме).
Сустав отекает и болит? Не откладывайте визит к врачу
Как вылечить теносиновит максимально быстро?
Мы предлагаем инновационный метод цветоимпульсной терапии, открытие которое удостоено Нобелевской премии.
Ответ очевиден: надо восстановить чёткую работу мозговых центров, отвечающих за регуляцию опорно-двигательной системы. Прибор «Нейродоктор» решает именно эту задачу.
В основе аппарата лежит метод импульсной терапии. Этот метод лечения признаётся современной медициной, одним из наиболее прогрессивных и высокоэффективных. Благодаря импульсной терапии «пробуждаются» определённые участки опорно-двигательной системы, что обеспечивает устранение сбоев в её работе. Это происходит вследствие воздействия на управляющие центры головного мозга.
Как это работает?
Нейродоктор воздействует на управляющие центры головного мозга.
Мозг начинает вырабатывать десятки нейрогормонов и формировать «корректирующие» нервные импульсы.
Нейрогормоны во много раз эффективнее самых мощных лекарств быстро излечивают заболевание. Нервные импульсы устраняют патологические процессы на клеточном уровне и корректируют работу других органов и систем организма.
УЗНАТЬ БОЛЬШЕ О МЕТОДЕ
Что вас ожидает на приеме у ревматолога?
Воспалительными процессами в суставах занимается ревматолог. На приеме врач осмотрит сустав, определит степень болезненности, характер боли, покраснение кожи, повышение локальной температуры. Вас спросят, не было ли в последнее время травм, а также уточнят анамнез по другим заболеваниям суставов. При необходимости в таких случаях назначают МРТ или УЗИ, которые позволяют определить количество скопившейся жидкости. Рентген-диагностика показывает целостность или повреждения тканей.
При воспалении синовиальной или сухожильной оболочки важно определить причину, иначе терапия будет безрезультатной. Для этого назначают:
- анализ крови на наличие в организме бактериальной инфекции, чтобы подтвердить или исключить бактериальный характер воспаления;
- пункцию синовиальной жидкости с последующим анализом ее состава.
Лечить воспаление в суставе начинают, только когда точно знают причину
Диагностика воспалительного поражения
Врач выполняет сбор анамнеза, осматривает пациента, производит пальпацию болезненного участка. При подозрении на теносиновит необходимо провести тест Мукарда. Заключается он в следующем. При отведении кисти в сторону локтя, большой палец которой приведенный, а остальные – выпрямлены, появляется боль в лучевой кости (а именно – в шиловидном отростке).
Могут понадобиться лабораторные методы диагностики – бактериологические методики, анализы крови. Они помогают не только определить общее состояние организма пациента, но и выявить причину теносиновита. Особенно, если речь идет об инфекционном происхождении заболевания, так как это позволяет определить возбудитель воспаления.
Среди инструментальных методов обследования ведущую роль выполняют УЗИ и рентгенография пораженного участка. Они дают представление о состоянии сосудов, связок, нервов и суставов, расположенных возле патологической области.
Как лечат воспаление в суставе
Самолечение в таких случаях очень опасно. Обнаружив у себя отечность вокруг сустава, некоторые допускают огромную ошибку и прикладывают к нему теплый компресс. Делать этого категорически нельзя из-за возможных осложнений. Не стоит также экспериментировать с другими народными методами, ведь воспалительный процесс в суставе может перекинуться на близлежащие ткани. Речь идет о движении и свободе, о качестве жизни, поэтому доверьтесь врачу.
В схему терапии синовита и теносиновита включают такие средства:
- нестероидные противовоспалительные препараты, например ибупрофен, которые снимают отечность и уменьшают боль;
- при сильном болевом синдроме – кортикостероиды коротким курсом;
- для быстрого снятия боли – холодные компрессы;
- антибиотики – если анализы подтвердили бактериальную инфекцию.
При воспалении в суставе очень важно максимально снизить нагрузку
Вам нужно эффективное лечение, но все же есть сомнения?
«Нейродоктор» сегодня считается одним из наиболее результативных методов лечения болезней самой разной этиологии. Он отлично сочетается с традиционными методами лечения и даёт возможность организму быстрее восстанавливаться. Сегодня аппарат «Нейродоктор» – это:
- Метод лечения, получивший Нобелевскую премию по физиологии и медицине.
- История разработки аппарата насчитывает более 20 лет.
- «Нейродоктор» принимает участие на медицинских выставках по всему миру.
- О приборе «Нейродоктор» пишет пресса (такие издания как КП и другие).
- «Нейродоктор» используют тысячи людей в 26 странах мира.
- Изготавливается в России на предприятиях военно-промышленного комплекса.
- Можно эффективно использовать вместе с любыми лекарственными препаратами, без каких-либо побочных эффектов.
- Прибор не имеет противопоказаний.
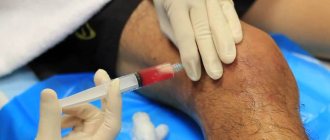
Делают ли уколы в сустав при синовите?
Синовит часто комбинируется с артрозом – дегенеративными изменениями в хрящевой ткани. Если хрящи повреждены, они рано или поздно воспаляются, и воспаление распространяется дальше. В суставе образуется излишек жидкости, он увеличивается в размерах и болит.
Инъекции протезов синовиальной жидкости – наиболее прогрессивный метод лечения артроза. Внутрь сустава вводят гель, который раздвигает трущиеся поверхности, восполняет дефицит смазки и избавляет человека от боли. Методика имеет минимум противопоказаний. Но одно из них – синовит, воспаление синовиальной мембраны. Если в суставе развилась эта патология, сначала предстоит справиться с ней, и только потом сосредоточиться на лечении артроза.
Лечение теносиновита в Липецке
Современная медицина научилась качественно лечить теносиновит, помогая пациентам улучшать качество их жизни, избавляя от патологии. Наиболее эффективные методики используются и в Лечебно-диагностическом центре №1 города Липецк. В зависимости от причины заболевания, его течения и прочих особенностей могут применяться:
- определенные группы препаратов – антибиотики, обезболивающие, противовоспалительные, общеукрепляющие;
- местные введения лекарств, устраняющие боль и воспаление, стимулирующие кровоток в области поражения;
- новокаиновые блокады;
- ХИЛТ-терапия (высокотехнологичная импульсная лазерная терапия);
- методы физиотерапии – лазеротерапия, магнитотерапия, грязелечение, иглорефлексотерапия и пр.
В случае гнойного теносиновита необходимо хирургическое лечение. Врач вскрывает гнойный очаг и выполняет манипуляции, позволяющие создать условия для оттока гноя. Но, оперативное вмешательство может понадобиться не только в подобных ситуациях. Есть ряд и других показаний.
Опытные врачи ЛДЦ №1 подбирают для конкретного пациента наиболее оптимальные методы лечения, которые смогут дать отличные результаты.
Запишитесь к хирургу в Липецке по телефонам, +7, +7 (4742) 37-04-52 или онлайн
Реабилитация после теносиновита кисти
При лечении теносиновита кисти особое внимание уделяется лечебному массажу и комплексу упражнений. Массаж способствует полноценному кровоснабжению и доставке питательных веществ к тканям, тем самым ускоряя процесс выздоровления и восстановления. Можно делать самомассаж в лечебных и профилактических целях. Перед каждым восстановительным комплексом упражнений следует провести 20-минутный сеанс массажа, чтобы сделать занятия максимально комфортными.
Комплекс упражнений направлен на восстановление объема движений и растягивание мышц и сухожилий. Когда ткани работают, они наполняются кровью, богатой кислородом и питательными веществами. Данный процесс ускоряет регенерацию тканей и полностью ликвидирует патологический процесс.
Комплекс упражнений включает в себя сгибательные/разгибательные движения пальцев, сжимание/разжимание кулака без сопротивления и с эспандером или резиновым мячиком, растягивание кисти и по отдельности пальцев. Вышивание, плетение, нанизывание бисера, лепка мелких фигурок полноценно восстанавливают моторику пальцев.
При выполнении упражнений следует обращать внимание на наличие болевых ощущений. Не стоит выполнять движения через силу.
Заболевания околосуставных мягких тканей: клиника, особенности локальной терапии кортикостероидами.
ОБЩИЙ РАЗДЕЛ
Важность вопроса:
Группа больных с воспалительными процессами в околосуставных мягких тканях многочисленна в практике врачей общего профиля, невропатологов, ревматологов. В то же время не всегда уделяется должное внимание дифференциальной, а, самое главное, топической диагностике этих состояний. В данном случае это вряд ли оправдано, так как все подобные процессы, как правило, легко поддаются локальной терапии анестетиками и кортикостероидами при условии точного введения препарата в очаг поражения. С другой стороны — отсутствие эффективной терапии может значительно снижать функциональную способность больного, вплоть до инвалидизации (например — фиброзирующий капсулит плеча, как следствие плохо леченого плече -лопаточного периартрита и т.д.)
Общие положения:
К околосуставным тканям относят сухожилия мышц, их синовиальные влагалища, места прикрепления сухожилий к кости — энтезисы, слизистые сумки -бурсы, связки, фасции, апоневрозы, мышцы, окружающие сустав. Воспалительный процесс может быть локализован в любом из этих образований и, соответственно, быть определен как
тендинит
(воспаление сухожилия),
тендовагинит
(воспаление сухожильного влагалища), бурсит (воспаление сумки),
тендобурсит
(воспаление сухожилия и сумки),
энтезиты/энтезопатии
(воспаление энтезисов),
лигаментиты
(воспаления связок),
фиброзиты
(воспаления апоневрозов и фасций),
миотендиниты
(воспаление участков мышц прилегающих к сухожилию). На практике часто пользуются термином -периартрит для описания поражения любых околосуставных мягкотканных структур. Как уже говорилось, для успешной терапии нужно стремиться к более точной топической диагностике, пытаться ответить на вопрос «Что поражено?»- сухожилие, бурса и т.д., и какая конкретно мышца или сумка. Так, например, под обобщенным диагнозом — плече — лопаточный периартрит, часто скрываются различные по локализации процессы — субакромиальный бурсит, субдельтовидный бурсит, тендинит длинной головки бицепса, тендинит подостной мышцы и т.д. Отдифференцировать эти состояния возможно даже не прибегая к специальным методам исследования (См главу «Поражения мягких тканей различных регионов конечностей»).
Этиология и патогенез:
Все заболевания околосуставных мягких тканей можно разделить на: 1.
первично-воспалительные
, когда воспалительный процесс переходит с прилежащих структур, чаще всего с суставов при артритах. 2.
первично-дегенеративные
, когда развитие воспаления связано с микротравматизацией сухожилий, связок при чрезмерных нагрузках и (или) при нарушении трофики в мягких тканях.
Нейротрофические расстройства способствуют более частому развитию плече-лопаточного периартрита (ПЛП) у лиц с корешковыми синдромами в шейном отделе позвоночника. Эти же механизмы лежат в основе возникновения ПЛП после перенесенного инфаркта миокарда.
Эндокринные нарушения, вызывающие ухудшение обменных процессов в тканях, объясняют более частое развитие периартритов у женщин в период менопаузы.
У больных с врожденной неполноценностью соединительной ткани (диффузной дисплазией соединительной ткани) микротравматизации сухожилий и связок возникают даже при незначительных физических нагрузках, с последующим развитием воспалительных явлений. Эта ситуация чаще всего является причиной болей в области суставов у лиц молодого возраста.
Общие принципы диагностики:
Клинически — поражения околосуставных мягких тканей проявляются болью в области сустава и двигательными расстройствами. В этой ситуации диф.диагноз прежде всего проводится с поражением собственно суставов (см. таблицу).
Определение характера поражения опорно-двигательного аппарата
| ПРИЗНАК Характер боли | АРТРИТ Постоянная, как в покое, так и при движении | ПОРАЖЕНИЕ ПЕРИАРТ.ТКАНЕЙ Возникает при определенных движениях |
| Локализация боли | Разлитая, по всей проекции сустава | Локальные, больной указывает точку максимальной боли |
| Активные и пассивные движения | Уменьшение объема как активных, так и пассивных движений | Уменьшение объема активных при сохранении объема пассивных движений |
| Характер отечности | Определяется выпот в суставе, утолщение синовиальной оболочки | Асимметрия, связь отечности с конкретной бурсой, сухожильным влагалищем |
Из инструментальных методов для диагностики периартикулярных поражений используется термографическое исследование, основанное на разнице температурных градиентов (d T).Увеличение d T наблюдается При синовитах и периартритах, но значение его при периартритах значительно ниже.
Для точной топической диагностики периартикулярных поражений с успехом используется ультразвуковое исследование суставов, которое помогает выявить наличие экссудата в бурсах и синовиальных влагалищах, латентно протекающие разрывы сухожилий и связок, увидеть точную локализацию очага воспаления.
Общие подходы к лечению:
1) Исключение провоцирующих факторов
— ограничение нагрузки на пораженную конечность, при выраженном воспалении — полный покой конечности. 2)
Противовоспалительная терапия
— НПВС, местное использование мазей с противовоспалительным действием (Фастум-гель, Долгит, Диклофенак-гель и т. д.),компрессы с 30-50% р-ром димексида на зону наибольшей болезненности, локальное введение кортикостероидов в пораженную структуру. 3)
Улучшение обменно — трофических процессов
— после уменьшения выраженности воспалительной р-ии (уменьшение болевого синдрома, отсутствие ночных болей) -магнитотерапия, лазеротерапия, эл/форез с димексидом, рапой, грязевые аппликации (озокерит, парафин),витаминотерапия (никотиновая к-та, витамины гр., «В», антиоксиданты), биостимуляторы (алоэ, солкосерил, S.Traumell, S.Zeell) 4)
Реабилитация
— ЛФК. При стихании воспалительных явлений, но сохраняющемся снижении объема активных движений — массаж с разработкой сустава, эл/форез с лидазой, бальнеотерапия.
Более подробно хочется остановиться на вопросе локальной терапии кортикостероидами больных с воспалением околосуставных тканей.
При отсутствии противопоказаний к данному виду лечения, нет смысла медлить с проведением этой процедуры. Больные, как правило, хорошо переносят инъекции. При соблюдении техники и использовании современных препаратов осложнения практически отсутствуют, а, при правильной топической диагностике и введении препарата точно в очаг воспаления, удается быстро купировать воспалительный процесс, и избежать перехода заболевания в хронические формы, трудно поддающиеся терапии.
Для периартикулярного введения лучшего использовать препараты группы Бетаметазона — целестон
(короткодействующий) или
дипроспан
(длительнодействующий). Возможно так же использование
гидрокортизона
. Препараты вводятся с местными анестетиками (новокаином или лидокаином) в одном шприце. Дозы и число инъекций зависят от локализации (см. специальный раздел). Использование препаратов триамсинолона (кеналог) для лечения тендинитов нежелательно, т.к. они могут вызывать дистрофические процессы в связках, сухожилиях, вплоть до разрыва последних. Кеналог предназначен для введения в полые синовиальные структуры — бурсы, синовиальные влагалища, полость сустава, поэтому, если нет уверенности в точном попадании, лучше пользоваться другими препаратами. После стихания острой воспалительной реакции мы с успехом используем периартикулярное введение гомеопатических препаратов Traumell и Zeell. В состав препаратов входят протеолитические ферменты, комплекс растительных алкалоидов, компоненты хрящевой ткани. Препараты обладают хондропротективным действием, улучшают обменно-трофические процессы непосредственно в участке поражения. Схема лечения-2мл Zeell (Traumell) + 2 мл новокаина (лидокаина) ,в первые 2 инъекции добавляют 1 мл целестона. Все компоненты вводятся в одном шприце периартикулярно. Курс лечения — 5 — 10 процедур с интервалом 3-5 дней. Опыт показывает ,что данные препараты наиболее эфективны именно при заболеваниях периартикулярных тканей.
Специальный раздел.
Поражения периартикулярных тканей в различных регионах конечностей.
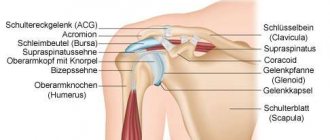
1. Область плечевого сустава.
Субакромиальный бурсит
Субакромиальная бурса отделена от полости плечевого сустава капсулой с проходящим в ее толще сухожилием надостной мышцы. В латеральную сторону бурса продолжается в поддельтовидную бурсу. Сверху бурса ограничена акромионом и торако-акромиальной связкой. Субакромиальный бурсит чрезвычайно часто является причиной боли в области плечевого сустава у больных РА, в то время, как истинный артрит плечевого сустава встречается значительно реже.
Диф. диагноз проводят с артритом плечевого сустава (см. таблицу), артритом ключично-акромиального сустава, тендинитом надостной мышцы. Для этого используют пробу Дауборна или тест «болезненной дуги». Больной отводит вытянутую руку в сторону до касания уха и медленно ее опускает. При субакромиальном бурсите и тендините надостной мышцы боль возникает в средине движения (отведение на 60-120 градусов). При патологии ключично-акромиального сустава наблюдается болезненность при приближении вытянутой руки к уху ( верхний сектор — последние 15-20 градусов дуги). Подтверждает диагноз пальпаторная болезненность в проекции ключично-акромиального сустава. Для того, чтобы исключить тендинит надостной мышцы, проводят тест сопротивления активному отведению плеча . Прижав руку больного к туловищу просят отвести руку в сторону. Происходит напряжение надостной мышцы при неподвижной руке. При субакромиальном бурсите проба безболезненна, тогда как при тендините надостной мышцы возникает боль в области плеча.
Лечение:
Эффективно введение кортикостероидов в субакромиальную бурсу.
Дозы:
10-20 мг кеналога (0,5 мл) или 4 мг дипроспана (0,5 мл). Иглу вводят в пространство между наиболее выступающей частью акромиона и головкой плечевой кости по наружной поверхности плеча строго горизонтально, на глубину 2-3 см. Правильное попадание в бурсу приносит быстрое и длительное освобождение от боли, восстанавливается функция отведения (больной может расчесать волосы).Как правило бывает достаточно одной инъекции.
Тендиниты мышц вращающей манжетки плеча.
Вращающая манжета плеча образована 4 — мя мышцами: надостной, подостной, малой круглой и подлопаточной. Надостная, подостная и малая круглая мышцы начинаются на задней поверхности лопатки и прикрепляются к большому бугорку плечевой кости. Эти мышцы участвуют в отведении и наружной ротации плеча. Подлопаточная мышца начинается на передней поверхности лопатки и прикрепляется к малому бугорку плечевой кости. Она участвует во внутренней ротации плеча.
Тендиниты этих мышц — наиболее распространенная причина болей в области плечевого сустава, что связано с прохождением сухожилий в узких анатомических каналах и большой нагрузкой, приходящейся на эти мышцы.
Для поражения мышц манжетки характерна боль в верхне-наружном отделе плеча, иногда с иррадиацией в локоть. Боль, как правило, возникает после необычных физических нагрузок. Например — работа с высоко поднятыми руками при покраске потолков и т.д. Чаще поражаются сухожилия надостной мышцы. Возникает боль в среднем секторе дуги при пробе Дауборна и боль при сопротивлении активному отведению плеча (см.»Субакромиальный бурсит»).
При поражении подостной/малой круглой мышц положительна проба сопротивления активной наружной ротации плеча. Для этого больной сгибает руку в локтевом суставе на 90 градусов. Врач одной рукой прижимает локоть больного к туловищу, другой рукой фиксирует предплечье и просит больного толкать руку наружу, оказывая сопротивление этому движению. В момент проведения пробы возникает боль в верхнем отделе плеча.
При поражении подлопаточной мышцы положительна проба сопротивления активной внутренней ротации. Проводится аналогично описанной выше, только больного просят толкать руку внутрь.
Иногда определяется пальпаторная болезненность в проекции пораженных сухожилий. Больного просят положить руку на противоположное плечо. Под выступающим участком акромиона по направлению к большому бугорку пальпируют сухожилия надостной, подостной, малой круглой мышц. Затем больной заводит руку за спину. Под переднем отделом акромиального отростка по направлению к малому бугорку пальпируют сухожилие подлопаточной мышцы.
Лечение:
Показано введение кортикостероидов в сухожилие пораженной мышцы. Для определения места инъекции можно ориентироваться на наиболее болезненные точки. Препаратом выбора является дипроспан.
Доза
2-4 мг (0,2-0,5 мл) с 0,5 мл 2 % новокаина. Препарат вводят в плотные структуры под высоким давлением. Иногда проводят инъекции в несколько точек. Тендиниты склонны к хроническому течению, поэтому инъекции приходится повторять ч/з несколько месяцев.
Тендинит длинной головки бицепса
Сухожилие длинной головки бицепса проходит по межбугорковой борозде в капсулу плечевого сустава. Выпячивание синовиальной оболочки плечевого сустава создает синовиальное влагалище для этого сухожилия. При тендините сухожилия длинной головки бицепса возникает боль в верхне-передних отделах плеча. Боль возникает после физических нагрузок ,связанных с перенапряжением двуглавой мышцы (поднятие тяжестей). При пальпации определяется болезненность в межбугорковой борозде. Отведение и ротация плеча как правило не нарушены. Для выявления поражения сухожилия бицепса, проводят тест сопротивления активной супинации кисти. Положение руки больного такое же, как при исследовании вращающей манжеты. Врач обеими руками обхватывает кисть больного и просит его совершить активную супинацию кисти, сопротивляясь этому движению — при поражении длинной головки возникает боль.
Лечение:
Вводят 2-4 мг дипроспана с 0,5 мл 2% новокаина в межбугорковую борозду до достижения плотных структур.
2. Область локтевого сустава
Наружный эпикондилит («локоть теннисиста»)
К латеральному надмыщелку плечевой кости прикрепляются мышцы, участвующие в разгибании кисти, — длинный и короткий лучевые разгибатели запястья (мышцы сжатого кулака) и плече-лучевая мышца. Воспаление сухожилий этих мышц в месте прикрепления их к кости носит название латерального эпикондилита. Мышцы являются слабыми сгибателями предплечья, поэтому при их поражении функция локтевого сустава практически не страдает.
Этой патологией, как правило, страдают люди старше 35 лет. Появлению боли в области локтевого сустава предшествует необычная нагрузка- работа на садовом участке, занятия спортом после большого перерыва и т.д. Пациент точно указывает место наибольшей болезненности, соответствую-щее наружному надмыщелку плечевой кости. Возможна иррадиация боли вниз по наружной поверхности предплечья до кисти. Боль легко воспроизвести при сопротивлении активному разгибанию в лучезапястном суставе.
Лечение:
Локальное введение Дипроспана или Гидрокортизона очень эффективно . Закономерным является усиление симптомов эпикондилита в первые сутки после инъекции (реакция тканей не кристаллы гидрокортизона). Об этом следует предупредить больного. Улучшение наступает на 2-й день, при необходимости процедуру повторяют через 10 дней.
Доза
вводимого препарата -10-15 мг гидрокортизона или 2-4 мг дипроспана с 1,0 мл 0,5% новокаина.
Внутренний эпикондилит («локоть гольфиста»)
Поражаются сухожилия мышц , прикрепляющихся к медиальному надмыщелку- круглый пронатор, локтевой и лучевой сгибатели кисти, длинная ладонная мышца. Медиальный эпикондилит встречается реже наружного . Определяется пальпаторная болезненность в месте прикрепления мышц. Возможна иррадиация боли по локтевой поверхности предплечья до кисти. Боль также воспроизводится при сопротивлении активному сгибанию в лучезапястном суставе при супинированном предплечье.
Лечение:
Техника локального введения дипроспана с новокаином (гидрокортизона) и дозы препаратов аналогичны описанным выше для наружного эпикондилита, но ткани здесь менее плотные. Следует помнить, что между внутренним надмыщелком плеча и локтевым отростком проходит локтевой нерв и при неаккуратном введении можно его травмировать.
Бурсит локтевого отростка
Поверхностная сумка локтевого отростка располагается над возвышением локтевого отростка, и не сообщается с полостью локтевого сустава. Воспаление сумки встречается изолированно как следствие хронической травмы задне-нижней поверхности локтя (у водителей автомобилей, упирающих локоть в дверцу), или в сочетании с артритами при подагре и РА. В области локтевого отростка возникает малоболезненное округлое образование размером до куриного яйца мягкой консистенции. Оно становится хорошо заметным при разогнутой в локтевом суставе руке. При изолированном бурсите функция локтевого сустава заметно не страдает.
Бурсу пунктируют в месте наибольшей флюктуации, получаемая жидкость часто имеет геморрагический характер ( следствие травматизации уже воспаленной бурсы). При исключении инфекционной этиологии бурсита после эвакуации выпота вводят 30-40 мг Гидрокортизона или Триамсинолона.
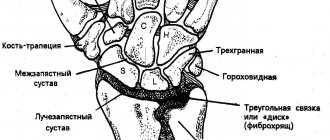
3. Область кисти
Нодулярный теносиновит сгибателей пальцев.
Поражаются сухожилия сгибателей пальцев или кольцевидная связка в области м/фаланговых суставов. Развивается синдром «щелкающего пальца»,что связано с появлением на сухожилии сгибателя узелка (следствие первичного или вторичного дистрофически-воспалительного процесса), который затрудняет скольжение сухожилия во влагалище на уровне фиброзных каналов в области суставов, а затем и полностью блокирует движение.
Типичны жалобы больного на ощущение щелчка при сгибании-разгибании пальца. При прогрессировании процесса палец застывает в положении сгибательной или разгибательной контрактуры. При осмотре пальпируется узелок на ладони или ладонной поверхности пальца в проекции сухожилия сгибателя.
Лечение:
Эффективно введение кортикостероидов в сухожилие сгибателя. Инъекцию проводят в положении ладонями вверх. Иглу продвигают в направлении сухожильного влагалища под углом 30-45 градусов. Обычно используют короткодействующие кортикостероиды — 12-18 мг Гидрокортизона(1-1,5 мл суспензии) или 0,2 мл целестона. При необходимости инъекцию повторяют 2-3 раза с интервалом в неделю. Более мощные препараты применяют редко. При длительно протекающем процессе и отсутствии эффекта от введения ГК целесообразно применение препаратов гиалуронидазы в виде электрофореза или аппликаций (Ронидаза). Редко приходится прибегать к хирургическому вмешательству.
Ганглий
(гигрома) — узелок, величиной с горошину или чуть больше, располагающийся на тыле кисти или в области лучезапястного сустава в проекции сухожильных влагалищ разгибателей. Представляет собой грыжевидное выпячивание синовиального влагалища. Боль или дискомфорт возникают при движениях пальцами. Содержимое ганглия — синовиальная жидкость.
Лечение:
пункция и введение небольшой дозы кортикостероидов. Редко необходимо хирургическое вмешательство.
Экссудативный тендовагинит разгибателей пальцев
— часто сопровождает воспалительные артропатии области кисти. Проявляется ограниченной припухлостью на дорсальной стороне л/запястного сустава. Диф.диагноз проводят с артритами л/запястного и луче-локтевого суставов, которые тоже сопровождаются отечностью тыла кисти. Для этого просят больного сгибать и разгибать кисть. При тендовагините разгибателей во время разгибания кисти припухлость смещается в дистальном направлении, повторяя движение сухожилий.
Лечение:
Пунктируют синовиальное влагалище в месте наибольшей отечности, удаляют экссудат и вводят 0,2-0,5 мл целестона (дипроспана). При необходимости процедуру повторяют.
Стенозирующий теносиновит длинного абдуктора и короткого разгибателя 1-го пальца (Болезнь Де-Кревена).
Заболевание описано около 100 лет назад как профессиональная болезнь прачек. Сухожилия длинного абдуктора и кроткого разгибателя 1-го пальца проходят в 1-ом канале тыльной связки. Сужение этого канала в следствии воспалительных явлений приводят к сдавлению сухожилий и развитию клиники болезни Де-Кревена.
В настоящее время заболевание встречается у молодых женщин в первые месяцы после родов (резкое увеличение домашней нагрузки) и у больных синдромом гипермобильности во 2-й половине жизни. Клиника заключается в появлении приступов сильной боли в области, находящейся на 1,5 -2 см проксимальнее основания 1-го пальца («анатомическая табакерка»). Можно увидеть и отечность в этом месте. Удобный диагностический тест- воспроизведение болевого приступа при приведении 1 пальца к ладони, фиксация его другими пальцами и пассивном или активном отведении кулака в сторону локтя. Диф.диагноз проводят с лучевым стилоидитом, при котором максимальная болезненность локализуется проксимальнее, над шиловидным отростком, и усиливается при активной супинации запястья.
Наиболее эффективное лечение
болезни Де-Кревена — введение в сухожильное влагалище указанных мышц смеси 12-20 мг Гидрокортизона и 1мл 0,5% новокаина (или 0,5 мл целестона с новокаином). Препарат вводят в область анатомической табакерки по направлению к сухожилиям. Иногда проводят инъекцию в несколько точек. Как правило, одной процедуры бывает достаточно.
Лучевой стилоидит
— тендопериостит сухожилия длинного супинатора предплечья в месте его прикрепления к шиловидному отростку лучевой кости. Болеют главным образом женщины 40-60 лет (наиболее часто портнихи).Стилоидит обычно бывает правосторонним ,что указывает на значение частой микротравматизации в следствии особенностей профессиональной деятельности. Главный клинический признак-боль в области шиловидного отростка луча (несколько выше внутреннего края л/запястного сустава), усиливающаяся при супинации предплечья .В этой области часто обнаруживается локальная припухлость. На рентгенограмме выявляют периостальную реакцию и остеопороз шиловидного отростка. Диф.диагноз проводят с болезнью Де-Кревена (см. выше).
Лечение:
Болезнь плохо поддается терапии. Иногда бывает эффективно введение дипроспана в дозе 0,3 мл в место прикрепления сухожилия супинатора. Инъекцию повторяют с интервалом 2-3 недели.
Локтевой стилоидит
— тендовагинит локтевого разгибателя кисти или стенозирующий лигаментит 4 канала тыльной связки кисти, в котором проходит сухожилие локтевого разгибателя кисти. Встречается гораздо реже лучевого стилоидита. Причиной заболевания является травма этой области или профессиональная микротравматизация (у швей, машинисток и т.д.). Клинически — спонтанные боли в области шиловидного отростка локтевой кости, усиливающиеся при лучевом отведении кисти и иррадиирующие в 4-5 палец. Над шиловидным отростком пальпируется локальная болезненная припухлость.
Лечение:
Такое же, как при лучевом стилоидите.
4. Область тазобедренного сустава.
Трохантерит , подвертельный бурсит.
Воспаление сухожилий в месте их прикрепления к большому вертелу — трохантерит — нередкая причина болей в области тазобедренного сустава. Это заболевание часто осложняет течение умеренно выраженного остеоартроза у женщин 40-60 лет. И проявляется болями, иррадиирующими по наружной поверхности бедра. Типичная жалоба больного — невозможность лежать на определенном боку. Имеет место отчетливая локальная болезненность в области трохантера, сохраненность объема ротации бедра и боль при сопротивлении активному его отведению. Клинически, энтезопатия трохантера ( трохантерит) неотличима от подвертельного бурсита — воспаления небольшой бурсы, так же находящейся в этой области. Но это и не имеет практического значения, так как и в том и другом случае терапия одинакова.
Лечение:
Эффективно введение кортикостероидов в область большого вертела. Техника инъекций проста. Иглу ( 0,8 — 40 мм) , при выраженной п\к клетчатке- (0,8 — 70 мм), направляют перпендикулярно поверхности кожи до упора в трохантер. Инфильтрируют всю болезненную область как можно ближе к кости смесью 80 — 125 мг гидрокортизона или 8 мг Бетаметазона, с 6 — 10 мл 0,5% новокаина. Эффект как правило полный и длительный.
Энтезопатия седалищного бугра
— воспаление сухожилий в месте прикрепления к седалищному бугру. Встречается как в рамках какого либо серо-негативного спондилоартрита ( реактивный артрит, болезнь Бехтерева ), так и самостоятельно. Седалищный бугор находится в нижней части ягодицы и испытывает большую нагрузку в положении больного сидя, особенно на жестком основании. Типичная жалоба больного на боль именно в этом положении, в меньшей степени при ходьбе в момент отрыва ноги от пола.
Лечение:
Так же эффективна локальная терапия кортикостероидами. Пальпаторно определяют точку наивысшей болезненности соответствующую седалищному бугру. Иглу направляют перпендикулярно кожной поверхности в сторону бугра до упора в костную ткань и инфильтрируют болезненную область 40 — 60 мг гидрокортизона (0,5-1,0 мл дипроспана) с 3 — 4 мл 0,5% новокаина. Игла 08 — 40 мм.
5. Область коленного сустава
Препателярный бурсит.
В области коленного сустава можно столкнуться с изолированными бурситами (препателярный и инфрапателярный). Препателярная бурса расположена поверхностней надколенника и не сообщается с полостью сустава. Причиной возникновения бурсита чаще является хроническая травма надколенника (работа на коленях), иногда -подагра. Редко встречаются гнойные бурситы, всегда как следствие острой травмы с нарушением целостности кожных покровов.
Клинически препателярный бурсит характеризуются появлением на передней поверхности сустава локальной малоболезненной припухлости.
Лечение:
Проводят пункцию бурсы, при которой можно получить вязкую жидкость. Редко удается убрать ее полностью. После исключения инфекционного характера бурсита, в сумку вводят 20-40 мг Гидрокортизона или 0,5 мл дипроспана.
Рецидивов бурсита можно избежать, исключив этиологический фактор ( защита коленного сустава при хронической травме, контроль уровня мочевой кислоты при подагре).
Анзериновый бурсит (энтезопатия области «гусинной лапки»).
» Гусиная лапка» представляет собой место прикрепления к большеберцовой кости сухожилия портняжной мышцы, изящной и полусухожильной мышц, где располагается небольшая бурса. Это место находится на 3-4 см ниже проекции щели коленного сустава по медиальной его поверхности. Воспаление этой области очень часто развивается у тучных женщин, страдающих артрозом коленных суставов. Типичны жалобы больного на боль при ходьбе в указанном месте. Боль усиливается при подъеме по лестнице (в отличии от болевого с-ма при артрозе -усиление болей при спуске ). Характерны «стартовые боли»-после длительного сидения начало ходьбы вызывает боль. Больной указывает пальцем болезненную точку, соответствующую расположению анзериновой сумки. При осмотре здесь определяется резкая пальпаторная болезненность площадью 3-4 кв.см. Часто симптомы энтезопатии беспокоят больного больше, чем проявления собственно гонартроза.
Лечение:
Очень эффективно введение кортикостероидов в область бурсы. Игла 0,8-40 мм вводится в точку максимальной болезненности перпендикулярно поверхности кожи, продвигается в ткани до упора в костную поверхность. Для инфильтрации используют смесь 0,5-1 мл целестона с 2 — 3 мл 0,5% новокаина (необходимость более мощных препаратов возникает редко, обычно это бетаметазон). Инфильтрируют всю болезненную область, стараясь вводить препарат как можно ближе к костной поверхности. При правильном проведении процедуры боль должна исчезнуть через 3-4 минуты.
Энтезопатии боковой поверхности наколенника.
Другая возможная локализация энтезопатий — это нижнебоковая поверхность надколенника с латеральной или медиальной стороны (сопутствует гонартрозу). Диагноз устанавливают путем пальпации, отмечая , что пациент больше всего реагирует на давление в вышеуказанных точках. Их может быть несколько по обеим сторонам надколенника. Показано, что перипателлярное введение мягко действующих препаратов ( гидрокортизона) у данной категории больных оказывает не меньший, а часто и больший эффект в сравнении с внутрисуставным введением. Учитывая, что при остеоартрозе введение в сустав кортикостероидов предполагает их влияние на обмен хряща и предпринимается только при явном синовите, подобный подход может быть методом выбора для категории больных с болевым синдромом и отсутствием явного синовита.
6. Область голеностопного сустава и стопы.
Теносиновит перонеальной мышцы.
Сухожилие мышцы проходит под латеральной лодыжкой ,при его воспалении можно видеть колбасовидной формы утолщение по ходу сухожильного влагалища . При ходьбе больные отмечают боль в этом месте. Лечение заключается в введении в сухожильное влагалище 30-40 мг Гидрокортизона или 10 мг Триамсинолона с новокаином (0,3 мл дипроспана). Иглу направляют по ходу сухожилия под лодыжку. Введение должно быть относительно свободным, при сопротивлении току жидкости иглу перемещают в тканях до тех пор, пока оно не исчезнет. При инъекции в сухожильное влагалище оно равномерно увеличивается в объеме.
Тендинит ахиллова сухожилия (ахиллодения), заднетаранный бурсит — состояние, часто встречающееся при серонегативных спондилоартритах. Грубое поражение ахиллова сухожилия можно увидеть у больных с синдромом гипермобильности суставов с выраженным плоскостопием, как правило, в возрасте старше 30 лет. При ахиллодении возникает отечность и боли при нагрузке в области хорошо известного сухожилия или в месте прикрепления сухожилия к пяточной кости. В последнем случае боли могут быть связаны с бурситом заднетаранной сумки, которая здесь располагается. Боли при этом носят мучительный характер и наиболее выражены при ходьбе и длительном стоянии.
Лечение:
В область ахиллова сухожилия ни в коем случае не следует вводить препараты Триамсинолона. Известно много случаев последующего разрыва сухожилия, которые были следствием местно-дистрофического эффекта этого препарата. Гидрокортизон и Бетаметазон являются препаратами выбора при этой патологи. Небольшой иглой вводят дробно суспензию кортикостероида с новокаином в 2-4 наиболее болезненные точки по ходу сухожилия. При заднетаранном бурсите препарат вводят непосредственно в бурсу. При этом иглу направляют с латеральной стороны чуть выше заднего пяточного бугра и медленно продвигают в сторону бурсы до ощущения «провала». В этот момент можно получить несколько капель жидкости. При отсутствии жидкости в бурсе правильность введения препарата поможет проверить добавление к кортикостероиду 0,3-0,5 мл 2% новокаина. После успешной инъекции через несколько минут боль походит.
Подпяточный бурсит.
Подпяточная бурса располагается на нижней поверхности пяточной кости в месте прикрепления подошвенного апоневроза. Боль в области пятки носит название талалгии и может быть дистрофического и воспалительного генеза. Воспалительная талалгия является обычным ( а иногда и единственным) проявлением некоторых серонегативных спондилоартропатий ( урогенный реактивный артрит, болезнь Бехтерева). Дегенеративный характер энтезопатии с формированием пяточных шпор (обызвествление энтезиса) обычен у людей старшего возраста.
Лечение:
Инъекционная терапия кортикостероидами талалгии часто более эффективна, чем другие методы лечения (физиотерапия, рентгенотерапия). При умеренных болях при нагрузке используют вкладыш под пятку из плотноэластического материала с вырезом, соответствующим болевой точке. Часто этого бывает достаточно при дистрофическом происхождении болей у людей старшего возраста, через некоторое время боли самостоятельно стихают. При недостаточном эффекте и при воспалительной талалгии в болевую точку вводят кортикостероид. Проведения инъекции в пяточную область болезненно, при этом распирающие боли связаны с мелкоячеистым строением клетчатки вокруг апоневроза и обилием болевых рецепторов в этой области. Добавление анестетика к кортикостероиду не уменьшает болевых ощущений , так как максимально боль выражена в момент введения (и анестетика в том числе). После определения точки наибольшей болезненности и тщательной обработки поля йодом и спиртом иглу вводят с медиальной или нижней стороны к пяточному бугру до упора в костную поверхность. Суспензию препарата вводят при значительном сопротивлении ткани. Редко возникает необходимость вводить более 1 мл смеси. Точное попадание препарата — залог эффекта. Добавление к суспензии местного анестетика (2% новокаина, лидокаина) позволяет уже в первые минуты после инъекции судить о ее точности — пальпаторная боль должна исчезнуть. При недостаточном эффекте или рецидивах боли инъекцию повторяют через 2-4 недели. В связи с болезненностью процедуры лучше сразу использовать длительно действующие препараты — дипроспан.
Долгалева А.А.
Литература:
1. В.А. Насонова «Клиническая ревматология» — Москва 1989г 2. Майкл Доэрти «Клиническая диагностика болезней суставов» — Минск 1993 3. А.Г.Беленький — Внутрисуставное и периартикулярное введение кортикостероидных препаратов при ревматических заболеваниях.(учебное пособие для врачей) — Москва 1997
В зависимости от стадии заболевания мы выбираем один или несколько методов лечения в Москве:
Остеопатия в Москве
Мягкая техника работы с позвоночником, суставами, мышцами, связками, внутренними органами. Устраняет болевой синдром, запускает процесс самовосстановления.
Лечебный массаж, остеопатия, мануальная терапия в Москве
Помогает костям и суставам занять правильное физиологичное положение, снимает боли и спазмы, расслабляет мышцы.
Иглоукалывание в Москве
Работа по биологически активным точкам. Действует на пораженную область и организм в целом. Устраняет причину болезни и убирает симптомы.
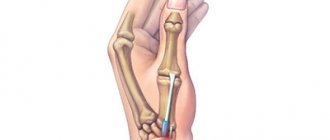
Теносиновит сгибателей пальцев кисти
Теносиновит сгибателей пальцев развивается, как правило, после травмы. Больной испытывает боль, припухлость одного или нескольких пальцев, сухожилие утолщается. Как правило, поражаются сухожилия сгибателей кисти вместе с кольцевидной связкой. Сухожилие с затруднением скользит во влагалище, а в процесс прогрессирования патологии полностью обездвиживается и принимает положение сгибания. Если произвести пальпацию, с ладонной стороны будет ощутим узелок.
Если врач принимает решение о хирургическом методе лечения, то операция является сложной, поскольку в ладонной поверхности расположены множественные анатомически значимые структуры, которые легко повредить.
Медики также выделяют и другие факторы заболевания:
- дегенерация суставов. Например, очень часто теносивит де Кервена сухожилия длинной головки бицепса затрагивает болезнь по типу бурсита;
- генетическая предрасположенность;
- опасные инфекционные заболевания: ВИЧ, сифилис, герпес, туберкулёз. В таких случаях инфекция попадает не через рану, а разносится по организму через кровь;
- возраст: уже давно всем известно, что с возрастом кости, суставы человека становятся более худшими и часто поддаются разным травмам;нагрузка и переутомление сухожилия. Как правило, данный фактор знаком людям определённых специальностей. Например, человек постоянно нагружает конкретную группу мышц в то время, как другие остаются не задействованы. Вот поэтому отсутствие разнообразия в движении даёт большую нагрузку, что и приводит к развитию теносиновита. Данная проблема очень знакома офисным сотрудникам, которые имеют сидячую работу.
Особые формы болезни
Воспалительные поражения сухожилий и синовиальных влагалищ у больных этой группы развиваются вследствие:
- нарушения обмена веществ;
- при системных и эндокринных заболеваниях;
- дистрофических изменений в органах и тканях;
- генетической патологии.
Узловой теносиновит поражает чаще женщин среднего и пожилого возраста. На кистях рук, запястье, межфаланговых суставах появляются новообразования размером 2−5 см, растут из синовиальных влагалищ сухожилий. С 1852 года (первое описание этой патологии) продолжаются дискуссии об их происхождении. Высказываются разные предположения, основные теории — опухолевая, инфекционная, генетическая. Единого мнения не существует. Лечить сложно, после хирургического удаления образований возникают рецидивы.
Теносиновит де Кервена впервые описан как профессиональное заболевание прачек. Сухожилия длинного разгибателя и короткого сгибателя первого пальца кисти проходят в одном синовиальном влагалище. Их утолщение в результате повторяющихся микротравм приводит к ограничению движений большим пальцем. Развивается у воспитателей детских садов при частом взятии детей на руки, у женщин в послеродовом периоде из-за нагрузки по уходу за ребенком. Больные жалуются на боль у основания первого пальца, невозможность выполнять привычную работу.
Своеобразная форма воспаления сухожилий и синовиальных влагалищ предплечья — крепитирующий теносиновит. Развивается при частом повторении однотипных движений рукой. На тыльной поверхности предплечья появляется припухлость, покраснение. Особый симптом — крепитация (если приложить ладонь к пораженному месту и попросить больного пошевелить пальцами, пальпаторно ощущается своеобразный хруст).
Теносиновит руки: плеча, предплечья и лучезапястного сустава
Острый теносиновит руки может быть следствием повышенных физических нагрузок. Часто диагностируется теносиновит плеча у представителей определённых профессий: парикмахер, строитель, отделочник, монтажник. А теносиновит предплечья чаще встречается у портных, закройщиков, музыкантов и теннисистов. Программисты и другие люди, занятые работой за компьютером рискую «заработать» теносиновит лучезапястного сустава, который по своей симптоматике будет похож на туннельный синдром.
Клинические проявления теносиновита руки будут следующими:
- тянущая боль в области пораженного сухожилия;
- резкое ограничение подвижности конечности в плечевом, локтевом или лучезапястном суставе;
- снижение мышечной силы;
- припухлость, отечность, болезненность при пальпации;
- покраснение области поражения.
Болезненность можно купировать с помощью холода или нестероидной противовоспалительной мази. Однако для полноценного лечения необходим комплексный подход и длительная реабилитация.
Теносиновит разгибателей пальцев кисти
Теносиновит разгибателей пальцев кисти может затрагивать как одно, так и несколько сухожилий разгибателей. Так как кожа подвижна, а воспаление не сопровождается явным болевым синдромом, на патологию обращают внимание, когда происходит разрыв сухожилия.
Если консервативный метод 4-месячного лечения оказывается неэффективным или разрывается сухожилие, врач назначает операцию, после которой больному накладывают гипсовую повязку сроком на 14 дней. По истечении первых суток после операции назначается гимнастика, направленная на разработку движений в свободных межфаланговых суставах.
Иногда производится сухожильная пересадка. В таком случае донорами выступают сухожилия разгибателей другого пальца или длинного разгибателя запястья. Данный метод является очень эффективным и обеспечивает полное восстановление функции конечности.