Спондилез – распространенное явление в 21 веке. Это медицинская терминология, обозначающая ряд процессов или отклонений, произошедших в позвоночнике. Спондилез проявляется преимущественно у пожилых людей, но ввиду сильных физических нагрузок, малоподвижного образа жизни или врожденной патологии отклонения в позвоночнике присутствуют даже у детей.
Существует три типа спондилеза: грудной, шейный, поясничный. Названия характеризуют область, в которой возникла проблема. Наименее встречаемым типом считается спондилез грудного отдела позвоночника. Но если такое заболевание возникло, нужно срочно начинать диагностику и приступать к лечению.
Что такое грудной спондилез?
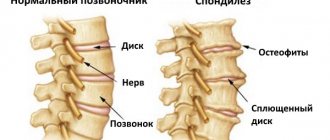
Спондилез грудного отдела характеризуется состоянием, при котором сужается спинномозговой канал, в результате происходит купирование спинного мозга и нервных окончаний. Это очень опасно, ведь при дальнейшем развитии патология приводит к онемению, нарушению координации движений и частичному параличу.
Торакальный спондилез — большая редкость. Чаще встречаются поражения шейного и поясничного отдела. Но стоит опасаться именно заболевания грудного отдела позвоночника. Кроме поражения нервных окончаний может развиться остеофит – костный шип, надавливающий на спинномозговые корешки нервов и провоцирующий беспрестанные болевые ощущения при движении.
Как делают блокаду позвоночника:
В зависимости от техники проведения блокаду позвоночника делают 3 способами:
- паравертебрально;
- эпидурально;
- артикулярно.
Врач выбирает место инъекции с учетом локализации патологии.
Паравертебральная
Раствор вводят в наиболее приближенную зону к поврежденному позвонку, в область прохождения нерва на уровне поперечных позвоночных отростков. Вмешательство в спинномозговые оболочки отсутствует.
При паравертебральной блокаде иглу вводят на глубину до 5-6 см
Эпидуральная
Применяется при грыже поясничного отдела, блокирует корешки спинномозговых нервов. Предполагает введение лекарственного раствора в эпидуральное пространство – зону между надкостницей позвонков и твердой оболочкой спинного мозга.
Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
Блокаду проводят в положении на боку, реже – лежа на животе.
Артикулярная
Предполагает введение лекарства в полость фасеточных суставов. Наиболее эффективна при грыже поясничного отдела.
В клинике «СмартМед» применяют относительной новый метод обезболивания – периартикулярную блокаду. Анестетик вводят в мышцы, сухожилия и связки, которые окружают сустав, то есть в околосуставные ткани.
Причины возникновения грудного спондилеза
Главной причиной возникновения грудного спондилеза считается возраст. Заболевание диагностируют у людей старше 50 лет. В процессе старения, междупозвоночные диски в грудном отделе изнашиваются, теряют былую устойчивость и часть функционала. На месте повреждения может сформироваться грыжа или остеофит – костный шип. Подобное развитие патологии приводит к масштабной нагрузке на весь организм, провоцирует сильные боли.
Вторая причина – получение сильной травмы. Встречается редко. Даже после сильного перелома деградация позвоночных дисков в грудном отделе происходит не всегда.
Симптоматические проявления
Грудная часть позвоночного столба нагружена менее всего. Часто, причиной развития торакального спондилеза становится повреждения позвоночника в шейном или поясничном отделе. Иногда нужно начать с поиска симптомов других разновидностей спондилеза, чтобы выявить торакальный тип.
Вот некоторые симптомы, встречающиеся при данной болезни:
- нарушение координации движений;
- частые болевые ощущения даже в неподвижном положении;
- ощущение скованности в середине спины;
- немота верхних и нижних конечностей;
- боли в спине сразу после пробуждения;
- дискомфортное ощущение в грудном отделе позвоночника во время движения;
- боль в груди – редкий, но возможный симптом;
- трудности с ходьбой.
Симптомы нельзя назвать специфическими, поэтому нужна тщательная диагностика для установления причины неприятных ощущений.
Какой врач проводит лечебную блокаду
Сделать блокаду может только квалифицированный врач-невролог, который знает ее технику проведения, показания и противопоказания, возможные осложнения, а также идеально владеет знаниями в области анатомии, строения позвоночника.
Необученный специалист может нанести непоправимый вред. При несоблюдении техники блокады при болях в позвоночнике при грыже или правил асептики, манипуляция опасна. Вероятны такие последствия:
- повреждение нервных окончаний с последующим нарушением иннервации определенных участков тела;
- парезы, параличи;
- инфицирование спинного мозга с развитием миелита и других инфекционных осложнений.
При обращении к профессионалам блокада позвоночника – это абсолютно безопасная процедура, эффективный метод лечения острой и хронической боли в неврологии. Страх болезненности от укола или повреждения спинного мозга является необоснованным, если манипуляцию выполняет опытный врач.
Новокаиновую или другую обезболивающую блокаду позвоночника делать не больно. Неприятные ощущения в начале манипуляции присутствуют, но они терпимые, вызваны самой иглой. Дополнительной анестезии не требуется.
После блокады происходит трехэтапное уменьшение боли
Что касается риска повреждения спинномозговых окончаний, то он практически равен нулю. Иглу вводят не в спинной мозг или позвоночник, а в мягкие ткани, которые находятся рядом с ущемленным нервом, спазмированной мышцей или другим источником боли. Боятся не стоит.
Примечание! После проведения блокады позвоночника в месте инъекции может снижаться чувствительность кожи, но это временное побочное действие. Также вероятны и другие негативные реакции: головная боль, головокружение, снижение артериального давления, тошнота.
Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
Запишитесь на консультацию к неврологу в медицинский . Доктор подробно расскажет, как и для чего делается блокада, подходит ли она вам, болезненна ли процедура, какие последствия могут быть после нее.
Диагностика грудного спондилеза
Обращаться нужно к неврологу, нейрохирургу или ортопеду. Можно начать с посещения терапевта, который выпишет направление к нужному специалисту.
Диагностика делится на два этапа: сбор анамнеза и сведений о пациенте и проведение аппаратного обследования. Первую часть проводят сразу на приеме. Врач опрашивает больного, делает заметки, производит визуальный осмотр с целью определить, с каким типом заболевания столкнулся. Если данных не хватает, производится аппаратное обследование.
Чтобы подтвердить диагноз, нужен метод, позволяющий осмотреть визуально пораженную область. Для этих целей используют рентгеноскопию, МРТ или компьютерную томографию. Если деформация присутствует, то на экране устройств она отобразиться.
Как только сбор данных будет совершен, врач составит клиническую картинку и приступит к лечению спондилеза грудного отдела позвоночника.
Способы лечения спондилеза грудного отдела
Лечить спондилез грудного отдела позвоночника можно разными способами. Если проблема не серьезная можно обойтись только консервативными методами, которые не подразумевают прямого врачебного вмешательства – операции. В противоположном случае действие специалистов будут основаны на том, насколько велик риск для пациента.
Консервативные способы
Консервативная методика используется в том случае, если симптоматика болезни «вялая», неинтенсивная, периодичная. Обычно хронический болевой синдром возникает редко, поэтому специалисты ограничиваются смешанной терапией: консервативной и медикаментозной.
Для лечения спондилеза грудного отдела у пациента используются следующие методы:
- Иглоукалывание. Помогает устранить боль и отечность в шейном отделе позвоночника. Небольшие иголки, толщиной с волос человека, распределяются по телу пациента. В зависимости от типа процедуры, иглы подогревают, по ним пропускают электрический ток (под небольшим напряжением) или прокручивают. Результатом процедуры становиться уменьшение болевого синдрома, повышение мобильности.
- Соблюдение постельного режима. Мера, к которой прибегают только в серьезных случаях. Позвоночнику пациента нужно дать длительный отдых, прежде чем приступать к полноценному лечению. Постельный режим длится недолго — от 2 до 3 дней. В противном случае возрастает риск развития тромбоза.
- Фиксирующие корсеты. Кратковременная терапевтическая мера, позволяющая снизить нагрузку на пораженный участок позвоночника, восстановить мобильность междупозвоночного диска и отдохнуть мышцам спины. К сожалению, пользоваться корсетом можно не более 7 дней.
- Мануальная терапия. Без полноценно функционирующей нервной системы не будет здорового тела. Если был поражен нерв, нужно восстановить его как можно скорее для исключения длительного болевого синдрома. При помощи манипуляций руками мануальный терапевт «вправляет» позвонки, расслабляет и увеличивает мобильность двигательного сегмента.
- Улучшение повседневной жизни. Это целая группа методов, направленных на улучшение состояния пациента. Потребуется стабилизация рациона (исключение жареных, жирных, солёных и сладких блюд), в обязательном порядке будет внедрена ежедневная зарядка. Соответственно подразумевается полный отказ от алкогольной продукции.
Все вышеперечисленные методы можно использовать как по отдельности, так и комбинировать их между собой. Лечащий врач будет решать, по своему усмотрению, как поступать в конкретном случае.
Медикаментозная терапия
Неотъемлемой частью консервативного лечения спондилеза грудного отдела позвоночника является медикаментозная терапия. Если задействовать одновременно оба способа, спондилез грудного отдела позвоночника будет вылечен быстро.
Пациенту назначаются следующие препараты:
- Мышечные релаксанты. Снижают нагрузку на мышцы спинного отдела, устраняют спазмы и болевые ощущения.
- Опиоиды. Крайняя мера, назначается только при сильных систематических болях.
- НПВП. Группа противовоспалительных лекарств, предназначенных для снижения воспаления в пораженной области.
Другие лекарственные средства, в частности обезболивающие препараты, назначаются специалистом. Самостоятельно принимать лекарства без ведома врача запрещено.
Другие виды лечения
Кроме консервативной и медикаментозной терапии существует множество других видов лечения спондилеза грудного отдела:
- Физиотерапия. Лечебная, профилактическая и коррекционная мера в одном лице. Для терапии используют ультразвук, электрическую стимуляцию или балансируют холодом и теплом. Процедуры направлены на уменьшение болевых ощущений.
- Спинномозговые инъекции. Прибегают к этому способу достаточно редко, но стоит о нём упомянуть. В фасеточные суставы вводят стероиды и анестетики одновременно, которые подавляют воспалительную реакцию в нервных тканях, что приводит к уменьшению боли и возвращению былой подвижности мышц спины.
- Гидротерапия. Одновременно лечебная и профилактическая процедура. Помогает при нарушении координации движений, сильных болях в грудном отделе позвоночника и ломоте в суставах. Отличие от плавания состоит в том, что больной выполняет определенные манипуляции, находясь в воде. Помогает восстановить дегенеративный позвонок или сустав.
- Тейпинг. Способ, основанный на дальнейшем снижении вероятности новых травм, применяется в качестве реабилитационной меры. При помощи специальной клейкой ленты, которую прикрепляют на спину, врачи сохраняют устойчивость конкретных групп мышц, защищают сухожилия от разрыва и растяжений, фиксируют мягкую ткань.
- Воздействие на мягкие ткани. Может проводиться как до, так и после излечения спондилеза. Если мягкая ткань была поражена, и именно это стало причиной развития болезни, нужно непременно привести её в нормальное состояние, чтобы избежать повторения проблемы в будущем.
Каждый способ направлен на уменьшение болевых проявлений в спине, суставах и мышцах. Как только боль начнет утихать, постепенно вернется подвижность.
Почему появляются остеофиты
Если мышцы и связки ослаблены, то соседние позвонки становятся неустойчивыми и начинают «играть»- смещаться относительно друг друга. Рецепторы постоянно раздражены, появляется боль. Чтобы избежать этого дискомфорта, организм пытается самостоятельно справиться с проблемой путем фиксации позвоночника, увеличивая площадь соприкосновения позвонков с помощью наращивания костной ткани и сжатия мышц. Таким образом, течение болезни дает ключ к решению — улучшить состояние мышц очень важно для того, чтобы избежать образования остеофитов.
Профилактические меры
Лечение спондилеза грудного отдела позвоночника не считается законченным до того момента, пока пациент не прошел профилактику или коррекцию. Спондилез – сложное заболевание, которое может вернуться в любой момент, если своевременно полностью не долечить его. Любой элемент позвоночного столба грудного отдела может деформироваться в самое неподходящее время.
Прежде всего, терапевтический курс должен быть закончен весь, до последней таблетки или процедуры. За время, которое врач определил для проведения лечения травма, ставшая причиной спондилеза, должна быть устранена. Но никто не мешает заниматься определенными профилактическими мерами во время и после терапии.
Вот несколько рекомендаций:
- Отрегулировать рацион. С возрастом, потребление вредной пищи может стать «стартером» для развития спондилеза. Особенно это касается солёных продуктов, ведь соль накапливается в суставах и хрящах, обезвоживает их и делает более хрупкими.
- Привести себя в хорошую физическую форму. Если присутствует лишний вес, желательно избавиться от него, ведь ожирение создает дополнительную нагрузку не только на позвоночный столб, но и на весь организм.
- Продолжать физические упражнения. Если держать мышцы спины в соответствующем состоянии, они будут выступать «опорой» для позвоночника и не дадут разрушиться ему раньше времени.
Несколько месяцев после завершения лечения нужно продолжать наблюдение у специалиста. Если будут замечены изменения, желательно сразу откорректировать их, чтобы незначительная проблема не превратилась в полноценный спондилез. Соответственно, нужно избегать физических нагрузок, силовых упражнений и соблюдать рекомендации врача.
Преимущества MBST-терапии
Среди способов, которые можно считать революционными, особенно выделяется MBST-терапия (ядерная магнитно-резонансная терапия). Её особенность и одновременно преимущества заключаются в воздействии на клетки пациента, которые начинают регенерировать и обновляться.
Методика доработана, используется для лечения спондилеза грудного отдела позвоночника даже при дегенеративных заболеваниях суставов или междупозвоночных дисков в хронической форме. Сегодня ядерная магнитно-резонансная терапия — единственный способ, позволяющий воздействовать на клетки пациента.
Результатом процедуры становиться ослабление болевых ощущений, уменьшение симптоматических проявлений, сращивание раздробленных или деформированных костей. Разрыв мениска, травмы, полученные в результате активной физической или спортивной деятельности, протрузия межпозвонкового диска – всё это можно вылечить, опираясь на MBST-терапию.
Почему MBST — терапия так популярна и пользуется спросом среди пациентов? Методология подразумевает проведение лечения позвоночника без вмешательства хирургов. Для пациента нет никакого риска, у терапии отсутствуют побочные эффекты или осложнения.
Препараты для проведения блокады позвоночника при грыже
Блокаду позвоночника назначает врач-невролог или вертебролог, он же определяет дозу и вид препарата. При грыже применяют как моно-, так и поликомпонентные составы.
Все препараты, которые используют для блокады, можно подразделить на 2 группы:
- Противовоспалительные. К ним относятся гормональные лекарства, которые уменьшают воспаление и отек, обладают лечебным действием.
- Обезболивающие. Главная цель лекарств этой группы – блокировать передачу болевого импульса. Для устранения боли при защемлении нерва делают инъекции Лидокаином или Новокаином.
Часто используют смешанные составы – смесь противовоспалительных и обезболивающих лекарств. Уколы одними гормональными препаратами менее эффективны, к тому же их делать больно
Примечание! Лечебные блокады при радикулите, грыже, остеохондрозе являются безопасными в медицине, практические не сопровождаются побочными эффектами, поскольку действующее вещество вводится локально, в очаг поражения. Оно попадает в общий кровоток лишь в малых дозах.
Новокаин
Является местными анестетиком, снимает спазм мышц, имеет выраженное обезболивающее действие. Блокадный эффект наступает в течение 10-15 мин.
Хоть блокады позвоночника новокаином и считаются одними из самых безопасных в медицине, часто у пациентов наблюдаются аллергические реакции, поэтому используют другие анестетики.
Лидокаин
Лидокаиновые блокады делают в клинике «СмартМед». Лидокаин менее токсичный, обеспечивает более быстрый и длительный обезболивающий эффект, чем Новокаин. Помимо этого, лидокаиновые растворы обладают сосудорасширяющим действием, не вызывают повышения артериального давления.
Дипроспан
Это гормональный препарат на основе бетаметазона. Он не только снимает воспаление, но и обезболивает, не вызывает аллергических реакций, обеспечивает длительный эффект.
Дипроспаном можно лечить любые деструктивно-дегенеративные заболевания позвоночника, спазм ягодичной мышцы. Он подходит для введения вертебрально, эпидурально.
Гидрокортизон
Менее эффективный, нежели Дипроспан. Блокады Гидрокортизоном показаны пациентам со слабо выраженным болевым синдромом, поскольку его обезболивающее действие непродолжительное.
Гидрокортизон чаще всего используют в поликомпонентных составах, поскольку он продлевает действие анестетиков
Главное преимущество препарата – низкая стоимость.
Депо-медрол
Относится к гормональным средствам. Лекарство применяют для блокады мягких тканей и суставов, включая не только фасеточные, но и коленные. Для вертебральных или эпидуральных манипуляций оно не подходит, зато идеально для периартикулярных блокад.
Примечание! Для восстановления костей, хрящевой ткани колена гормональные препараты можно сочетать с хондропротекторами. минеральными комплексами.
Дексаметазон
Обладает пролонгированным противовоспалительным действием. В 25-30 раз активнее Гидрокортизона, поэтому в тяжелых случаях ему отдают предпочтение, сочетают с лидокаиновыми растворами.