Какие особенности шейного отдела позвоночника обуславливают симптомы остеохондроза?
- В боковых отростках позвонков имеются отверстия – через них справа и слева проходят сонные артерии, которые кровоснабжают мозг.
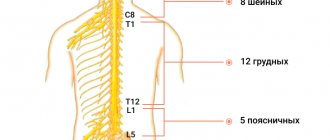
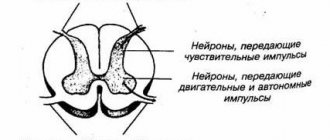
- В шейном отделе проходит начальная часть спинного мозга – в ней находятся волокна, которые несут нервные импульсы ко всем частям тела, обеспечивают движения, чувствительность. Если происходит сдавливание спинного мозга в области шеи, неврологические расстройства возникают во всем теле.
- Данный отдел позвоночного столба обладает большой подвижностью, и это предрасполагает к возникновению остеохондроза (хотя, в большинстве случаев заболевание все же развивается в поясничном отделе – он не только обладает высокой подвижностью, но и испытывает наибольшие нагрузки).
- В области шеи из межпозвонковых отверстий выходят нервные корешки, формирующие шейное и плечевое нервные сплетения. Они отвечают за движения в мышцах шеи, рук, плечевого пояса, чувствительность кожи, регуляцию вегетативных функций.
- Первый позвонок не имеет передней массивной части – тела – он представляет собой костное кольцо, которое надевается на зуб – костный вырост на втором позвонке. Благодаря этому возможны повороты головы в стороны.
Боли в шее, головные боли, чувство слабости, онемение в руках – симптомы, которые должны заставить обратиться к неврологу. Осмотр специалиста и обследование на современном оборудовании помогут разобраться в причинах патологии и предпринять наиболее эффективные меры.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Немного анатомии
Основатель «Клуба Бывших Гипертоников», канд. мед. наук, старший научный сотрудник Александр Юрьевич Шишонин отмечает, что в структуре всех позвонков поясничного, грудного и шейного отделов есть поперечные отростки.
В грудном отделе к поперечным отросткам крепятся ребра. Тела позвонков поясничного сегмента самые крупные, так как на этот отдел приходится значительная масса. К поперечным отросткам позвонков поясничного отдела крепятся глубокие мышцы поясницы. Между позвонками находятся эластичные хрящи (диски).
Особенности строения
Шейный отдел позвоночника характеризуется некоторыми анатомическими особенностями. Александр Юрьевич акцентирует внимание зрителей на то, что только в поперечных отростках 1-6 шейных позвонков есть отверстия, через которые проходят сосуды, питающие базальный отдел мозга (ствол головного мозга).
Базальный отдел головного мозга можно рассматривать в качестве «компьютерного центра», в котором осуществляется сбор и анализ полученных данных из всего организма. Представленный орган управляет всеми автоматическими процессами в теле (движение, дыхание, температура, координация, сердцебиение, потоотделение и т. д.).
Совет от доктора Шишонина.
Если у вас диагностирован шейный остеохондроз и лечащий врач говорит вам о том, что это ерунда и эту патологию можно вылечить с помощью мазей и каких-нибудь примочек, то лучше бежать от такого доктора как можно дальше.
Патогенез остеохондроза
При шейном остеохондрозе наблюдается смещение позвонков относительно друг друга, что приводит к сдавливанию артерий. Компрессия указанных сосудов может спровоцировать ишемический инсульт головного мозга. Такие явления фиксируются сплошь и рядом.
Если у человека есть небольшой шейный остеохондроз, но его никто не лечил или пролечил неправильно, при минимальном механическом воздействии на шею наблюдается смещение позвонков, нарушается кровообращение, больные часто жалуются на головокружение и тошноту. Через некоторое время пациент теряет сознание. Такое часто встречается у людей, получивших травму в ДТП.
Присоединяйтесь к Клубу Бывших Гипертоников
, скачивайте гимнастику, которая помогла уже сотням тысяч человек победить скачки давления и гипертонию. Получайте самую актуальную и правильную информацию о проблемах, связанных с артериальным давлением, остеохондрозом, атеросклерозом, задавайте свои вопросы доктору Шишонину и просто общайтесь.
Что происходит с позвонками при шейном остеохондрозе?
Непонятный медицинский термин «дегенеративный процесс» обозначает следующие патологические изменения, происходящие в шейном отделе позвоночного столба:
- В первую очередь поражение при остеохондрозе охватывает межпозвоночные диски. Они истончаются, таким образом, уменьшается расстояние между соседними позвонками. В их наружной части образуются небольшие разрывы, микротрещины. Со временем это может привести к грыже диска.
- В результате поражения дисков нарушается стабильность соединения позвонков.
- Страдают при остеохондрозе шейного отдела и межпозвоночные суставы – развивается спондилоартроз. Он также способствует сдавлению нервных корешков.
- Патологический процесс распространяется и на сами позвонки. Из-за того, что нарушаются функции межпозвонковых дисков, нагрузка на них увеличивается. Позвоночник пытается компенсировать это нарушение, на нем возникают костные выросты – остеофиты.
Физиотерапия
Физиотерапевтические процедуры преследуют сразу ряд целей:
- Локализация воспалительного процесса;
- Снятие мышечного спазма;
- Купирование болевого синдрома;
- Запуск регенеративных процессов;
- Повышение общего и местного иммунитета;
- Восстановление нормального положения нервных волокон, устранение сдавливания и защемления.
Чаще всего при шейном остеохондрозе назначаются следующие процедуры:
- Ударно-волновая терапия. С помощью специального приспособления акустическая волна направляется прямо на хрящевую ткань позвоночника, которая была повреждена. В результате запускают обменные процессы, разрушаются отложения соли и кальция, которые мешают нормальному перемещению суставов и позвонков. Процедура характеризуется накопительным эффектом, часто первые результаты становятся заметны только через 2-3 месяца после начала лечения.
- Иглорефлексотерапия. Иглоукалывание часто применяется для лечения и профилактики шейного остеохондроза. Важно, чтобы процедуру проводит только квалифицированный врач, в ином случае можно не только столкнуться с отсутствием эффекта, но и усугублением текущего состояния. Суть процедуры – специальные иглы устанавливаются на биологически активных точках, заставляя организм запускать обменные процессы, стимулировать выработку естественных болеутоляющих веществ.
- Массаж. Основная цель – уменьшение болевого синдрома и улучшение кровообращения в поврежденной области шейного сегмента позвоночника. При правильном массировании мышцы приобретают утраченный тонус, в итоге удается исключить риск возникновения рецидива остеохондроза в дальнейшем. При посещении первых сеансов массажа пациент сталкивается с сильными болевыми ощущениями, важно не прекращать лечение из-за боли, а пройти все процедуру, назначенные доктором.
Хирургическое лечение
Преимущественно назначается на запущенных стадиях заболевания, когда применение медикаментов и посещение физиотерапевтических процедур не приносит никаких результатов. Показанием к хирургическому вмешательству является катастрофическое сужение позвоночного канала.
Современные методики оперирования позволяют пациенту уже через 3-5 суток выписаться из больницы и перейти на амбулаторное лечение симптомов шейно-грудного остеохондроза. В течение последующих трех месяцев пациент проходит реабилитацию.
Лечебная физкультура
Правильно выбранный комплекс упражнений при остеохондрозе позволяет не только улучшить общее состояние пациента, но и ускорить процесс лечения заболевания. Существует несколько эффективных упражнений:
- Повороты и наклоны головы в разные стороны. Упражнение выполняется в сидячем положении, важно не делать рывков, все движения должны быть плавными с постепенным увеличением количества повторов и амплитуды наклона.
- Наклоны головы в стороны с сопротивлением. Положение тела – сидя за столом, один локоть стоит на столе, ладонь при этом давит на висок. Наклоняйте голову в сторону руки, создавая при этом легкое сопротивление.
- Подъем плеч. Поднимите плечи максимально высоко и зафиксируйтесь в таком положении на некоторое время.
- Самостоятельное разминание затылка и шеи кончиками пальцев. Важно, чтобы движения были мягкими и не вызывали болевые ощущения. Выполнять самостоятельный массаж можно в любом удобном положении.
Важно не заниматься лечением остеохондроза шейного отдела в домашних условиях без консультации невролога, комплекс упражнений обязательно должен быть согласован с лечащим врачом.
Лечение остеохондроза шейного отдела позвоночника
Во время обострения остеохондроза шейного позвонка применяют вытяжение (больного укладывают на кровать с приподнятым изголовьем и фиксируют голову при помощи специальной петли), чтобы разгрузить межпозвонковые диски. С той же целью нужно носить воротник Шанца. Для снятия боли назначают обезболивающие и противовоспалительные препараты. При сильных болях, которые никак не проходят, врач может провести блокаду: ввести раствор анестетика в область пораженных нервных корешков. Применяют физиотерапию: лечение ультразвуком, электрофорез с новокаином.
Когда обострение стихает, лечение остеохондроза шейного отдела позвоночника предусматривает массаж, лечебную физкультуру, физиотерапию.
Врачи медицинского центра Международная клиника Медика24 знают, как эффективно лечить остеохондроз шейного отдела, дадут рекомендации, которые помогут предотвратить очередное обострение. Наши администраторы ответят вам в любое время суток, свяжитесь с нами по телефону +7 (495) 230-00-01.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Один из основных признаков шейного остеохондроза – боль в шее. Многие люди, столкнувшиеся с этим симптомом, не обращаются к врачу, а предпочитают лечить «хондроз» домашними методами. Есть, как минимум, два весомых повода отказаться от самолечения и обратиться к врачу-специалисту.
Во-первых, обезболивающие средства и народные методы, хотя и помогают на время снять боль, основную проблему не решают. Патологические изменения в позвоночном столбе продолжают нарастать. Со временем это грозит более серьезными последствиями. Вплоть до того, что может потребоваться хирургическое вмешательство.
Во-вторых, боль в шее возникает не только при остеохондрозе. Есть масса других причин. Разобраться и назначить правильное лечение может только врач.
Препараты эффективного лечения остеохондроза: форма выпуска
Для лечения остеохондроза используются средства для наружного и внутреннего применения. Выбор формы выпуска препарата зависит от привычек и образа жизни пациента, сопутствующих диагнозов и стадии болезни.
Таблетки и капсулы
Таблетки и капсулы от остеохондроза — самая популярная форма выпуска. Они обладают высокой биодоступностью и системным воздействием на организм.
Принимать таблетки следует непосредственно во время еды, как правило, 2 раза в день.
Главный минус таблеток (в особенности, нестероидных противовоспалительных средств) — то, что они воздействуют непосредственно на слизистую оболочку пищеварительной системы. Такие препараты не рекомендованы для постоянного применения из-за риска воспаления и язвы желудка. Принимать их нужно под наблюдением врача.
Лечение препаратами при остеохондрозе можно начинать только после консультации с врачом.
Порошки
Некоторые лекарства при остеохондрозе выпускаются в виде саше (порция порошка в бумажном пакетике для однократного приема). Кристаллические препараты очень хорошо усваиваются и просты в применении — принимать их нужно всего 1 раз в день, разводя примерно в ½ стакана теплой воды. Эффект от их приема наступает немного быстрее. Порошковые препараты проще дозировать, они содержат меньше дополнительных компонентов. Но необходимость приготовления смеси и ее вкус нравятся не всем пациентам.
Мази, гели, кремы и растворы для компрессов
Средства для наружного применения отлично подходят для местного обезболивания, снятия воспаления и отека. Они считаются не в пример безопаснее для организма, чем таблетки, поскольку не контактируют со слизистыми и всасываются в кровь в незначительных количествах. Местные препараты не имеют накопительного эффекта, просты в применении и, как правило, не требуют получения рецепта. Их можно использовать постоянно, а не курсами. Среди наружных форм выпуска стоит выделить пластыри — они просто закрепляются на пораженном участке позвоночника, их можно носить под одеждой весь день.
Мази, гели и кремы — лучшие препараты от остеохондроза для пациентов, у которых есть противопоказания к приему таблеток (со стероидными и нестероидными противовоспалительными компонентами) со стороны сердца и эндокринной системы.
Главные минусы этой формы выпуска таковы:
- низкая биодоступность (естественные барьеры кожи преодолевает около 5% действующего вещества);
- возможность местных аллергических реакций из-за слишком частого применения;
- помогают полностью избавиться от симптомов только на ранних этапах болезни.
Обратите внимание, что использовать мази с НПВП нужно с осторожностью, в особенности, если у пациента есть язвенно-эрозивные поражения желудка и кишечника. Их действующие вещества даже в небольших количествах блокируют фермент, который защищает слизистые желудочного-кишечного тракта. А также сокращают естественную выработку ферментов, ответственных за снятие воспаления.
Наружные средства следует втирать энергичными круговыми движениями до 6 раз в день. А компрессы (например, с димексидом) — держать 1-2 раза в день около 10 минут.
Растворы для инъекций
Лекарства для внутривенного и внутримышечного введения обладают максимальной биодоступностью и сниженным воздействием на слизистые ЖКТ, поскольку действующие вещества поступают непосредственно в кровь.
Инъекционные лекарственные препараты при остеохондрозе позволяют быстро купировать обострение болезни, снять боль, отечность, восстановить чувствительность нервных окончаний. Инъекции — отличная альтернатива пероральным лекарствам для больных с непереносимостью лактозы. Ведь большинство НПВП в таблетках (например, мелоксикам) — это лактозосодержащие средства.
При особенно сильных болях в спине препарат вводится в виде блокады — непосредственно в нерв. Эффект от такого укола сохраняется до 3-4 недель, но проводить процедуру должен квалифицированный медицинский работник ввиду близости места блокады к позвоночнику.
Главный минус инъекционных растворов — это необходимость вводить их при помощи укола или капельницы (как правило — в больнице). Как и другие группы лекарств, растворы с НПВП можно применять только по назначению врача во избежание побочных эффектов.
Препараты для эффективного лечения остеохондроза нужно применять строго по выписанной врачом схеме
Какие симптомы остеохондроза шейного отдела позвоночника должны заставить обратиться к врачу?
Основной признак шейного остеохондроза – боль. Она может возникать в разных местах, в зависимости от того, на каком уровне локализуется патологический процесс: в шее, в надплечье, в руке, в области сердца. По характеру болевые ощущения тупые, могут быть жгучими, ноющими.
Другие проявления заболевания:
- Головные боли, головокружение, «мушки перед глазами», шум, звон в ушах.
- Слабость в мышцах шеи, плечевого пояса, рук.
- Нарушение чувствительности кожи.
- Плечелопаточный периартрит: ноющие боли в шее, которые переходят на руку, сложности с отведением руки выше 90°, слабость и атрофия мышц надплечья.
- Синдром плечо-кисть: боль в плече и в кисти, отек и тугоподвижность пальцев, слабость и атрофия мышц кисти.
- Синдром позвоночной артерии. На позвонках появляются костные разрастания, которые сдавливают нервы, в результате происходит рефлекторный спазм позвоночной артерии, принимающей участие в кровоснабжении головного мозга. К симптомам шейного остеохондроза присоединяются постоянные головные боли, которые начинаются с затылка, распространяются в висок, на темя, тошнота, шум в голове, звон в ушах, мерцание ярких пятен перед глазами.
- Синдром передней лестничной мышцы. На шее есть передняя и средняя лестничная мышца – они находятся рядом, а между ними есть небольшое пространство, в котором проходят нервы, сосуды. При остеохондрозе шейного отдела позвоночника передняя лестничная мышца становится напряжена и сдавливает их, в результате возникают такие симптомы как боли на внутренней поверхности предплечья, плеча, в пальцах. Иногда боль отдает в затылок. Кожа руки может становиться холодной, бледной, возникает онемение.
- Синдром эпикондилита. В нижней части плеча, по бокам от локтевого сустава, имеются костные выступы – надмыщелки. При синдроме эпикондилита, вызванном шейным остеохондрозом, в них возникают болевые ощущения, которые усиливаются при нажатии. Также возникают другие симптомы: боли в шее, болезненность при нажатии на определенные точки в области шейных позвонков.
Если поражены сразу два отдела позвоночника, при шейно-грудном остеохондрозе симптомы могут включать болевые ощущения между лопатками, в области сердца.
При остеохондрозе повышается риск межпозвонковой грыжи, инсульта. Если вы испытываете симптомы, которые перечислены выше – обратитесь к врачу.
Наш эксперт в этой сфере:
Васинкина Инна Юрьевна
Врач-невролог
Позвонить врачу Отзывы о докторе
Виды болей под лопаткой слева
Прежде чем приступать к диагностике и лечению, важно понимать характер, локализацию, интенсивность болевых ощущений, их связь с движением, дыханием, приемом пищи. Если болит ниже левой лопатки после еды, то можно исключить сердечные патологии и болезни опорно-двигательного аппарата. Виной болезненности заболевания желчного пузыря, поджелудочной железы, желудка.
По характеру болевой синдром бывает опоясывающим, острым, жгучим, нарастающим, ноющим, тупым, резким.
Ноющая боль в левой лопатке
Бывает постоянной и периодической, указывает как на патологии внутренних органов, так и на болезни позвоночника. Без лечения может переходить в колющую, жгучую. Приступы чаще возникают при поднятии руки, физических нагрузках или длительном нахождении в одном положении.
Появляется при сколиозе, хроническом холецистите, лопаточно-реберном синдроме, грыже межпозвонкового диска, начальных стадиях шейного остеохондроза, ушибах и других травмах легкой степени, межреберной невралгии.
Острая боль под лопаткой слева
Это сильный болевой синдром сзади спины ниже лопатки, который ограничивает движения, затрудняет вдох. Характерен для инфаркта миокарда, бурсита плечевого сустава, обострении остеохондроза, спондилеза, грыжи, поддиафрагмального абсцесса, плеврита, острого холецистита, межреберной невралгии.
При инфаркте миокарда боль под лопаткой сзади не купируется анальгетиками, уменьшается после приема нитроглицерина
Резкая боль в районе левой лопатки
Может возникать внезапно или же быть следствием продолжительной ноющей болезненности. Простреливающая, резкая боль – признак остеохондроза, грыжи, травмы, межреберной невралгии, туберкулеза лопаточной кости, аневризмы аорты, прободной язвы желудка, радикулита.
Колющая боль за левой лопаткой
Проявляется по типу прострелов, что характерно для защемления нервных окончания при болезнях опорно-двигательной системы. Если она сопровождается сдавливанием грудной клетки и нехваткой воздуха, то нельзя исключать инфаркт миокарда, абсцесс легкого.
При прободной язве желудка возникает боль, как при ударе ножом
Тянущая боль в левой стороне спины под лопаткой
Присуща большинству патологий опорно-двигательного аппарата, а также бронхолегочным заболеваниям.
Постоянная боль слева под лопаткой
Такая боль не покидает больного даже в положении лежа. Она мешает спать, дышать, ходить. Чаще болевые ощущения усиливаются при физических нагрузках, кашле, чихании.
Постоянная тянущая или ноющая боль возникает при травмах позвоночника или лопатки, лопаточно-реберном синдроме, бронхолегочных заболеваниях, пиелонефрите, онкологии. Опоясывающая болезненность с нарушениями со стороны пищеварительной системы присуща пациентам с острым панкреатитом.
Жгучая боль с левой стороны лопатки
Является просто невыносимой, возникает при межреберной невралгии, инфаркте миокарда, стенокардии, растяжении мышц.
Важно! При жжении, которое распространяется на грудину, сопровождается одышкой, нужно немедленно вызывать скорую помощь. Это признак сердечного приступа.
Лечение симптомов шейного остеохондроза
Самолечением лучше не заниматься. Даже если у вас есть проверенные способы, которые обычно помогают справиться с болью – это не значит, что вы все делаете правильно.
Боль может быть вызвана не только остеохондрозом, но и межпозвонковой грыжей, нарушениями со стороны мышц (миофасциальный болевой синдром), быть симптомом других заболеваний. Для того чтобы правильно лечить заболевание, нужно разобраться в его причинах, провести дифференциальную диагностику. Это возможно только в условиях клиники.
Для того чтобы выявить причину заболевания и правильно провести лечение симптомов шейного остеохондроза, нужно посетить невролога, пройти обследование.
Посетите врача-специалиста в медицинском центре Международная клиника Медика24. Запишитесь на прием по телефону в любое время суток: +7 (495) 230-00-01.
Мы вам перезвоним
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
В основе шейного остеохондроза лежит поражение межпозвонковых дисков. Нарушается их химический состав, сначала они набухают, затем уменьшаются в размерах, в их наружной части появляются трещины и надрывы, они уплотняются. Затем дегенеративный процесс распространяется на позвонки, межпозвонковые суставы. За счет уменьшения высоты межпозвонкового диска повышается нагрузка на позвонки, на них появляются костные разрастания – остеофиты.
Лечение боли с левой стороны лопатки
Все лечебные мероприятия направлены на устранение первопричины и купирование болевого синдрома. Врач подбирает медикаменты, исходя из того, почему болит в районе лопатки.
Если виной болезни опорно-двигательного аппарата или их осложнения, то медикаментозная терапия выглядит так:
- противовоспалительные нестероидные препараты;
- миорелаксанты;
- анальгетики;
- местные средства обезболивающего действия.
Медикаментозную терапию обязательно дополняют физиотерапевтическим лечением, массажем, лечебной гимнастикой. Невролог из клиники «СмартМед» составляет комплексную программу терапии, учитывая индивидуальные особенности пациента.
Если консервативная терапия не обеспечивает должный терапевтический эффект, больному показана операция
Какие причины приводят к возникновению остеохондроза шейного отдела позвоночника?
Единого мнения о причинах возникновения шейного остеохондроза нет. Считается, что болезнь вызывают разные условия, существуют различные точки зрения:
- Возрастные изменения позвоночника. Однако, изменения со стороны скелета есть почти у всех людей старше 40 лет, вот только далеко не у всех возникает остеохондроз.
- Травмы шеи. Нередко среди причин заболевания указывают перенесенную травму: ушиб шеи, компрессионный перелом, подвывих позвонка. Могут иметь значение хронические травмы, например, во время интенсивных тренировок у спортсменов, постоянной работы в неудобной позе, согнувшись, повторяющиеся хлыстовые травмы у автомобилистов.
- Врожденные аномалии позвонков: шейные ребра, сращения соседних позвонков, сращение первого позвонка с затылочной костью и др.
- Профессия. Чаще заболеванием страдают люди, которые работают в однообразной позе, постоянно совершают однотипные движения.
- Нарушение кровоснабжения позвоночника, венозная недостаточность, отек в области нервных корешков.
- Аутоиммунные нарушения. Состояния, при которых иммунитет работает неправильно, атакует собственную соединительную ткань, связки организма.
Посетите невролога. Опытный специалист разберется в источнике ваших проблем со здоровьем и назначит правильное лечение.
Профилактика
Главное правило профилактических мероприятий – они должны носить комплексный характер и соблюдаться на постоянной основе. Только так они будут приносить ожидаемый результат. Профилактика показана людям, которые находятся в зоне риска.
- Следите за осанкой. Идеальное положение тела – голова и спина находятся на одной линии. Постоянно следите за тем, чтобы плечи были расправлены, живот втянут, а грудь приподнята. Играет роли и походка – она должна быть пружинистой и ровной. Никогда не давайте себе послаблений, на начальном этапе важно дисциплинировать себя, в дальнейшем правильная осанка войдет в привычку.
- Правильно организованное рабочее место. При работе плечи должны быть расслаблены, постоянное напряжение поясничного пояса оказывает непосредственное влияние на шейный отдел позвоночника. Основные требования – кресло с удобной спинкой и подлокотниками, монитор на уровне глаз, клавиатура ниже локтей (угол между плечом и предплечьем – около 120 градусов). Во время работы возьмите за привычку делать перерыв каждые 40-50 минут с выполнением элементарных упражнений на растяжку.
- Правильно настройте кресло в автомобиле. Многие автомобилисты сталкиваются с остеохондрозом шейного отдела позвоночника из-за того, что настраивают водительское кресло не по правилам, а так, как им будет удобно. Правильное положение тела в кресле – спинки касается весь позвоночник, а не только плечи. Желательно приобрести специальные поясничные подушки, которые помогут поддерживать тело в нужном положении. При длительной езде важно через 1,5-2 часа выходить на улицы и разминаться.
- Следите за питанием. Проблемы с шейным отделом позвоночника часто связаны с тем, что пациент питается неправильно. К опасным продуктам, которые увеличивают риск остеохондроза, можно отнести: белый хлеб, сдобные изделия, сладости, блюда с высоким содержанием соли и сахара, жареная и жирная пища. Главную опасность несет рафинированный сахар – вещество способствует вымыванию кальция из организма. Включите в ежедневный рацион бобовые и орехи, продукты с большим содержанием белка, сезонные овощи и фрукты. Положительный эффект окажут и нежирные кисломолочные продукты – кефир, ряженка, творог, натуральные йогурты. Если есть проблема с лишним весом – посетите диетолога.
- Ежедневная физическая активность. Лечение шейного остеохондроза в домашних условиях с помощью физкультуры – отличное профилактическое средство против заболеваний позвоночника. Важно делать упражнения в легком темпе, не превышая допустимые нагрузки. Если нет времени на полноценный комплекс упражнений – возьмите за правило совершать ежедневные пешие прогулки.
- Массаж. Правильные техники возвращают мышцам тонус, снимают напряжение, запускают обменные и регенерационные процессы в организме. Не обязательно посещать специалисты, правильный массаж шейного отдела позвоночника можно выполнять и самостоятельно.
- Правильный сон. В течение дня межпозвоночные диски испытывают повышенные нагрузки, полного расслабления и отдыха удается добиться только во время ночного сна. Для профилактики остеохондроза важно организовать правильное место для сна и следить за временем (не менее 8 часов).
Причины обострения остеохондроза шейного отдела
Остеохондроз протекает в виде чередующихся обострений и периодов улучшения состояния, когда симптомы на время перестают беспокоить. Очередное обострение может быть спровоцировано следующими причинами:
- Неловкое, резкое движение шеей.
- Длительное пребывание в однообразной неудобной позе. Например, шея может начать болеть после долгой работы на компьютере, после сна на неудобной подушке.
- Стресс, нервное перенапряжение. При хроническом стрессе в мышцах шеи возникают спазмы, это может стать причиной начала очередного обострения.
- Различные заболевания, обострения хронических болезней.
- Переохлаждение. По этой причине обострения у многих людей возникают осенью.
- Неправильное, неграмотное самолечение. Например, массаж и лечебная гимнастика полезны во время ремиссии, но противопоказаны во время обострения.
Усталость и ее скрытые опасности
Каждый человек знает, что такое усталость и периодически испытывает ее. Но если она стала постоянной частью жизни, на это требуется обратить повышенное внимание. Ведь усталость – это не просто неприятный симптом, которым можно пренебречь. Она не позволяет человеку в полной мере осуществлять свои трудовые и личные обязанности. Это неизбежно отражается на качестве жизни, оказывая влияние на физические и интеллектуальные способности. Нередко подобное сопровождается:
- нарушениями сна разного рода, причем часто при дневной сонливости человек ночью страдает от бессонницы;
- раздражительностью, тревожностью;
- снижением памяти и способности к концентрации внимания;
- сложностями с освоением новой информации;
- потерей интереса к работе;
- апатией и т. д.
При этом усталость не только приводит к снижению работоспособности, что может отразиться на материальном и социальном положении человека, но и отрицательно сказывается на работе организма. Ведь при утомлении временно снижаются его функциональные возможности, что сопровождается нарушением согласованности в работе отдельных органов и систем. Поэтому особенно опасно хроническое утомление, когда подобные функциональные нарушения накапливаются. Результатом этого становится:
- снижение иммунитета и повышение восприимчивости к различным болезнетворным микроорганизмам;
- истощение нервной системы, что приводит к депрессивным состояниям;
- нарушения в протекании биохимических процессов, что негативно сказывается на работе всего организма и отдельных органов в частности;
- астения (психопатологическое состояние, сопровождающееся повышенной утомляемостью, раздражительной слабостью, эмоциональной лабильностью, головными болями, нарушениями сна и вегетативно-соматическими проявлениями);
- нарушения гормонального фона, обусловленные постоянным пребыванием в стрессовом состоянии из-за нарушения своих обязательств, постоянной усталости и т. д.
По данным разных исследований, порядка 10—20% людей страдает от повышенной утомляемости и обусловленного этим снижения работоспособности.
Поэтому важно не игнорировать повышенную утомляемость и снижение работоспособности, а искать причину ее возникновения и воздействовать непосредственно на нее. Это позволит не только улучшить общее самочувствие, но и избежать развития нежелательных последствий хронической усталости и осложнений вызывающего ее основного заболевания.
Какие болезни могут иметь похожие проявления?
Очень часто проявления «остеохондроза» на самом деле связаны с совсем другим заболеванием. Например, причина может скрываться в мышцах – существует такое состояние, как миофасциальный болевой синдром. Боль возникает из-за постоянного напряжения одних и тех же мышц.
Иногда за проявление «шейного остеохондроза» принимают головокружение, связанное с отолитиазом – состоянием, при котором во внутреннем ухе скапливаются кристаллы солей кальция.
В каждой ситуации нужно разбираться индивидуально. Врач-невролог в центре Международная клиника Медика24 правильно оценит ваши симптомы, назначит обследование в необходимом объеме, установит достоверный диагноз и порекомендует эффективное лечение. Запись на прием осуществляется круглосуточно по телефону +7 (495) 230-00-01.
Получить заочную консультацию врача
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Боли и хруст в шее, головные боли – при возникновении этих симптомов многие люди «диагностируют» у себя остеохондроз. Всё понятно – когда болит, нужно принять обезболивающие таблетки или сделать укольчик, приложить тепло, и всё пройдет. Зачем идти к врачу, если можно справиться самостоятельно?
Однако зачастую самолечение не приводит ни к чему хорошему. Болевые приступы со временем могут стать более частыми, сильными, длительными. Если бесконтрольно принимать обезболивающие чуть ли не каждый день – можно получить проблемы с желудком или с почками. Ведь любое лекарство имеет побочные эффекты.
Да и далеко не всегда причина боли кроется в остеохондрозе. Для того чтобы узнать настоящую причину и понять, как с ней эффективно справиться, нужно посетить врача и пройти обследование.
Как лечить обострение боли при остеохондрозе поясничного отдела?
Спровоцировать ухудшение состояния пациента может термическое воздействие, подъем тяжелых предметов или резкие движения. Следует отметить двоякий характер заболевания: острый болевой синдром способен возникать неожиданно или увеличиваться по мере развития деструктивного процесса. Как правило, острая боль повышенной интенсивности характерна для стадии обострения. При этом возникает мышечный спазм в области груди и поясницы, который ограничивает подвижность спины.
Также болевые проявления могут иррадиировать в ягодичную область и нижние конечности, которые связаны с поврежденным участком позвоночного столба длинными отростками нейронов. В результате человек старается принять щадящее положение, позволяющее минимизировать дискомфорт. В подобной ситуации даже малейшие движения способны спровоцировать новый болевой приступ.
Поясничный остеохондроз позвоночника, лечение которого было начато своевременно, удается купировать в течение 1-2-х недель.
В мед Вам помогут купировать острый болевой синдром в любое время суток. С целью точной постановки диагноза у нас осуществления рентгенография и УЗИ-диагностика. После снятия дискомфорта наши опытные специалисты помогут Вам подобрать наиболее эффективные лечебные мероприятия.
Как невролог диагностирует шейный остеохондроз? Что происходит в кабинете врача во время осмотра?
Во время первого приема невролог задаст вам некоторые вопросы:
- Как давно вас беспокоят головные боли, боли в шее?
- В каком месте возникают болевые ощущения? Какого они характера: колющие, ноющие, стреляющие, тянущие?
- Когда обычно возникает боль? Что её провоцирует? После чего вам становится лучше?
- Вы уже посещали врача? Проходили обследование и лечение? Какое? Как давно?
- Какие еще симптомы вас беспокоят?
- Какие еще у вас есть хронические заболевания?
- Были ли у вас недавно травмы шеи?
Затем врач проведет неврологический осмотр, проверит ваши рефлексы, чувствительность кожи, силу и тонус мышц. Вас попросят повернуть, наклонить голову в стороны, вперед, назад. Доктор слега нажмет на вашу голову, на определенные точки в области шеи, чтобы определить возникновение болевого синдрома.
После осмотра вам установят диагноз и назначат необходимые методы диагностики.
В медицинском центре Международная клиника Медика24 работают опытные доктора-неврологи, применяются наиболее современные методы диагностики. Вам быстро и достоверно установят диагноз, назначат эффективные методы лечения.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Диагностика
Шейный остеохондроз – хроническое заболевание, которое может приводить к образованию грыж и компрессии спинного мозга. Поэтому важно своевременно установить точный диагноз и начать терапию. Для выявления шейного остеохондроза используют следующие виды инструментальной диагностики:
- Спондилографию или рентгенографию позвоночника. Данный метод исследования безболезненный, высокоинформативный и не требует специальной подготовки. Рентген позвоночника позволяет оценить его анатомические и функциональные особенности. На снимке обращают внимание на строение позвонков, отношение их друг другу, расстояние между ними, просвет спинномозгового канала;
- Компьютерную томографию – дает информацию преимущественно о состоянии костной ткани, позволяет выявить сужение спинномозгового канала и грыжу диска;
- Магнитно-резонансную томографию – позволяет определить изменения мягких тканей. На снимке МРТ хорошо видны изменения межпозвоночных дисков и спинного мозга.
В Юсуповской больнице пациент проходит комплексное обследование. Врачи учитывают индивидуальные особенности его организма и сопутствующие заболевания. Важное преимущество клиники неврологии – наличие современного, качественного оборудования и специалистов узкой направленности: неврологов, нейрохирургов, онкологов.
Какие методы диагностики применяются при остеохондрозе шейного отдела позвоночника?
Обследование при шейном остеохондрозе обычно включает следующие методы диагностики:
- Рентгенография шейного отдела позвоночника.
- По показаниям назначают рентгеноконтрастные исследования: миелографию (введение контраста в пространство, окружающее спинной мозг), дискографию (введение контраста в межпозвоночный диск), ангиографию (введение контраста в сосуды).
- Компьютерная томография.
- Магнитно-резонансная томография.
- При выраженных неврологических расстройствах вам могут назначить электронейромиографию – исследование, во время которого определяют прохождение электрических импульсов в нервах и мышцах.
Зачастую проявления шейного остеохондроза напоминают стенокардию. Если после осмотра у врача останутся сомнения в диагнозе, вам назначат ЭКГ и другие методы диагностики.
Материал подготовлен врачом-неврологом международной клиники Медика24 Камышевым Львом Геннадьевичем.
Среди врачей распространена профессиональная пословица, согласно которой правильно установленный диагноз – это половина успешного лечения заболевания. Пройдите диагностику при остеохондрозе шейного отдела позвоночника в центре неврологии Международная клиника Медика24 в Москве. Свяжитесь с администратором клиники по телефону, мы работаем круглосуточно.
Остеохондроз под левой и правой лопаткой
Иннервация межрёберных мышц осуществляется за счет отдельных ветвей корешковых нервов, отходящих от фораминальных отверстий позвонков Th2, Th3 и Th4. Эти корешковые нервы также отвечают за иннервацию и функциональность коронарной кровеносной системы, легких, бронхиального дерева, диафрагмы и т.д.
Поэтому остеохондроз под левой лопаткой всегда настораживает, поскольку компрессия корешка действительно может повлечь за собой внезапный спазм коронарных артерий и спровоцировать клиническую картину острого инфаркта миокарда. Остеохондроз левой лопатки — это всегда повод для того, чтобы сделать ЭКГ и убедиться в том, что никакой угрозы жизни пациенту нет.
Остеохондроз под правой лопаткой может указывать на поражение нижних межпозвоночных дисков грудного отдела позвоночника. Здесь отходят корешковые нервы, участвующие в иннервации и обеспечении работоспособности желудка, двенадцатиперстной кишки, желчного пузыря, почек. Поэтому остеохондроз правой лопатки может указывать на иррадиацию боли, отраженной от воспаленного желчного пузыря, некротизирвоанной поджелудочной железы или увеличенной в размерах почки. В связи с этим при наличии жалоб на боль под правой лопаткой необходимо при проведении дифференциальной диагностики исключать следующие заболевания:
- острый панкреатит и некроз поджелудочной железы;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- желчнокаменная болезнь (калькулезный холецистит), застой желчи и обструкция общего желчного протока;
- острый и хронический пиелонефрит, гломерулонефрит, нефроптоз и поликистозная болезнь почек.
Не исключены различные опухоли и абсцессы. Для выявления соматической патологии необходимо сделать общий клинический и биохимический анализ крови, флюорографию, ЭКГ, УЗИ внутренних органов.
Лечение усталости и причин ее возникновения
Для устранения слабости, сонливости, постоянной усталости требуется провести лечение заболевания их провоцирующего. Если в качестве такого выступает остеохондроз шейного отдела позвоночника, обусловленный им синдром позвоночной артерии или другие нарушения, лечение подбирается неврологом. Но в любом случае оно всегда разрабатывается строго в индивидуальном порядке с учетом характера имеющихся патологических изменений, степени их выраженности и индивидуальных особенностей пациента.
При отсутствии критических изменений, пациентам назначается консервативная терапия. Она всегда носит комплексный характер и направлена на:
- повышение интенсивности протекания процессов восстановления в межпозвоночных дисках;
- повышение качества кровообращения;
- купирование воспалительных процессов;
- нормализацию нервной проводимости;
- восстановление нормальной анатомии позвоночного столба;
- улучшение общего состояния за счет устранения симптомов заболевания (симптоматическая терапия).
Таким образом, одновременно проводится лечение, направленное на устранение основного заболевания и повышение качества жизни пациента. Поэтому оно всегда носит комплексный характер и включает:
- медикаментозную терапию;
- физиотерапию;
- ЛФК;
- мануальную терапию.
Кроме того, при обнаружении патологий позвоночника важно скорректировать образ жизни и максимально приблизить его к здоровому. В первую очередь пересмотра требует уровень физической активности: важно избегать длительного пребывания в статическое позе, особенно со склоненной головой, так как это способствует прогрессированию дегенеративно-дистрофических изменений в межпозвоночных дисках. Поэтому всем больным с шейным остеохондрозом и в особенности офисным работникам требуется взять за правило как минимум каждый час делать перерывы в работе и проводить их активно.
Но при обострении заболевания показан постельный режим и ограничение двигательной активности.
Также рекомендуется пересмотреть свой рацион. Устранение из него полуфабрикатов, фастфуда и других вредных продуктов положительно скажется на состоянии кровеносных сосудов и позволит снизить вес. Это уменьшит риск развития синдрома позвоночной артерии и быстрого прогрессирования основного заболевания.
Также при повышенной утомляемости важно:
- нормализовать режим труда и отдыха;
- пересмотреть свой рабочий график и характер распределения нагрузки, чтобы выделить наиболее продуктивные часы для решения важных задач;
- использовать комплексные витаминные препараты, а также увеличить количество свежих фруктов, овощей и ягод в ежедневном рационе.
Нередко на психоэмоциональном состоянии положительно сказывается смена обстановки и краткосрочный отпуск.
Медикаментозная терапия
При заболеваниях позвоночника показано использование комплекса препаратов, которые могут назначаться в разных лекарственных формах в зависимости от тяжести его протекания. В их число могут входить:
- НПВС – применяются для устранения болей и воспалительного процесса;
- миорелаксанты – показаны для устранения мышечных спазмов, что способствует уменьшению болей и ограничений подвижности;
- кортикостероиды – используются для купирования выраженных воспалительных процессов и назначаются исключительно короткими курсами;
- хондропротекторы – применяются с целью активизации процессов регенерации межпозвоночных дисков, но обладают наибольшей эффективностью только при начальных стадиях развития дегенеративно-дистрофических изменений;
- витамины группы В – показаны для улучшения нервной проводимости;
- сосудистые препараты – назначаются для улучшения кровообращения;
- витамин D – используется для улучшения состояния костной ткани и протекания процессов высшей нервной деятельности.
При выраженных болях, лишающих человека трудоспособности, могут проводиться новокаиновые или лидокаиновые блокады. Они позволяют практически сразу же устранить мучительные боли в шее, но не влияют на причины их появления. Но подобные процедуры осуществляются исключительно в медицинских учреждениях.
Для решения проблемы повышенной утомляемости и снижения работоспособности, особенно умственной, пациентам дополнительно может назначаться комплекс лекарственных средств для нормализации сна, восстановления нормального уровня умственной и физической активности и в целом улучшения общего самочувствия. Это:
- ноотропы;
- нейрометаболические препараты;
- галеновые препараты;
- анксиолитики.
Прием подобных лекарственных средств является абсолютно безопасным и не сопровождается риском развития побочных эффектов при условии правильного подбора. Они назначаются курсами разной длительности и достаточно быстро позволяют:
- повысить память, внимание;
- увеличить время бодрствования;
- повысить устойчивость к стрессу и отрицательному влиянию внешних факторов;
- снизить проявления слабости, вялости;
- устранить тревогу, раздражительность, апатию.
Поэтому препараты этих групп включают в схему лечения практически любых заболевания и патологий позвоночника в частности в случаях, когда пациенты жалуются на повышенную утомляемость и снижение работоспособности.
Физиотерапия
Физиотерапевтические процедуры назначаются вне периода обострения и исключительно в комплексе с другими методами лечения. Чаще всего при повышенной утомляемости, обусловленной заболеваниями позвоночника, показаны курсы:
- электрофореза с введением лекарственных средств;
- ультразвуковой терапии;
- тракционной терапии;
- детензор-терапии;
- магнитотерапии;
- УВЧ.
ЛФК
Лечебная физкультура является одним из важнейших элементов лечения, воздействующим непосредственно на патологически измененные ткани. Благодаря ей удается нормализовать мышечный тонус, в частности укрепить ослабшие в результате ведения малоподвижного образа жизни мышцы. Это важно, поскольку крепкий мышечный корсет – основа здоровья позвоночника. Поэтому ЛФК помогает остановить прогрессирование патологические изменения в межпозвоночных дисках, а, кроме того, активизировать кровоток и повысить интенсивность обменных процессов. Это положительно сказывается на состоянии всех анатомических структур и способствует устранению слабости.
Но для каждого пациента нагрузка и характер упражнений подбирается индивидуально с учетом особенностей имеющегося заболевания, возраста больного, уровня его физической подготовки и других факторов. Но всегда занятия ЛФК должны выполняться в спокойной обстановке без спешки и резких движений. При этом крайне важна их регулярность. Поэтому, чтобы достичь максимального результата, заниматься лечебной физкультурой необходимо ежедневно.
Мануальная терапия
Сеансы мануальной терапии – один из обязательных компонентов лечения заболеваний шейного отдела позвоночника. Они могут проводиться вне периода их обострения и позволяют получить выраженный терапевтический эффект, а также улучшить общее состояние и избавиться от повышенной утомляемости. Но важно доверять проведение мануальной терапии только квалифицированным специалистам, так как шейный отдел позвоночника легко травмируется. Поэтому ошибки в технике проведения различных приемов могут привести к ухудшению самочувствия.
Грамотно проведенные сеансы мануальной терапии позволяют:
- максимально полно восстановить нормальное положение позвонков и тем самым снизить нагрузку на межпозвоночные диски, высвободить ущемленные спинномозговые корешки, нормализовать положение позвоночных артерий и протяженность спинномозгового канала;
- активизировать кровообращение, что положительно сказывается на течении процессов регенерации;
- устранить слабость, повышенную утомляемость за счет нормализации кровоснабжения головного мозга и циркуляции ликвора;
- улучшить работу внутренних органов, претерпевших изменения в результате нарушениях их иннервации из-за сжатия нервных корешков;
- повысить общую сопротивляемость организма негативным внешним воздействиям.
Таким образом, усталость и снижение работоспособности могут свидетельствовать не только о профессиональном выгорании, но и быть признаком развития нарушений в работе организма. Чаще всего таким образом проявляются именно заболевания позвоночника и в частности остеохондроз. Тем не менее если сразу же обратить внимание на подобные изменения в самочувствии и обратиться к неврологу, лечение будет максимально легким и быстрым, а состояние будет прогрессивно улучшаться. Но даже и в более запущенных случаях можно добиться существенного улучшения самочувствия и восстановления нормальной работоспособности. Главное, не игнорировать проблему, а обращаться за квалифицированной медицинской помощью.
0 0 голоса
Рейтинг статьи
Причины
Достаточно большое количество разнообразных по характеру заболеваний способно сопровождаться развитием слабости, повышенной утомляемости, снижением внимания и работоспособности. Но чаще всего причина этого кроется в возникновении патологических изменений в шейном отделе позвоночника, а именно остеохондроза и его осложнений.
По данным статистики, шейный остеохондроз присутствует практически у 30% людей, что вызвано сидячим образом жизни и повышенными нагрузками на шейный отдел позвоночника при работе за компьютерами или гаджетами.
Остеохондроз – это хроническое заболевание, при котором в межпозвоночных дисках происходят дегенеративно-дистрофические изменения. В результате их высота уменьшается, а также снижается эластичность наружной оболочки, называемой фиброзным кольцом. Это создает предпосылки для его постепенного разрушения, что в конечном итоге при отсутствии лечения приведет к образованию протрузии межпозвоночного диска (его деформации с образованием выпячивания на одной из сторон), а в дальнейшем и грыжи диска.
Межпозвоночные диски представляют собой хрящевые образования, расположенные практически между всеми позвонками позвоночного столба человека.
Причина развития слабости, утомляемости при шейном остеохондрозе заключается в снижении высоты межпозвоночных дисков. Поскольку на фоне этого длина проходящих в позвоночнике связок остается прежней, они «провисают» и теряют способность фиксировать позвонки в нормальном положении. Поэтому по мере прогрессирования заболевания и уменьшения высоты межпозвоночных дисков позвонки теряют стабильность своего положения и начинают сдвигаться. Это негативно отражается на состоянии всех проходящих через шейный отдел анатомических структур:
- позвоночных артерий;
- спинномозгового канала;
- спинномозговых корешков;
- мышц шеи и воротниковой зоны.
Также нельзя забывать про развитие асептического воспалительного процесса, сопровождающего патологические изменения в межпозвоночных дисках. Поскольку организм направляет максимум сил на их устранение, его ресурсы быстро истощаются, что также способствует возникновению слабости и снижению работоспособности.
Кроме того, непосредственно остеохондроз шейного отдела и в еще большей степени его осложнения становятся причиной появления болей разной степени интенсивности. При обострении заболевания они способны становиться очень сильными и влиять на качество сна, вызывая бессонницу. Вследствие этого человек теряет способность полноценно отдыхать и восстанавливаться ночью, а потому днем испытывает сонливость и усталость. Это еще более усугубляет его состояние.
Синдром позвоночной артерии
Две позвоночные артерии проходят по боковым поверхностям шейных позвонков непосредственно через естественные отверстия в них. Они, как и связки, сохраняют изначальную длину и при уменьшении высоты дисков также меняют свою ход, изгибаясь. Это становится причиной уменьшения их просвета, а значит и количества поступающей в головной мозг крови. Поэтому в таких ситуациях головной мозг испытывает дефицит кислорода, а потому возникают нарушения в работе его структур. Это и приводит к снижению способности к концентрации внимания, работоспособности, причем как умственной, так и физической, усталости и сонливости.
Состояния, при которых уменьшается просвет одной или обеих позвоночных артерий, называют синдромом позвоночной артерии.
Более выражено повышенная утомляемость может проявляться при образовании протрузий и межпозвоночных грыж. Кроме того, это практически всегда сопровождается появлением других симптомов заболевания, в особенности острых болей, нередко отдающих в голову или руки. Это обусловлено тем, что смещенные позвонки или непосредственно деформированные межпозвоночные диски могут сдавливать проходящие вблизи них спинномозговые корешки, провоцируя появление острых болей и нарушений иннервации соответствующих участков тела или органов.
Также сжатие позвоночных артерий может быть вызвано нарушением работы мышц шеи и воротниковой зоны. При остеохондрозе, протрузиях и грыжах межпозвоночных дисках они могут рефлекторно спазмироваться в ответ на болевые ощущения.
В любом случае признаки синдрома позвоночной артерии нельзя игнорировать. Ведь продолжительный дефицит кислорода крайне отрицательно сказывается на работе головного мозга и приводит к:
- снижению умственных способностей;
- ухудшению памяти;
- снижению внимания.
В тяжелых случаях кислородное голодание может становиться причиной возникновения участков ишемии и даже ишемического инсульта.
Повышение давление ликвора
Также изменения в строении шейного отдела позвоночника способны приводить к уменьшению протяженности спинномозгового канала, а в тяжелых случаях при крупных межпозвоночных грыжах шейного отдела и его компрессии, что называют стенозом. Дуги и тело каждого позвонка формируют овальное отверстие, которые совмещены друг с другом по всей длине позвоночного столба и тем самым формируют спинномозговой канал. В нем располагается спинной мозг, а также спинномозговая жидкость (ликвор), которая постоянно циркулирует, в том числе через череп.
Если происходит сближение тел позвонков и уменьшение высоты дисков, спинномозговой канал также сокращается. Но при этом количество присутствующей в нем жидкости остается постоянным. Даже при минимальном уменьшении протяженности спинномозгового канала наблюдается повышение внутричерепного давления, что проявляется сонливостью и повышенной утомляемость. Ведь подобное отрицательно сказывается на состоянии кровеносных сосудов головы.