Суставы представляют собой сложную костно-хрящевую конструкцию, которая принимает на себя всю массу тела. Мелкие и крупные суставы выполняют двигательную функцию и регулярно испытывают физическую нагрузку. Боль и опухание суставов — реакция на внутренние или внешние факторы, результатом которой становится ограничение движений, изменение формы. Если появляется отечность и боль в суставах, независимо от локализации следует обратиться к врачу, чтобы избежать тяжелых, необратимых последствий.
Что такое «отек»
Отек представляет собой сосредоточение плазмы крови из лимфатических и кровеносных сосудов в межклеточном пространстве. Если отечность для пациента – исключительное явление, то нет повода для беспокойства. Порой организм так отвечает на перегрев или действие отдельных лекарственных препаратов. В противном случае подобный симптом считается сигналом серьезных проблем со здоровьем.
Что делать если опухли суставы на руке
Опухание суставов руки довольно часто возникает на фоне дегенеративно- дистрофических изменений. При отсутствии болезненных ощущений пациенты предъявляют характерные жалобы:
- опухание с последующей скованностью суставов пальцев рук;
- покраснение кожи над пораженными тканями;
- чувство пульсации;
- дискомфорт в окружающих мышцах;
- появление жидкости в местных тканях.
После тщательного обследования все силы направляют на устранение первопричины. Назначают глюкокортикостероиды, лекарственные препараты с хондропротекторным, противовоспалительным, миорелаксирующим действием. Благодаря им происходит замедление дегенеративных процессов, купируются симптомы воспаления. Обязательно использование витаминов группы В.
Отдельное место занимает применение средств народной медицины, которые способствуют облегчению состояния пациента. С этой целью эффективно накладывание компрессов, выполнение местных ванночек, нанесение мазей на основе лекарственных растений.
Выраженный противоотечный и противовоспалительный эффект достигается с помощью различных физиотерапевтических процедур:
- ударно-волновой терапии;
- электрофореза;
- парафинотерапии;
- озокеритовых аппликаций;
- грязевых обертываний;
- прогреваний.
Все активные терапевтические манипуляции осуществляют после устранения признаков воспалительного процесса.
Причины возникновения
Отек суставов способен развиваться в силу разнообразных обстоятельств – от получения мелких травм и до серьезных дегенеративных патологий опорно-двигательного аппарата.
Главным образом, это:
- изменение биохимического состава плазмы крови и тканевой жидкости;
- гормональный сбой;
- увеличение проницаемости капилляров;
- затруднение оттока венозной крови и лимфы;
- нарушение газообмена и выделительной функции почек;
- застойные явления в случае сердечной недостаточности;
- критическая ишемия;
- артрит и артроз;
- вирусная инфекция и воспаления;
- малоподвижный образ жизни и др.
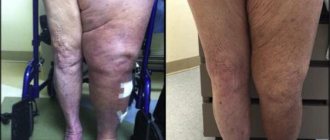
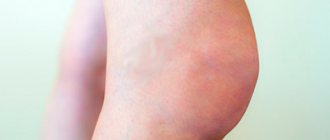
Опухание суставов ног
Опухание голеностопных суставов, мелких суставов стопы приносит неудобства и неприятные симптомы. Пациенты, страдающие опуханием суставов ног отказывают себе в красивой обуви, не могут носить одежду, открывающую колени. Довольно часто первопричиной патологических изменений становятся:
- всевозможные травмы;
- аутоиммунные заболевания;
- деформирующие суставные патологии;
- дегенеративные процессы;
- проблемы сердечно-сосудистой системы;
- нарушения функций почек;
- тяжелые аллергические реакции.
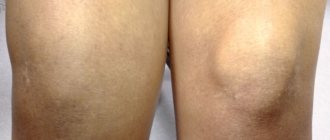
Опухание коленного сустава часто наблюдается при повреждениях мениска и крестовидных связок.
Для устранения опухания суставов ног применяют консервативные, малоинвазивные хирургические методы, физиотерапию. Из медикаментозных препаратов целесообразно назначение:
- диуретиков;
- противоопухолевых средств;
- глюкокортикостероидов;
- антибиотиков;
- нестероидных противовоспалительных средств;
- антигистаминов;
- противоотечных и охлаждающих мазей, гелей.
Малоинвазивные процедуры проводят с минимальным нарушением целостности кожи и структуры сустава. Шприцем делают прокол суставной сумки и отсасывают жидкость из суставной полости. Цель артроскопии — удаление поврежденных костно-хрящевых элементов, восстановление целостности крестовидных связок.
Из физиотерапевтических методик выраженный лечебный эффект обеспечивают:
- УВЧ-терапия;
- воздействие лазером;
- магнитотерапия;
- грязелечение;
- фонофорез.
На этапе восстановления обязательны занятия спортивной физкультурой. Курс ЛФК способствует нормализации двигательной активности, восстановлению обменных процессов в пораженных суставах и окружающих тканях. Массаж стимулирует движение лимфы, активизирует местный кровоток. Массажные сеансы устраняют признаки отека, купируют болезненные ощущения, восстанавливают трофику мягких, хрящевых и суставных тканей.
Классификация
Прежде всего, необходимо установить характер отека. Он бывает ложным и истинным.
Ложный отек наблюдается при микседеме, системной склеродермии и ожирении и обладает специфической особенностью: при надавливании пальцем на коже не остается следа или ямки.
В ситуации с истинным отеком ямка не исчезает на протяжении долгого времени, что свидетельствует о свободном перемещении жидкости в тканях. При местном отеке жидкость скапливается на нездоровом участке тела.
Патологии
К сожалению, пациенты при появлении отека сустава не всегда спешат обращаться за медицинской помощью.
Однако визит к врачу обязателен, если:
- неприятные симптомы сохраняются около недели;
- одновременно отмечается покраснение кожных покровов и повышение температуры тела;
- отек развился после пункции сустава.
Боли и отеки в суставах возникают вследствие врожденных аномалий, различных травм, воспалительных процессов, дегенеративных изменений (возрастных). Какой диагноз может поставить врач:
- Варикозное расширение вен;
Тромбоз глубоких и тромбофлебит подкожных вен (бывает после родов, операции на органах брюшной полости, при опухоли, лейкозе и некоторых иных заболеваниях);- Посттромбофлебитический синдром;
- Лимфедема;
- Артроз;
- Артрит;
- Подагра;
- Остеоартрит;
- Псориаз;
- Ревматизм.
Почему опухают суставы
Ревматоидный артрит
Одной из наиболее распространенных разновидностей артрита считается ревматоидный. Отличительной особенностью является двухстороннее симметричное поражение суставов. Патология чаще дебютирует на фоне смены сезонов, гормональной перестройки, общей инфекции, травмы, переохлаждения. Манифестирует остро либо подостро, в последующем приобретает хронический характер. Возможно первично хроническое течение. Опухание суставов дополняется болями, локальной гиперемией, гипертермией, преходящей или постоянной скованностью, нарушениями функции.
Существуют особые формы заболевания – синдром Фелти и ювенильный артрит. Синдром Фелти развивается в среднем через 10 лет после появления первых симптомов серопозитивной формы болезни. Наблюдается поражение мелких суставов на руках и ногах. Выявляются гепатоспленомегалия, лейкопения, миокардит, эписклерит, полисерозит.
Ювенильный ревматоидный артрит развивается в детском либо подростковом возрасте, напоминает патологию у взрослых, но отличается от нее по некоторым признакам. Возможно преимущественное поражение суставов, сочетание с выраженными системными проявлениями. В процесс чаще вовлекаются крупные суставы рук и ног. Кроме опухания обнаруживаются деформации, нарушения походки. Иногда образуются грыжевые выпячивания.
Другие асептические артриты
Заболевания чаще протекают хронически с чередованием обострений и ремиссий. Опухание суставов сочетается с болевым синдромом, скованностью движений, признаками локального воспаления. Симптом выявляется при следующих видах артрита:
- Псориатический.
Возможны асимметричный олигоартрит, ревматоидоподобное поражение, вовлечение дистальных суставов рук. Опухание развивается через некоторое время после появления изменений кожи, реже суставная симптоматика предшествует кожной. - Подагрический.
В подавляющем большинстве случаев страдает I плюснефаланговый сустав. Болезнь начинается остро с резких болей, опухания, покраснения кожи, нарушений функции. В последующем атаки постепенно учащаются. Реже наблюдаются мигрирующие боли, моно- и олигоартриты крупных суставов либо кистей рук. - Реактивный.
Через 1-4 недели после появления симптомов урогенитальной или кишечной инфекции возникает асимметричное опухание суставов. При типичном течении (синдром Рейтера) отмечаются симптомы уретрита, конъюнктивита. Возможны изменения кожи, лимфаденит, поражения внутренних органов.
Опухание суставов
Инфекционные артриты
Провоцируются специфической либо неспецифической болезнетворной микрофлорой. Наряду с опуханием, болью, покраснением, местной гипертермией зачастую сопровождаются общими симптомами: лихорадкой, ознобами, слабостью, разбитостью, синдромом интоксикации. Выделяют следующие виды инфекционных артритов:
- Неспецифический гнойный.
Бактериальный артрит, как правило, поражает один крупный сустав ноги: коленный, тазобедренный, голеностопный. Опухание нарастает, сочетается с резкими дергающими болями, общей гипертермией, другими признаками воспаления. Возможно быстрое разрушение суставных поверхностей. - Вирусный.
Припухлость и боли умеренные либо незначительные, мигрирующие. Симптомы сохраняются в течение нескольких недель либо месяцев, исход благоприятный. - Грибковый.
Развивается на фоне нарушений иммунитета. Отмечается склонность к длительному течению, разрушению близлежащей кости, образованию свищей, формированию анкилоза. - Гонококковый.
Отекают голеностопный, коленный, локтевой суставы, иногда – кисти рук. На коже, слизистых оболочках появляются множественные высыпания. Проявления урогенитальной инфекции (уретрита, цервицита) могут быть сглаженными или отсутствовать. - Сифилитический.
Наблюдается как при врожденном, так и при приобретенном сифилисе. Выявляется симметричное поражение обоих коленных суставов, рецидивирующие синовиты. Возможно формирование дактилита с опуханием, последующей деформацией пальцев рук. - Туберкулезный.
Протекает хронически, поражает один из крупных суставов руки либо ноги. Опухание вначале выражено незначительно, в последующем прогрессирует из-за синовитов, образования холодных абсцессов. - Бруцеллезный.
Отек небольшой, дополняется кратковременными болями. Отмечаются ярко выраженные симптомы инфекционного заболевания: лихорадка, проливные поты, ознобы, увеличение лимфатических узлов, печени, селезенки.
Осложнением неспецифического или гонорейного артрита с вовлечением окружающих тканей является панартрит. Патология сопровождается значительным опуханием сустава, симптомом флюктуации из-за накопления гноя в тканях, лихорадкой, падением АД, иногда – нарушениями сознания.
Аллергическая артропатия
Боли, отечность суставов (чаще незначительная) появляются сразу после контакта с аллергеном либо через несколько дней. Сочетаются с кожной сыпью, ринитом, конъюнктивитом, лимфаденитом, бронхообструктивным синдромом, другими проявлениями аллергии. Опухание суставов в отдельных случаях выявляется при отеке Квинке у детей. Считается постоянным признаком аллергического сепсиса, который также чаще диагностируется у пациентов детского возраста.
Артропатии при инфекционных болезнях
Для артропатий при паразитарных и инфекционных заболеваниях типично нерезко выраженное опухание, нестойкая симптоматика, быстро проходящая при лечении основной патологии. Припухлость суставов может наблюдаться при таких болезнях как:
- Краснуха.
Суставы вовлекаются симметрично. - Эпидемический паротит.
Симптоматика напоминает ревматоидный артрит. - Ветряная оспа.
Кратковременно отекают один либо несколько суставов. - Менингит.
Отечность появляется через неделю после начала заболевания, страдает одно колено, реже наблюдаются полиартриты. - Вирусные гепатиты.
Опухание коленей, кистей рук предшествует развитию желтухи. - ВИЧ-инфекция.
Чаще поражаются колени и голеностопы, припухлость сочетается с сильной болью, ограничением движений.
Артропатии при эндокринных патологиях
Суставные изменения развиваются на фоне эндокринных заболеваний или нормальных возрастных изменений. Встречаются в следующих случаях:
- Климакс.
Колени и стопы чаще опухают у женщин с избытком массы тела. Наблюдаются скованность, боли, хруст. - Сахарный диабет.
Поражаются стопы, реже коленный, голеностопный суставы, еще реже страдают руки. Опухание возникает за счет отека и прогрессирующей деформации. - Гиперпаратиреоз.
Типичны острые моно- или полиартриты с кратковременным опуханием суставов. - Гипотиреоз.
Страдают крупные суставы ног. Выявляются отечность, суставные, мышечные боли.
Другие артропатии
Опухание может возникать при заболеваниях кишечника, васкулитах, приеме некоторых лекарственных средств, воспаления на фоне образования кальцинатов:
- Болезни кишечника
. Неспецифический язвенный колит, болезнь Крона иногда сопровождаются опуханием, другими симптомами артритов ног. - Васкулиты
. Припухлость суставов, преходящие боли отмечаются при гранулематозе Вегенера, болезни Шенлейн-Геноха, болезни Кавасаки, синдроме Бехчета. - Гидроксиапатитная артропатия.
В периартикулярных тканях образуются отложения гидроксиапатита кальция. Вовлекается один или несколько суставов. Опухание и болезненность незначительные. - Лекарственная артропатия.
Развивается при использовании НПВС, глюкокортикоидов, противотуберкулезных препаратов. Локализация, выраженность опухания, наличие других симптомов зависят от вида лекарственного средства.
Артрозы
Для начальных стадий артроза опухание нехарактерно, возникает только в периоды обострений, сильнее выражено при развитии синовита. При прогрессировании процесса отечность становится постоянной, изменение контуров сустава вызывается не только припухлостью мягких тканей, но и костными деформациями. Симптом хорошо заметен при артрозе коленного сустава, поражении кистей рук с образованием узлов Гебердена и Бушара.
Травмы
Опуханием различной степени сопровождаются следующие травматические повреждения:
- Ушиб.
Отек небольшой, локальный, кратковременный. Контуры сустава не изменены, функции ноги либо руки сохранены, возможно некоторое ограничение движений. - Повреждение связок.
Сустав опухает преимущественно в проекции поврежденной связки. Там же обнаруживаются кровоподтеки. Степень отека нарастает прямо пропорционально тяжести повреждения. Функции ограничены, возможна нестабильность. - Вывих.
Контуры сустава грубо нарушены, движения невозможны, функция утрачена. Пациента беспокоят очень интенсивные боли. При свежем вывихе визуально преобладает деформация, при отсутствии медицинской помощи отек быстро прогрессирует. - Внутрисуставной перелом.
Разлитое опухание сочетается с очень резкой болью, деформацией, невозможностью опоры. Иногда определяются крепитация, патологическая подвижность.
На фоне травм часто возникает гемартроз. Из-за скопления крови сустав становится раздутым, шарообразным. Опухание разлитое, мягкоэластическое или упругое. Определяется флюктуация.
Другие причины
Опуханием околосуставной области сопровождаются следующие патологии:
- Болезни мягких тканей
: бурсит, тендинит, тендовагинит, энтезопатии. - Паразитозы
: дракункулез, чинга. - Гематологические заболевания
: серповидно-клеточная анемия.
Локальная припухлость лучезапястного сустава возникает при гигроме, задней поверхности колена – при кисте Беккера. Припухлость, деформация также выявляются при новообразованиях, происходящих из костной и хрящевой ткани. Могут быть обусловлены непосредственно неоплазией, реактивным воспалением, синовитом.
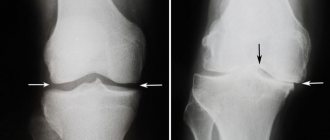
Диагностика
Одним из важнейших направлений работы клиники является диагностика заболеваний, проявляющихся отеком. Это позволяет обнаружить любые нарушения в функционировании опорно-двигательного аппарата и определить факторы риска.
При проведении первичного общего осмотра специалист обращает внимание на внешние отклонения от нормы — отечность в зоне сустава, ее характер и зону распространения.
Для подтверждения диагноза назначаются все необходимые мероприятия, в том числе:
- лабораторная (анализы крови и мочи) диагностика,
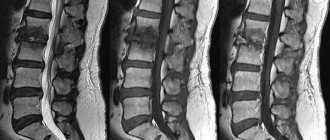
- УЗИ суставов,
- МРТ суставов.
Информативность аппаратных методов исследования всех элементов и тканей суставных соединений помогает детально изучить изображения связок, сухожилий, хрящей, жировой ткани, костного мозга, сосудов и др.
Варикоз – что это такое и как с ним жить?
На правах рекламы
Варикозная болезнь – очень распространенное явление. По статистике, в России разные формы варикоза встречаются у 30 млн человек. Женщины сталкиваются с заболеванием чаще, чем мужчины1.
При варикозном расширении вен стенки сосудов теряют свою эластичность и истончаются. Сами вены становятся извилистыми, под кожей появляются узловатые выпячивания. Из-за деформации сосудов нарушается венозный отток крови2.
Симптомы варикоза ног
При варикозном расширении вен симптомы различаются в зависимости от стадии заболевания3.
I. На начальной стадии
варикоз может никак не проявляться, поэтому диагностировать болезнь довольно трудно. Однако без лечения со временем возникают чувство тяжести и распирания в ногах, отеки, икроножные судороги. К признакам варикоза у женщин добавляется сосудистая сеточка, но без сопутствующих симптомов это может быть просто косметический дефект.
II. На второй стадии
отеки и усталость уже не проходят после ночного отдыха. Кожа на ногах может стать менее чувствительной, появляется сухость и шелушение, иногда – красноватые или темные пятна, зуд.
III. На третьей стадии
изменения вен и кожи видны невооруженным глазом. Венозные сосуды становятся вздутыми. Появляется постоянная боль в ногах, кожа местами приобретает синюшный оттенок. Пациентов всё чаще беспокоят судороги в икрах. Начинаются системные проблемы из-за нарушения кровотока, например, головные боли.
IV. На последней – четвертой стадии
проявления варикоза прогрессируют. В местах воспаления на коже появляются трофические язвы. Возрастает опасность образования тромбов и тромбофлебита – воспаления вен.
Также при варикозе может повышаться местная температура. На поздних стадиях даже небольшие ушибы и ранки на голени приводят к мелким кровоизлияниям4.
Почему появляется варикоз?
Бывает первичное и вторичное варикозное расширение вен5:
• первичный варикоз вызван врожденными, чаще наследственными, факторами: недостаточностью венозной стенки или клапанов, направляющих кровоток из нижних конечностей к сердцу;
• на развитие вторичной формы варикоза влияют образ жизни и род занятий человека.
Больше всего рискуют представители профессий со статической нагрузкой, когда приходится долго неподвижно сидеть или стоять, либо поднимать тяжести. Это, например, хирурги, учителя, официанты. Болезнь чаще развивается у людей с ожирением6.
Некоторые причины появления варикоза относятся только к женщинам7:
• дисгормональные состояния, в том числе вызванные приемом гормональной контрацепции, заместительной терапией;
• беременность также повышает риск заболевания, но у большинства женщин после родов вены возвращаются в здоровое состояние.
Можно ли вылечить варикоз?
Многие изменения в венах необратимы, поэтому при первых признаках варикоза нужно обратиться к врачу-флебологу. Чтобы поставить диагноз, специалист проведет осмотр, аппаратную диагностику и назначит анализы.
Если болезнь выраженная, основное лечение будет хирургическим. Возможны малоинвазивные методы, такие как склеротерапия или лазерная коагуляция8.
На ранних стадиях варикоза достаточно консервативного лечения, которое может включать:
• венотоники, улучшающие кровоток и укрепляющие стенки сосудов. Например, Венолайф дуо® – комплексный препарат, который способствует укреплению капилляров и повышению венозного тонуса9;
• антикоагулянты, которые разжижают кровь и не дают образовываться тромбам. Гель Венолайф® препятствует тромбообразованию, помогает справиться с отеками и болями в ногах, ускоряет заживление трофических язв10;
• противовоспалительные средства;
• компрессионное белье.
Для профилактики варикоза рекомендуется нормализовать вес, правильно питаться и заниматься физкультурой. Если работа сидячая или стоячая, можно носить компрессионные гольфы или чулки.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ ПРОКОНСУЛЬТИРУЙТЕСЬ СО СПЕЦИАЛИСТОМ.
Товары по теме: [product](Венолайф гель), [product](Венолайф Дуо).
1. Литынский А. В., Поляков П. И., Горелик С. Г. Современные проблемы варикозной болезни нижних конечностей (эпидемиология, диагностика, лечение) и ее особенности у лиц старших возрастных групп // Научные ведомости Белгородского государственного университета. Серия: Медицина. Фармация. 2012. №5 (2 часть). С. 276-280.
2. Даудярис Й.П. Болезни вен и лимфатической системы. // М.: «Медицина», 1984. С. 59-97.
3. Там же
4. Петухов В.И. Характер функциональных нарушений у больных варикозной болезнью и возможности склеротерапии // Вестник Витебского государственного медицинского университета. 2005. №2, том 4. С. 22-27.
5. Евдокимов А.Г., Тополянский В.Д. Болезни артерий и вен: Справочное руководство для практического врача. // 2-е изд. М.: Советский спорт, 2001. С. 182.
6. Клинические рекомендации. Варикозное расширение вен нижних конечностей без хронической венозной недостаточности // Министерство Здравоохранения Российской Федерации.
7. Там же
8. Там же
9. Венолайф Дуо, инструкция. // https://www.venolife.ru/instructionDuo.pdf
10. Гель Венолайф, инструкция. // https://www.venolife.ru/instructionGel.pdf
Какой врач лечит
Приступая к лечению, пациенту следует обратиться за консультацией к травматологу-ортопеду и ревматологу.
ВАЖНО! Припухлость или отек в области суставов — тревожное проявление, которое требует немедленной консультации специалиста.
Если человек отмечает припухлость или отек однократно, после травмы или болезненного воздействия на сустав, то необходимо обратиться к травматологу-ортопеду нашего центра для немедленной помощи в этой ситуации. Однако, если пациент жалуется на постоянную боль, припухлость в районе сочленения, ему следует посетить ревматолога. Запишитесь к квалифицированному травматологу-ортопеду или ревматологу Кунцевского лечебно-реабилитационного центра, чтобы разобраться в причинах припухлости сустава и устранить отек!
Записаться
Виды лечения
Назначаемый комплекс лечебных мероприятий индивидуален для каждого пациента, однако неизменно направлен на непосредственное купирование отека и обеспечение нормального кровообращения в тканях и лимфооттока из проблемной зоны.
В зависимости от установленной причины отека, врач назначает медикаментозную терапию (прием таблетированных и инъекционных препаратов), применение лечебных мазей и кремов. Определяющее значение также имеют неинвазивные процедуры — физиотерапия, кинезитерапия, диетотерапия.
Специалисты клиники профессионально владеют современными эффективными терапевтическими и хирургическими методами лечения патологий. В их числе уникальная ACP SVF терапия — новейший метод лечения, предполагающий использование стволовых клеток жировой ткани.
Лечение
Помощь на догоспитальном этапе
Для уменьшения опухания рекомендуется обеспечить покой, возвышенное положение конечности. При травмах ногу фиксируют шиной, на руку накладывают косыночную повязку, прикладывают холод, дают обезболивающее средство. При нетравматических поражениях с нерезко выраженной симптоматикой допустимо кратковременное применение местных обезболивающих, противовоспалительных препаратов. Прогрессирующее опухание, резкие боли, ухудшение общего состояния являются поводом для немедленного обращения к врачу.
Консервативная терапия
Пациентам с травматическими повреждениями вправляют вывихи, репонируют переломы, накладывают гипсовые повязки, скелетное вытяжение. Остальным больным рекомендуют охранительный режим, подобранный с учетом особенностей заболевания. Медикаментозная терапия включает следующие средства:
- Антибиотики
. Назначаются при инфекционных артритах. Вначале применяют препараты широкого спектра действия, в последующем осуществляют коррекцию антибиотикотерапии с учетом чувствительности возбудителя. В тяжелых случаях рекомендованы комбинации из двух медикаментов. - НПВС
. Уменьшают боли, снижают выраженность воспалительного процесса. В виде таблеток и инъекций обычно используются кратковременно из-за негативного влияния на слизистую оболочку желудка, работу печени, почек. Нанесение гелей, мазей допускается длительными курсами. - Кортикостероиды
. Оказывают выраженный противовоспалительный эффект, являются основой лекарственной терапии коллагенозов. При необходимости сочетаются с иммуносупрессорами. - Хондропротекторы
. Улучшают питание хрящевой ткани, способствуют ее восстановлению за счет активизации синтеза протеогликанов. Назначаются внутримышечно, перорально, вводятся непосредственно в полость сустава. - Витаминно-минеральные комплексы
. Способствуют коррекции обменных нарушений, улучшению иммунитета, повышению эффективности лекарственной терапии болезней суставов.
В число других медикаментов входят гормональные средства для коррекции эндокринных расстройств, химиопрепараты для борьбы со злокачественными новообразованиями. Лекарственную терапию дополняют физиотерапевтическими процедурами: УВЧ, лазеротерапией, магнитотерапией, электрофорезом, другими методиками. Пациентам назначают массаж, ЛФК. Выполняют внутрисуставные и околосуставные блокады.
Рекомендации по образу жизни
Для профилактики отечности и болей в суставах специалисты рекомендуют:
- минимизировать статическую нагрузку на опорно-двигательный аппарат, а также чередовать положения «стоя» и «сидя»;
- отказаться от регулярного ношения высоких каблуков и носить удобную обувь (еще лучше – с ортопедическими вкладышами);
- стараться не сидеть, положив ногу на ногу;
- избавиться от лишнего веса, если таковой имеется;
- не поднимать тяжести;
- выполнять физические упражнения и вести активный образ жизни;
- придерживаться правильного питания (не употреблять жирную пищу и алкоголь, минимизировать употребление соли и сахара);
- соблюдать водный баланс;
- не переохлаждать суставы;
- рационально распределять время на сон, работу и отдых.
Вам может быть полезным:
- Программа реабилитации ревматологических больных
- Программа реабилитации при заболеваниях суставов
- Программа реабилитации после травм