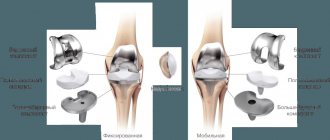
Магнитно-резонансная томография показывает патологические изменения внутренних структур без инвазивных манипуляций. Метод отличается большей информативностью в отношении рыхлых тканей, содержащих значительное количество жидкости. Атомы водорода в молекулах воды реагируют на направленный электромагнитный импульс, обеспечивая устойчивый сигнал. Трабекулярный (от лат. trabeculae — пластинки губчатого вещества) отек на МРТ позвоночника хорошо виден по причине скопления жидкости в тканях костного мозга.
Спондилодисцит поясничного отдела с гипергидратацией (увеличением объема жидкости) губчатого вещества
Датчики томографа фиксируют сигнал, возникающий при резонансе заряженных атомов. Информацию с помощью сложных алгоритмов преобразуют в серию монохромных изображений и транслируют на монитор компьютера. Послойное сканирование осуществляют с шагом от 1 мм, что позволяет визуализировать малейшие изменения вещества в зоне интереса.
В некоторых случаях проводят МРТ с контрастным усилением. Метод предполагает внутривенную инъекцию «окрашивающего» раствора на основе хелатов гадолиния. Препарат не вызывает аллергию и выводится из организма естественным путем.
Что такое гематома?
Гематома образуется тогда, когда при ударе кровеносный сосуд разрывается близко от поверхности кожи. При этом небольшое количество крови попадает в ткани под кожу. Область удара приобретает вначале красный цвет, а затем становится синей или фиолетовой, зеленой и желто-коричневого цвета, а когда синяк заживает, кожа становится нормального цвета.
Кровоподтеки могут произойти не только под кожей, но и глубоко в тканях, органах и костях. Глубокие ушибы не имеют видимых признаков кровотечения, ушиб может вызвать сильную боль.
В 1988 году ученые обнаружили состояние, которое назвали отеком костного мозга. Было установлено, что у людей с болью в тазобедренном и коленном суставе изменялась плотность костного мозга на магнитно-резонансной томографии (МРТ), этого не было видно при рентгене.
Отек костного мозга в настоящее время называют «ушибом кости», чтобы отразить травматическую природу этого состояния. Ушиб костей также иногда называют контузией или гематомой кости.
Изменения костного мозга костей может быть вызвано следующими причинами:
Кровенаполнение приводит к застою кровотока и вызывает тяжелое воспаление.
Жидкость внутри кости. При мышечных травмах жидкость накапливается в мышцах и вызывает отек. Кости не способны разбухать, вместо этого жидкость в костях создает давление, что приводит к боли.
Реактивная гиперемия — это происходит, когда поток крови увеличивается после временной остановки.
Перелом: может быть небольшая трещина в слое кости, чуть ниже хряща в суставе.
Трабекулы — это перегородки, которые поддерживают фиброзные ткани в кости. Полный перелом кости означает, что все костные трабекулы в этой конкретной области кости повреждены, что вызывает разрыв. Кровоизлияние костей часто описывается как стадия до перелома. В этом случае только некоторые из трабекул нарушаются.
Результаты и обсуждение
В статье Г.В. Дьячковой и соавт. [8] представлены результаты УЗИ и МРТ4 внутрисуставных повреждений коленного сустава для топической (точной локализации и распространенность) диагностики. Авторы обнаружили ОКМ различной степени выраженности до лечения (непосредственно после травмы) у 7 пациентов и в течение года после операции — у 5. Изменения в структуре медиального и латерального менисков в виде неоднородности, деструкции, частичного или полного разрывов выявлены методом МРТ у 8 больных с закрытыми внутрисуставными переломами верхней трети ББК; изменение структуры связочного аппарата в виде неоднородности, отечности, утолщения, частичного или полного разрыва связок — у 9 человек. По мнению авторов, именно результаты МРТ позволили получить необходимую диагностическую информацию о всех структурных образованиях поврежденных суставов: костях, хрящах, менисках, определить характер и объем повреждений костных структур, хряща, а также изучить состояние костного мозга (рис. 1). Авторы установили прямую корреляционную зависимость между размерами ОКМ и давностью травмы. Значение данной работы для судебных медиков состоит в визуализации и подтверждении факта травмы, неоспоримых доказательствах ее объема и конкретной (топической) локализации, а также давности причинения травмы пострадавшему в условиях конкретного механизма (удар, удар с элементами скручивания, растяжение и т. д.) в указанных обстоятельствах (дорожно-транспортное происшествие и др.).
Рис. 1. МРТ левого коленного сустава больного П., 42 года.
Динамику МРТ-визуализации после травм коленного сустава проследили Г.В. Дьячкова и соавт. [9]. Авторы отметили, что после травмы МРТ позволяет выявить ряд существенных изменений в минерализованных и неминерализованных компонентах дистального конца бедренной кости и проксимальной части ББК. В частности, ОКМ различной степени выраженности, проявляющийся повышением интенсивности сигнала на T2-изображениях и на таких же томограммах с подавлением жира, авторы обнаружили до лечения (факт травмы) и после снятия аппарата Илизарова у всех обследованных пострадавших через 1 год после окончания лечения (давность травмы). Наилучшую визуализацию ОКМ наблюдали на T2-ВИ (рис. 2). Кроме того, авторы установили, что консолидированные переломы коленного сустава отличаются гипоинтенсивными сигналами на Т1- и Т2-ВИ от участков склероза костного мозга, плоскостей бывших переломов, посттравматических костных полостей, разрастаний рубцовой ткани, неоднородной периостальной мозоли. Указанные признаки визуализировались на МРТ до 4 лет и более после окончания лечения даже при первичном заживлении перелома. В работе отмечено, что при явлениях посттравматического артроза коленного сустава не у всех больных были выражены такие классические симптомы травмы, как субхондральный склероз суставных поверхностей (особенно мыщелков бедра) и краевые костные разрастания.
Рис. 2. МРТ левого коленного сустава больного Б., 51 год.
В работе И.Р. Кузиной и соавт. [10] показано, что использование в клинической практике МРТ значительно расширило возможности выявления не только «свежих», но и застарелых переломов костей коленного сустава. ОКМ определяется на Т1-ВИ в виде гипоинтенсивного, а на Т2-ВИ в виде гиперинтенсивного сигнала. Отек локализовался в области бывшего перелома у 7 пациентов с давностью травмы от 1 до 1,5 мес, при этом его размеры зависели от давности травмы: чем больше времени прошло с момента травмы, тем зона гиперинтенсивного сигнала от ОКМ на Т2-ВИ была меньше. Авторы отмечают, что при застарелых переломах сигнальная характеристика ОКМ не отличается от таковой при «свежей» травме и не зависела от давности травмы.
Спустя 2 года И.Р. Кузина и соавт. [11] продолжили аналогичные исследования. Они обследовали 88 пациентов со свежей (до 4 сут) и несвежей (до 28 сут) травмой5 (см. таблицу). Авторы отметили, что при МРТ переломы выявлялись в 4,6 раза чаще6, чем при рентгенографии (p
<0,00001). Изучили МРТ-симптоматику 144 переломов коленного сустава в трех плоскостях. На Т1-ВИ и Т2-ВИ оценивали сигнальную характеристику повреждений костей, внутри- и внесуставных мягкотканных компонентов, выпот в полости сустава и синовиальных сумках и др. ОКМ на Т1-ВИ выявлялся в эпиметафизах бедренной, ББК и МБК, а также в надколеннике в виде гипоинтенсивных локальных очагов или диффузного изменения сигнала. На Т2-ВИ сигнал от области ОКМ был гиперинтенсивным. При «свежих» переломах ОКМ обнаружили у всех обследованных. По мере увеличения сроков лечения отек наблюдали реже, и в более поздние сроки он выявлялся только в 56,1% наблюдений. Авторы отметили, что такие изменения костного мозга определялись во всех костях, образующих коленный сустав, при всех переломах независимо от механизма травмы. Отек локализовался в области перелома, а также в других отделах этой же кости на некотором удалении или в другой кости, занимая небольшой участок кости (локальный ОКМ) или имел диффузный характер. МР-сигнал от ОКМ по форме был округлым, овальным, «лучистым» или бесформенным. По мнению авторов, только на Т2-ВИ возможно было дифференцировать МР-сигнал, обусловленный ОКМ от диффузного склероза костного мозга, который на Т1-ВИ давал такой же, как и отек, гипоинтенсивный сигнал.
Изменения, выявленные с помощью МРТ, при свежих и несвежих переломах костей коленного сустава (по И.Р. Кузиной и соавт. [11])
Таким образом, значение данных публикаций для судебных медиков состоит в подтверждении факта травмы, достоверном установлении объема (площадь) поражения костных структур (сустав) и, самое главное, давности выявленных повреждений с возможной дифференциальной диагностикой обстоятельств (механизма) причинения травмы.
Аналогичные данные были получены зарубежными специалистами в области лучевой диагностики. В работах M. Schmid и соавт. [12] и D. Weishaupt и соавт. [13] приведены данные МРТ, свидетельствующие о наличии ОКМ при травмах стопы и ГСС. Авторы отметили, что ОКМ на МРТ (рис. 3) представляет собой участки гипо- или гиперинтенсивного сигнала (в зависимости от условий и режима съемки), что морфологически соответствует наличию жидкости, кровоизлияния, фиброза или некроза тканей. В зависимости от распространенности процесса в костях ГСС различают локальный (в одной кости) и мультифокальный ОКМ, при котором в патологический процесс вовлекается несколько костей одного сустава.
Рис. 3. МРТ (сагиттальная плоскость, Т1-ВИ с подавлением жира) правого голеностопного сустава мужчины 63 лет с диффузным ОКМ таранной кости (стрелки) в виде сигнала повышенной интенсивности [12].
Мультифокальный отек костного мозга
По данным N. Shabshin и соавт. [14], наиболее распространенными причинами мультифокального ОКМ у детей, затрагивающего сразу несколько костей ГСС и стопы, являются непривычная повышенная нагрузка на сустав, изменения в привычной биомеханике движений7, ушибы или переломы, иммобилизация сустава, комплексный региональный болевой синдром, инфаркты, остеоартриты, воспалительные артриты, нейроартропатии и преходящий остеопороз. Дифференциальная диагностика указанных нозологических форм, основывается главным образом на клинических признаках в совокупности с данными на МРТ: выявление линий переломов, остеофитов, эрозий, признака двойной линии и местных кожных изменений в области ГСС в виде отека, гиперемии, сглаженности контуров. Авторы отмечают, что вначале «бессимптомное» развитие процесса в дальнейшем может эволюционировать и при симптоматическом «злоупотреблении» чрезмерными физическими нагрузками и стрессовыми реакциями на фоне усиливающихся болезненных ощущений и расширения границ мультифокального ОКМ (рис. 4) возможно формирование скрытого («усталостного») перелома. В случае прекращения либо полной отмены физических нагрузок, которые способствуют уменьшению боли, наблюдается постепенное рассасывание ОКМ в затронутых процессом костях и суставах в течение нескольких месяцев.
Рис. 4. МРТ правого голеностопного сустава 12-летней девочки (сагиттальное STIR-изображение с коротким временем инверсии Т1 и подавлением сигнала от жировой ткани). Визуализируется мультифокальный ОКМ в костях ГСС [14].
По данным I. Elias и соавт. [15] мультифокальный ОКМ вследствие иммобилизации
по своей форме может быть пятнистым и локализоваться субкортикально или субхондрально с длительностью стабилизации или прекращения процесса в течение 18 нед. Соответствующий клинический анамнез (длительная иммобилизация и неподвижность) и отсутствие ряда симптомов могут помочь в дифференциальной диагностике процесса от преходящего остеопороза и комплексного болевого синдрома. Последние могут также иметь макроскопические отличительные признаки: отек кожи в области сустава и ее утолщение. Как считают авторы, широкий спектр таких дегенеративных и воспалительных заболеваний, как остеоартрит, ревматоидный артрит и серонегативные спондилоартриты могут способствовать развитию околосуставного мультифокального субхондрального ОКМ в нескольких костях ГСС. Томографические корреляции, а также характерные признаки остеофитов при остеоартрозе, отек околосвязочных мягких тканей, синовит и маргинальные эрозии при ревматоидном артрите могут помочь в диагностике таких состояний.
Исследования D. Weishaupt и соавт. [13] показали, что часто возможны инфаркты
нескольких костей ГСС, но от ОКМ они, как правило, отличаются характерным извилистым «географическим» рисунком и признаком двойной линии.
D. Chatha и соавт. [16] и M. Ahmadi и соавт. [17] наблюдали вариант мультифокального околосуставного ОКМ преимущественно в среднем отделе стопы у пациентов с сахарным диабетом
в острой фазе начала нейроартропатии. Если МРТ выполняется до начала соответствующих костных изменений, клиническая картина и анамнез болезни могут потребоваться для отличия их от начала воспалительного артрита.
Локальный отек костного мозга
Очаговый (локальный) ОКМ, изолированно протекающий в одной кости, по своей природе часто является посттравматическим, а по механизму образования возникает или в результате отрывного перелома (непрямое воздействие), или от непосредственного удара (ушиб) в область ГСС. Кроме травм к локальному ОКМ могут приводить такие заболевания (патологические состояния), как остеоартроз, воспалительные артриты, импиджмент-синдром8. Уточнению МРТ-диагностики данного вида ОКМ помогает анамнез болезни (травмы) и расположение отека по отношению к соседним костям, суставам, капсулам, связкам, сухожилиям и фасциям.
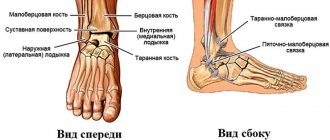
ОКМ дистального отдела ББК
Возникновение ОКМ в ББК, особенно в ее дистальном отделе, чаще обусловлено такими травмами и осложнениями, как скрытые («усталостные») переломы, разрывы удерживателя мышц — сгибателей стопы, дистального межберцового синдесмоза и дельтовидных связок. Кроме того, в указанной области ББК может встречаться реактивный ОКМ, связанный с дисфункцией заднего большеберцового сухожилия и вторичный околосуставной ОКМ при артропатиях.
Варианты диффузного
распределения ОКМ в ББК могут отражать физическое напряжение в указанной области или скрытый перелом в области передней и/или переднемедиальной поверхности ББК, при этом
остеоартриты
чаще формируют
центральное расположение
ОКМ.
По данным Z. Rosenberg и соавт. [18] и W. Morrison и соавт. [19], локальная
передневнутренняя и передненаружная локализация ОКМ может быть вызвана отрывом передней дельтовидной или передней межберцовой связки соответственно. Важной закономерностью, с судебно-медицинской точки зрения, является наличие более слабого сигнала от ОКМ на МРТ-изображениях
при отрывных повреждениях
, в отличие от
прямых ударных
повреждений. Расположение ОКМ в заднемедиальном сегменте дистального отдела ББК чаще вызвано дисфункцией заднего большеберцового сухожилия вследствие его ушибов, при этом выявляемые костно-хрящевые повреждения у места его прикрепления часто ассоциируются с противоположным ОКМ таранной кости. Авторы отметили, что аналогичные изменения костного мозга вызывались отрывами задней дельтовидной связки, задней межберцовой связки и удерживателя мышц сгибателей стопы.
ОКМ дистального отдела МБК
МБК является небольшой костью, в связи с этим различные травмы и патологические процессы могут привести к формированию диффузного ОКМ. Возникновение очаговых зон ОКМ в МБК, как и в ББК, и отличие их друг от друга обусловлены прилегающими (соседними) костными и мягкотканными структурами (прикрепления связок и сухожилий). Близость (по форме) дистального отдела МКБ к спирали часто создает артифициальное увеличение сигнала на МРТ-изображениях. В связи с этим подавление сигнала от прилегающей подкожной жировой основы помогает устранить этот артефакт и определить истинные границы ОКМ.
В работе Ph. Robinson [20] показано, что локализация ОКМ в области верхушки МБК может быть связана с отрывным переломом, разрывом пяточно-малоберцовой связки или пяточно-малоберцовым импиджментом. Распределение типичной локализации ОКМ в дистальных отделах ББК и МБК и их связь с наиболее частыми причинами возникновения отека схематично представлены на рис. 5. Авторы отметили, что ОКМ в медиальной части МБК часто связан с отрывом связок по механизму растяжения (тракции). В указанной области воспалительные изменения в виде остеоартрита также могут приводить к отеку в сочетании с обязательными аналогичными изменениями с противоположной стороны (ОКМ таранной кости).
Рис. 5. Схематическое изображение, иллюстрирующее различные причины возникновения ОКМ в дистальных отделах берцовых костей ГСС (аксиальный срез).
Исследования X. Wang и соавт. [21] и D. Weishaupt и соавт. [13] продемонстрировали, что расположение ОКМ в боковом и заднебоковом секторе МБК может быть результатом травмы верхнего малоберцового удерживателя или следствием повреждений сухожилий малоберцовых мышц.
Таким образом, МРТ-диагностика ОКМ в случаях травм или заболеваний костей и суставов является рутинным исследованием в работе специалистов по лучевым методам диагностики. Наиболее частыми причинами возникновения ОКМ являются травмы, имеющие различную природу и механизм образования (локальные удары, растяжения, вывихи, скручивание и т. д.), а также ряд патологических состояний (заболеваний) непосредственно не связанных с травмирующими воздействиями (артриты, артрозы, остеопороз и др.).
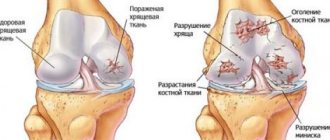
Классификация гематомы костей
Различают три вида гематомы кости:
- Поднадкостничная гематома — кровь накапливается под волокнистой мембраной, которая покрывает поверхность кости;
- Межкостная гематома, включающая кровотечение и отек в центральной полости кости, где находится красный и желтый костный мозг;
- Субхондральная поражение — кровотечение и отек происходят между хрящом и костью внизу.
Тип ушиба кости зависит от того, где происходит повреждение.
Поднадкостничная гематома в основном происходит после травматического удара по кости. Это часто встречается в нижних отделах тела.
Межкостная гематома происходит при регулярных травмах. Этот тип ушиба в основном встречается у футболистов, баскетболистов и бегунов.
Субхондральное поражение вызывается сжимающей силой. Этот тип ушиба костей чаще встречается в футболе и баскетболе.
Прыжки на твердых поверхностях могут вызвать все три типа гематомы костей.
Спинной мозг
Трабекулярный отек спинного мозга на рентгене
Отек спинного отдела может возникнуть вследствие новых или застарелых травм и заболеваний позвоночника, опухолей, нарушений кровообращения. Подразделяют локальный и общий отек. Первый наблюдается, например, при точечной травме или вывихе позвоночника или позвонков, поэтому возникает опухоль (или покраснение) только в том месте, где произошло повреждение. Общий отек спинного мозга возникает у пациентов с тяжелыми формами заболеваний (остеохондроз, спондилез, дисплатические процессы), а также бытовых травм (падение с высоты, поднятие тяжестей, ДТП), при которых чаще возникает отек всего спинного отдела. Поражение костного мозга позвоночника может проявляться по-разному, в зависимости от поврежденного участка: шейный отдел – нарушаются функции рук и ног, грудной отдел – туловище и нижние конечности, поясничный – нарушение функций нижней части туловища. Симптомы:
- Уменьшается чувствительность конечностей (отнимаются ноги, руки);
- Быстрая утомляемость, головокружение, тошнота;
- Острая боль при ходьбе в области потрясения;
- Снижение опорожнения мочи, прямой кишки (запоры, недержание).
- Спазм капилляров и сосудов.
Симптоматика отек костного мозга
Отек костного мозга часто наблюдается в коленном суставе, запястье, пяточной кости, лодыжке и бедре. Они часто происходят при спортивных травмах, падении, автомобильных авариях или при ударе. Костные гематомы также могут быть вызваны заболеваниями, такими как артрит.
Человек может быть подвержен риску костной гематомы, если он:
- Принимает участие в спортивных мероприятиях;
- Имеет тяжелую физическую работу;
- Не носит защитное снаряжение для спорта или для работы;
- Если у него есть остеоартрит.
Причины
Трабекулярный отек возникает чаще у лиц, склонных к постоянному травматизму, например, спортсмены, те, кто ведет активный образ жизни, а также людей пожилого возраста, у которых отек выражается после получения травмы или при хронической патологии суставов. Врачи выделяют такие факторы развития заболевания:
- Отек проявляется вследствие переломов, операций, воспалений и нарушений целостности капилляров костной ткани.
- Скапливание внутренней жидкости кости, а также волокнами коллагена (в месте повреждения возникает опухоль различной степени).
- Раздуваются клетки костной ткани (остеобласты, остеоциты, остеокласты). Это более серьезное нарушение, чем скапливание жидкости в альвеолах (пневмония).
Остановка движения и скапливание костной жидкости в трабекулах может говорить об ушибе или растяжении, например, связок или позвонков. Его можно наблюдать у пациентов с артритом колена и остеохондрозом позвоночника. В связи с этим лишняя жидкость внутри костного мозга приводит к нарушению кроветворных процессов Трабекулярный отек происходит чаще всего при патологиях, которые локализуются в самом центре поражения костного мозга или вблизи него. Это заболевание развивается из-за нарушения состава и целостности хряща (сухожилий, связок).
Лечение отека костного мозга
Костную гематому можно лечить с помощью покоя, льда и болеутоляющих препаратов.
Врач может предложить:
- Покой травмированной конечности;
- Уменьшение отека за счет поднятия травмированной конечности выше уровня сердца;
- Применение льда несколько раз в день;
- Лекарственные средства, чтобы уменьшить боль и воспаление;
- Ношение бандажа, чтобы ограничить движение.
Важно избегать постоянного или сильного давления или тяжелого веса на пораженный участок. Если кость или сустав не имеет достаточного отдыха, процесс заживления может замедлиться и может произойти больше повреждений.
Необходимо поддерживать диету, богатую кальцием, витамином D и белком. Курение может задержать заживление кости.
Большинство ушибов костей заживают в течение нескольких месяцев. В редких случаях при отсутствии кровоснабжения может произойти асептический некроз кости. Если кость умирает, то повреждения необратимы.
В то время как ушибы костей не всегда можно предотвратить, сбалансированное питание, регулярные физические упражнения, отказ от курения, ограничение потребления алкоголя и использование защитных приспособлений во время занятия спортом помогут сохранить ваши кости здоровыми.
Почему и у кого возникает трабекулярный отек. Группа риска.
Основные “претенденты” на включение в группу риска – люди, ведущие активный образ жизни. Однако в то же время сюда относят пожилых людей, которые недавно перенесли операции, поскольку хирургическое вмешательство при сниженном иммунитете вполне может спровоцировать изменения в структуре костной ткани.
Основными причинами для возникновения трабекулярного отека выступают:
- переломы различного характера;
- спондилез;
- артрит;
- остеохондроз позвоночника.
Если вы относитесь к группе риска, ни в коем случае не диагностируйте сами у себя эту патологию и не начинайте ее лечить. Этим должен заниматься только профессиональный специалист.