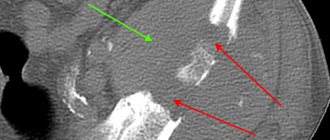
Причины возникновения кисты костей.
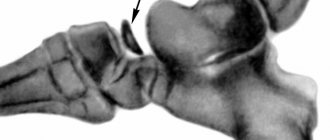
Причины возникновения костных кист до сих пор детально не изучены. Заболевание может появиться в результате перенесенных травм (вывихи, падения, ушибы и пр.). Также ему подвержены люди, страдающие от ревматического артрита, остеоартрита и хронической подагры. Костные кисты увеличивают риск развития переломов, т.к. при их образовании происходит уменьшение объема костной ткани, и кости уже не выдерживают прежнюю нагрузку и легко ломаются.
Болезнь долгое время может протекать бессимптомно и обнаружиться случайно при переломе или при рентгеновском обследовании по другому поводу. Иногда костная киста может вызывать припухлость и болевые ощущения.
Симптомы кисты позвоночника
Симптомы и лечение кисты поясничного отдела позвоночника, а также других его зон, могут долгое время никак не проявляться. Однако в ходе развития заболевания, появляются следующие признаки:
- болевой синдром в зоне поражения, при этом постепенно боль может распространиться на ягодицы и ноги;
- хронический характер болевых ощущений, они могут возникать как при активном движении, так и при нахождении в состоянии покоя;
- возникновение боли в голове, головокружение, шум в ушах (характерно для арахноидальной кисты позвоночника);
- развитие различных неврологических патологий;
- снижение чувствительности и онемение конечностей;
- появление ощущения мурашек в руках и ногах;
- иногда отмечаются нарушения в работе ЖКТ и мочеполовой системы;
- в более запущенных случаях может возникнуть хромота, произойти нарушение работы вестибулярного аппарата.
Лечение костных кист
Консервативный метод лечения включает в себя курс лечебных пункций (в тело кисты вводятся две иглы, с помощью которых производится отсасывание жидкости, введение лекарственных средств, уменьшающих разрушение костей), наложение гипсовой повязки (если присутствует перелом), физиотерапевтическое лечение, курс лечебной гимнастики. При отсутствии результата от консервативного лечения пациенту проводят оперативное лечение.
Запущенность заболевания и отсутствие необходимого лечения могут привести к разрушению и отмиранию костной ткани, что может повлечь за собой полное удаление поврежденной части.
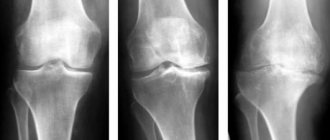
Асептический некроз кости
— заболевание, при котором происходит отмирание (некроз) костных участков и костей в целом в результате нарушения или полного прекращения кровотока в определенном участке кости. Идиопатический асептический некроз развивается самопроизвольно без особых на то причин. Встречаются полный и частичный некрозы кости, а также различают поверхностный и глубокий некроз в зависимости от его локализации в кости. Болезнь протекает в несколько стадий.
Диагностика
Диагностируется киста позвоночника нейрохирургом. Врачом назначается комплексное обследование:
- собирается история болезни: визуальный осмотр, пальпация, учитываются жалобы больного;
- рентген позвоночника в разных проекциях;
- компьютерная или магнитно-резонансная томография;
- УЗИ позвоночника;
Дополнительно нейрохирург может назначить миелографию. В спинномозговой канал вводят контрастную жидкость, таким образом исследуют проводящие пути на предмет нарушения проходимости.
Если необходимо исследовать спинномозговые корешки, назначают элекмиографию.
Обязательно проводят биохимическое исследование крови и мочи.
Киста шеи
Боковые кисты шеи
Боковые кисты шеи встречаются чаще срединных (примерно в 60% случаев). Они располагаются на передне-боковой поверхности шеи, в ее верхней или средней трети, кпереди от кивательной мышцы и локализуются прямо на сосудисто-нервном пучке, рядом с внутренней яремной веной. Бывают как многокамерными, так и однокамерными. Боковые кисты шеи большого размера могут сдавливать сосуды, нервы и расположенные рядом органы.
Симптомы
При отсутствии нагноения или сдавления сосудисто-нервного пучка жалоб нет. В ходе осмотра выявляется округлое или овальное опухолевидное образование, особенно заметное при повороте головы пациента в противоположную сторону. Пальпация безболезненна. Киста имеет эластическую консистенцию, подвижна, не спаяна с кожей, кожные покровы над ней не изменены. Как правило, определяется флюктуация, свидетельствующая о наличии жидкости в полости кисты. При пункции в полости образования обнаруживается мутная жидкость грязновато-белого цвета.
Осложнения
При нагноении киста шеи увеличивается в размере, становится болезненной. Кожа над ней краснеет, выявляется локальный отек. В последующем формируется свищ. При вскрытии на кожу устье свища располагается в области переднего края кивательной мышцы. При вскрытии на слизистую полости рта устье находится в области верхнего полюса небной миндалины. Отверстие может быть как точечным, так и широким. Кожа вокруг устья нередко покрывается корками. Наблюдается мацерация кожных покровов и гиперпигментация.
Диагностика
Диагноз боковой кисты шеи выставляется на основании анамнеза и клинической картины заболевания. Для подтверждения диагноза выполняют пункцию с последующим цитологическим исследованием полученной жидкости. Могут использоваться такие дополнительные методы исследования, как УЗИ, зондирование и фистулография с рентгенконтрастным веществом.
При неинфицированной кисте шеи проводится дифференциальная диагностика с лимфогранулематозом и внеорганными опухолями шеи (липома, невринома и т. д.). Нагноившуюся кисту дифференцируют от аденофлегмоны и лимфаденита.
Срединные кисты шеи
Симптомы
Срединные кисты в травматологии составляют около 40% от всех кист шеи и располагаются на передней поверхности шеи, по средней линии. При осмотре выявляется плотное, безболезненное, четко отграниченное образование эластической консистенции диаметром до 2 см, не спаянное с кожей. Киста незначительно подвижна, спаяна с телом подъязычной кости, смещается при глотании. В ряде случаев опухолевидное образование располагается в корне языка. При этом язык приподнимается, возможны нарушения речи и глотания.
Осложнения
Срединные кисты нагнаиваются чаще боковых – примерно в 60% случаев. При инфицировании образование увеличивается в размере, становится болезненным. Окружающие ткани отекают, кожа краснеет. При вскрытии гнойника образуется свищ с устьем, расположенным на передней поверхности шеи, между щитовидным хрящом и подъязычной костью. Если свищ открывается в ротовую полость, его устье располагается на передней поверхности языка, на границе между его корнем и телом.
Диагностика
Диагноз срединной кисты выставляется на основании анамнеза и клинических данных. В качестве методов инструментальной диагностики используется УЗИ и пункция кисты с последующим цитологическим исследованием. При пункции получают тягучую мутную жидкость желтоватого цвета, содержащую лимфоидные элементы и клетки многослойного плоского эпителия. Для исследования свищевых ходов применяется фистулография и зондирование.
Срединную кисту шеи дифференцируют от струмы языка, дермоидной кисты, лимфаденита, специфических воспалительных процессов и аденомы аномально расположенной щитовидной железы.
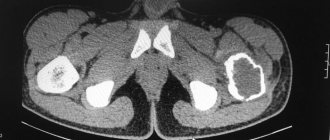
КТ шеи. Слева от средней линии в сонном пространстве кистозное образование (кистозно измененный лимфоузел).
Нетрадиционная медицина
При обнаружении кисты лечение народными методами можно проводить только при условии наличия маленького новообразования, которое еще не привело к расстройствам ЦНС и не спровоцировало смещение позвонков.
Наиболее эффективным средством при появлении кисты крестца считается девясил. В данном случае применяют его в виде настоя, который готовится следующим образом: берется 1 ст. л. сырья, заливается 3 л кипяченой воды и настаивается несколько суток в холодильнике. После этого настой процеживается и принимается по ½ стакана 2 – 3 раза в день.
Чертополох, а вернее, его сок, также является не менее эффективным средством в лечении этого заболевания. Для его получения растение измельчается, прокручивается в мясорубке и настаивается в течение 72 часов. Сок, который при этом выступит, должен забродить. Его нужно принимать по 20 – 30 мл перед каждым приемом пищи.
Необходимо понимать, что кисты, возникающие в позвоночном столбе, являются опасными и могут привести к серьезным проблемам со здоровьем. Поэтому заниматься самолечением ни в коем случае нельзя. Средства нетрадиционной медицины могут использоваться исключительно в качестве дополнительной терапии и только после консультации с лечащим врачом.
Основные профилактические мероприятия:
- Соблюдать все правила личной и интимной гигиены
- Промывать межьягодичную складку
- Носить свободную, чистую, экологичную одежду (отказ от тесной, узкой, синтетической одежды)
- Исключить травматизацию области копчика
- Исключить длительное сидячее положение
- Эпиляция и(или) депиляция в области копчика
- Своевременно обрабатывать и санировать первичные отверстия, раны и микротравмы в области копчика.
- Незамедлительно обращаться к врачу хирургу при появлении первых признаков дискомфорта и воспаления
Если появились клинические проявления или рецидив, то единственно правильным профилактическим мероприятием будет хирургическое лечение.
Последствия и осложнения
Последствия опухолей и новообразований позвоночника сильно сказываются на здоровье человека, потому что симптомы усиливаются из-за увеличения самой опухоли. Жидкость постоянно накапливается, из-за этого растягиваются стенки образования, давление увеличивается внутри. Опухоль в позвоночнике давит на соседние ткани и органы, особенно страдают от этого нервные узлы и окончания.
Опухоль в позвоночнике давит на соседние ткани и органы.
Нервы под давлением отмирают, так как необходимая для функционирования жидкость не поступает к клеткам. Кожа становится намного менее чувствительной, больной не чувствует боли с этой области и воздействия высоких и низких температур. Происходит анемия, потеря чувствительности или судороги.
При позднем лечении может произойти образование межпозвоночных грыж, изгиб позвонков или даже смещение дисков. Возможно воспаление или нагноение этих образований, есть риск возникновения сепсиса.
При позднем лечении может произойти образование межпозвоночных грыж.
Такие последствия ведут к смерти человека, поэтому требуется скорейшее лечение, внимательное отношение к здоровью, всем симптомам и осложнениям. Обращаться к специалистам и врачам необходимо сразу же.
Причины
Причины образования кисты позвоночника многообразны:
- Для врожденных кист позвоночника — нарушения развитие тканей у плода.
Для приобретенных опухолей:
- дегенеративно-дистрофические процессы в тканях позвоночника,
- травма позвоночника (ушибы, переломы),
- чрезмерные, диспропорциональные нагрузки на двигательные сегменты (в том числе обусловленные родом деятельности),
- сидячий образ жизни, который приводит к развитию дистрофических изменений в тканях позвоночника,
- кровотечение в тканях позвоночника,
- паразитное повреждение (например, эхинококкоз).
Диагностика кист позвоночника
| euthman Flickr |
Диагностика кист позвоночника представляет собой комплекс мероприятий, включающий:
- Сбор анамнеза и анализ жалоб больного.
- Общеклинические лабораторные исследования.
- Осмотр позвоночника.
- Пальпация позвоночника, которая имеет цель охарактеризовать тяжесть патологического процесса, его локализацию и наличие тех или иных функциональных нарушений.
- Визуализирующие методы исследования:
- КТ;
- МРТ;
- рентгенография;
- УЗИ;
- миелография;
- электромиография и другие.
На основании полученных данных может быть поставлен точный диагноз, охарактеризована локализация и интенсивность патологического процесса.
Как лечить заболевание
Лечение кисты позвоночника должно быть комплексным, оно может сочетать в себе оперативные и консервативные методы воздействия на опухоль. К терапевтическим способам лечения такой патологии относятся:
- назначение обезболивающих и противовоспалительных лекарств;
- назначение различных витаминов (например, группы В и С, кальция и т. д.);
- назначение препаратов для улучшения микроциркуляции и др.
Кроме того, лечащий врач также может назначить прохождение физиотерапевтических процедур, а именно:
- лечебной физкультуры;
- специального массажа;
- фонофореза;
- рефлексотерапии.
В случае увеличения размеров кисты производится ее удаление хирургическим путем.
Лапароскопия в лечении пресакральных кист
Целый ряд несомненных преимуществ лапароскопических методик, подтвержденных многочисленными исследованиями (уменьшение травматичности операционного вмешательства, снижение интра- и послеоперационных осложнений, сокращение сроков пребывание больного в стационаре и длительности временной нетрудоспособности, уменьшение послеоперационной летальности) позволило внедрить их в разных областях хирургии.
Быстрое развитие малоинвазивных технологий в последние годы и их приоритетное использование при лечении доброкачественных заболеваний толстой кишки (пресакральные кисты и опухоли) заставили нас принципиально по-иному подойти к решению этой проблемы.
В чем преимущество лапароскопического (через проколы на брюшной стенке) доступа:
- Минимальная травматичность, операция проводится быстро и бескровно;
- Операция проводится без больших разрезов на промежности, резекции копчика и выведения стомы;
- У женщин не нарушается естественный процесс беременности и родов, которой становится проблематичным при промежностном доступе;
- Максимально быстрый период реабилитации: вставать и сидеть
на следующий день, выписка на 3 день (сохраняется возможность активной деятельности); - Минимальный риск повреждения прямой кишки, сфинктера и развития рецидива кисты;
- Методика позволяет выполнение симультанных (одномоментных) операций при различных заболеваниях органов брюшной полости и малого таза (матке, придатках, желчном пузыре и тд).
Рис. 1. Схема расположения операционной бригады и точки введения троакаров.
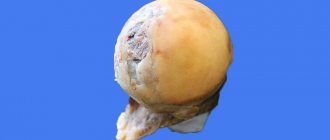
Рис. 2. Гигантская пресакральная тератома. Вид при лапароскопии.
Рис. 3. Окончательный вид ушитой тазовой брюшины. Полностью восстановлена анатомия органов малого таза.
Техника удаления пресакральных тератом лапароскопическим способом.
Оперативное вмешательство проводится под общим обезболиванием в положении лежа на спине. Схема расположения операционной бригады и точки введения троакаров представлены ниже на рисунке.
Во время лапароскопии кишка отводится влево. В работе нами обязательно используется маточный ретрактор «Клермон-Феран», позволяющий хорошо визуализировать позади маточное пространство. Фиксация матки ретрактором в положении ante-flexio и тракция прямой кишки позволяют получить дозированное натяжение тканей, необходимое для безопасной работы в параректальном пространстве. Вскрывается брюшина малого таза, обнажая верхний полюс кисты. При значительных размерах кисты (7 см и более) целесообразна аспирация содержимого для получения необходимого натяжения тканей. После эвакуации содержимого кисты электроотсосом, появляется возможность тракции ее во все стороны. Этим приемом создается необходимое для щадящей диссекции натяжение тканей. Такое натяжение невозможно создать при наполненной кисте. Для предотвращения ранения кишечной стенки в прямую кишку мы вводим разработанный нами зонд с расширяющейся манжетой. Выделение стенок кисты из окружающих тканей выполняется нами с помощью 5 мм инструмента «LigaSure», соединенным с электрохирургическим блоком с компьютерным управлением — энергетической платформой Force Triad (Швейцария). Этот инструмент не имеет бокового распространения тепла. Что является надежной профилактикой термической травмы кишки и следственно выведение во время операции кишечной стомы. Если киста располагается очень низко, в области леваторов или наружных порций сфинктера прямой кишки, то необходимо раздвигать мышечные волокна, не пересекая их, чтобы не нарушить функцию аноректальной зоны. Необходимо выявить место фиксации кисты к крестцу и по возможности максимально иссечь эту зону – это является основой профилактики рецидива опухоли. Если киста осложнялась нагноением и образованием наружных параректальных свищей, то одновременно выполняем иссечение свища до стенки кисты. Образовавшаяся полость в области малого таза тщательно промывается, осуществляется гемостаз и при необходимости дренируется. Тазовая брюшина герметично ушивается непрерывным швом. После иссечения киста помещается в специальный пластиковый контейнер и удаляется из брюшной полости через троакарный прокол. На кожу накладываются косметические швы.
Необходимо отметить, что лапароскопический доступ следует использовать преимущественно для удаления крупных или расположенных далеко от промежности тератом. В данной ситуации альтернативой лапароскопическому является лапаротомный доступ, который обладает большей травматичностью и худшей экспозицией операционного поля.
Что беспокоит при кисте копчика? Симптомы
Если киста копчика не осложнена или находится в «холодном периоде» после воспаления, то она в подавляющем большинстве случаев, не проявляет себя и протекает бессимптомно. Периодически могут появляться некоторый дискомфорт в области копчика, серозные выделения или влажность над- и между ягодицами. Иногда может тревожить анальный зуд. Визуально определяются небольшие точки (втяжения) кожи в области копчика и межьягодичной складки.
При попадании в полость инфекции дискомфорт существенно возрастает, возникает воспаление, боли в области копчика и крестца. Могут возникнуть первичные отверстия (дырочки, свищи) из которых выделяется серозное, сукровичное или гнойное отделяемое. При нагноении и абсцедировании могут сформироваться вторичные гнойные свищи.
При отсутствии или задержке выделений из кисты через отверстия появляется болезненный инфильтрат (припухлость, отек, опухоль, шишка) с четкими контурами в области копчика и межьягодичной складки, который мешает при движениях и ходьбе. При инфицировании содержимого кисты развивается острое воспаление. Появляется боль, отек, покраснение в области инфильтрата. Повышается температура тела (лихорадка). Происходит абсцедирование (образование полости с нагноением).
После того, как самостоятельно или в результате операции абсцесс кисты копчика дренируется (отток гноя), наступает облегчение. Боли, отек и покраснение проходят, воспаление стихает. Свищ постепенно закрывается, а послеоперационная рана-разрез заживает. Наступает период мнимого благополучия (холодный период). Ждать полного излечения не стоит, поскольку сохраняется очаг дремлющей хронической инфекции (субстрат хронического воспаления), который обостряется или повторно воспаляется при определенных благоприятных для этого условиях.
Если не делать радикальную операцию, то периоды обострений и ремиссий (промежуток между обострениями) могут чередоваться в течение месяцев, а иногда лет. При ремиссии отека и гиперемии, как правило, нет. Могут беспокоить периодические тупые боли или дискомфорт в области копчика. Неудобства возникают при сидении и при наличии скудных выделений из отверстий, свищей. Свищи могут функционировать, открываться и закрываться. При длительной ремиссии вокруг отверстий появляется пигментация и рубцовые изменения тканей.
Методы терапии
Как лечить опухоли на спине, решает только врач после полного обследования пациента. Как уже говорилось выше, при кисте маленького размера применяется медикаментозная терапия, которая включает в себя прием препаратов:
- Купирующих воспалительные процессы (НПВП).
- Снимающих болевой синдром.
- Усиливающих метаболизм.
- Повышающих иммунитет.
https://youtube.com/watch?v=ZePoCsTqUPE
Для устранения боли могут использоваться пероральные или местные средства в виде мазей и гелей. Первые, как правило, применяются при наличии у пациента заболеваний желудка, при которых нежелателен прием большого количества медикаментов. Однако нужно отметить, что такие средства обладают наименьшей эффективностью, чем препараты в форме таблеток. Поэтому мазями при этой патологии люди пользуются редко.
В том случае, если медикаменты не помогают приостановить рост опухоли и состояние пациента только ухудшается, назначается операция. Кисту вырезают полностью, но перед этим из нее выкачивают патологическое содержимое специальным шприцом, что позволяет предотвратить инфицирование близлежащих тканей.
После операции пациенту прописывается строгий постельный режим, прием антибактериальных и иммуностимулирующих препаратов. Длительность реабилитационного периода зависит от сложности операции и размеров удаленного новообразования. В среднем он составляет 3 – 4 недели.
Причины образования
Киста позвоночника проявляет себя, когда кости начинают усиленно расти в подростковом возрасте.
Медики подразделяют позвоночные кисты на врожденные и приобретенные. Причиной первых, встречающихся более редко, становятся нарушения формирования костных тканей эмбриона в стадии его внутриутробного развития. Такие патологии не диагностируются в перинатальном периоде, обычно начинают проявлять себя в возрасте 14-17 лет, когда начинается бурный рост скелетно-мышечной системы.
Гораздо чаще встречаются приобретенные кистозные новообразования. Их формирование может быть спровоцировано следующими негативными факторами:
- Хронические перегрузки позвоночного столба.
- Травмирование позвонковых тел (ушибы, вывихи, компрессионные переломы).
- Вызванные травмой кровоизлияния.
- Дистрофические процессы вследствие малоподвижного образа жизни.
- Опухоли позвоночника – как зло-, так и доброкачественные.
- Протрузии и грыжи межпозвонковых дисков.
- Инфекционные патологии костной ткани позвонков (туберкулез, остеомиелит)
- Воспалительные процессы на фоне артропатий (остеоартроз, остеопороз).
- Избыточная масса тела.
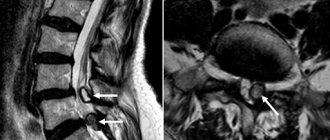
Симптомы
Периневральная киста на уровне s2 позвонка или по соседству в начале заболевания почти ничем себя не выдает. По мере роста нервные структуры сдавливаются, в результате компрессии появляется дискомфорт, резкая боль при нагрузке. Кроме этого, пациент может наблюдать следующие симптомы:
- Острая боль в месте расположения кисты.
- Онемение в нижних конечностях.
- Появление гиперчувствительности эпидермиса в районе локализации.
- Частые головные боли, потеря сознания или плоха концентрация.
- Сбои работы желудочно-кишечного тракта.
- Проблемы с мочеиспусканием и дефекацией.
- Импотенция и другие половые дисфункции.
- «Мурашки» и покалывания в ногах.
Киста размером до 1,5 см обнаруживается у большинства совершенно случайно. Но если это произошло, пациенту назначается плановый осмотр и периодическое обследование с целью определения динамики роста и постепенной коррекции лечения для получения нужного результата.
Клиническая картина более выражена при росте кисты в районе s2 и s3 позвонка. Но признаки заболевания схожи с другими патологическими процессами, в том числе и при поражении внутренних органов. Поэтому для подтверждения диагноза или его опровержения назначается полное обследование. Она позволяет выявить проблему и выбрать адекватное лечение.
Острая боль в пояснице является первым признаком развития кисты в позвоночнике
Киста позвоночника