- Главная >
- Справочник >
- Аномалии позвоночника
Странная сложилась ситуация! Если вы искали информацию об аномалиях позвоночника, то наверняка это заметили. Найти полноценный, структурированный материал по этой теме — проблема, не так ли? Очень неудобно.
Вы интересуетесь этим вопросом, значит, вам нужна эта информация. Тем более, что аномалии позвоночника — заболевания очень серьезные. 12% детей рождается с врожденными пороками позвоночного столба. Это очень большой процент!
Давайте систематизируем все необходимые данные в одной статье, чтобы вы могли составить четкое представление о проблеме, не тратя время на поиски информации. Мы расскажем вам самое важное, проведем что-то наподобие бесплатной консультации, предоставив ответы на все вопросы, которые могли у вас возникнуть.
Итак, у нас есть проблема — аномалии развития позвоночного столба. Мы займемся ее решением.
Если у Вас возникли вопросы, спросите нашего специалиста! Задать вопрос
Виды врожденных аномалий позвоночника
Все аномалии позвоночника, сформировавшиеся внутриутробно, подразделяются на две большие группы – онтогенетического и филогенетического происхождения.
Есть также третья группа смешанных дефектов онтофилогенетического происхождения.
1.Виды врожденных деформаций позвонков, связанных с нарушением онтогенеза
Эти виды аномалий позвонков являются причиной тяжелых форм врожденных сколиозов.
- Пороки, связанные с недоразвитием, уменьшением или увеличением числа позвонков:
- Микроспондилия.
- Асимметричный позвонок.
- Уплощенный позвонок.
- Добавочные клиновидно сформированные позвонки и полупозвонки.
- Задние клиновидные позвонки.
- Сращение (частичное или полное) двух и более смежных позвонков в любом отделе.
- Синдром короткой шеи – сращивание и аномалии развития шейных и иногда также грудных позвонков (вследствие генетически обусловленной патологии, передающейся по наследству. Ещё одно название патологии — синдром Клиппеля-Файля).
- Бабочковидная форма позвонков.
- Расщепление позвоночника.
- Аномалии развития или отсутствие части дужки, остистых отростков, спондилолиз, спондилолистез. Незаращение дужек и тел позвонков.
2.Виды врожденных аномалий позвоночника, связанные с нарушением филогенеза
- Частичная или полная люмбализация (первый крестцовый позвонок отделен от крестца), сакрализация (пятый поясничный позвонок сращен с крестцом), окципитализация (слияние первого шейного позвонка и затылочной кости).
- Переходные седьмой шейный или первый грудной позвонки, которые характеризуются, соответственно, увеличением или уменьшением количества ребер — синдром добавочных шейных ребер).
- Любые другие виды увеличения или уменьшения численности позвонков.
3.Врожденные дефекты позвоночника комбинированного происхождения (онтофилогенетического)
Принципы лечения
Начатое слишком поздно лечение аномалий позвоночника — это всегда равноценно необходимости применения хирургических методик. Этого стоит избегать, пока есть такая возможность.
Выше мы назвали восемь причин, почему не стоит откладывать лечение, а сейчас назовем восемь самых веских причин отдать предпочтение консервативному лечению (этими фактами будете руководствоваться не только вы, но и ваш лечащий врач).
- Причина 1: Безболезненность лечебных процедур относительно оперативных методов.
- Причина 2: Нет необходимости применять наркоз, в том числе и местную анестезию.
- Причина 3: Низкий процент рецидивирования заболевания.
- Причина 4: Отсутствие осложнений (вторичных инфекций, спаек, потери функции).
- Причина 5: Возможность откорректировать схему лечения в любой момент, если текущая не подходит.
- Причина 6: Лечение в амбулаторных условиях, без обязательной госпитализации и потери трудоспособности.
- Причина 7: Не нужно принимать курс антибактериальных средств (в отношении операций это обязательная мера).
- Причина 8: Возможность избежать появления постоперационных рубцов.
Выбор между безвредными и опасными методами очевиден. Если вам все же потребуется оперативное лечение, его назначат сразу. Наша задача — повысить ваше качество жизни и добиться ремиссии, вне зависимости от того, какой метод терапии нужно будет применить. Мы используем консервативные методы, эффективность которых зачастую выше эффективности хирургических вмешательств, но, если для выздоровления обязательна операция — это сразу же станет вам известно.
Причины врожденных аномалий позвоночника
Этиология врожденных патологий позвоночника до конца не изучена, и во многих случаях точную причину патологии при рождении установить невозможно.
Но установлено, что чаще всего деформации и заболевания позвоночника возникают при:
- Генетических наследственных предпосылок, различных мутаций генов.
- Нарушениях внутриутробного развития плода по различным – экзогенным или эндогенным — причинам.
- Нарушениях в питании будущей матери, недостатке витаминов и микроэлементов, а также нарушениях обмена веществ организма беременной.
- Гормональных нарушениях в организме будущей мамы.
- Тяжелом токсикозе, нефропатии, гестозе беременных.
Анатомические особенности
Позвоночный столб включает шейный, грудной, поясничный и крестцовый отделы, а также копчик. Больше всего позвонков в грудном отделе – двенадцать, в шейном – семь, в поясничном и крестцовом – по пять позвонков, в копчике – от одного до трех позвонков.
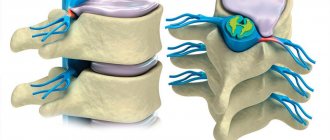
Между позвонками находятся прочные, гибкие межпозвоночные диски, которые выполняют амортизационную функцию. На позвонках имеются отростки, которые при соединении с отростками соседних позвонков образуют суставы. В центре позвонков имеются отверстия, через которые идет цилиндрический тяж – спинной мозг.
В норме позвоночный столб состоит из пяти отделов
Диагностика врожденных аномалий позвоночника – можно ли их определить по симптомам?
Выполняет диагностику и ставит диагноз детский хирург или ортопед.
Диагностические методы, используемые сегодня:
- Рентгенография – позволяет определить добавочные позвонки или полупозвонки, нарушение формы позвонков, смещение относительно друг друга и т.д.
- Компьютерная томография (КТ) – позволяет более четко выявить костные нарушения позвоночного столба.
- Магнитно-резонансная томография (МРТ) – успешно выявляет нарушения со стороны спинного мозга и его структур, а также связочного аппарта.
Кроме того, для выявления патологий развития нервной трубки плода необходима пренатальная диагностика:
- Лабораторные исследования крови беременной, а также амниотической жидкости, для определения показателей ацетилхолинестеразы и α-фетопротеина.
- УЗИ-скриниг беременной.
Мы рекомендуем вам:
- Мануальную терапию. Этот метод обладает наибольшей эффективностью при правильном применении. Взгляните на график — в нем отражен процент больных с различными аномалиями позвоночника, которые отметили существенное улучшение самочувствие после 5-6 процедур мануальной терапии.
- Лечебную физкультуру. Упражнения подбираются индивидуально: с учетом того, что лечение аномалий всегда долгосрочно, для вас разработают схему, которой вы сможете придерживаться и после окончания лечения в клинике.
- Лечебный массаж. Для достижения стойкого эффекта нужно как минимум 10 процедур. Помните, что непрофессиональный массаж (особенно при нестабильности позвонков) может только усугубить заболевание. Лечебный массаж должен проводить квалифицированный специалист.
- Рефлексотерапию как средство облегчения состояния.
- Физиотерапевтические процедуры: мышечная стимуляция, вакуумная терапия, электрофонофорез.
- Фиксацию позвоночного столба, при помощи воротников Шанца и корсетов – при лечении большинства аномалий позвоночника это необходимый компонент.
Мы не проводим никаких процедур без первичной консультации специалиста, который оценит показания и противопоказания, выберет нужный тип и кратность сеансов.
Статью рецензировал доктор медицинских наук, профессор Шварцман Григорий Исаакович, Северо-Западный медицинский университет им. И.И.Мечникова.
Запишитесь в медицинский центр МАРТ в СПб (см. карту) по телефону, или оставьте заявку на сайте.
Синдром добавочных шейных рёбер
Синдром добавочных шейных рёбер может клинически проявляться под влиянием неблагоприятных факторов (охлаждение, травма, инфекция). Во многих случаях добавочные шейные ребра ничем не дают знать о себе и оказываются случайной находкой. Клинические проявления добавочных шейных рёбер характеризуются наличием невралгических болей в плече, которые подчас распространяются на всю конечность.
Обычно имеются сосудодвигательные и трофические расстройства (бледная, цианотичная холодная кожа, потливость усиление пиломоторного рефлекса). Иногда присоединяются слабость мышц и атрофия. Наличие вегетативных расстройств, а также в ряде случаев симпатический характер боли свидетельствуют о травматизации добавочными ребрами шейных симпатических волокон.
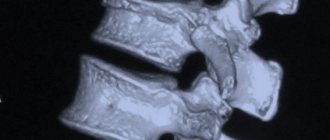
Расщеплённый позвонок (спина бифида — spina bifida)
Наиболее частым дефектом развития, имеющим наибольшее практическое значение, является расщепление позвонков. В подавляющем большинстве наблюдений расщепление заключается в незарастании дужек позвонков. Крайне редко можно наблюдать расщепление непосредственно тела позвонка. Чаще всего незаращение дужек наблюдается либо в LV поясничном, либо в SI крестцовом позвонке. В других отделах позвоночника незаращение дужек наблюдается реже.
Различают закрытое и открытое расщепление позвонков. Чаще встречается закрытое расщепление позвонков (spina bifida oculta). В большинстве случаев закрытое расщепление позвонков (spina bifida oculta) не сопровождается никакими неврологическими расстройствами. Исключение может составить лишь ночное недержание мочи.
При закрытом расщеплении позвонков (spina bifida oculta) могут быть также нерезкие боли в пояснично-крестцовой области. Образующиеся рубцовые изменения в области корешков обусловливают неврогенные нарушения: парезы ног с выпадением сухожильных рефлексов, корешковые расстройства чувствительности, трофические и вазомоторные симптомы (язвы, отеки, гипертрихоз местный, изменения кожи).
Открытые расщепления позвонков встречаются значительно реже (один ребенок на 1000–1500 новорожденных) и являются более тяжелой степенью дефекта развития позвоночника. Обычно открытые расщепления позвонков сочетаются с дисплазией спинного мозга, оболочек и корешков. Через имеющееся расщепление позвонков выпячиваются вещество спинного мозга и оболочки.
Классификация
Заболевание делится на несколько групп:
- изменение количества позвонков: окципитализация (сращивание первого шейного позвонка с затылочной костью), сакрализация (сращивание пятого поясничного позвонка с крестцом), люмбализация (отъединение от крестца первого крестцового позвонка), объединение нескольких позвонков;
- модификация строения позвонков: клиновидные позвонки (недоразвитие позвонков в переднем отделе), спондилолиз (недоразвитие позвонков в заднем отделе);
- недоразвитие отдельных элементов позвонков: аномалии тел и дуг позвонков – незаращивание.
Синдром Клиппеля-Фейля
По-другому это аномальное явление называется «синдром короткой шеи». Суть его состоит в сращивании (конкресценции) шейных позвонков. В некоторых случаях объединяются не только шейные позвонки, но и верхние грудные. Патология выражается в виде заметного укорачивания шеи, опущения границы роста волос, ограничения движений головы. Типичным признаком является т. н. гордая посадка головы (голова немного отклонена назад).
Типичный признак синдрома Клиппеля-Фейля – короткая шея
У отдельных больных наблюдаются мощные складки кожи от плеч до ушей. Синдром Клиппеля-Фейля часто сочетается с прочими аномалиями развития позвоночного столба («шейные ребра»), патологиями сердечно-сосудистой, дыхательной и нервной систем, расщеплением позвонков, «волчьей пастью». Неврологических проявлений может и не быть. При сдавливании корешков нарушается чувствительность, из-за чего возникают парезы и снижается сила рук.
При болевом синдроме назначают анальгезирующие средства и физиотерапевтические методы. Такая патология лечится консервативно с помощью ЛФК и массажа, целью которых является улучшение осанки и профилактика развития новых деформаций. Операция назначается при сдавливании спинномозговых корешков.
Дополнительные шейные ребра
Это врожденная аномалия шейно-грудного отдела. Добавочные ребра бывают двух- или односторонними. Парные ребра бывают разного размера и имеют различные клинические проявления. Болезнь обращает на себя внимание чаще в зрелом возрасте. В период полового созревания могут впервые возникнуть сосудистые или нервные симптомы. В целом заболевание не имеет специфических симптомов и обнаруживается случайно при проведении рентгена.
Нет рекламы 2
Переохлаждение, травматический фактор, инфекционные заболевания могут спровоцировать появление болей, мышечную слабость, нарушение сосудистого тонуса, повышенное потоотделение и кожные проявления (бледность, синюшность кожных покровов). Для некоторых пациентов характерны низко опущенные плечи, которые визуально напоминают продолжение шеи. Это придает т. н. тюлений вид.
С целью иммобилизации используют воротник Шанца, фиксирующие мягкие повязки. Назначают физиотерапию, сосудорасширяющие препараты (Дибазол), массаж, ЛФК. Консервативное лечение не дает эффекта при сдавливании ребром нервно-сосудистого сплетения. В этом случае проводится операция. Лишнее ребро удаляют через задний или передний доступы.
Аномалия Киммерле
Аномалия Киммерли (аномалия с1 позвонка) представляет собой наличие в структуре 1 позвонка шейного отдела дополнительной костной дуги, которая ограничивает движение позвоночной артерии и вызывает ее компрессию. Пациенты при таком нарушении жалуются на головокружение, неустойчивость походки, шум в ушах, нарушения координации, потемнение в глазах, слабость в мышцах, синкопальное (предобморочное) состояние. Часто возникают афферентные и двигательные нарушения, транзиторные ишемические атаки, возможен ишемический инсульт.
Диагноз ставится после проведения рентгенографии краниовертебрального перехода, магнитно-резонансной ангиографии, ультразвукового исследования сосудов головы и шеи.
Рентгенография – наилучший способ диагностик аномалии Киммерле
При такой аномалии развития позвоночника допускается консервативное лечение. Назначаются сосудистые средства, направленные на улучшение мозгового кровообращения (винкамин и др.). Под контролем коагулограммы принимают средства, улучшающие реологические показатели крови (пентоксифиллин).
Комплексное лечение включает также ноотропные препараты, нейропротекторы, антиоксиданты, метаболические лекарства (пирацетам). Удаление дополнительной костной дуги позвонка проводится в особо серьезных случаях, когда возникает выраженная недостаточность кровообращения в вертебробазилярном бассейне.
Расщепление позвонков
Это один из самых распространенных вариантов нарушений формирования позвоночника. Чаще всего встречается незаращивание дуг пятого поясничного или первого крестцового позвонков. Незаращивание дуг остальных позвонков и расщепление тела диагностируются редко. Расщепление позвоночного столба бывает закрытым и открытым. Чаще выявляют закрытое расщепление. Патология протекает без видимых изменений или проявляется в виде несильных болей в поясничном и крестцовом отделах.
Нет рекламы 3
При формировании рубцов в корешках нарушается чувствительность, по ходу иннервации сжатого нерва могут появиться парезы. Нарушаются сосудистый тонус и трофика кожи, возможно появление язвочек и отечности. Прогноз при закрытой форме расщепления, как правило, благоприятный. При своевременном лечении болезнь можно победить на ранней стадии сразу после появления ребенка на свет.
Основные методы лечения – это гимнастика, физиотерапия и массаж. Целью этих мероприятий является восстановление микроциркуляторного русла сосудов и обеспечение нормального роста ребенка.
Открытое расщепление позвоночного столба встречается редко. Болезнь диагностируют у одного среди полутора тысяч новорожденных детей. Это очень серьезное заболевание, которое сопровождается многими другими нарушениями (недоразвитие или патологическое формирование корешков и оболочек спинного мозга, дисплазия спинного мозга и другие). При особо опасных состояниях расщепляются не только позвонки, но и спинной мозг.
Через расщепленный позвонок выступают оболочки и вещество спинного мозга. На спинке у ребенка на уровне расщепления наблюдается грыжевое выпячивание, не покрытое кожей и мышцами. Грыжевой мешок может включать только оболочки спинного мозга (менингоцеле) либо оболочки вместе с веществом спинного мозга (менингомиелоцеле). Большие грыжи сопровождаются нарушением иннервации и трофики, двигательными дисфункциями.
Грыжевое образование на спине у ребенка при расщеплении позвонков
Расщепление позвонков и другие аномальные состояния позвоночника диагностируют посредством компьютерной томографии. Магнитно-резонансная томография позволяет оценить состояние мягкотканых структур (межпозвонковые диски, связки, спинной мозг и др.). Лечение патологии проводится после рождения ребенка. Цель хирургического вмешательства – предупреждение дальнейшего повреждения нервной ткани и профилактика инфицирования.
Во время операции, которую проводят нейрохирурги, должен быть максимально закрыт дефект позвоночного столба: спинной мозг вместе с корешками помещается обратно в спинномозговой канал и покрывается мозговой оболочкой. В некоторых случаях устанавливают шунт, который обеспечивает слив лишнего ликвора.
Сакрализация и люмбализация
Сращивание крестца с пятым поясничным позвонком и отъединение первого крестцового позвонка от крестца может протекать без каких-либо симптомов. При сдавливании корешков нарушается чувствительность, возникают парезы и нарушения трофики в иннервируемой области. Оба состояния могут привести к искривлению позвоночника, развитию спондилоартроза и остеохондроза, ухудшению кровоснабжения позвоночного столба, ограничению подвижности.
Консервативная терапия состоит из приема медикаментов, ЛФК, физиотерапевтических процедур, массажа, использования ортезов. Хороший эффект дают сероводородные ванны, использование ультразвука, новокаиновый электрофорез, парафиновые аппликации. Медикаментозное лечение заключается в приеме противовоспалительных и анальгезирующих средств во время обострений.
Клиновидные позвонки
Клиновидные позвонки (или полупозвонки) относятся к частым аномалиям позвоночного столба. В отличие от нормальных, полупозвонки состоят из полудуги с остистым отростком и полутела. Такая патология развития может встретиться в любом отделе позвоночника. Из-за клиновидных позвонков у детей развивается сколиоз. Пациенты часто жалуются на боли в спине, плохую переносимость физических нагрузок, одышку.
Если клиновидные позвонки расположены в шейном отделе, возникают головные боли. Внешне у больных наблюдается нарушение осанки от незначительного до серьезного. При тяжелых искривлениях грудная клетка деформируется, с расхождением с одной стороны межреберий. Консервативная терапия проводится при слабо выраженных непрогрессирующих сколиозах и кифозах. Больным назначают кошение корсета, лечебную гимнастику, массаж, физиотерапию.
В тяжелых случаях, когда нарушается работа внутренних органов, показано радикальное лечение. Характер вмешательства зависит от выраженности патологии. Проводятся такие виды операций, как задний спондилодез (простой или с металлоконструкциями), эксцизия клиновидного позвонка, переднезадний спондилодез. В детском возрасте в основном проводят переднезадний эпифизеоспондилодез, благодаря которому можно приостановить рост позвонка с выпуклой стороны искривления.