Симптомы | Нестабильность шейного отдела у детей| Нестабильность шейного отдела лечение
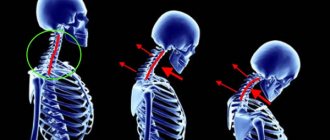
Нестабильность шейного отдела позвоночника это патологическая излишняя подвижность позвонков в шейном отделе позвоночника, которая возникает на фоне нарушенного соотношения их суставных поверхностей и измененного тонуса связочно-мышечного каркаса.
Удержание позвонков в определенном положении, а так же препятствие соскальзывание суставной поверхности одного относительно другого, формируется за счет связок и мышц, которые расположены в данной области.
Нестабильность шейного отдела позвоночника у детей может стать основой для возникновения не только основных симптомов данного процесса, но и способствовать развитию другой патологии опорно-двигательного аппарата, например остеохондроз.
Нестабильность шейного отдела позвоночника то признак смещения позвонков и слабости связочного аппарата.
Основными видами нестабильности будут: дегенеративная чаще развивается на фоне остеохондроза, посттравматическая, послеоперационная и диспластическая. Нестабильность шейного отдела позвоночника у детей чаще формируется в результате перенесенной травмы, например родовой (излишнее натяжение за головку).
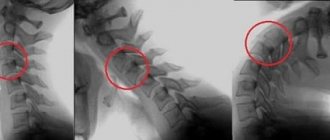
Очень часто нестабильность шейного отдела позвоночника может быть скрытой и обнаруживается только при случайном рентгенологическом исследовании, например при остеохондрозе.
Симптомы
Боли в области шеи и лопаток, напряжение мышц, ограничение подвижности в области шейного отдела позвоночника, чувство смещения позвонков относительно друг друга, скорее всего, у вас нестабильность шейного отдела позвоночника.
Симптомы так же могут быть и выраженный спазм мышц, дискомфорт или неприятные ощущения в области шеи, снижение активности суставов, прострелы и онемение конечностей, головные боли (симптом позвоночной артерии).
Нестабильность шейного отдела позвоночника: симптомы основаны на состоянии повышенного тонуса мышц, нарушения кровоснабжения и излишней патологической подвижности суставных поверхностей позвонков.Нарушается сон, появляется эмоциональная лабильность, сонливость, нарушение зрения или слуха, нарушение походки.
Выставлен диагноз: «нестабильность шейного отдела позвоночника», лечение должно быть незамедлительным и консервативным.
Диагностика
Боль в спине не обязательно означает, что речь идет о компрессионном переломе позвонка. Чтобы правильно определить причину недомогания, нужно комплексное обследование. Врач клиники Ноосфера внимательно осмотрит, опросит пациента и определит, насколько опасен перелом, если он есть. Врач поставит точный диагноз с помощью следующих методов диагностики:
- МРТ. Магнитно-резонансная томография
- Ультразвуковое исследование (УЗИ)
- Лабораторные исследования
Нестабильность шейного отдела у детей
Нестабильность шейного отдела у детей это проявление перенесенной травмы, операции или диспластических процессов данной области. Чрезмерная нагрузка может спровоцировать спазм мышц шеи и это приведет к смещению суставных поверхностей позвонков относительно друг друга, что и приведет к формированию состояния «нестабильность шейного отдела».
Лечение у детей проводят консервативным путем, целью которого является снятие спазма и улучшение кровоснабжение в области шеи. Даже в молодом возрасте может сформироваться дегенеративное поражение межпозвонковых суставов, что и послужит провокатором в развитии нестабильности.
Противопоказания
Операции на позвоночнике с металлоконструкциями не могут быть проведены при:
- локальной деградации костной ткани, что наблюдается при остеопорозе и остеопении;
- местном воспалительном процессе;
- индивидуальной непереносимости металла конструкции или других, использовавшихся для ее производства материалов;
- тяжелых сердечно-сосудистых заболеваниях;
- беременности;
- опухолях или метастазах в позвоночнике.
Тем не менее каждая операция имеет свои противопоказания и ограничения. Поэтому точно сказаться, какая из них допустима и даст наилучшие результаты в каждом конкретном случае может только нейрохирург.
Нестабильность шейного отдела лечение
Нестабильность шейного отдела позвоночника – лечение должно включать методы физиотерапии и массажа. Физиотерапия является совершенно безболезненной, эффективной и современной. Улучшение питания мышечных волокон, их расслабление приведут к устранению основных симптомов заболевания, которые затрудняют повседневную жизнь.
Прием лекарств , проведение операции у людей с диагнозом «нестабильность шейного отдела» — лечение малоэффективное, поскольку восстановительный период очень длительный, эффективность низкая, а самое главное такой метод применим не у каждого. Золотой « таблеткой» является комплексный подход, который включает проведение методов физиотерапии и массажа.
Основные техники стабилизирующих операций на позвоночнике
Сегодня существует техники жесткой и динамической фиксации позвоночника. В первом случае используемые пластины, винты и другие металлоконструкции обеспечивают полную обездвиженность нестабильных позвонков. Это гарантирует нормализацию состояния больного, устранение болевого синдрома, неврологических нарушений и прочих симптомов. Но если ранее физические возможности пациента были ограничены болевыми ощущениями и нарушениями нервной проводимости, то после применения систем жесткой фиксации особенно на большом количестве позвонков, они ограничиваются самими имплантатами.
Системы динамической фиксации лишены подобных недостатков. Но они стоят дороже и требуют большего мастерства от нейрохирурга при установке.
Современные операции на позвоночнике с металлоконструкциями могут проводиться открытым или перкутанным (чрескожным) способом. К их числу относятся:
- транспедикулярная фиксация;
- транскутанная стабилизация;
- динамическая стабилизация.
Каждая из них имеет свои показания к проведению и преимущества. В определенных ситуациях только одна конкретная тактика проведения операции может привести к положительному исходу. Поэтому правильно подобрать технику хирургического вмешательства может только нейрохирург. Для этого он принимает во внимание многие факторы, в том числе результаты диагностических процедур, анатомические особенности пациента, его состояние здоровья в целом, возраст и ряд других.
Выписка из стационара обычно происходит на 7–14 день.
Транспедикулярная фиксация (ТПФ)
Техника транспедикулярной фиксации применяется уже около 50 лет. Суть операции заключается в жестком соединении между собой соседних позвонков посредством вкручивания специальных винтов и соединения их между собой пружинистыми штангами. Показаниями для проведения этого вида хирургического вмешательства зачастую выступают:
- переломы позвоночника;
- смещения позвонков;
- прогрессирующий сколиоз;
- стеноз позвоночного канала.
Транспедикулярная фиксация выполняется из заднего доступа под общим наркозом. Для обеспечения полноценного контроля над ходом процедуры используется ЭОП или КТ. Нейрохирург оголяет отростки и тело пораженного позвонка, находит место пересечения суставного отростка с поперечным и вкручивает в эту точку титановый винт. Эта манипуляция повторяется с противоположной стороны позвоночника и на всех других пораженных сегментах.
Винты существуют разных форм и размеров, что позволяет подобрать оптимальный вариант как для шейного или поясничного, так и для грудного отдела позвоночника. Их вкручивают ровно на 80% вглубь костной ткани. В шляпке винта присутствует специальное отверстие, в которое погружают металлическую штангу, тем самым соединяя по обеим сторонам все патологически измененные позвонки.
Результатом операции является достижение абсолютно обездвиживания патологически измененных сегментов за счет прочного скрепления двух и более позвонков. В течение 3–6 месяцев они срастаются между собой и превращаются в единый костный фрагмент позвоночника. Поэтому после операции возможность совершения движений в зафиксированных сегментах отсутствует.
Это не сильно сказывается на общей подвижности человека, если транспедикулярная система установлена на 2–3 позвонка. В большинстве случае люди практически не замечают изменений, могут нормально ходить и заниматься повседневными делами, не испытывая при этом дискомфорта и присутствовавших ранее симптомов.
Но если потребовалось установить пластины с винтами на большее количество позвонков в одном или нескольких отделах позвоночника, это приведет к более ощутимому ограничению подвижности, что не сможет остаться незамеченным. В результате многоуровневой фиксации позвоночник утрачивает былую гибкость, поэтому некоторые движения пациент сможет выполнять с ограниченной амплитудой.
Но у 10–15 % пациентов через полгода или год после операции наблюдается возникновение или ухудшение течения остеохондроза на смежных с прооперированными участках позвоночника.
Устройство и особенности современных систем для транспедикулярной фиксации
Одной из самых распространенных систем для неподвижной фиксации позвоночника является Ulrich Medical GmbH. Она обладает оригинальными конструктивными особенностями и отличается эргономичностью, безопасностью и простотой монтажа.
Система « Ulrich » эффективна при необходимости добиться декомпрессии нервов, устранения деформации и нестабильности позвоночника. Она представляет собой набор титановых стержней и винтов, позволяющих добиться быстрого и полноценного сращивания позвонков. « Ulrich » создана для универсальной фиксации торакального и люмбального отделов позвоночника и отличается высокими стабилизирующими свойствами, прочностью и способностью выдерживать большие нагрузки.
Система рационально распределяет нагрузку на все металлические элементы и позвонки, но главной ее особенностью является редукционный 3D-инструментарий. Он позволяет сопоставлять и редуцировать позвонки в любом порядке.
« Ulrich » не требует использования поперечных пластин и дает возможность вкручивать винты под удобным нейрохирургу углом (диапазон вариабельности составляет 45°). Для его установки требуется минимальный разрез. Это обеспечивает:
- минимальные кровопотери;
- бережное отношение к позвоночным и околопозвоночным тканям;
- практически полное отсутствие рисков травмировать крупные кровеносные сосуды и спинномозговые корешки;
- простоту и высокую скорость установки;
- быстрое наступление улучшения (выраженные положительные изменения в состоянии больного наблюдаются уже в раннем послеоперационном периоде);
- устранение необходимости в ношении ортопедического корсета в большинстве случаев.
Транспедикулярная фиксация с установкой межтеловых эндопротезов
При остеохондрозе золотым стандартом нейрохирургии является фиксация нестабильного сегмента, тотальное удаление видоизмененного межпозвоночного диска и его замена эндопротезом. Такое сочетание позволяет устранить компрессию спинномозговых корешков, боли и неврологические нарушения, а также повысить функциональность пораженной части позвоночного столба. При этом осложнения наблюдаются менее чем в 1–2 % случаев.
Межтеловые эндопротезы используются в нейрохирургии с 2004 г. Большинство специалистов сходится на том, что это лучшая альтернатива полному спондилодезу. Сегодня существуют следующие виды эндопротезов межпозвоночных дисков:
- DCI;
- M6;
- Bryan;
- SBSCharity;
- DePuy;
- ArcoMed.
Лучше всего восстанавливают амортизационные и биомеханические способности межпозвоночных дисков эндопротезы, в которых между металлическими замыкательными пластинами установлены близкие к природным по прочности, эластичности и структуре имитаторы пульпозного ядра. К числу таковых принадлежат эндопротезы М6. Они выпускаются с разными размерами и диаметром, что позволяет подобрать оптимальный вариант для протезирования межпозвоночного диска шейного или поясничного отдела позвоночника.
Имплантат М6 по характеристикам очень похож на природный диск. Он способен независимо двигаться по осям, имеет 6 степеней свободы и во многом превосходит показатели натурального диска на сжатие и растяжение.
Конструкция имплантата идентична природному диску. Он имеет:
- Искусственное ядро, выполненное из вязкоэластичного полимера. Оно полностью повторяет физиологический центр ротации и гарантирует нормальное осевое сжатие.
- Полимерное кольцо, являющееся аналогом фиброзного кольца. Но производится из эластичного, высокомолекулярного волокнистого полимера, способно выдержать нагрузку в 15 раз больше, чем сталь.
- Оболочка, формируется их поликарбонатуретана. Она не влияет на биомеханические свойства эндопротеза, но исключает риск прорастания в него мягких тканей.
- Замыкательные пластины из титана с разными размерами выступов.
Операция выполняется под общим наркозом с помощью специального оборудования. Ее суть состоит в декомпрессии нервных корешков, удалении остеофитов и фиксации итоговой конструкции с эндопротезом титановыми пластинами и винтами.
Непосредственно установка эндопротеза заключается в формировании специальных каналов на поверхности оперируемого позвонка долотом. По ним выбранный по размеру диск М6 просто войдет в межпозвонковое пространство. Контроль качества выполнения процедуры осуществляется через ЭОП.
Как только эндопротез будет установлен, начинается второй этап операции – установка жесткой стабилизирующей системы. Поскольку все конструкции имеют металлические фрагменты их состояние легко контролировать через ЭОП.
Одновременно могут протезироваться сразу несколько межпозвонковых дисков. Но их монтаж осуществляют последовательно, двигаясь от наиболее разрушенного позвонка к менее поврежденному.
Транскутанная стабилизация
Транскутанная стабилизация – один из методов чрескожной хирургии, подразумевающий жесткую стабилизацию позвоночно-двигательного сегмента путем введения имплантата особого рода через крохотный разрез мягких тканей. Как правило, его размеры не превышают 1,5 см. В него вводят хирургический зонд, через который под контролем ЭОП погружают в тело пациента имплантат и надежно фиксируют его к костным структурам.
Именно эта методика отличается минимальной травматичностью. Это позволяет использовать ее не только для получения хорошего результата с прекрасным косметическим эффектом, но и для лечения патологий позвоночника у людей пожилого возраста, а также сильно ослабленных или больных онкологическими заболеваниями. При транскутанной стабилизации мышцы спины травмируются минимально. Поэтому интраоперационные кровопотери незначительны, а восстановление протекает быстро.
Техника применяется при неосложненных переломах позвоночника, сегментарной нестабильности позвонков и в ряде других случаев. По сути, она является разновидностью транспедикулярной фиксации, но вместо одного крупного разреза она предполагает выполнение нескольких маленьких.
Операция выполняется под общим наркозом, иногда практикуется ее проведение под эпидуральной анестезией. Разрезы делают в проекции пораженного участка позвоночного столба с обеих сторон. Через них с помощью специального хирургического оборудования вводятся фиксирующие элементы и монтируются в позвоночник. Все манипуляции осуществляются под контролем ЭОП.
Сама стабилизирующая система, применяемая для транскутанной стабилизации, представляет собой винтовые стержни и удлинители, выполняющие роль опоры для винтов.
Динамическая стабилизация
Техника динамической стабилизации подразумевает имплантацию динамических (подвижных) имплантатов разных типов в пораженный позвоночно-двигательный сегмент, что позволяет стабилизировать его в физиологических пределах. Важным достоинством такой техники является сохранение нормальной биомеханики позвоночно-двигательного сегмента, т. е. естественного объема подвижности.
Для динамической стабилизации используются функциональные эндопротезы межпозвоночных дисков, а также другие конструкции, которые устанавливаются в основном между остистыми отростками поврежденных тел позвонков. Чаще всего техника применяется для устранения нарушений в пояснично-крестцовом отделе позвоночника, в частности:
- секвестрированных грыж;
- фораминального стеноза;
- радикулопатий;
- стеноза позвоночного канала;
- смещения позвонков кзади.
Именно технику динамической фиксации стараются использовать максимально часто, поскольку она позволяет добиться нормальной подвижности и дает больше перспектив на благоприятный исход, чем транспедикулярная фиксация.
Это обусловлено тем, что при классической ТПФ все зафиксированные позвонки срастаются в единое целое. Это создает весомые предпосылки для возникновения или прогрессирования имеющихся дегенераций в прилегающих к стабилизированным позвонках, формирования ложного сустава или других отрицательных последствий. Результатом этого становится возобновление болей, развитие неврологических нарушений, ограничение подвижности и формирование вторичных деформаций спины, т. е. показаний для выполнения новой операции на позвоночнике с металлоконструкциями.
Техника динамической стабилизации исключает подобные риски, поскольку максимально приближает позвоночник к его естественной биомеханике и позволяет правильно распределять нагрузку на весь хребет.
Для проведения динамической стабилизации используются металлоконструкции разного рода:
- тотальные протезы межпозвоночных дисков;
- протезы для замены пульпозного ядра межпозвонкового диска, устанавливаемые внутрь естественного фиброзного кольца;
- имплантаты для замены дугоотросчатых суставов;
- динамические транспедикулярные системы;
- имплантаты для межостистой стабилизации.
Их производят из титана, нитинола, полиамида, лавсана, термопластичных полимеров, силикона. Также нейрохирурги располагают гибридными моделями, в которых часть конструктивных элементов сделана из металла, а другая из высокомолекулярных органических соединений. Все современные имплантаты обладают полной биосовместимостью и более или менее приближенными к естественным показателям упругости.
Если же ситуация не позволяет избежать спондилодеза, его сочетание с динамической стабилизацией обеспечивает равномерное распределение нагрузки на нижележащий или вышележащий позвоночно-двигательный сегмент. Это дает возможность предотвратить или максимально отсрочить их поражение остеохондрозом.
Классификация заболевания
Принято выделять 4 основных вида заболевания:
- Дегенеративно-дистрофическая
– возникает в связи с нарушением кровообращения межпозвоночных дисков в районе верхнего отдела и приводит к медленному разрушению сегмента (остеохондроз считается одной из главных предпосылок для возникновения данного подвида патологии). - Посттравматическая
– часто встречающийся вариант, связанный с аварийными ситуациями и спортивными травмами. - Послеоперационная
– радикальные вмешательства по удалению отрезка позвоночной дуги (ламинэктомии). В отдельных тяжелых случаях может потребоваться вторичная операция. - Диспластическая
– напрямую связана с отдельными аномалиями развития и проявляется в подростковом возрасте. По мере взросления происходят заметные ухудшения состояния здоровья, особенно если не было обращений за медицинской помощью.
Интенсивность болезни характеризуется двумя формами – явной и скрытой.
Явная нестабильность позвонков шеи проявляется в виде корешкового синдрома, прогрессирующей миелопатии, шейной дискалгии, синдромами позвоночного нерва и сдавления позвоночной артерии. В случае латентной формы болезни смазанность симптомов нередко приводит к ошибочным диагнозам и неверно выбранному варианту лечения.
Онемение, или парестезии нижней части ноги – от голеностопного сустава до коленной чашечки – распространенное явление. Патология может касаться левой ноги, правой, а также обеих конечностей – у каждого типа явления свои причины и особенности лечения. Подробнее читайте в статье: «онемение ноги от колена до стопы».
Как детям восстанавливают стабильность ШОП
В лечении подобного рода патологий необходим комплексный подход. От матери нередко можно услышать, что малыш прошел несколько сеансов у остеопата либо, как вариант, курс массажа. Но этим у них дело и ограничилось! Весьма легкомысленный подход к делу.
Цель лечения заключается не только в том, чтобы вернуть позвонки на предназначенные им места, открыв дорогу кровообращению, но и в том, чтобы сделать его как можно сильнее, обеспечив получение мозгом лучшего питания, ускоряя тем самым его развитие. Это единственная возможность добиться следующего:
- избавление малыша от мигрени;
- улучшение обучаемости;
- улучшение поведения.
Все это представляет собой долгий процесс. Причем при лечении необходим целый комплекс из нескольких процедур.
Остеопатия положительно влияет на тонус шейной мускулатуры, которая находится на большой глубине. Простым массажем можно повлиять только на те мышцы, что расположены на поверхности. Врач-остеопат производимыми манипуляциями ставит позвонки на предназначенное от природы место. При этом он убирает давление на расположенные в той области артерии, улучшая тем самым приток крови к головному мозгу. Насколько часто проводить процедуру, должен определять именно остеопат. В большинстве случаев они делаются еженедельно. После завершения очередного сеанса некоторое время требуется проявлять некоторую осторожность, а именно — как можно меньше передвигаться бегом и прыжками, а кувыркаться при этом вообще нельзя. Малышу не рекомендуется посещать и уроки физкультуры. Будет хорошо, если он будет носить воротник Шанца по несколько часов в день. Время от времени следует посещать остеопата для осмотров, чтобы иметь возможность поддерживать здоровье позвоночника.
Обычный массаж тоже популярен у пациентов с НШОП. Но этот вид процедур категорически несовместим с остеопатией. Он расслабляет напряженную мускулатуру, при этом укрепляя ее. Во время массажа там улучшается метаболизм и кровообращение.
Физиопроцедуры не так уж редко идут в комплексе с массажем. Обычно делают электрофорез с сосудорасширяющими препаратами, в результате чего кровоснабжение мозга становится еще лучше.
Методы лечения ребенка мало отличаются от «взрослых»
ЛФК. Быть может, важнейшая методика избавления ребенка от НШОП. Естественно, сначала нужно использовать массаж, физиопроцедуры и, на выбор, остеопатию или массаж. Однако без ЛФК результат не закрепить. Более того: ребенок, переживший подобную патологию, должен каждый день заниматься лечебной гимнастикой всю свою жизнь, чтобы заболевание постепенно не вернулось. Так что в детстве необходимо предупреждать НШОП и нездоровую осанку. Полезно плавание в бассейне — так можно увеличить стабильность позвоночника. Также весьма неплохо помогает гимнастика и хореография. Словом, такой человек должен всю жизнь укреплять и поддерживать мускулатуру шеи, плеч, рук и туловища.
Лекарства. Невролог может назначить малышу симптоматические препараты: успокоительные, сосудорасширяющие, ноотропы и так далее. Руководить лечением должен именно детский невролог. Он первым делом проведет обследование, после чего, руководствуясь результатом, разработает лечебную программу. Он же будет наблюдать маленького пациента. Это дело на несколько лет, но для того, чтобы он во взрослом возрасте не мучился от того, что можно было бы вылечить, он должен избавиться от болезни еще будучи ребенком.
Мозг малыша обязательно должен получать достаточное количество питательных веществ и микроэлементов. К детскому неврологу необходимо обращаться своевременно, чтобы успеть с обследованием и лечением. И тогда малыш не узнает на собственном опыте, что такое головные боли. А если и успеет узнать, то быстро от них избавится.
Возможные последствия и осложнения
В первое время после проведения хирургического вмешательства может наблюдаться повышенная температура, а также присутствовать ощущение наличия постороннего предмета. Нередко это сопровождается болями разной интенсивности и отеками мягких тканей. Подобное не является признаками развития осложнений и выступает естественной реакцией организма на оперативное вмешательство.
В качестве осложнений проведенного вмешательства могут выступать:
- инфекционно-воспалительный процесс;
- мышечная атрофия;
- дегенеративные изменения соседних позвоночно-двигательных сегментов;
- рецидив сегментарной нестабильности;
- стеноз позвоночного канала;
- парез, паралич;
- отторжение имплантата.
Наиболее ярким признаком развития осложнений является не уменьшающаяся с течением времени боль. Также о нежелательных последствиях операции на позвоночнике с металлоконструкцией может свидетельствовать появление хрустов, щелчков в спине при движениях.