Шейный остеохондроз – заболевание, при котором поражаются позвонки и межпозвоночные диски. Шейный остеохондроз относится к деформирующим дорсопатиям. Инволютивные изменения в дисках наблюдаются уже в 20 лет. При этом они становятся более чувствительными к нагрузкам, менее эластичные, теряют смазывающую жидкость.
Чаще всего патология встречается у лиц пожилого возраста, однако в настоящее время наблюдается значительный рост заболеваемости среди детей и юношей. Неврологи Юсуповской больницы выявляют шейный остеохондроз с помощью новейших диагностических исследований. После уточнения диагноза проводят комплексную терапию эффективнейшими лекарственными средствами, физиотерапевтическими процедурами и инновационными методами физической реабилитации.
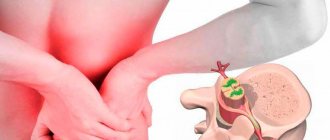
Название болезни состоит из двух греческих терминов «остеон» (кость) и «хондрос» (хрящ). Шейный остеохондроз начинается изменениями в центральной части диска. Межпозвоночный диск теряет влагу, уменьшается в размерах, это приводит к сближению тел позвонков и ущемлению нервных корешков с сосудами. Позвонки получают питательные вещества из окружающих тканей, что наносит вред организму. Сдавление нервов и сосудов приводит к защитному спазму мышц, который по мере развития заболевания становится причиной боли.
Какой врач лечит данное заболевание
В Юсуповской больнице лечение остеохондроза является полем деятельности врачей-неврологов. Однако при появлении симптоматики остеохондроза шеи возможно обращение к врачу-терапевту. Врач-невролог подберет лекарства при шейном остеохондрозе, оказывающие наименьшую нагрузку на организм, что немаловажно при медикаментозной терапии.
Чтобы определить наличие патологического процесса в хрящевой ткани и шейно-плечевой остеохондроз, пациента направляют на комплексное обследование в диагностический центр Юсуповской больницы. Тактика того, как лечить шейный остеохондроз разрабатывается в соответствии с результатами исследований.
Междисциплинарное сотрудничество позволяет также лечить сопутствующие патологии, имеющиеся у пациента. Кроме этого, при обращении в Юсуповскую больницу пациент получает полное информационное сопровождение: план лечения, выписку о стоимости услуг, предоставление информации о консультациях специалистов и диагностических мероприятиях.
Записаться на приём
Первая помощь
Безусловно, следует сначала провести рентген позвоночника или другое исследование, чтобы определить точный диагноз. Предварительно, при сильных болях, можно принять обезболивающее: «Темпалгин», «Доларен», «Анальгин». Если эта группа препаратов не помогает снять боль, можно принять «Ибуфен», «Диклофенак» или «Найз», но следует учитывать, что такие лекарства отрицательно воздействуют на ЖКТ. Поэтому это может быть только экстренная помощь, чтобы затем сразу обратиться к врачу.
Можно также применить обезболивающие мази. Допускается прием мочегонных средств, если в зоне воспаления появился отек. Можно также воспользоваться воротником Шанца, однако долго его носить не стоит.
Причины
Шейный остеохондроз развивается под воздействием разнообразных провоцирующих факторов. Определенной причины шейного остеохондроза не выявлено. Часто болезнь связана с нарушением обмена веществ и старением позвонков.
Исследователи предполагают, что шейный остеохондроз развивается по следующим причинам:
- Чрезмерная нагрузка на позвоночник. Высокая нагрузка на позвоночник наблюдается при ношении неправильной обуви, плоскостопии, ожирении, длительном сидячем положении;
- Нарушения обмена веществ. Дефицит витаминов, минеральных веществ, нарушения кальциевого обмена могут прослужить причинами дегенеративных процессов в позвонках;
- Врождённые и приобретенные аномалии развития позвоночника и связочного аппарата (утолщения связок, люмбализации, сакрализации);
- Патологии желудочного-кишечного тракта, приводящие к недостаточному усвоению питательных веществ;
- Инфекции, интоксикации;
- Травмы ушибы, переломы позвоночника, в результате которых нарушается кровоснабжение и иннервация позвоночного столба, что вызывает их дистрофические нарушения;
- Стрессы;
- Ношение обуви на каблуках;
- Беременность, особенно многоплодная;
- Аутоиммунные поражения соединительной ткани, патологическое строение коллагена 1 и 2 типа;
- Профессиональные вредности (подъём тяжёлых грузов, длительная вибрация, работа в сидячем положении с постоянным наклоном головы);
- Атеросклеротические и другие изменения позвоночных артерий;
- Искривление позвоночника (кифоз, сколиоз, кифосколиоз).
Важный фактор риска развития шейного остеохондроза – отягощённая наследственность. Этот факт доказывает наличие остеохондроза у детей, когда позвоночник ещё не перегружен.
Причины возникновения шейного остеохондроза
На сегодняшний день невозможно назвать точные причины возникновения дегенеративных процессов, происходящих в межпозвоночных дисках. Подтверждение тому, что шейный остеохондроз – старческое явление – отсутствует.
Многочисленные исследования, проведенные учеными разных стран, установили, что остеохондроз шейного отдела имеет преимущественно провоцирующие факторы.
Среди предрасполагающих причин развития остеохондроза шеи выделяют:
- низкий уровень активности, малоподвижность и преимущественно сидячий образ жизни;
- виды работы, предполагающие статическую нагрузку на шейный отдел позвоночника;
- избыточная масса тела, недостаточный уровень физического развития;
- нарушение процессов развития соединительной ткани;
- застарелые травмы позвоночника;
- деформация позвоночника, использование недостаточно удобных подушек, матрасов для отдыха;
- генетическая предрасположенность.
Подавляющее большинство причин так или иначе связано с естественными процессами устаревания систем организма, а также вероятного развития патологий костной и хрящевой ткани.
Степени
Благодаря специальному строению позвоночника, он способен выполнять свои функции. Основной структурной единицей считают позвоночно-двигательный сегмент (ПДС). Он состоит из двух рядом расположенных позвонков, межпозвоночного диска и мышечно-связочного аппарата. Остеохондроз приводит к дистрофично-дегенеративным процессам сначала в межпозвоночном диске, затем и в позвонке. При поражении одного позвонка, выполнение его функций обеспечивают смежные. Это приводит к увеличению нагрузки и потере подвижности пораженного сегмента.
В развитии шейного остеохондроза врачи выделяют несколько стадий:
- Первая степень шейного остеохондроза. Так как межпозвоночный диск лишён собственного кровоснабжения и получает питательные вещества из окружающих тканей, он подвержен дегенеративным изменениям. Остеохондроз на 1 стадии развития характеризуется разрушением пульпозного ядра и трещинами в фиброзном кольце. Клинически это проявляется острыми или постоянными местными болями в шее (цервикалгией) и скованностью;
- Остеохондроз второй степени шейного отдела. На этой стадии продолжается разрушение фиброзного кольца, появляется патологическая подвижность, нестабильность позвонков. Больные жалуются на боли в шее, усиливающиеся при физических нагрузках, наклонах головы или в определенной позе;
- Третья стадия заболевания характеризуется полным разрушением фиброзного кольца. Студенистое ядро не фиксировано. Могут возникать межпозвоночные грыжи, которые становятся причиной сильной боли. На этой стадии в связи с плохой фиксацией ПДС может формироваться искривление позвоночника;
- На четвёртой стадии болезни межпозвоночный диск замещается соединительной тканью, поражаются другие, рядом лежащие сегменты. Развивается спондилоартроз, арахноидит. Суставы становятся полностью неподвижными – развивается анкилоз. Вокруг пораженного участка разрастается костная ткань – образуется остеон. При четвёртой степени шейного остеохондроза наблюдается яркая симптоматика: сильная боль, которая отдаёт в руку, грудину, в область между лопатками, расстройства чувствительности.
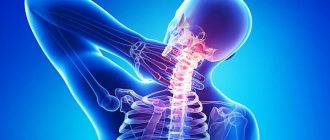
Как проявляется шейный хондроз: симптомы
Позвонки шеи расположены очень близко друг к другу. Любое их повреждение и смещение в сторону приводит к ущемлению нервных волокон и кровеносных сосудов. Все это оказывает непосредственное влияние на то, как проявляется шейный хондроз. Основными признаками заболевания становятся:
- резкие боли в шее, отдающие в грудь, затылок, лопатки, плечи, виски;
- усиление болевого синдрома и появление хруста при поворотах головы;
- мышечная слабость, ограничение двигательной активности верхних конечностей;
- снижение подвижности шеи;
- головокружения;
- ухудшение слуха, снижение остроты зрения;
- общая слабость, пониженная работоспособность.
При отсутствии лечения шейный хондроз продолжает прогрессировать. Процессы дистрофии и дегенерации позвонков и межпозвоночных дисков в верхнем сегменте позвоночника носят необратимый характер.
Симптомы и признаки
Признаки шейного остеохондроза на начальных этапах могут быть неспецифичными: головокружение, головные боли, слабость, хруст при движениях головы. По мере прогрессирования заболевания развиваются следующие симптомы:
- Сильная боль в шее и плечах;
- Онемение руки;
- Головокружение;
- Повышение артериального давления;
- Нарушение координации движений;
- Усиление потоотделения.
Существует несколько синдромов, которые появляются при развитии патологического состояния мышц спины и шейного отдела позвоночника:
- Синдром шейной мигрени.
- Синдром позвоночной артерии.
- Гипертензионный синдром.
- Кардиальный синдром.
- Корешковый синдром.
Они возникают при травме нервных окончаний, сдавливании артерий и вен в процессе развития заболевания. Самым опасным осложнением считается синдром позвоночной артерии. Происходит нарушение кровотока по артерии, питающей головной и спинной мозг. У больного снижается слух, падает зрение, развиваются постоянные головокружения. Больной может потерять сознание во время движения из-за резкого нарушения кровотока.
В результате сдавливания нервов, отвечающих за иннервацию мышц груди и диафрагмы, появляется боль в области сердца, не связанная с заболеваниями сердца, но в то же время может развиться тахикардия, аритмия и гипотензия. Сдавливание вен приводит к развитию гипертензивного ликворного синдрома. Увеличивается внутричерепное давление, появляется тошнота, рвота, сильная головная боль из-за нарушения оттока крови от мозга.
В результате сдавливания шеи происходит развитие корешкового синдрома – появляется сильная боль в области шеи, плеч, лопаток, затылка. При этом синдроме немеют руки и область шеи. При синдроме шейной мигрени больного беспокоит сильная боль в области затылка, которая нередко сопровождается тошнотой и рвотой.
Рефлекторные синдромы возникают, когда ещё не поражены спинномозговые корешки. Пациенты жалуются на боль в области шеи, головы (особенно затылка), в руках с одной или обеих сторон. Боль рефлекторного характера, в отличие от корешковой, не сочетается с нарушениями чувствительности. Цервикалгия может быть тупой, ноющей. Острые резкие «прострелы» боли называются цервикаго. Возникает спазм и боль мышц, болезненность околопозвоночных точек. Признаки шейного остеохондроза усиливаются в неудобном положении, при наклонах головы, кашле, физических нагрузках. Признаки эпикондилеза, плечелопаточного периартроза и синдрома «плечо-кисть» появляются из-за нервных импульсов от фиброзного кольца пораженного сегмента, что вызывает компенсаторный спазм мышц.
Корешковые синдромы сопровождаются нарушением двигательной активности и чувствительности. При этом ущемляются нервы, сосуды, нарушается венозный и лимфатический отток в патологическом очаге в результате уменьшения межпозвоночного канала. Боль при корешковом синдроме острая, интенсивная. Частая причина ущемления спинномозговых нервов – образование грыжи. В области патологического очага снижается тонус мышц. При радикулоишемии кроме нервов сдавливаются сосуды.
Если в патологический процесс вовлекается диафрагмальный нерв, возникает кардиальный синдром. Он проявляется жгучей, острой болью в левой половине грудной клетки с иррадиацией в руку, междулопаточную область. Название синдрома связано с тем, что характер боли сходен с приступом стенокардии. Главное отличие боли при стенокардии – она облегчается после приема нитроглицерина, может возникнуть в покое и сочетается с перебоями сердечного ритма (тахикардией, аритмией).
Признаки шейного остеохондроза зависят от локализации патологического процесса. При поражении верхних шейных позвонков нарушается кровоснабжение головного мозга из-за сдавления мозговых артерий. Это приводит к головным болям (особенно в затылочной области), головокружениям, обморокам, высокому артериальному давлению. Головокружение при шейном остеохондрозе обусловлено уменьшением притока крови к внутреннему уху. Пациентов также беспокоит тошнота, возникают вестибулярные и глазные симптомы.
При сочетанном поражении позвонков говорят о шейно-грудном остеохондрозе. Заболевание проявляется следующими признаками:
- Головокружением;
- Болью в шее и руке;
- Покалыванием, ощущением ползания мурашек по верхней конечности;
- Межреберной невралгией.
Записаться на приём
Почему артроз шейных позвонков нужно лечить
Если с лечением остеоартроза шейных позвонков затянуть, болезнь может привести к таким осложнениям:
- сдавливание нервных окончаний и как следствие сильные боли;
- защемление спинномозговых каналов;
- инсульт.
Редко, но метко: артроз шейных позвонков может привести к инсульту
Диагностика
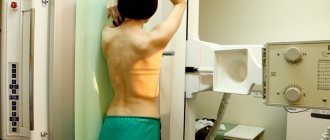
Шейный остеохондроз – хроническое заболевание, которое может приводить к образованию грыж и компрессии спинного мозга. Поэтому важно своевременно установить точный диагноз и начать терапию. Для выявления шейного остеохондроза используют следующие виды инструментальной диагностики:
- Спондилографию или рентгенографию позвоночника. Данный метод исследования безболезненный, высокоинформативный и не требует специальной подготовки. Рентген позвоночника позволяет оценить его анатомические и функциональные особенности. На снимке обращают внимание на строение позвонков, отношение их друг другу, расстояние между ними, просвет спинномозгового канала;
- Компьютерную томографию – дает информацию преимущественно о состоянии костной ткани, позволяет выявить сужение спинномозгового канала и грыжу диска;
- Магнитно-резонансную томографию – позволяет определить изменения мягких тканей. На снимке МРТ хорошо видны изменения межпозвоночных дисков и спинного мозга.
В Юсуповской больнице пациент проходит комплексное обследование. Врачи учитывают индивидуальные особенности его организма и сопутствующие заболевания. Важное преимущество клиники неврологии – наличие современного, качественного оборудования и специалистов узкой направленности: неврологов, нейрохирургов, онкологов.
Как он развивается
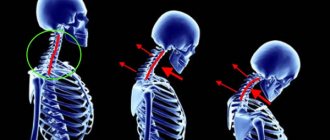
Шейный отдел включает 7 позвонков, наиболее подвижных из всего позвонкового столба. Если в организме происходят определенные патологические процессы, шейные позвонки, защищенные эластичной хрящевой «пластинкой» (диском), покрываются остеофитами (костными разрастаниями). Хрящ, в свою очередь, истончается и разрушается, а прилегающие мягкие ткани атрофируются.
Межпозвоночный диск может выпячиваться и сдавливать ближайшие ткани или нервы. Позвонки меняют свою форму, что приводит к деформациям позвоночника. Если они имеют ярко выраженный характер, у пациента развивается деформирующий шейный артроз.
Иногда причиной артроза шеи становится… плоскостопие!
Медикаментозное лечение
Лечение остеохондроза шейного отдела позвоночника состоит из медикаментозной и немедикаментозной терапии. Даже после полного излечения для исключения рецидивов заболевания неврологи Юсуповской больницы проводят профилактические мероприятия. В острый период для лечения остеохондроза шейного отдела врачи назначают пациентам лекарственные препараты следующих фармакологических групп:
- Ненаркотические анальгетики (анальгин, баралгин, триган). Их принимают внутрь или для быстрого достижения эффекта вводят внутримышечно;
- Нестероидные противовоспалительные препараты (диклофенак, ибупрофен, кетанол);
- Витамины группы В в больших дозах.
С целью уменьшения задержки жидкости в области спинномозгового корешка и окружающих тканей применяют диуретики (фуросемид, триампур, лазикс). Потенцируют действие анальгетиков антигистаминные препараты (димедрол, супрастин, пипольфен). Спазм мышц устраняют миорелаксанты (сирдалуд, миорикс, мидокалм, флексен). При длительном выраженном болевом синдроме неврологи выполняют блокаду нервов.
Для улучшения обменных процессов в межпозвоночном диске применяют хондропротекторы (алфлутоп, эвалар). Эти лекарственные препараты увеличивают содержание гликозаминогликанов, повышают упругость, эластичность и амортизацию межпозвонковых дисков.
Таблетки от головокружения
Больные часто испытывают головокружения при шейном остеохондрозе. Для их уменьшения врачи назначают нестероидные противовоспалительные препараты. НПВП, относящиеся к разным группам, отличаются механизмом действия и эффектом, поэтому определить подходящий препарат может только квалифицированный специалист.
Важно помнить, что лекарства при остеохондрозе шейного отдела нельзя принимать без назначения лечащего врача. Нестероидные противовоспалительные препараты обладают побочными эффектами, поэтому перед их назначением врач-невролог определяет наличие противопоказаний у пациента и необходимую дозировку. Препараты от головокружения при шейном остеохондрозе позволяют улучшить качество жизни пациента.
Уколы при остеохондрозе
Уколы при остеохондрозе шейного отдела помогают в период обострения снять болевые ощущения. При данном способе введения препаратов эффект наступает быстро. Врачи-неврологи используют различные уколы.
Медицинские сёстры вводят растворы лекарственных средств подкожно, внутримышечно или внутривенно. В период обострения заболевания препараты, которые вводят инъекционным путём, при шейном остеохондрозе обладают исключительно симптоматическим действием. Для лечения болезни обращайтесь в клинику неврологии Юсуповской больницы.
Записаться на приём
Лечение головной боли
Головная боль – симптом, возникающий при различных нарушениях. Однако шейный остеохондроз характеризуется приступами интенсивной головной боли. Движения головы усиливают симптоматику, поэтому для её устранения врачи назначают таблетки анальгетиков и нестероидных противовоспалительных средств.
Степени развития остеохондроза шейного отдела и их характерные симптомы
Процесс развития заболевания протекает достаточно медленно, но при этом имеет 4 четко прослеживаемые стадии:
- остеохондроз шейного отдела 1 степени – возникновения дискомфорта и незначительных болевых ощущений при длительном хождении, статичном положении. Начало формирования уплотнений в межпозвоночных дисках;
- остеохондроз шейного отдела 2 степени – яркие болевые ощущения. В целях устранения боли используется мануальная терапия и соответствующие медикаментозные средства;
- остеохондроз шейного отдела 3 степени – наличие выраженных поражений соединительной ткани пораженной области;
- остеохондроз шейного отдела 4 степени – конечный этап развития заболевания, характеризующийся поражением практически всех отделов позвоночника.
Последняя степень развития заболевания требует оперативного вмешательства, влекущего за собой длительное восстановление.
Немедикаментозные методы терапии
Комплексная немедикаментозная терапия шейного остеохондроза позвоночника включает:
- Охранительный режим – при ущемлении корешков пациенты лежат на твёрдой поверхности,
- Массаж;
- Лечебную физкультуру;
- Вытяжение позвоночника;
- Физиотерапевтические процедуры.
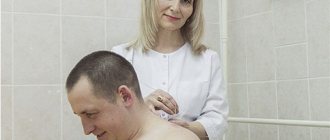
Массаж при шейном остеохондрозе применяется для уменьшения боли и отека, улучшения периферического кровоснабжения, устранения спазма мышц. Противопоказание к выполнению данной процедуры – наличие острых болей. Массажируют шею и спину по направлению оттока лимфы. Особое внимание уделяют межлопаточным и паравертебральным зонам.
Лечебная гимнастика при остеохондрозе шейного отдела позвоночника направлена на устранения спазма мышц и укрепление мышечного каркаса. Так как в шейном отделе часто возникает нестабильность позвонков, инструктор ЛФК проводит индивидуальные занятия, во время которых обучает пациента безопасному выполнению упражнений. Некоторые авторы рекомендуют проводить занятия лечебной физкультуры в воротнике Шанца.
Для улучшения подвижности позвонков шейного отдела реабилитологи рекомендуют выполнять следующие упражнения:
- Сгибание и разгибание шеи. Наклоните голову вперед к грудине, не оттягивая плечи вперед, затем назад. Удерживайте наклон 3 секунды, повторите каждое упражнение 8-10 раз;
- Повороты шеи. Поворачивайте шею сначала влево до упора, затем вправо, не изменяя положение плеч и уровень подбородка;
- Опустить голову вниз до упора. Затем отклоните голову назад, не изменяя уровень плеч. Удерживать положение 5 секунд.
Для укрепления мышц шеи разработаны следующие упражнения:
- Положите руку на затылок. Наклоняйте голову назад, упираясь в руку;
- Расположите руку в височной области. Наклоняя голову, сопротивляйтесь рукой;
- Руку положите на лоб, сопротивляясь ей, наклоняйте голову вперед;
- Правой рукой наклоняйте голову в сторону, левая рука должна быть за спиной. Повторите упражнение на другую руку.
Аутогравитационная терапия – точное название процедуры вытяжения позвоночника. Она проводится при помощи специальных аппаратов. Цель терапии – снижение мышечного спазма и восстановление правильного положения позвонков. Во избежание осложнений вытяжение позвоночника проводит врач.
Для улучшения кровоснабжения в патологическом очаге, снятия отечности и устранения боли в Юсуповской больнице применяют следующие физиотерапевтические процедуры:
- Диадинамические токи. При этой процедуре с помощью специального аппарата подаются низкочастотные токи, которые стимулируют мышцы, снимают спазм и боль. Оказывают положительное влияние, улучшая трофику тканей;
- Ультрафиолетовое облучение. Под воздействием УФ-излучения улучшается обмен витамина D, увеличивается содержание кальция, костная ткань становится крепче;
- Воздействие ультразвука – используют для ускорения кровотока, спазмолитического и репаративного действия. Ультразвук способен проникать глубоко в ткани, иногда его используют для лучшего всасывания лекарственных веществ;
- Амплипульстерапию – позволяет снять боль, блокируя нервные импульсы из болевого очага.
В остром периоде болезни, который длится 4-7 дней, для уменьшения боли применяют болеутоляющие, спазмолитики, раздражающие вещества. Больному обеспечивают покой. Иммобилизацию шейного отдела проводят с помощью воротника Шанца. ЛФК и массаж противопоказаны. Применяют ультрафиолетовое излучение.
Длительность подострого периода – 29 дней. После полного выздоровления больной несколько дней должен принять покой. Затем можно приступить к курсу реабилитационной терапии. При хроническом течении заболевания пациенту назначают миорелаксанты, хондропротекторы, витамины группы В, при боли – анальгетики, НПВС. Проводятся занятия лечебной физкультурой, массаж. Пациенту отпускают физиотерапевтические процедуры (амплипульс, воздействие переменным током), делают вытяжение позвоночника.
В Юсуповской клинике врачи обладают большим опытом успешного лечения остеохондроза шейного отдела. Пациентам предоставляется возможность пройти полный курс реабилитации: физиотерапевтические процедуры, массаж, вытяжение позвоночника. В клинике неврологии работают специалисты высшей врачебной категории, профессора, которые применяют авторские методики лечения остеохондроза.
Как лечить остеохондроз шейного отдела позвоночника?
Лечение шейного остеохондроза определяется специалистом и зависит от степени развития патологии, формы ее протекания и особенностей клинического проявления заболевания.
На сегодняшний день, наиболее эффективными методами лечения заболевания являются:
- лечение консервативными методами, в том числе медикаментозными/немедикаментозными;
- оперативное вмешательство;
- комплексное сочетание методик.
Физиотерапия
Предполагает воздействие физических факторов на пораженную зону. При комплексном подходе и грамотном проведении всех процедур улучшения становятся очевидно заметными уже на второй-третий месяц лечения.
Среди наиболее популярных направлений физиотерапии, назначаемой при лечении шейного остеохондроза, выделяют:
- электротерапию;
- ударно-волновую терапию;
- магнитотерапию;
- бальнотерапию;
- лазеротерапию;
- вибрационный массаж.
Массаж шеи при остеохондрозе
Массаж должен выполняться осторожно, без применения силовых нагрузок. Нарушение техники массажа может стать причиной негативных последствий.
Исходным положением для массажа является позиция «лежа на животе» или «сидя с прямой спиной».
Все существующие массажные методики основаны на таких техниках, как:
- поглаживание – оказание воздействия на поверхностные слои кожных покровов. Выполняется ладонями рук и кончиками пальцев по направлению вниз от затылка, до уровня верхней трети спины;
- выжимание – оказание воздействия на глубокие слои кожи в верхней трети спины. Выполняется двумя пальцами руки (большим и указательным), осуществляется поперек шеи;
- растирание – главной целью является разогрев кожных покровов и усиление кровотока в нужной зоне;
- разминание – воздействует на глубоко лежащие ткани, необходимо применять с осторожностью, так как неграмотное применение может усугубить ситуацию.
Лечебная гимнастика при шейном остеохондрозе
Существуют определенные упражнения для лечения шейного остеохондроза. К наиболее эффективным из них можно отнести:
Самовытяжение
Исходное положение: сидя/стоя с прямой спиной.
Порядок выполнения: сохраняя исходное положение стараться опустить плечи как можно ниже, вытягиваясь при этом макушкой вверх.
Интенсивность выполнения: не менее 10 раз (по 2-5 секунд), не реже 3 раз в день.
Самомассаж
Инвентарь: махровое полотенце.
Исходное положение: сидя/стоя, обхватить полотенцем шею, руками взяться за его концы.
Порядок выполнения: поочередно тянуть за концы полотенца, осторожно разминая мышцы шеи.
Важно! Во время выполнения упражнения необходимо следить за тем, чтобы полотенце не скользило и не натирало шею.
Гимнастика (сгибания/разгибания, повороты, наклоны)
Исходное положение: сидя/стоя с прямой спиной.
Порядок выполнения: из исходного положения выполнить плавное сгибание/разгибание, поворот или наклон головы сначала в одну сторону, затем – в другую.
Интенсивность выполнения: 5-7 движений в одну сторону.
Питание
Правильное питание при остеохондрозе – важное условие достижения ремиссии. Прогрессирование шейно-грудного остеохондроза прекращается при соблюдении диеты и лечебных мероприятий. Врачи-неврологи Юсуповской больницы знают, как лечить остеохондроз шейного отдела, поэтому составляют комплекс лечебных мероприятий, включающий процедуры, занятия ЛФК, правильное питание и смену образа жизни.
Многие пациенты обращаются к врачам-неврологам с вопросом о том, чем лечить остеохондроз шейного отдела позвоночника и существуют ли какие-либо ограничения в питании. Специалисты Юсуповской больницы составляют индивидуальные программы питания, в которых учтены предпочтения пациента. Диета при остеохондрозе основывается на сбалансированной, нежирной пище, которая богата полезными веществами. В ежедневный рацион больного включают продукты с высоким содержанием кальция.
Что такое остеохондроз шейного отдела позвоночника?
Шейный остеохондроз – это дегенеративное заболевание отдела позвоночника, в условиях развития которого видоизменяется структура соединительной ткани.
Заболевание зачастую маскируется под нарушения иного типа, однако своевременное обращение к специалисту позволяет вовремя диагностировать и начать непосредственное лечение.
Дегенеративные изменения тканей шейного отдела позвоночника наиболее часто встречаются в истории болезни людей зрелого (45-59) и преклонного (60-74) возраста.
Несмотря на это, стоит отметить: в современном обществе происходит омоложение заболевания, что подтверждается периодичным диагностированием остеохондроза шейного отдела у детей и подростков.
Важно, что остеохондроз может встречаться как изолировано, так и в сочетании с поражением иных отделов, в частности, грудного, поясничного и крестцового.
Как спать при шейном остеохондрозе
Для пациентов с заболеваниями опорно-двигательной системы актуален вопрос о том, как правильно спать при шейном остеохондрозе. Сон на животе провоцирует дальнейшее развитие болезни, поэтому лучше избегать спать в этом положении. Наиболее оптимальны положения на спине и боку.
Шейный остеохондроз прогрессирует во время отдыха на кровати с мягким матрасом. Поэтому специалисты рекомендуют отдавать предпочтение упругим матрасам, а также в меру мягким подушкам. Если у пациента диагностирован шейно-грудной остеохондроз, опытные специалисты Юсуповской больницы расскажут о том, какие постельные принадлежности для сна безопасны.
Профилактика
Для предупреждения возникновения или прогрессирования остеохондроза шейного отдела врачи рекомендуют:
- Правильно держать осанку;
- Вести активный образ жизни, делать перерывы на работе;
- Регулярно делать лечебную физкультуру;
- Спать на твердой и ровной поверхности, ортопедическом матрасе и подушке;
- Избавиться от вредных привычек, особенно от курения;
- Обувь выбирать с учетом физиологического строения стопы;
- Не носить сумки на одной руке, это приводит к изгибу позвоночника;
- Вести здоровый образ жизни, правильно питаться, есть много фруктов и овощей;
- Не находится долго в сидячем положении с наклоненной головой;
- Заниматься плаваньем.
В целях улучшения кровообращения следует регулярно проходить лечебный массаж.
Лечение в Москве
В Юсуповской больнице врачи занимаются лечением шейного остеохондроза на протяжении многих лет. Для реабилитации и восстановления работоспособности больных остеохондрозом в клинике реабилитации есть все необходимое оборудование. Стоимость лечения вы можете узнать на официальном сайте больницы.
Записывайтесь на приём к неврологу онлайн или звоните по номеру телефона контакт-центра. В клинике неврологии работают лучшие врачи Москвы, ведущие специалисты в области лечения дегенеративно-деструктивных заболеваний позвоночника. Пациентам предлагают комплексную программу реабилитации, стоимость которой ниже, чем использование отдельных процедур.
Записаться на приём
Сложности диагностики
Прежде чем назначить схему комплексного лечения или прописать внутрисуставное введение протезов синовиальной жидкости, ревматолог должен убедиться в правильности диагноза, поскольку симптомы заболевания дублируют ряд других патологий. После сбора анамнеза и изучения анализа крови на предмет отсутствия других болезней (при артрозе показатели крови не изменяются), проводят одно из таких исследований:
- рентгенография в нескольких проекциях;
- КТ или МРТ;
- ангиография сосудов.
В результате обследований врач определяет изменения в структуре хрящей межпозвонковых дисков, суставную щель, количество синовиальной жидкости и ее недостаток в суставах, характер костных разрастаний – остеофитов.