Шейный остеохондроз — явление распространённое, поскольку шейный отдел позвоночника очень подвижен и его хрящи подвержены интенсивной эксплуатации с большой амплитудой движения. Шейный остеохондроз, симптомы и лечение которого рассмотрены в этой статье, является патологией, которая характеризуется развитием дистрофических нарушений в межпозвоночных дисках шейного отдела позвоночника. Последние «отвечают» за его гибкость и подвижность. В случае, если не обратиться своевременно за врачебной помощью, процесс будет развиваться и дальше и приведёт к появлению позвоночной грыжи, а также изменению в самих позвонках.
Курс лечения шейного остеохондроза можно пройти в клинике ЦЭЛТ. У нас работают высококвалифицированные врачи подразделения Клиники Боли: неврологи и травматологи-ортопеды, которые имеют большой опыт работы в данном направлении. Они разработают индивидуальный план лечения, которое обязательно будет успешным.
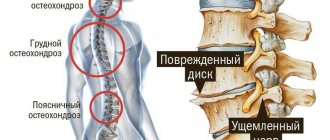
Что такое грудной остеохондроз?
Остеохондроз грудного отдела позвоночника – это регенеративные (разрушительные) процессы, местом локализации которых является промежуток от 8 до 19 позвонка, формирующий грудной отдел позвоночника человека.
В отличие от других разновидностей заболевания, симптомы грудного остеохондроза могут встречаться как у молодых, так и у людей преклонного возраста.
Особенностью заболевания является сложность его ранней диагностики, что связано с малой подвижностью отдела позвоночника и трудностью выявления основной симптоматики. По этой причине важно при обнаружении первых признаков грудного остеохондроза своевременно обратиться к специалисту, чтобы не допустить необратимых процессов.
Лечение шейно-грудного остеохондроза и симптомы болезни
Необходимость в обращении к врачу, специализирующемуся на лечении шейно-грудного остеохондроза, возникает при появлении местных и отраженных болей в области спины, надплечья или грудной клетки. Серьезными поводами для беспокойства должны становиться также:
- искривление позвоночника и ограничение его подвижности в проблемном сегменте;
- нейроостеофиброз, нейромиофиброз, дистрофические и сосудистые изменения мягких тканей в области поражения;
- нарушения чувствительности в области спины;
- парезы и параличи мышц;
- трудности при поднятии рук вверх и совершении наклонов.
Остеохондроз, дополняющийся поражением спинного мозга, часто сопровождается нарушением процессов дефекации и мочеиспускания.
Причины
Главной причиной возникновения остеохондроза грудного отдела позвоночника является протекание дистрофических процессов (нарушение клеточного обмена веществ), трансформирующих ткани и провоцирующих осложнение метаболических действий, что обусловлено недостаточно сбалансированным питанием и неправильной нагрузкой на межпозвоночные диски.
Кроме того, к перечню факторов, повышающих риск развития грудного остеохондроза, стоит отнести:
- наличие межпозвоночных грыж;
- нарушение кровоснабжения спинного мозга;
- нарушение минерального баланса в организме;
- регулярно повышенные нагрузки на позвоночник;
- преимущественно сидячий образ жизни;
- последствия перенесенных травм;
- занятие активными видами спорта.
Основные симптомы остеохондроза грудного отдела
Боли в груди при остеохондрозе – основной симптом клинической картины. Однако, рассматривая общие симптомы остеохондроза грудного отдела, можно также выделить:
- затрудненность дыхания, сдавленность грудной клетки;
- сложность совершения наклонов;
- периодическое возникновение ощущения замерзания конечностей, обусловленное недостаточностью кровообращения;
- ломкость ногтей и волос;
- тошнота, нарушение пищеварительных процессов;
- боль, которую легко спутать с той, что сопровождает сердечно-сосудистые заболевания;
- болезненность молочных желез у женщин;
- дискомфорт и затруднение проглатывания, кашель.
Проявление нескольких симптомов остеохондроза грудного отдела требуют немедленной консультации и полноценного обследования у специалиста в целях постановки точного диагноза и определения плана лечения остеохондроза грудного отдела.
Стадии развития заболевания
Специалистами выделяется три основные стадии развития грудного остеохондроза:
1 стадия – начало развития заболевания. Характеризуется отсутствием клинических проявлений.
Признаки грудного остеохондроза первой стадии:
- едва ощутимые, легкие болезненные прострелы, сопровождающиеся тянущей болью в груди. Неприятные ощущения усиливаются после напряженной работы или поднятия тяжести;
- мышечные спазмы, постоянный тонус мышечного каркаса без видимых причин;
- неприятные ощущения в области сердца.
Обращение ко врачу на первоначальной стадии болезни гарантирует полное излечение заболевания.
2 стадия – прогресс заболевания приводит к образованию микротрещин в межпозвоночных дисках, что становится причиной ограничения подвижности и появлению сильных болевых ощущений.
Среди клинических проявлений отмечаются:
- визуально заметная деформация позвоночного столба;
- понижение давления;
- сопровождение попытки заведения руки за голову ощутимыми болями в грудине;
- хроническое чувство усталости;
- дискомфортные ощущения в области сердца и позвоночного столба грудного отдела.
При обнаружении заболевания на этой стадии процесс восстановления здоровья может потребовать достаточно длительный период времени.
3 стадия – запущенный процесс, оказывающий негативное влияние на весь организм в целом.
Наблюдаются такие опасные проявления, как:
- ограничение подвижности позвоночника;
- резкие болевые ощущения;
- появление межпозвоночных грыж;
- защемление сосудов и нервных корешков;
- болезни желчевыводящих путей.
Отказ от лечения грудного остеохондроза на этой стадии может привести к инвалидности.
Особенности жалоб, симптомов и лечения головных болей при остеохондрозе шейного отдела
Характерная особенность болевых ощущений при этом заболевании – неожиданность появления, интенсивность и сила. Боль нередко заставляет пациента замереть, во время приступа ему становится тяжело дышать и даже моргать глазами. Эта специфика проявлений обязательно учитывается при диагностике и последующем назначении метода лечения головной боли при хондрозе (остеохондрозе). Боль может отдавать в любой отдел головы, но чаще всего страдает затылок и теменная область. Распространение болезненных ощущений расходится на плечевые суставы, грудь, руки. Во время приступа может возникнуть головокружение, тошнота, появляются посторонние звуки в ушах, темнеет в глазах. У пациента нарушается сон, аппетит, настроение. Поэтому лечение шейной головной боли требуется незамедлительное. Оно обязательно должно проходить под контролем врача.
Как лечить грудной остеохондроз?
Прежде чем определять, как лечить остеохондроз грудного отдела, важно посетить специалиста. Диагностика заболевания должна проводиться только специалистом. Лечение остеохондроза грудного отдела позвоночника определяется невропатологом, после качественно проведенного обследования.
Ключевое правило начала лечения грудного остеохондроза – избавление от болевого синдрома. На сегодняшний день существует несколько оптимальных путей лечения. Рассмотрим каждый из них более детально.
Физиотерапия
Физиотерапевтическое лечение грудного остеохондроза применяется в медицинской практике достаточно часто, причем как на стадии обострения, так и после нее, в целях достижения длительной ремиссии заболевания.
При остеохондрозе грудного отдела позвоночника используются такие методы физиотерапии, как:
- лекарственный электрофорез – сочетанное воздействие постоянного тока и лекарственных препаратов;
- УВЧ-терапия – воздействие высокочастотными электромагнитными полями;
- магнитотерапия – альтернативная медицина, предполагающая применение постоянного или переменного магнитного поля;
- утрафонофорез лекарственных средств – введение медикаментозных средств под влиянием ультразвукового воздействия;
- детензор-терапия – расслабление мышечного каркаса позвоночника при помощи специализированного матраса/мата.
Важно отметить, что при назначении методов физиотерапевтических методов лечения дегенеративного заболевания, учитывается стадия его развития. Нецелесообразное применение физиотерапевтического лечения может усугубить ситуацию и исключить вероятность длительной ремиссии.
Массаж при остеохондрозе грудного отдела
Массаж – один из наиболее эффективных методов немедикаментозного лечения грудного остеохондроза.
Оказание рефлекторного массажного воздействия обеспечивает положительное влияние на пораженную область позвоночного столба, что провоцирует положительную динамику лечения.
В отличие от иных отделов позвоночника, грудной требует особого подхода при массаже. Мышечные волокна этой зоны имеют особый порог воздействия.
Положительное воздействие процедур массажа проявляется в:
- снижении уровня болевых ощущений;
- улучшении кровообращения места локализации заболевания;
- устранении мышечных спазмов;
- увеличении силы мышц рук;
- повышение подвижности позвоночного столба и запуск регенеративных процессов хрящевой ткани.
Среди основных принципов массажа грудного отдела стоит выделить:
- начало сеанса должно осуществляться с легких поглаживаний, что обеспечит приток крови и снизит болевые ощущения;
- в процессе массажа рекомендуется использовать выжимающие движения, растирания и похлопывания;
- каждое движение необходимо повторять по 4-5 раз;
- движения должны осуществляться по единой траектории: от лопаток – к шее, вверх;
- каждая сторона грудного отдела должна прорабатываться отдельно.
ЛФК при грудном остеохондрозе
Занятия ЛФК (лечебной физической культурой) обеспечивают возможность качественной поддержки оптимального тонуса мышечного каркаса спины и помогают снять болезненность околопозвоночных мышц.
ЛФК при остеохондрозе грудного отдела наиболее эффективна на первоначальных стадиях развития заболевания.
Занимаясь гимнастикой, важно учитывать и придерживаться основных правил выполнения упражнений при остеохондрозе грудного отдела, среди которых:
- систематическое повторение на протяжении нескольких месяцев;
- длительность занятия не должна превышать получаса;
- гимнастика при грудном остеохондрозе должна выполняться без использования дополнительного инвентаря;
- заниматься следует только в удобной одежде и обуви;
- учет существующих противопоказаний.
Среди абсолютных противопоказаний выделяют:
- острые сердечные патологии;
- повышение температуры тела (более 37,6°С);
- онкологические заболевания;
- нестабильность психического состояния;
- дерматологические заболевания;
- повышенное давление.
Консультация невропатолога в сочетании с разумным, грамотным подходом к занятиям обеспечивает успешное достижение ремиссии на различных стадиях заболевания.
Лечение шейного остеохондроза
Лечение остеохондроза шейного отдела позвоночника направлено на устранение болевого синдрома и замедление прогрессирования патологического процесса. Оно проводится по двум направлениям: ограничение воздействия неблагоприятных факторов и подавление механизмов развития заболевания.
Лечебно-профилактические мероприятия, минимизирующие влияние причинных агентов, включают:
- рациональный подбор рабочей мебели
- использование ортопедических матрасев и подушек
- коррекцию слуха, зрения и осанки
- ношение специальных фиксирующих приспособлений
- ограничение трудовой деятельности, связанной с длительным нахождением в вынужденном положении
- адекватные физические нагрузки
- правильное питание
Существует множество различных способов терапевтической коррекции, призванной замедлить развитие дегенеративного процесса.
Массаж при шейном остеохондрозе
Массажные процедуры, направленные на снятие воспаления и устранение боли, входят в комплекс обязательных лечебных мероприятий. Наиболее эффективные разновидности массажа воротниковой зоны:
- классический
- лечебный (ручной)
- точечный (акупунктурный)
- вакуумный (баночный)
- аппаратный
Благодаря массажным техникам усиливается местное крово- и лимфообращение, ускоряется трофика тканей, устраняются мышечные зажимы, снимается напряжение с шеи, улучшается тонус и повышается эластичность мышц.
Ортопедические воротники
Для фиксации шейного отдела позвоночника в правильном положении используются специальные ортопедические приспособления (воротники Шанца). Съемные конструкции различных размеров, формы и степени жесткости ограничивают привычную патологическую установку головы, контролируют движение в шее, снижают давление на позвоночные сегменты, согревают и расслабляют напряженные мышцы и предотвращают дальнейшее прогрессирование болезни.
Шейный воротник при остеохондрозе выпускается в нескольких модификациях:
Мягкие шины из медицинского поролона
или других пористых гипоаллергенных материалов имеют выемку для подбородка и нижних поверхностей шеи, и фиксаторы. Применяются для коррекции незначительных нарушений в верхнем отделе позвоночника, поддержания позвонков в анатомически правильном положении и расслабления мышц плечевого пояса.
Пневматические (надувные) воротники
предназначены для профилактики болей, плавного вытяжения и устранения сдавливания позвоночной артерии.
Полужесткие бандажи
, оснащенные металлическими вставками, надежно стабилизируют межпозвоночные сегменты. Они существенно ограничивают объем движений и способствуют расширению промежутков между телами позвонков.
Жесткие корсеты из прочного пластика
предназначены для полного обездвиживания шейного отдела в нейтральном положении. Назначаются на поздних этапах заболевания, сопровождающихся компрессионными расстройствами.
Воротник при остеохондрозе шейного отдела подбирается врачом с учетом возраста, анатомических особенностей и стадии дегенеративного процесса.
Мануальная терапия
Лечение мануальной терапией направлено на выявление и устранение блокад в двигательных сегментах. Локальное дозированное воздействие на позвоночные суставы способствует нормализации кровотока и кровоснабжения головного мозга, ликвидации сдавленности (защемления) и восстановлению нормального функционирования нервных волокон. Специфические манипуляции мануального терапевта позволяют достичь максимального расслабления, устранить мышечные спазмы, головную цервикогенную боль, возникающую из-за повреждения анатомических структур шеи, и головную боль напряжения.
Иглоукалывание
Иглорефлексотерапия, предусматривающая установку акупунктурных игл в биоактивные точки области шеи и лопаток, ориентирована на восстановление нарушенного энергетического баланса. Стимулируя быстрые сокращения чувствительных нервных волокон и высвобождение эндорфинов и нейротрансмиттеров, иглоукалывание при шейном остеохондрозе оказывает мощное противовоспалительное и обезболивающее действие. Благодаря этой методике проходит онемение в руках, головокружения, шум в ушах, улучшается кровоток и оптимизируется подвижность.
Физиотерапия
Физиолечение дегенеративных патологий позвоночника направлено на купирование боли и стимуляцию восстановительных процессов. Наибольший терапевтический эффект оказывает:
- УФО
- ультразвуковое лечение
Лекарственные препараты
Медикаментозное лечение остеохондроза грудного отдела позвоночника осуществляется посредством приема таблеток, курса инъекций, свечей или использования мазей/гелей.
Лечение лекарственными препаратами осуществляется на протяжении нескольких месяцев. В случае отсутствия положительных сдвигов, заболевание устраняется путем оперативного вмешательства.
Противовоспалительные нестероидные средства (ПВНС)
Применяются для уменьшения болевых ощущений и снятия воспалительных процессов, происходящих в нервных корешках. Среди наиболее эффективных препаратов принято выделять:
- Артрадол;
- Нимесулид;
- Диклофенак.
Самостоятельный прием ПВНС крайне опасен для здоровья и может нанести непоправимый вред. Необходима консультация специалиста.
Глюкортикостероиды
К этой категории препаратов от остеохондроза грудного отдела относятся Дексаметазон и Преднизол.
В связи с тем, что препараты гормональные, их прием в обязательном порядке должен быть согласован с лечащим врачом. В противном случае, организму может быть нанесен непоправимый вред.
Диуретики
Мочегонные средства, обеспечивающие снятие отечности при наличии защемления нервных корешков. К препаратам этого типа относятся Фуросемид и Диакарб.
Витаминные комплексы
Прием витаминов обеспечивает улучшение метаболических процессов, происходящих в нервной ткани.
В целях возобновления качественного обмена веществ, пациентам назначаются витамины группы B, а также Пентоксифиллин и Тиоктовая кислота.
Хондропротекторы
Лекарственные препараты, прием которых обеспечивает восстановление межпозвоночным дискам эластичности и амортизационных функций.
Одним из самых эффективных средств принято выделять Артракам.
Интенсивность и дозировка приема средств при грудном остеохондрозе определяется с учетом стадии развития заболевания.
Спазмолитики
Способствуют расслаблению мышечного каркаса и помогают избавиться от проблемы постоянных спазмов, запуская процессы восстановления грудного остеохондроза.
К наиболее эффективным относят:
- Мидокалм;
- Бускопан;
- Эуфиллин.
Мышечный спазм при боли в спине — патогенез, диагностика и лечение
Б
оль в спине или дорсалгия – одна из наиболее частых жалоб в общемедицинской практике. У многих пациентов выявляется повышение тонуса отдельных мышц спины и конечностей (мышечный спазм), которое может привести к деформации позвоночника (сколиоз, изменение физиологических изгибов) и ограничению его подвижности. Наиболее часто мышечный спазм при дорсалгии является проявлением рефлекторных или компрессионных осложнений остеохондроза позвоночника или миофасциальных болей [1,5,6].
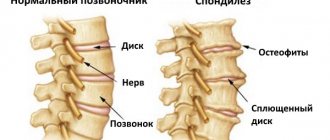
Развитие остеохондроза позвоночника – дегенеративного поражения хряща межпозвонкового диска и реактивных изменений со стороны тел смежных позвонков – связывается с повторными травмами (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастными дегенеративными изменениями. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца – грыжу. В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи диска в заднем и задне–боковом направлении могут вызвать сдавление спинномозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов. Болевые рефлекторные синдромы, которые обусловлены раздражением болевых рецепторов в дисках, связках и суставах позвоночника, наблюдаются значительно чаще компрессионных.
Развитие миофасциальных болей связывается с перенапряжением мышц, приводящим к дисфункции миофасциальных тканей. Для каждой мышцы существует самостоятельный миофасциальный синдром, с характерной локализацией боли при раздражении триггерной зоны, распространяющейся за пределы проекции мышцы на кожную поверхность. Активная триггерная точка
– постоянный источник боли, усиливающийся при ее пальпации в мышце;
латентная триггерная точка
вызывает боль только при ее пальпации. Неврологические симптомы поражения нервной системы отсутствуют, за исключением тех случаев, когда напряженные мышцы сдавливают нервный ствол.
Мышечный спазм
, возникающий как проявление неврологических осложнений остеохондроза или миофасциальных болей, представляет
базовый
патогенетический механизм болевого синдрома, вызывающий его поддержание и усиление, по принципу «замкнутого порочного круга» [2–4].
Мышечный спазм менее выражен при других заболеваниях, проявляющихся болью в спине, что имеет определенное диагностическое значение. В то же время при длительном течении болевого синдрома, наличии сопутствующих симптомов (повышение температуры, потеря веса, признаки соматического, неврологического и/или психического расстройства) необходимо тщательное обследование пациента для выявления более редких заболеваний, проявляющихся болью в спине и мышечным спазмом [1,5].
Кроме осложнений остеохондроза позвоночника и миофасциальных болей, причиной дорсалгии с мышечным спазмом могут быть:
- заболевания позвоночника, костей таза и крупных суставов (воспалительные заболевания, остеопороз, переломы позвоночника и костей, опухоли и метастатические поражения позвоночника, спондилолистез и др.);
- неврологические заболевания (опухоль спинного мозга, сирингомиелия и др.);
- заболевания внутренних органов (ишемическая болезнь сердца, мочекаменная болезнь, заболевания органов малого таза и др.) по механизму отраженных болей;
- психические заболевания (соматоформный синдром).
Кроме неврологического обследования, для выявления этих заболеваний могут потребоваться консультации специалистов (ревматолога, травматолога, уролога, психиатра и др.), а также проведение дополнительных методов исследования:
- рентгенография позвоночника или костей таза либо крупных суставов;
- клинический и биохимический анализ крови;
- компьютерная рентгеновская томография или магнитно–резонансная томография позвоночника и др.
Лечение мышечного спазма при дорсалгии
основывается на терапии основного заболевания, если это возможно. В большинстве случаев, которые вызваны осложнениями остеохондроза позвоночника и миофасциальными болями, можно выделить следующие основные направления терапии.
Лечение мышечного спазма
вследствие осложнений остеохондроза и миофасциальных болей основывается в остром периоде на покое, избегании резких наклонов и болезненных поз, постизометрической миорелаксации (при миофасциальных болях). В остром периоде лучше проводить лечение на дому, не заставляя больного посещать поликлинику ради инъекций или физиотерапии, польза от которых значительно меньше, чем вред, связанный с высокой вероятностью усиления болей в связи с посещением поликлиники. Рекомендуют прием
миорелаксантов
, при выраженном болевом синдроме – также анальгетиков и нестероидных противовоспалительных средств. При необходимости передвижения желательно надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические обезболивающие процедуры, втирание мазей, компрессы с 30–50% раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады, местное введение анестетиков в тригерные зоны (при миофасциальных болях). При ослаблении болей рекомендуют постепенное увеличение двигательной активности, упражнения на укрепление мышц.
В настоящее время постельный режим рекомендуется только в первые (1–4) дни и преимущественно при выраженном болевом синдроме. После этого целесообразно постепенное увеличение физической нагрузки, больного следует оберегать от чрезмерного мышечного напряжения (длительное сидячее положение, ношение тяжестей, вождение автомобиля и др.). Быстрая активизация больных и постепенное возвращение их к труду снижают вероятность хронизации болевого синдрома [6].
Миорелаксанты являются
базовым «звеном»
патогенетической терапии мышечного спазма при дорсалгии.
Миорелаксанты снижают патологическое мышечное напряжение, уменьшают боль, улучшают двигательные функции, облегчают проведение физиотерапии и лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают в течение сохранения болевого синдрома. Доказано, что при дорсалгии, возникающей вследствии мышечного спазма, добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов при дорсалгии применяются толперизон (Мидокалм), тизанидин, реже – баклофен и диазепам, в индивидуально подобранных дозах. Миорелаксанты обычно не комбинируют.
Мидокалм (толперизон)
оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации, подавлением спинномозговой рефлекторной активности, центральным н–холинолитическим действием. Препарат обладает определенным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Мидокалм назначают внутрь по 150 мг два или три раза в сутки. Для быстрого эффекта препарат вводится по 1 мл (100 мг) внутримышечно два раза в сутки или внутривенно на физиологическом растворе один раз в сутки.
Достоинствами Мидокалма являются отсутствие существенных побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты (в первую очередь риск язвенного поражения ЖКТ) без снижения эффективности лечения.
Важным преимуществом Мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме
. Это преимущество было доказано
в двойном слепом плацебо–контролируемом исследовании
с участием 72 здоровых добровольцев (36 мужчин и 36 женщин) в возрасте от 19 до 27 лет (средний возраст – 21,7 лет) [2]. Оно продолжалось в течение 8 дней, на протяжении которых добровольцы методом рандомизации получали 150 или 450 мг Мидокалма в сутки в три приема либо плацебо, также в три приема. Нейропсихологические исследования проводились утром в первый и последний (восьмой) дни исследования до, через 1,5 часа, 4 часа и 6 часов после приема Мидокалма либо плацебо. Они включали изучение скорости простой реакции, психомоторной координации (движения глаз, кисти и стопы), исследование цветных шкал Велзела. Хорошая переносимость Мидокалма и возможность назначения его в тех случаях, когда пациент продолжает водить автомобиль или его деятельность требует
сохранения быстрых реакций и внимания
, доказана результатами исследования не показавшими каких–либо различий в группах, принимавших Мидокалм в дозе 150 или 450 мг, и группе плацебо, по указанным параметрам.
Эффективность и безопасность применения Мидокалма при болезненном мышечном спазме
оценивалась у 110 больных в возрасте от 20 до 75 лет
в двойном слепом плацебо–контролируемом исследовании
[3]. В восьми исследовательских центрах больные методом рандомизации получали Мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве основного критерия эффективности лечения выбран болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точках туловища и конечностей. Пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника по 4–м степеням выраженности: нет, небольшая, умеренная и выраженная. Физиотерапевт также оценивал напряжение мышц, подвижность позвоночника по 4–м степеням выраженности: нет, небольшая, умеренная и выраженная. В конце лечения исследователь и пациент давали общую оценку эффективности и переносимости препарата. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Плацебо–контроль
показал
достоверную эффективность Мидокалма в лечении
болезненного мышечного спазма, измеряемого объективно с помощью специального прибора. Различие между группами лечения и плацебо отмечено уже на 4–й день, оно постепенно увеличивалось и становилось статистически достоверным на 10–й и 21–й дни лечения, которые выбраны в качестве конечных точек для доказательного сравнения. В эти дни положительный эффект отмечен у большинства больных и в определенной степени дополнен сопутствующей физиотерапией. Однако, как показывают результаты сравнения, эффект был достоверно выше в группе активного лечения. Это подтверждает эффективность Мидокалма как средства лечения болезненного мышечного спазма. Анализ субъективной оценки результатов лечения, данной больными после его окончания (через 21 день), показал, что в группе больных, получавших Мидокалм, достоверно чаще встречалась очень хорошая оценка лечения. Не отмечено существенных различий по переносимости Мидокалма и плацебо. ЭКГ, биохимические и гематологические показатели также не отличались в группе Мидокалма и группе плацебо.
Эффективность Мидокалма в лечении острой поясничной боли
оценивалась
в двойном слепом плацебо–контролируемом исследовании
у 255 больных в возрасте от 18 до 60 лет [5]. Больные с длительностью люмбалгии до 5 суток методом рандомизации получали Мидокалм в дозе 450 мг в сутки или плацебо в течение 14 дней. В обеих группах больные могли принимать парацетамол до 1000 мг три раза в сутки. Измерение качества жизни проводилось с помощью шкалы Роланда–Морриса. В конце лечения больные оценивали эффективность полученного ими лечения по 5–балльной шкале, а также определялось количество дней, проведенных на больничном листе. За две недели в обеих группах состояние больных значительно улучшилось: уменьшилась боль и увеличился объем активных движений. При этом уже с 7–го дня и до конца лечения в группе больных, принимавших Мидокалм, отмечено более высокое качество жизни по шкале Роланда–Морриса, чем в группе плацебо. Наиболее выраженные различия между группами обнаружены в способности к различным видам двигательной активности. В группе больных, принимавших Мидокалм, выявлена тенденция к снижению длительности временной нетрудоспособности в сравнении с группой плацебо. За период лечения не отмечено изменений в клиническом и биохимическом анализе крови. Между группами применения Мидокалма и плацебо–контроля не наблюдалось различий в частоте, характере и степени выраженности побочных эффектов.
Выводы
1. Мышечный спазм встречается у большинства больных с дорсалгией, вызванной осложнениями остеохондроза позвоночника и миофасциальными болями.
2. Тоническое напряжение мышц усиливает боль, способствует деформации позвоночника, ограничивает его подвижность.
3. Применение миорелаксантов разрывает замкнутый круг «боль->мышечный спазм->боль» и позволяет уменьшить дозу анальгетиков, нестероидных противовоспалительных средств, облегчает лечебную гимнастику.
4. Для лечения болезненного мышечного спазма доказана эффективность и безопасность применения Мидокалма – миорелаксанта без седативного эффекта.
Литература:
1. Болезни нервной системы. Руководство для врачей. Под редакцией Н.Н. Яхно, Д.Р. Штульмана. – М., 2001, том 1.
2. Dulin J., Kovacs L., Ramm S. et al. Evaluation of sedative effects of single and repeated doses of 50 mg and 150 mg tolperisone hydrochloride. Results of a prospective, randomized, double–blind, placebo–controlled trial // Pharmacopsychiat. – 1998. – Vol. 31. – P. 137–142.
3. Pratzel H.G., Alken R.–G., Ramm S. Efficacy and tolerance of repeated doses of tolperisone hydrochloride in the treatment of painful reflex muscle spasm: results of a prospective placebo–controlled double–blind trial // Pain. – 1996. – Vol. 67. – P. 417–425
4. Hodinka L., Meilinger M., Szabo Z., Zalavary I. Tolperisone (Mydocalm) in the treatment of acute low back pain // Praxis. – 2002. – Vol. 11. – P. 61–67.
5. Victor M., Ropper A.H. // Adams and Victor’s principles of Neurology. New York. 2001
6. Waddel G. The back pain revolution. Churchill Livingstone. 1998.
Питание
Терапевтическое лечение любого заболевания предполагает соблюдение основ сбалансированного питания.
Диета при остеохондрозе грудного отдела позвоночника обеспечивает замедление патологических процессов и способствует ускорению процессов выздоровления.
Пищевая коррекция предполагает увеличение в рационе доли продуктов, содержащих натуральные хондропротекторы, способствующие регенерации хрящевой ткани.
Важно отметить, что в основе диетического питания при дегенеративно-дистрофических процессах должны лежать именно полноценность рациона и соблюдение питьевого режима.
В обязательном порядке рацион должен включать продукты питания, содержащие кальций, магний, фосфор, ретинол, витамины группы B, C.
Также необходимо ограничить уровень потребления крепкого чая и кофе, а также отказаться от вредных привычек.
Рекомендуется полностью исключить из рациона различного рода полуфабрикаты, свежую сдобную выпечку, а также маргарин и газированные напитки с высоким содержанием сахара.
Профилактика
В целях предупреждения появления или предотвращения обострения остеохондроза грудного отдела позвоночника, рекомендуется с регулярной периодичностью проводить ряд профилактических мероприятий, среди которых:
- отказ от вредных привычек;
- соблюдение принципов правильного, сбалансированного питания;
- отслеживание наиболее безопасного и комфортного для позвоночника положения во время ходьбы, бега, сидения;
- обеспечение комфортного сна в правильном положении тела;
- организация зарядки, согласно рекомендованным комплексам упражнений для грудного отдела позвоночника при остеохондрозе.
Комфорт повседневной жизни человека во многом определяется его здоровьем.
При появлении первых симптомов заболевания позвоночника – обратитесь за консультативной помощью к специалисту, который поможет диагностировать заболевание и подберет правильный курс лечения остеохондроза грудного отдела позвоночника.