Боль в грудной клетке (торакалгия) является одним из самых серьезных симптомов, которые могут возникнуть у человека. Иногда даже врач не может сразу определить причину болей в груди и выяснить, не является ли этот симптом признаком состояния, угрожающего жизни.
- Боль в грудной клетке может быть в любой части и обусловлена заболеваниями сердца, легких, пищевода, мышц, костей, кожи.
- Из-за сложной иннервации организма, боль в груди может исходить из другой части тела.
- Боль в груди может быть обусловлена заболеваниями желудка или других органов брюшной полости.
Симптомы заболевания
Симптоматика данного заболевания достаточно проста и именно при данном варианте грудного остеохондроза обычно быстро и точно устанавливается диагноз. Клиническая картина представлена двумя основными и рядом сопутствующих симптомов:
- Боль в грудном отделе позвоночника. Боль может усиливаться при движениях, после статической физической нагрузки.
- Напряжение мышц грудного отдела позвоночника.
- Хруст в позвонках при движении.
- Дискомфорт, чувство ползания мурашек в межлопаточной области.
- Косвенным симптомом является усиление вышеперечисленных жалоб после переохлаждения, длительного нахождения в однообразной позе (работа за компьютером).
Чем отличается вертеброгенная торакалгия от торакалгии при ИБС?
*ИБС — ишемическая болезнь сердца.
Причины
Потенциально опасными для жизни причинами болей в груди могут быть следующие заболевания:
- Приступ стенокардии или инфаркт миокарда. Боль в груди в таких случаях обусловлена нарушением кровообращения в коронарных сосудах, что может привести к ишемии миокарда. При стенокардии напряжения болевой синдром возникает при физических нагрузках, а при нестабильной стенокардии даже в покое. При инфаркте миокарда боль, как правило, интенсивная и приводит к гибели мышечной ткани определенной зоны миокарда.
- Расслоение аорты (расслаивающая аневризма аорты): аорта является основной артерией, которая поставляет кровь к жизненно важным органам тела, таким как мозг, сердце, почки, легкие и кишечник. Расслоение означает разрыв внутренней оболочки аорты. Это может привести к массивным внутренним кровотечениям и прервать приток крови к жизненно важным органам.
- Тромбоэмболия легочной артерии возникает, когда тромб попадает в одну из легочных артерий кровоснабжающих легкие. Это потенциально опасная для жизни причина боли в груди, но не связанная с сердцем.
- Спонтанный пневмоторакс. Так называют коллапс легкого, это состояние возникает, когда воздух поступает в пространство между грудной стенкой и легочной тканью. Отрицательное давление в грудной полости позволяет легким расправляться. Когда происходит спонтанный пневмоторакс, воздух поступает в грудную полость, нарушается баланс давления и легкие не могут расправляться. Это в свою очередь нарушает процесс снабжения крови кислородом.
- Перфорация внутренних органов: в перфорированном органе в любой области желудочно-кишечного тракта отверстие или разрыв в стенке позволяют воздуху поступать в брюшную полость, что приводит к раздражению диафрагмы, и может вызвать боль в груди.
Другими причинами болей в груди, которые не являются непосредственно угрожающими жизни, являются следующее:
- Острый перикардит: Это воспаление перикарда (оболочки, покрывающей сердце)
- Пороки сердца, такие как пролапс митрального клапана.
- Пневмония: боль в груди возникает из-за раздражения плевры.
- Заболевания пищевода также могут проявляться болями, похожими на боль при стенокардии и подчас представляют сложность для диагностики.
- Новообразования (чаще злокачественные) легких могут быть причиной болей в груди.
- Остеохондрит (синдром Титце): Это воспаление хрящевой ткани в области прикрепления ребер к грудине. Боль, как правило, располагается в середине груди, боль может быть тупой или резкой, может увеличиваться при глубоких вдохах или движении.
- Опоясывающий лишай (herpes zoster) может быть причиной достаточно сильных болей в грудной клетке, так как вирус повреждает нервные волокна. Боль, как правило, располагается по ходу расположения герпетической сыпи.
Причинами болей в груди могут также проблемы в опорно-двигательных структурах.
- Травмы ребер. Перелом ребра может произойти как при занятиях контактными видами спорта (например, после удара в грудь), так и при падении и в результате дорожно-транспортных проишествий. Перелом ребра может иногда сопровождаться повреждением легкого и развитием пневмо или гемотракса. Как правило, диагностика перелома ребер не вызывает особых затруднений, так как есть четкая связь болей с травмой.
- Переломы позвонков. Переломы позвонков могут иметь четкую связь с травмой (например, падением), но и иногда, особенно при наличии остеопороза, пациент может не отмечать конкретную связь с определенным инцидентом травмы.
- Травмы мышц могут возникать в результате избыточных нагрузок или плохой техники выполнения движений во время занятий спортом, что приводит к растяжению мышц и появлению болей в области этих мышц. Возможно также повреждение мышц вследствие прямой травмы.
- Повреждения суставов. Это наиболее частая причина болей, связанная с опорно-двигательным аппаратом грудного отдела позвоночника и грудной клетки. Эти нарушения включают в себя повреждения в межпозвонковых дисках, в области прикрепления ребер к позвонкам, в фасеточных суставах. Появление болей может быть постепенным или резким. Повреждение может возникать в результате прямого удара, резкого движения (резкий наклон или скручивание в туловище резкого разгибания), что приводит к растяжению связочного аппарата, суставов, мышц, развитию воспалительного процесса в суставе и мышечного спазма. Если такие травмы накладываются на плохую осанку, то очень высока вероятность развития дегенеративных изменений в суставах.
- Кроме того, причинами болей может быть дисфункция ключично-грудинных сочленений. Повреждения в этих суставах, как правило, связаны с травмами от прямых ударов или при разрывах связочного аппарата вследствие избыточных нагрузок. Боли также могут быть связаны с повреждением.
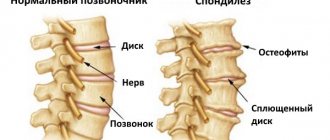
- Межпозвонковые грыжи диска. Грыжи диска в грудном отделе позвоночника встречаются достаточно редко и это связано с анатомической ригидностью грудного отдела позвоночника.
- Воспалительные заболевания позвоночника, такие как анкилозирующий спондилит (болезнь Бехтерева).
- Болезнь Шейермана – Мау. Болевой синдром обусловлен выраженными гиперкифозом и нарушениями биомеханики позвоночника.
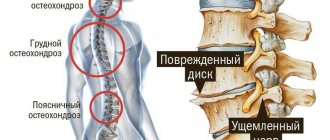
- Остеохондроз грудного отдела позвоночника. Изменения в межпозвонковых дисках приводят к компрессии нервных структур и появлению болевых ощущений.
Лечение
К сожалению, именно локализация остеохондроза в грудном отделе предполагает наименьшую эффективность, быстроту наступления эффекта от терапии. Также, нередко, сроки терапии остеохондроза грудного отдела увеличиваются до месяца и более. Лечение торакалгии должно осуществляться врачом-неврологом. Как и при других локализациях патологического процесса, в терапии используется стандартные противовоспалительные препараты (мелоксикам, диклофенак, целебрекс, аэртал и другие), миорелаксанты при имеющихся мышечно-тонических нарушениях (мидокалм, баклосан, сирдалуд), нейропротекторные препараты (витамины группы В, тиоктовая кислота и т.д.).
Хроническая торакалгия – болевой синдром вертеброгенного генеза
Хроническая вертеброгенная торакалгия отличается рецидивирующим длительным течением. периоды обострения болевых ощущений сменяются ремиссией, при которой любые неприятные ощущения отсутствуют и пациент считает себя полностью здоровым. Несмотря на ощущение общего благополучия даже в течение периода ремиссии синдром вертеброгенной торакалгии постоянно развивается. Происходит дальнейшее разрушение нервного волокна. Чем дольше протекает этот синдром, тем сложнее восстановить процесс нормальной иннервации мягких тканей грудной клетки.
Торакалгия как болевой синдром может присутствовать при целом ряде патологий. Напрмиер, болезненность в грудной клетке может наблюдаться при патологиях поджелудочной железы, толстого кишечника, желчного пузыря и печени. Этот синдром может указывать на общую интоксикацию организма и наблюдаться при дисфункции эндокринной системы.
Слабовыраженный синдром торакалгии грудного отдела может быть следствием остеопороза. на этот факт стоит обратить внимание пациентам, чей возраст перевалил через рубеж в 50 – 5 лет. В этом возрастном периоде может возникать вторичная недостаточность кальция. важно следить за состоянием толстого кишечника, проверять периодически состояние щитовидной железы, сдавать анализ крови для определения уровня витамина D.
У детей торакалгия вертеброгенного генеза может быть связана с рахитом, нарушением процесса формирования физиологических изгибов позвоночного столба. В подростковом возрасте практически в 100 % случаев развивающаяся торакалгия свидетельствует о нарушении осанки. В результат искривления позвоночного столба происходит перенапряжение мышц спины. Это вызывает резкую боль.
ЛФК упражнения
ЛФК упражнения очень важны, однако они малоэффективны в острой стадии. Ведь грудной отдел имеет ограниченную подвижность и спазм мышц возможно снять подчас лишь лекарственными препаратами. Однако как средство профилактики рецидива торакалгии, именно упражнения ЛФК стоят на первом месте. При заболевании показаны комплексы упражнений, на укрепления мышечного корсета, плавание, кардионагрузки с целью снижения лишней массы тела. Нежелательно заниматься единоборствами (риск травмы), тяжелой атлетикой (перегрузки), баскетболом (частые вертикальные нагрузки).
Лечение торакалгии
Для лечения торакалгии важно правильно установить диагноз. В зависимости от выявленного заболевания проводят его терапию, направленную на восстановление физиологической структуры патологически изменённых тканей.
В ходе первого приема врач вертебролог проводит осмотр пациент и рекомендует ему дополнительные обследования по мере необходимости. Затем по результатам проведенных обследований уточняется диагноз и разрабатывается индивидуальный курс восстановительной терапии.
В зависимости от заболевания для лечения торакалгии могут использвоаться следующие методики мануальной терапии:
- массаж и остеопатия для улучшения микроциркуляции крови и лимфатической жидкости в зоне патологических изменений тканей;
- тракционное вытяжение позвоночного столба – для устранения компрессионного давления с корешковых нервов и формирования условий для расправления сдавленной ткани фиброзного кольца межпозвоночных дисков;
- рефлексотерапия – за счет воздействия на биологически активные точки, расположенные на теле человека, запускает процесс регенерации (восстановления) с использованием скрытых резервов организма;
- кинезиотерапия и лечебная гимнастика улучшают состояние мышечного тонуса, ускоряют процесс выздоровления.
В некоторых случаях при лечении используется лазерное воздействие, электромиостимуляция и другие виды физиотерапии.
Вы можете записаться на первичную бесплатную консультацию манулаьного терапевта или вертебролога в нашу клинику мануальной терапии. В ходе приема врач даст вам индивидуальные рекомендации и расскажет обо всех возможностях лечения выявленного заболевания, которое вызывает синдром торакалгии.
Лечение торакалгии в Самаре включает в себя методы дающие наибольший эффект:
- дозированное вытяжение и массаж на аппарате Ормед
- мануальная терапия
- кинезиотейпирование
- карбокситерапия
- озонотерапия (внутривенное введение озонированного физ.раствора и подкожное местное введение озона)
- мезоинжекторная терапия с сосудистыми препаратами
- хрономагнитый комплекс «Мультимаг»
- физиотерапевтические методики (хай-топ, ультразвук, электрофорез)
- медикаментозные лечебные блокады
Обследование и лечение при торакалгии жители Самары и Казахстана могут пройти в клинике ПЕРВАЯ НЕВРОЛОГИЯ
Причины вертеброгенной торакалгии
О том, что это такое – синдром торакалгии, рассказали выше в статье, про лечение можно узнать ниже на странице. А пока пришло время поговорить о потенциальных причинах появления болевого синдрома.
Вот перечень патологий, при которых может возникать синдром вертеброгенной торакалгии:
- травмы костной ткани (тела позвонков, их отростки, грудина, реберные дуги) – переломы и трещины;
- травмы мягких тканей (межпозвоночные диски, связочный и сухожильный аппарат, мышцы) – растяжения и разрывы, разволокнения;
- воспалительные процессы (асептические и инфекционные) – например, опоясывающий лишай;
- дегенеративный дистрофический процесс разрушения межпозвоночных дисков (остеохондроз и его осложнения, такие как протрузия, экструзия и грыжа;
- деформирующий артроз реберно-позвоночных суставов;
- межреберная невралгия;
- нестабильность положения тел позвонков и их периодическое смещение относительно друг друга и центральной оси;
- стеноз спинномозгового канала, в том числе за счет смещения тел позвонков, выпадения дорзального типа грыжи, рубцовой деформации дурального мешка и т.д.;
- искривление позвоночного столба (в том числе и по типу сколиоза), нарушение осанки;
- заболевания внутренних органов грудной клетки (пневмония, плеврит, стенокардия на фоне ишемической болезни сердца и т.д.);
- различные опухолевые процессы в тканях позвоночника, спинного мозга и органах грудной клетки.
Торакалгия – это болевой синдром и он может сопровождать любые патологии мышечного волокна. Например, если у человека присутствует сильный сухой кашель, то у него будет наблюдаться чрезмерное напряжение мышечного волокна. В результате этого возникнет болевой синдром. При проведении первичной дифференциальной диагностики это следует учитывать в обязательном порядке.
Также стоит знать, что синдром торакалгии грудного отдела часто возникает у людей, имеющих к этому предрасположенность. Она выражается в присутствии таких факторов риска, как:
- избыточная масса тела – важно понимать, что каждый лишний килограмм в геометрической прогрессии увеличивает амортизационную нагрузку, оказываемую на ткани позвоночго столба, провоцируя их преждевременное разрушение;
- отказ от регулярных физических нагрузок – мышечный каркас спины и паравертебральные мышцы не работают и не обеспечивают полноценное диффузное питание хрящевым тканям позвоночного столба;
- ведение малоподвижного образа жизни с преимущественно сидячим трудом – провоцирует застой капиллярной крови и нарушение трофики всех тканей;
- неправильная организация спального и рабочего места;
- нарушение принципов правильного полноценного питания и недостаточное количество употребляемой чистой воды в течение суток;
- курение и употребление спиртных напитков – провоцирует снижение интенсивности микроциркуляции крови в очагах поражения хрящевых тканей позвончого столба;
- эндокринные патологии, например, сахарный диабет и диабетическая ангиопатия;
- нарушение осанки, привычка сутулиться;
- неправильный выбор одежды и обуви для повседневной носки и занятий физкультурой;
- тяжелый физический труд;
- ревматические патологии хрящевых тканей (ревматизм, системная красная волчанка, рассеянный склероз, болезнь Бехтерева);
- постоянные стрессовые ситуации, в том числе и избыточное психоэмоциональное напряжение.
Все эти факторы риска следует исключать по возможности из своей жизни. Опытный доктор в ходе первичного осмотра проводит опрос пациента с целью сбора анамнеза и выявления потенциальных причин разрушения тканей позвоночного столба. Поэтому не стоит скрывать от него существенные факты. Это поможет ему более полноценно разработать курс лечения, который позволит навсегда забыть о боли.