Удивительно, но многие пациенты не воспринимают всерьёз дискомфортные ощущения в голеностопе – мол, поболит и перестанет. А между тем, боль в суставе, ограничение двигательной активности и отёки могут свидетельствовать о различных, и порой очень серьёзных проблемах.
В этой статье мы рассмотрим, когда может болеть голеностоп у здоровых людей, какой врач лечит боли в голеностопе и что делать если болит голеностоп. Однако обо всём по порядку.
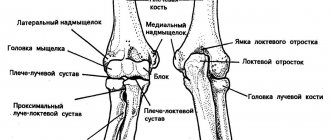
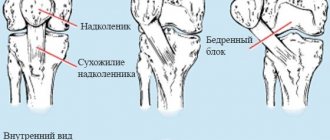
Голеностопный сустав – это мобильное соединение костей голени и стопы. Анатомически его составляет большебердцовая, малобердцовая и таранная кости, заключённые в суставную капсулу и окружённые связками. Этот сложный блоковидный сустав даёт нам возможность ходить – он отвечает за движение стопы во всех плоскостях. Вращение стопой и подъём на носочки попросту невозможны с больным голеностопом.
Боли в голеностопном суставе: причины
Причины боли в голеностопном суставе
Голеностоп отличается выраженной подвижностью и силой, но в то же время – это очень уязвимый сустав, особенно с наружной стороны. Среди факторов, предрасполагающих к развитию заболеваний голеностопного сустава, можно выделить высокий индекс массы тела. По этой же причине страдают суставы и у беременных женщин.
Все причины болей в голеностопе можно разделить на 3 большие группы:
- Травматические,
- Инфекционные (воспалительные),
- Дистрофически-дегенеративные.
Рассмотрим каждую группу на примере.
Болит колено: причины, что делать, к какому врачу обращаться
Болит колено: причины, первая помощь, к какому врачу обращаться
Коленные суставы
– очень уязвимая часть тела. Боль в этой области может быть вызвана разными причинами: травмами, возрастными изменениями, воспалением, аутоиммунными болезнями. Болевые ощущения в здоровых коленях обычно возникают из-за чрезмерной или неправильной нагрузки, вызванной тренировками, физическим трудом или патологиями строения позвоночника и ступней. Чтобы лечение было эффективным, важно выявить основные и дополнительные причины болей в коленях, а это возможно только при помощи опытных врачей и качественном обследовании.
Как определить причину, по которой болят колени?
К появлению боли в коленях могут привести:
- болезни опорно-двигательного аппарата;
- травмы нижних конечностей в прошлом;
- инфекционные заболевания (если вы болели в последние 1–3 недели);
- избыточные физические нагрузки;
- наследственная склонность к аутоиммунным заболеваниям (например, ревматоидному артриту).
При обращении к врачу важно упомянуть в ходе опроса эти факторы. Обязательно уточните время появления болезненных ощущений. Расскажите, впервые появилась боль или колени болят периодически. Эти данные позволят правильно предположить возможные причины боли в коленях и назначить необходимые диагностические процедуры.
До врачебной консультации можно с помощью самоосмотра определить:
- болят суставы коленей или мягкие ткани;
- нарушена ли подвижность;
- каков цвет кожи в болезненной области;
- нет ли отеков, гематом, сосудистых «звездочек»;
- изменена ли температура коленей относительно других участков;
- меняются ли болевые ощущения при пальпации, движении.
Какие симптомы указывают на воспаление при боли в коленях?
Воспалению сопутствуют болевой синдром и повышение температуры – либо только локальное (в области повреждения), либо общее.
При воспалении область колена:
- становится горячей;
- отекает;
- изменяет цвет – кожные покровы краснеют или синеют.
Воспалительные процессы в области колена могут развиваться при следующих нарушениях:
- остром бурсите, синовите;
- инфекционном и аутоиммунном артрите;
- травмах, в том числе переломах, растяжении связок, повреждении хрящей.
Воспаление в коленях может иметь инфекционный или аутоиммунный характер. Как правило, лечение консервативное, но при бурсите и синовите иногда требуется малоинвазивное хирургическое вмешательство – удаление лишней жидкости и гноя из суставной полости. Отсутствие лечения вызывает разрушение коленных суставов и может привести к осложнениям: резкому ухудшению подвижности, сепсису.
Боль в колене при отсутствии воспаления и острой травмы
Причина боли в коленях не всегда бывает связана с воспалительными процессами. Например, могут обезвоживаться и уменьшаться в размерах хрящи – естественные амортизаторы. Из-за этого кости начинают сталкиваться друг с другом, смещаться и постепенно истираться. Нередко с возрастом теряют эластичность связки, что также приводит к ухудшению суставных функций.
Почему может возникнуть болезненность в коленях при отсутствии воспаления:
- возрастные изменения;
- неверное распределение нагрузки на ноги (из-за плоскостопия, деформаций позвоночника);
- беременность;
- лишний вес;
- чрезмерные физические нагрузки;
- несбалансированная диета, метаболические нарушения.
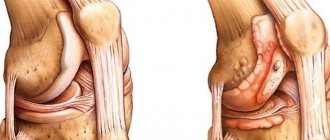
Причиной болей в коленях могут стать опухоли и кисты, в том числе киста Бейкера – неонкологическое новообразование в заднем отделе сустава.
К какому врачу обратиться при боли в коленях
Как правило, лечением болей в коленях занимается травматолог-ортопед. Врачи, специализирующиеся на травматологии, в основном занимаются острыми травмами: ушибами, переломами, растяжением связок, вывихами. Специалисты по ортопедии лечат хронические и острые деформационные, аутоиммунные и инфекционные патологии суставов, помогают решить проблемы, связанные с возрастными изменениями. Реже лечением болей в коленях занимаются неврологи, ревматологи, инфекционисты, хирурги.
Для выявления причин болевых ощущений необходимы:
- врачебный осмотр;
- анализы крови (ОАК, биохимический, реже анализы на антитела);
- аппаратные исследования (рентген, УЗИ сустава, МРТ).
Нужно сразу же обратиться в травмпункт или вызвать скорую помощь при следующих симптомах:
- экстремально быстро нарастающем отеке или пульсирующей массе в области колена;
- повышении температуры тела до 39,2 градусов и выше;
- спутанности, потере сознания;
- значительной, нарастающей слабости;
- интоксикации;
- резком падении давления.
Без своевременной медпомощи могут развиться опасные осложнения: жировая эмболия при травмах, сепсис и некроз тканей при синовите и бурсите.
Что делать, если состояние не является неотложным:
- принять нестероидное противовоспалительное средство;
- снять с больного колена нагрузку;
- нанести обезболивающую мазь;
- наложить поддерживающую повязку на сустав;
- не греть больное место, прикладывать холод;
- как можно быстрее записаться на прием к врачу.
Характер боли при различных патологиях, сопутствующие симптомы
Травмы голеностопа
Самым распространенным вариантом травматического повреждения голеностопного сустава является растяжение связок или подвывих стопы. При ходьбе, беге или во время прыжка вы можете неловко наступить на ногу и подвернуть её вовнутрь, перерастянув связки голеностопного сустава. Чем больше волокон будет повреждено – тем тяжелее характер повреждения и ярче болевая симптоматика. Кроме боли нога отреагирует выраженным отёком, зачастую появляется кровоподтёк («синяк»).
Переломы менее характерны для этого сустава. Однако при прыжке или падении с большой высоты может произойти перелом пяточной кости или лодыжки. Симптоматика сходна с такой при вывихе или растяжении, но гораздо интенсивнее. На ногу не наступить, и при ощупывании травмированного сустава возникает резкая, нестерпимая боль. Пятка утолщается и словно разворачивается к наружной поверхности.
Артрит голеностопного сустава
Общее название всех воспалительных поражений сустава – артрит. По виду причинного микроорганизма артрит может быть вирусным или бактериальным. Корь, ветрянка или гонорея при распространении по организму могут захватывать и суставы. Вокруг пораженного сустава возникает характерная сыпь, кожа над ним меняет цвет. Пациент зачастую предъявляет жалобы на ноющие боли в голеностопе, но двигательная функция сохраняется. Схожая симптоматика характерна и для туберкулёзного артрита.
Однако если в суставе отмечается интенсивная распирающая, пульсирующая боль – это может натолкнуть врача на мысли о гнойном артрите. При таком реактивном течении болезни ухудшается общее самочувствие, возникает температура, озноб и чувство слабости.
Остеоартроз (артроз) голеностопного сустава
У профессиональных спортсменов, которые подвергают голеностопы вывихам и перерастяжениям раз за разом, со временем развивается дегенеративный остеоартроз. Из-за множественной травматизации поверхностей лодыжек, малобердцовых и большебердцовых костей их поверхность теряет естественную гладкость. Физиологичное скольжение в суставе нарушается, движения становятся всё более и более болезненными, лодыжки отекают, что даже влияет на выбор одежды и обуви.
Однако не только спортсмены подвержены артрозу, в настоящее время всё больше достаточно молодых людей предъявляют жалобы на боли в суставе после покоя, которые проходят при движении, как будто нужно «расходиться». На ранних стадиях болезни разрушение сустава можно приостановить, замедлить.
Прочие причины болевого синдрома
Среди других этиологических факторов болезненности в голеностопе специалисты отмечают плоскостопие, тендинит и заболевание с необычным названием «пяточная шпора». Сходную симптоматику может давать варикоз, новообразования в данной области или остеопороз. Кроме того, длительное ношение тесной обуви также вызывает дискомфорт в голени.
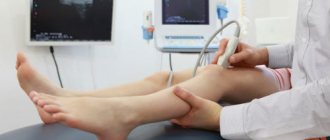
Боли в голеностопе: диагностика
Диагностика боли в голеностопе
После опроса пациента, осмотра сустава, определения степени его подвижности и отёчности, после бережной пальпации голеностопа специалист назначает рентгенологическое исследование. Этот несложный метод достоверно показывает:
- нарушение целостности костей, линию перелома,
- сужение или сращение суставной щели,
- остеопороз (истончение кости),
- остеонекроз (разрушение кости),
- костные остеофиты (выступы).
При необходимости более детальной диагностики назначают компьютерную томографию (КТ). Для исследования связок, хрящей и иных некостных элементов сустава проводят магнитно-резонансную томографию (МРТ). При сосудистых патологиях, таких как варикоз или тромбофлебит, не будет лишним проведение УЗИ с доплерографией. Как правило, назначают общий и биохимический анализ крови, обращая особое внимание на лейкоцитарную формулу и значение С-реактивного белка.
При подозрении на артрит, артроз может быть проведена пункция сустава с последующим цитологическим исследованием полученной жидкости.
Какой врач лечит боли в голеностопе?
При возникновении симптомов, похожих на описанные ранее, рекомендуется обратиться на очную консультацию к травматологу, ортопеду, хирургу или ревматологу. Врачи данных специальностей проведут осмотр, выполнят необходимую диагностику и по показаниям направят к эндокринологу, гинекологу или реабилитологу для дополнительных исследований.
Медикаментозные методы.
Главное назначение нестероидных противовоспалительных средств (НПВС) – устранить боль и уменьшить воспалительную реакцию. Они не влияют на скорость патологического процесса и не контролируют его, но хорошо убирают такие сопутствующие симптомы, как острая боль и местное повышение температуры. Обычно НПВС принимают в виде таблеток или наносят в виде кремов или мазей на больную область. При тяжелых состояниях лучший способ введения – инъекции непосредственно в пораженный сустав.
См. также: Почему так важно снять воспаление?
Лечение болей в суставах
Обратитесь к врачу, если сустав хрустит, припух и сильно болит, или если слабые боли возникают не первый раз. Врач проведет осмотр и пальпацию, оценит подвижность сустава и направит на дополнительные обследования: ультразвуковое исследование, рентгенографию, магнитно-резонансную томографию, артроскопию. Также может назначить сдачу анализов и консультацию у врачей смежной специализации.
На ранней стадии болезней назначают противовоспалительные и кортикостероидные препараты, антибиотики и поддерживающую терапию. В поддерживающую терапию входят физиотерапия и лечебная физкультура. Если боли сильные, назначаются лечебные блокады — уколы анестетиков и лекарственных препаратов в полость сустава. Если пациент не может спать из-за больных суставов, врач может выписать снотворное.
В запущенных случаях проводится операция по частичному или полному протезированию суставов.
Причины возникновения
Боль в суставах возникает по двум причинам — травма или заболевание. Суставы травмируют не только падения и прямые удары, но и интенсивные физические нагрузки, резкие подъемы тяжелых предметов, длительная неподвижность. Некоторые травмы проходят сами, если обеспечить суставу покой и избегать нагрузок. Но в большинстве случаев травмы становятся хроническими, из-за них возникают воспалительные процессы, которые приводят к развитию заболеваний.
Заболевания, при которых болят суставы:
- Артриты
— воспаление суставов; - Артрозы
— деформация и ограничение подвижности суставов; - Бурситы
— воспаление суставных сумок; - Подагра
— отложение солей мочевой кислоты в суставах; - Новообразования
— доброкачественные и злокачественные опухоли в области суставов; - Аутоиммунные болезни
— бактериальные и вирусные инфекции, угнетающие работу иммунной системы. Из-за сбоев в иммунной системе ухудшается состояние соединительных тканей.
При болезнях в большинстве случаев боль слабая и ноющая. Острая боль — симптом запущенной стадии болезни, при которой нужно немедленно обратиться к врачу.
Также обязательно обратитесь к врачу, если разболелась старая травма: давно полученный ушиб, сросшийся перелом, зажившее растяжение связок.
Боль в суставах редко возникает сама по себе. Зачастую у болезней суставов есть другие сопутствующие симптомы: скованность движений, особенно после сна или сидения в одной позе, скрип и хруст суставов, припухлости и покраснения.
Артроз это не диагноз
Поэтому чаще всего, при жалобах на суставные боли, пациенту ставится «универсальный» диагноз — артроз или износ хрящей. На самом деле, далеко не всегда клинические проявления, на которые жалуется пациент связаны с артрозом. Они могут быть проявлением патологий связок, сухожилий, периартикулярных тканей, травм или, например, разрыва мениска, если речь идет о коленных суставах. Более того, практически у всех лиц старше 35-36 лет наблюдаются дегенеративные изменения в суставах, связанные с износом и повреждениями хрящей. Артроз — это не диагноз. Он может сопутствовать артриту, может быть проявлением системных заболеваний. И самое главное далеко не всегда клинические проявления, на которые жалуется пациент, связаны с артрозом.
«Старость» лечится
Тем не менее, человек может еще очень долго подвергаться неэффективной терапии. У него же «артроз», это есть у всех и к ревматологу идти «рано». Возможно, это объясняется тем, что, как правило в районных поликлиниках нет своих специалистов ревматологов, а в региональных их прием ограничено наличием соответствующих квот или занятостью соответствующих враче. Пациент элементарно не направляется к ревматологу. Самому же определить необходимость обращения к ревматологу достаточно сложно. Хотя и такие случаи встречаются на практике, когда пациенты сами «находят» дорогу к ревматологу.
Процесс затягивается, «терапевтическое окно» закрывается. И в какой-то момент человеку, особенно в преклонном возрасте, сообщают, что теперь обращаться к ревматологу якобы уже «поздно» и вообще «старость не лечится». Это неправда. Даже если пропущен срок терапевтического окна, независимо от возраста, у современной медицины есть ответы на очень многие вызовы. Современный уровень медицины позволяет повысить качество жизни в любом возрасте.
Когда нужно идти к ревматологу
В действительности профиль ревматолога очень широк и включает несколько десятков заболевания и патологий. К примеру, предрасположенность к ангинам, вирусным заболеваниям может иметь ревматологическую причину. Конечно, существуют определенные возрастные показатели, но если вы молоды, исключаете возможность травмирования, то поводом для обращения к ревматологу являются боли, дискомфорт, какие-то изменения в структуре, форме суставов. Особенно, если все это сопровождается температурой, необъяснимым снижением веса, изменениями в анализах. В этом случае нельзя затягивать процесс. Обращайтесь непосредственно к ревматологу, чтобы попасть в «терапевтическое окно».