В вертебрологии люмбализация позвонка встречается относительно редко. Это порок развития костного скелета, который может быть врожденным или приобретенным. Диагностировать патологию очень сложно, поскольку длительное время она не дает абсолютно никаких клинических проявлений.
По своей сути люмбализация – это процесс отторжения позвонка из другого отдела. Говорить о том, что произошла люмбализация последнего грудного позвонка достаточно сложно, поскольку при этом может не наблюдаться совершенно никаких видимых изменений. Единственный характерный признак – утолщение тела и дуг нижнего грудного позвонка и его слегка смещенное положение.
Гораздо чаще наблюдается люмбализация первого крестцового позвонок. Определить эту патологию до определённого возраста (22 – 26 лет) невозможно. Только после завершения процесса сращения тел позвонков в единый крестец можно увидеть на рентгенографических снимках, что самый верхний позвонок остался подвижным и имеет разделительный хрящевой межпозвоночный диск. Именно этот процесс называется люмбализацией. Название происходит от названия поясничного отдела на латинском языке – люмбальный.
Патологические изменения могут начинаться в раннем возрасте. Дети в возрасте 5 – 7 лет могут жаловаться на усталость в мышцах спины. Но объяснить, что именно их беспокоит, они не могут. Поэтому зачастую взрослые списывают эти признаки на детские капризы. В подростковом возрасте такие дети страдают от нарушения осанки и слабости мышечного каркаса спины. При первой же возможности они стремятся к тому, чтобы расслабить мышцы спины. Сидеть должно без опоры на спину для них невыносимо. Это приводит не только к появлению боли в спине, но и к судорожному синдрому в бедренных и икроножных мышцах.
Круглая спина, сколиоз, частые простудные заболевания, отказ от ведения подвижного образа жизни – все эти клинические признаки должны насторожить родителей и стать сигналом к тому, чтобы показать своего ребенка опытному вертебрологу.
В основе лечения лежит принцип реабилитации – адаптации мышечного каркаса спины к изменённой конфигурации поясничного отдела позвоночника. При регулярных посещениях мануального терапевта, проведении сеансов лечебной гимнастики, рефлексотерапии, массажа и остеопатии можно полностью восстановлять работоспособность позвоночника и снизить риск развития спондилеза, спондилоартроза и дегенеративной дистрофической дорсопатии.
В Москве вы можете записаться на бесплатный прием вертебролога в нашей клинике мануальной терапии. Прием ведут опытные доктора. Предварительный диагноз люмбализация врач сможет поставить уже при проведении первичного осмотра и обследования. По итогам первичной консультации будут даны индивидуальные рекомендации по проведению дальнейшего лечения и обследования.
Недоразвитие крестца: патогенез люмбализации
Врожденные дефекты позвоночника всегда связаны с нарушением эмбрионального развития, когда происходит формирование и закладка костей и органов нервной системы. Одним из важнейших органов эмбриона является нервная трубка, зачатки которой формируются на 4-5 неделе беременности. В этот период у плода образуются первичные позвонки (их еще называют перепончатыми позвонками), состоящие из тела и невральной дуги. На этом же сроке образуются участки хрящевой ткани, которые к 7-8 неделям гестации постепенно начнут замещаться костными структурами.
Развитие эмбриона
Процесс формирования костной ткани в крестцовом отделе значительно отличается от других позвонков, так как дополнительные точки окостенения в данном сегменте позвоночника появляются лишь на седьмом месяце внутриутробного развития. Всего у зародыша закладывается 12-13 копчиковых и крестцовых позвонков, которые в процессе редукции сращиваются с другими структурами костного скелета, и их число уменьшается до 9-10 (5 крестцовых позвонков и 4-5 копчиковых позвонков). Полное сращение крестцовых позвонков в единый крестец происходит к 17-20 годам, но если процесс нейруляции в стадии эмбрионального развития был нарушен, развиваются различные аномалии и дефекты, одним из которых является люмбализация.
Причины патологии развития позвонков
Дополнительный сегмент сформирован из сегмента, который должен был быть первым позвонком в крестцовом отделе. Такое отделение от крестцового отдела спины может быть полным и неполным. При полном отделении от нижнего отдела появляется, как отдельный анатомический сегмент, и именно в таком случае определяется шестой позвонок поясничного отдела. При неполном характере отделения остается связь между крестцовым отделом. Отделяется лишь определенная часть первого позвонка, при этом подвижность поясничного отдела значительно снижается, с патологическим разрастанием костной ткани в области суставов поясничного отдела.
Появление дополнительного позвоночника в поясничном отделе не имеетнекоторое время клинического значения, т.к. в начале жизни, если это врожденная аномалия, не будет никаких дискомфортных проявлений. Но, учитывая нагрузку, которую принимает поясничный отдел от верхних отделов позвоночника, сформированная мягкая линия изгиба на этом участке является физиологической. А компенсирующее состояние при образовании шестого позвонка формирует усиление бокового искривления оси позвоночника, которое будет уже патологическим и будет вызывать не только болевые ощущения, но и ослабление функции поясничного отдела, в результате может появляться смещение крестца зади.Полное формирование позвоночных структур и адаптивное положение позвонков выступают основой для данного вида аномалии в возрасте 20-25 лет — началом его проявления в виде первоначальных признаков: быстрая утомляемость после нагрузок (физических). Иногда отмечается появление резких болей в поясничном отделе вследствие некоторых условий (падение, поднятии тяжестей), создающих фактор активации клинических форм патологии. Повторная травматизация остистых отростков возобновляет появление болевого синдрома после применения противовоспалительных средств. В результате причины вторичного изменения мягких тканей и нарушения кровообращения в области позвоночника поясничного отдела, появляющихся от увеличенной нагрузки на этот отдел, которые в комплексе с этими изменениями вызывают сдавление корешка нерва отростками последнего поясничного и первого крестцового позвонков. При этом шестой отделенный позвонок от крестцового отдела может давить на сам крестец и формировать седалищный синдром.
Формы проявления люмбализации
| Форма | Седалищная | Поясничая |
| Причина появления | Сдавливается седалищный нерв, в результате иннервируется область ягодицы и нижней конечности | Дополнительно появляющаяся травматизация остистых отростков вызывает торсионное или ротационное смещение анатомического положения позвонков |
| Признаки | Нарушается кожная чувствительность от поясничной области до бедра, с проявлениями болевых ощущений в ягодичных участках и нижних конечностях | Ноющие болевые проявления в области позвоночного столба и поясницы. Отличием от седалищной формы будет прекращение боли после приема препаратов с обезболивающим и снимающим воспаление эффектом |
Дополнительные осложнения при изменении изгиба позвоночника формируют риск раннего развития деформирующего артроза в поясничном отделе.
Последствия
Наличие дополнительного крестцового позвонка вызывает следующие последствия:
- поясница становится менее подвижной, в результате чего движения человека делаются скованными;
- крестец смещается кзади, что сказывается на осанке и приводит к развитию лордоза;
- центр тяжести тела изменяется.
Одним из важнейших следствий люмбализации является синдром «соскальзывания»: когда пациент пытается поднять тяжелый предмет, дополнительный позвонок «соскальзывает», а его отростки давят на крестец и на отходящие от спинного мозга нервы. В результате возникает приступ сильной боли в пояснично-крестцовой области.
Определяем причину боли в пояснице
Для возможного обнаружения врожденного сращения медики пользуются:
- рентгенографией;
- компьютерной томографией.
Благодаря обычному рентгену удастся увидеть, сколько присутствует позвонков, что позволит диагностировать сакрализацию либо люмбализацию. Обе патологии на рентгенограмме выглядят похоже, стало быть, понадобится пересчитать количество позвонков. Также снимок покажет, какая форма сращения имеется – полная или неполная.
Специфика диагностического метода состоит в том, что на рентгенограмме будет видно уменьшение межпозвоночного диска по высоте. Обследование покажет, сузилось ли пространство между поясничным и крестцовым позвонками или оно отсутствует. При помощи рентгена специалист в точности определит, какой у пациента тип сакрализации – истинный или ложный.
При ложном сращении между L5 и S1 видны скопления солей кальция. Рентгенограмма позволит увидеть в этом сегменте промежуток, который в некоторой степени скрыт оссифицированными связками, на снимке просматриваются их тени.
Подсчет позвонков на рентгенограмме изредка не представляется возможным
Таким образом, врачи обращают внимание на анатомические образования рядом с крестцом
Что такое люмбализация и сакрализация позвонков
Новый люмбосакральный позвонок — неоартроз
В поясничном отделе хребта насчитывается пять позвонков L1-L5, которые соединены между собой подвижно за счет межпозвоночных дисков и суставов между поперечными отростками. Крестец состоит из 5 сросшихся позвонков S1-S5, поэтому у взрослого человека он представляет собой единую кость, к которой подвижно присоединяется копчик, представляющий собой рудимент хвоста. Люмбализация и сакрализация позвонков в поясничном и крестцовом отделе хребта – это порок развития, который характеризуется изменением структуры и формы соответствующих компонентов.
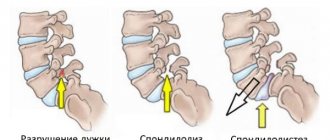
- Люмбализация – вариант порока, характеризующийся тем, что первый позвонок крестца не срастается с остальными. Он подвижен, поэтому считается как «добавочный», «шестой», L6 позвонок поясничного отдела хребта. Появление перехода, нового сустава и подвижного 6 позвонка называется неоартроз. Люмбализация устанавливается, когда насчитывается шесть поясничных позвонков.
- Сакрализация – аномалия развития сопровождается тем, что последний, пятый позвонок поясницы срастается с крестцом. При этом в поясничном отделе насчитывается только 4 подвижных позвонка.
С возрастом происходит сдавливание нерва в поясничном отделе из-за истончения хрящевых дисков, возникает постоянная боль
В большом количестве случаев клинической симптоматики изменений длительный период нет. С течением времени, обычно в возрасте старше 40 лет, переходный люмбосакральный позвонок вызывает сдавливание спинномозговых корешков в области выхода из канала позвоночника. Одновременно изменяется функциональное состояние грудного, грудопоясничного отдела хребта. Вокруг ущемленного корешка развивается воспалительная реакция, вследствие чего появляются следующие симптомы:
- Болевые ощущения в области поясницы и крестца, которые имеют ноющий, тянущий характер. Они обычно усиливаются после физической нагрузки, длительном положении тела человека стоя или сидя.
- Появление резких болей во время бега, смены положения тела, наклонах, выполнении глубокого вдоха или выдоха, которые называются «прострелы» и могут означать резкое сдавливание спинномозгового корешка.
- Нарушение походки. Она становится «шаткой», неустойчивой.
- Появление дискомфорта во время спуска по лестнице, при этом он исчезает во время подъема. Проявление симптома связано с натяжением мышц спины и дополнительным ущемлением спинномозговых корешков.
- Заметное снижение выраженности дискомфорта в положении лежа.
- Иррадиация болевых ощущений в правую или левую ногу, при этом они преимущественно распространяются по задней поверхности.
- Правостороннее или левостороннее онемение кожи в области ягодицы, задней поверхности ноги, которое может распространяться вниз до стопы. Иногда на фоне онемения появляются неприятные ощущения в виде покалывания, жжения.
- Снижение мышечной силы в ноге, которое может иметься слева или справа. Иногда отмечается двухсторонний процесс.
Формы
Выделяют две формы люмбализации:
- полная люмбализация. Первый позвонок крестца полностью теряет связь с остальными позвонками, формируя дополнительную анатомическую структуру. На рентгенологических снимках «отделившийся» от крестца позвонок выглядит как позвонок поясничного отдела позвоночника;
- неполная люмбализация. Частично первый позвонок связан с крестцом. При этой форме люмбализации со временем может быть утрачена подвижность поясничного отдела, что связано с появлением костных разрастаний.
По морфологии отделившегося от крестца позвонка выделяют две формы люмбализации:
- односторонняя. При этом позвонок имеет признаки и первого крестцового, и пятого поясничного;
- двусторонняя. Отделившийся позвонок по форме похож либо на первый крестцовый, либо на пятый поясничный.
Стреляющие боли в пояснично-крестцовом отделе в сочетании с искривлением позвоночника и ограничением подвижности могут сигнализировать о люмбализации s1
Полная, неполная, частичная, односторонняя, двухсторонняя — классификация
https://www.youtube.com/watch?v=OqYeeDEsXRA
В медицине врожденную патологию делят на группы. Различают сакрализацию:
- полную, при которой в полном объеме сливаются структурные элементы сегмента L5-S1;
- частичную – позвонки сращиваются отростками и дужками, из-за чего их подвижность в некоторой степени ограничивается;
- глубокую, для которой характерно проникновение L5 в область крестца без слияния позвонков.
Патология по анатомическому строению бывает истинной и ложной. Разновидности, с учетом степени слияния, причисляют к истинным нарушениям, хотя некоторые врачи глубокую форму считают ложным типом.
Ее обнаруживают, например, у пациентов, вынужденных лечиться от болезни Бехтерева, и у пожилых людей, у которых оссификация связок становится следствием возрастных изменений.Классификация патологии предусматривает наличие еще нескольких видов врожденного состояния позвоночного столба.Врачи выделяют сращение:
- костное;
- хрящевое;
- суставное.
Костная сакрализация характеризуется полным отсутствием межпозвонкового диска. Когда развивается хрящевое сращение, диск в наличии имеется, но лишь в рудиментарном виде. При суставной аномалии уменьшаются размеры диска.
У перечисленных видов форма бывает либо односторонняя, либо двухсторонняя сакрализация.
Люмбализацию подразделяют на такие разновидности, относительно отделенности первого крестцового позвонка:
- полная, при которой S1 не имеет связи с другими позвонками крестцовой области, представляя собою аномалию шестого позвонка в поясничном отделе. На снимках, полученных в процессе исследования больного, четко видно полную люмбализацию;
- неполную, когда S1 отчасти соединяется с поясницей, не утратив связи с крестцовым отделом. Такой вид болезни постепенно начинает ограничивать двигательную активность поясничной области. Это обусловлено образованием костных наростов. У пациента нередко диагностируют спондилез.
Учитывая анатомические характеристики заболевания, люмбализацию делят на:
- двустороннюю – первый позвонок поясничного отдела, является идентичным последнему, либо первому крестцовому;
- односторонняя – S1 может быть схож с первым крестцовым, а с другой стороны – с пятым поясничным позвонком;
Симптоматика
Часто развитие патологии проходит без проявления заметных симптомов, но в сложных случаях возникают следующие признаки заболевания:
- Болевой синдром в области поясницы. Симптомы проявляются у людей, не достигших 30 лет, при всевозможных физических нагрузках позвоночника: при изгибе спины, неудачно выполненном прыжке, поднятии тяжелых предметов. Люмбализация s1 позвоночника проявляется также в болевом дискомфорте в положении стоя и облегчении после принятия положения лежа.
- Появление в поясничном лордозе уплотнения. При пальпации обнаруживаются заметные увеличения отростков позвоночника сбоку. Движения в данной области ограничиваются, а при прощупывании у пациента появляется острая боль.
- В лежачем положении у больного проявляются сильные боли при попытках поднять нижнюю конечность. Такой симптом зачастую характеризуется болями в ягодицах, а связан с пережатием седалищного нерва отростками S1 или L5.
- Патологическое изменение позвоночника может сопровождаться другими заболеваниями: остеохондроз, сколиоз и т. д.
- Часто перед появлением болей чувствуется онемение в области крестца.
- Могут проявляться другие заметные симптомы: нестандартная походка, изменения центра тяжести, смещение оси позвоночника.
Классификация
В зависимости от формы образования и степени отделения от позвонка люмбализация имеет два типа:
- Неполная люмбализация s1 позвонка, приводящая к появлению разрывов отдельных сегментов позвонка, сохраняя при этом связь между верхней частью крестца с остальным позвоночником. Заболевание развивается с появлением болевой симптоматики и частичным обездвиживанием поясничного отдела.
- Полное отделение провоцирует деформационные процессы в верхнем отделе крестца, приводящие к появлению полностью автономного элемента, относящегося к отделу поясницы.
В процессе прогресса заболевания проявляются следующие виды анатомических изменений:
- Одностороннее отделение – разрыв одной стороны сегмента;
- Двухстороннее отделение – полноценное отсоединение позвонка, становящегося схожим с первым позвонок крестца или крайним элементом отдела поясницы.
Важно своевременно выявит развитие патологии, поскольку люмбализация позвонка может привести к началу развития спондилеза – появление костных разрастаний вокруг суставных отростков. Локализация заболевания может быть двух видов:
- Поясничная форма: болевые симптомы проявляются вдоль столба позвоночника и области поясницы. Зачастую боли ноющего характера, избавиться от которых можно простым приемом средств снимающих воспаление: Деклофенак, Найз. При дополнительной травме с такой патологией возникают острые боли – люмбаго. К подобным ощущениям приводит давление остистого отростка L5 и S1 вследствие сдвига с места анатомического положения.
- Седалищная форма отличается распространением боли на ноги и в ягодичную зону. Главной причиной подобного проявления заболевания является пережатие седалищного нерва, выходящего из области малого таза в ягодицы, действуя на ноги. Изредка боль сопровождается изменением чувствительности кожных покровов в области бедра или пояса.
https://youtube.com/watch?v=OqYeeDEsXRA
Редко боль проявляется в пояснице при выполнении прыжка с согнутыми коленями на пятки. В таком положении крестец воздействует на поясничную область. При образовании дополнительного сегмента длина позвоночника увеличивается, уменьшается свободное пространство, вследствие чего возрастает возможность сдавливания корешков нервов мягкими тканями. Появления болевых ощущений заставляет больного ограничивать свои движения вперед-назад и в боковой плоскости. Во многих случаях подобное заболевание не проявляется в виде клинических симптомов, поэтому не требует лечебной терапии.
Чем опасна аномалия позвоночника?
Чем раньше будет выявлено отклонение от нормы, тем меньше вероятность развития серьезных осложнений. Отсутствие неприятных симптомов не является поводом для отказа от лечения люмбализации S1 позвонка.
Игнорирование проблемы может привести к развитию следующих патологий:
- остеохондроз;
- сколиоз;
- кифоз;
- спондилез.
У детей выявить патологическое изменение помогает обязательный медосмотр при поступлении в дошкольное и школьное учреждение. Если в этом возрасте не провести соответствующее лечение, то это спровоцирует прогрессирование и других отклонений на фоне недоразвитости крестцового отдела.
К ним относится:
- смещение крестца назад при поднятии тяжестей;
- ухудшение циркуляции крови в тканях, прилегающих к аномальному сегменту;
- корешковый синдром;
- нарушение оси позвоночника.
Все эти патологические изменения негативно отражаются на осанке человека, тонусе брюшной мышечной ткани и работе органов малого таза.
Лечение патологии
Из-за того, что патология является врожденной, то все лечение будет симптоматическое. То есть направленно на снижение болевых ощущений и неудобств, причиняемых такой деформацией. К сожалению, в настоящее время вылечить такое заболевание невозможно даже путем хирургического вмешательства.
Но все же существуют некоторым способы, которые позволяют сделать протекание патологии менее заметной:
Лечебные упражнения и физкультура. В то время, когда патология не обостренна используют лечебный массаж пояснично-крестцовой зоны и занятие плаванием. Основная задача такой деятельности – устранение мышечных спазмов. Так как они очень часто сопровождают люмбализацию и являются одной из главных причин, по которым возникают ощущения боли;
Нестероидные средства против воспаления. Тут главное помнить, что занятие самолечением может привести к ухудшению самочувствия. Поэтому выбирать препараты, опираясь на опыт знакомых или на интернет не следует. Сходите за консультацией к врачу-ортопеду, который назначит препараты, исходя из ваших индивидуальных особенностей. Такие лекарства помогут снизить ощущения боли и облегчить общее состояние пациента;
Употребление витамина B. Препараты с таким витамином (различные мази, препараты и т.д.) улучшают обращение крови в организме. Такие медикаменты используются для уменьшения количества мышечных спазмов, для улучшения обмена веществ в пояснично-крестцовом отделе позвоночника;
- Блокада местного типа. Сюда входят различные уколы с обезболивающим (обычно применяется новокаин), электрофорез. Все это помогает в значительной степени снизить боли;
- Воздействие на акупунктурные точки. Обычно для этого применяется иглорефлексотерапия. Предупреждает мышечные спазмы, облегчает общее состояние позвоночника, облегчает болевые ощущения. Процедуру запрещено использовать без консультации врача, так как в некоторых случаях такое воздействие может только навредить;
Специальные корсеты и пояс. Рекомендуется использовать такое устройство в момент физических действий (бег, ходьба), в транспорте. Также применяется как профилактика против болевых ощущений;
Санатории. В таких заведениях пациенты проходят полноценный курс лечения, которые включает в себя все аспекты лечения патологии: спортивные занятия, бальнеотерапии и т.д. По мнению многих больных, такой способ является очень эффективным, так как удается на долгое время забыть о болевых ощущениях;
Избегать перегрузок. Запрещено поднимать тяжести, продолжительной статической деятельности. Разрешено заниматься лишь лечебной физкультурой и то, только после консультации с врачом. Для сна желательно выбирать жесткий ортопедический матрас.
Хирургическая операция
Оперативное вмешательство назначается крайне редко, если у пациента острая боль не проходит даже после приема обезболивающих препаратов. Показанием к проведению операции также является нарушенная стабильность позвоночника.
Целью проведения является искусственное сращивание костных сегментов. Для этого позвонки S1 и S2 фиксируются между собой железной пластиной, а при помощи специального корсета обездвиживается пояснично-крестцовый отдел.
При невозможности искусственного сращивания позвонок S1 фиксируется непосредственно к крестцу, а между костными сегментами S1 и S2 устанавливается специальный диск.
Симптомы патологии
Обычно боли в спине при данной патологии появляются в молодом возрасте (20-25 лет). При этом многие пациенты с люмбализацией отмечают, что болевой синдром впервые возник остро, на фоне поднятия тяжестей, падения на выпрямленные ноги, прыжка или бокового прогиба туловища. Выделяют две клинические формы люмбализации: поясничную и седалищную.
При поясничной форме люмбализации пациентов беспокоят ноющие боли в пояснице и вдоль позвоночника. Возможен острый болевой приступ — люмбаго. Боль обычно исчезает после приема противовоспалительных средств (найза, диклофенака). Возобновление болевого синдрома, как правило, связано с дополнительной травматизацией: повышенной нагрузкой, поднятием тяжелого предмета, падением и т. д. Характерным признаком седалищной формы люмбализации является иррадиация боли в область ягодиц и нижние конечности. В некоторых случаях у больных люмбализацией выявляется нарушение кожной чувствительности в области бедра или поясницы. Причиной развития седалищной формы люмбализации является сдавление седалищного нерва.
При осмотре пациентов с люмбализацией выявляется увеличение или уплощение поясничного лордоза. Подвижность позвоночника в боковом и переднезаднем направлении обычно ограничена. При пальпации возникают умеренные или незначительные боли в нижних отделах позвоночника. Максимально болезненная точка определяется сбоку от V поясничного позвонка. Для седалищной формы люмбализации характерен положительный симптом Ласега (усиление боли в области ягодицы и по задней поверхности бедра при попытке поднять выпрямленную ногу в положении лежа на спине). Специфичным признаком люмбализации является боль в области поясницы, возникающая при прыжке на пятки в положении с согнутыми коленями. Кроме того, отмечается усиление боли в положении стоя и уменьшение в положении лежа, а также боль при спуске с лестницы, в то время как подъем не доставляет неприятных ощущений.
Основные причины болей в спине при появлении дополнительного поясничного позвонка:
- Вторичные изменения в мягких тканях;
- Нарушение кровоснабжения в позвоночнике вследствие увеличения нагрузки на позвоночник;
- Ущемление нервного корешка остистым отростком L5 или S1;
- Давление S1 на крестец (формирование седалищного синдрома).
Поясничная форма люмбализации характеризуется появлением болей в пояснице и вдоль позвоночного столба. Чаще всего они имеют ноющий характер и проходят после приема противовоспалительных препаратов (диклофенак, найз).
Острые боли (люмбаго) при данной патологии возникают после дополнительной травмы позвоночника. В такой ситуации остистый отросток S1 или L5 давит на крестец вследствие их смещения относительно анатомического положения (торсия или ротация).
Седалищная форма характеризуется иррадиацией болевого синдрома на ягодичную область и нижние конечности. Возникает из-за сдавления седалищного нерва (выходит в ягодичной области из малого таза и иннервирует нижнюю конечность).
Иногда болевой синдром сочетается с нарушением кожной чувствительности в пояснице или на бедре.
Если существует дополнительный поясничный позвонок, свободное пространство уменьшается, что увеличивает вероятность сдавления нервных корешков мягкими тканями. На фоне боли наблюдается ограничение подвижности позвоночного столба в стороны и в переднезадней плоскости.
Все вышеописанные изменения наблюдаются при выраженной патологии, когда появляется ущемление нервных корешков. В большинстве случаев люмбализация s1 не требует лечения, так как не приводит к каким-либо клиническим симптомам.
Отзывы
Люмбализация S1 позвонка, по отзывам врачей, не представляет опасности для жизни человека. Но патология требует своевременного лечения, что исключит вероятность развития вторичных изменений. Прогноз специалистов как при консервативной терапии, так и при хирургической операции благоприятный.
Но стоит понимать, что на протяжении всей жизни человек должен соблюдать ограничения, связанные с физическими нагрузками. Только внимательное отношение к своему здоровью поможет сохранить полноценную способность передвигаться и вести привычный образ жизни.
Методы лечения
Лечение показано только в тех случаях, когда болезнь сопровождается болевым синдромом или влечет за собой развитие сколиоза. Детям и подросткам в период формирования позвоночника проводят периодические обследования, чтоб вовремя заметить аномалии. Если при наличии дополнительного поясничного позвонка остальные отделы развиваются и функционируют нормально, такие пациенты могут жить в обычном режиме.
Схему терапии подбирает врач исходя из типа люмбализации и сопутствующих осложнений. В основном, все методы направлены на снятие боли и поддержку позвоночного столба в период его формирования:
Можете также прочитать:Диагностика боли в пояснице
- лечебный массаж;
- физиопроцедуры (электрофорез, воздействие ультразвуком);
- специальная физкультура;
- ношение фиксирующего корсета.
Всем больным противопоказаны чрезмерные физические нагрузки, занятия спортом, падения. Рекомендуется спать на жестком матрасе, чтоб не провоцировать подвижность аномального позвонка.
В некоторых случаях проводят операцию по восстановлению последнего крестцового позвонка. Его фиксируют жесткими металлическими конструкциями, а также удаляют патологические наросты с последнего поясничного позвонка. Хирургическое вмешательство необходимо только тогда, когда болевой синдром не удается купировать консервативными методами.
Люмбализация — не повод для ограничения подвижности и активного образа жизни. Пациент восстанавливается как после операции, так и в ходе неинвазивного лечения. Единственное ограничение связано с поднятием тяжелых предметов. Больному придется всю жизнь следить за тем, чтоб не поднимать больше допустимого веса.
Несколько советов
Люмбализация не поддается медикаментозному лечению. И чтобы поддерживать состояние позвоночника и не допустить возникновения осложнений, помимо применения основной терапии, пациенту придется на протяжении всей своей жизни соблюдать несколько правил:
- Спать только на жестких поверхностях. Больным люмбализацией рекомендуется выбирать для сна анатомические матрасы с повышенным уровнем жесткости.
- Не поднимать тяжести. Людям с данной патологией нельзя поднимать предметы, вес которых превышает 3-4 кг. Это нужно учитывать не только в повседневной жизни, но и при выборе профессии. Таким пациентам запрещается работать кладовщиками, грузчиками, строителями и т. д. В случае когда все же возникает необходимость поднять тяжелый предмет с пола, прежде чем это сделать, необходимо сначала присесть и только после этого брать вещь в руки.
- Ограничить физические нагрузки. Нельзя заниматься тяжелыми видами спорта, совершать резкие движения.
При систематическом соблюдении всех этих правил и врачебных рекомендаций, риски возникновения осложнений и нарушения двигательных функций снижаются к минимуму. Как показывает практика, почти 80% больных полностью сохраняют способность к передвижению на протяжении всей своей жизни.
Необходимо понимать, что люмбализация – неопасная патология. При правильном подходе к лечению с ней можно прожить долгие годы. Однако, отсутствие адекватной терапии может привести к развитию других проблем с позвоночником, которые могут привести к инвалидности.
Последние новости
Совсем недавно стартовала уникальная программа Союзного государства помощи детям с патологиями и деформацией позвоночника, разработанная ведущими специалистами в области вертебрологии из России и Беларуси.
Сегодня эти планы воплотились на практике, подарив первым маленьким пациентам здоровое будущее, без болей и ограничений.
В выпуске новостей телеканала Диёр 24 вышел репортаж из Наманганской области республики Узбекистан о визите в областную больницу врачей-травматологов из НИИ Травматологии и ортопедии, г. Ташкент, и профессора С.В. Виссарионова из НИИ детской ортопедии, г. Санкт-Петербург.
г. Пушкин (пригород г. Санкт- Петербурга), Парковая улица 64-68, ФГУ «НИДОИ им. Г.И.Турнера»
источник
Виды аномалий
Синдром Клиппеля-Фейля
Синдром короткой шеи или синдром Клиппеля-Фейля заключается в конкресценции (сращении) шейных позвонков. Иногда между собой сращиваются не только шейные, но и верхние грудные позвонки. Аномалия проявляется выраженным укорочением шеи, снижением границы роста волос, ограничением движений при поворотах головы в сторону, «гордой посадкой головы» (голова слегка отклоняется кзади). В некоторых случаях у пациентов с синдромом Клиппеля-Фейля имеются выраженные кожные складки от ушей до плеч.
Синдром короткой шеи диагностируется на основании симптоматики и данных рентгенографии шейного отдела, нередко сочетается с другими аномалиями развития позвоночника (шейные ребра, Spina bifida), сердечно-сосудистой и нервной системы. Неврологические симптомы могут отсутствовать. В некоторых случаях возможно сдавление корешков, сопровождающееся нарушением чувствительности, снижением силы рук или парезами.
Синдром шейных ребер
Как правило, протекает бессимптомно, выявляется случайно при проведении рентгенологического исследования. Иногда симптоматика, характерная для шейного ребра, появляется после перенесенной инфекции, травмы или переохлаждения. Пациентов могут беспокоить боли, слабость в мышцах рук, сопровождающиеся нарушением нормального тонуса сосудов и питания кожи (потливость, холодная, бледная, синюшная кожа).
Расщепление позвонков
Самая распространенная аномалия развития позвоночного столба. В большинстве случаев расщепление позвоночника (Spina bifida) обусловлено незаращением дужек V поясничного или I крестцового позвонка. Незаращение дужек других позвонков и расщепление тела позвонка выявляются реже.
Закрытый вариант патологии встречается чаще. Может протекать бессимптомно или сопровождаться умеренными болями в области поясницы и крестца. При развитии рубцовых изменений в области корешков появляются расстройства чувствительности и парезы по ходу иннервации сдавленного нерва. Нарушается регуляция тонуса сосудов и питание кожи, обуславливающие развитие отеков и появление язв.
Открытое расщепление наблюдается реже. Страдает 1 из 1000-1500 новорожденных. Патология относится к категории тяжелых аномалий, сопровождается другими врожденными дефектами (дисплазия спинного мозга, нарушение развития корешков и оболочек спинного мозга). Особенно неблагоприятным вариантом является порок, при котором расщепляются не только позвонки, но и спинной мозг. Через расщепление позвонка наружу выпячиваются оболочки и вещество спинного мозга.
В области спины новорожденного на уровне расщепления имеется грыжевое выпячивание, не покрытое мышцами и кожей. В состав грыжевого мешка могут входить только оболочки спинного мозга (менингоцеле) или оболочки и вещество спинного мозга (менингомиелоцеле). При тяжелых грыжах спинного мозга выявляются нарушения чувствительности, трофические расстройства, нарушения двигательных и тазовых функций. Диагностика расщепления позвонков осуществляется при помощи КТ позвоночника. Для визуализации мягкотканных структур (спинной мозг, связки, межпозвоночные диски) проводится МРТ.
Люмбализация и сакрализация
Сращение крестца с V поясничным позвонком и отделение I крестцового позвонка от крестца может протекать бессимптомно. При сдавлении корешков развиваются нарушения чувствительности, парезы и трофические расстройства в области иннервации.
Клиновидные позвонки
Распространенная аномалия развития позвоночника. В отличие от обычных позвонков, клиновидные позвонки (полупозвонки) состоят из полутела и полудуги с остистым отростком. Могут встречаться во всех отделах позвоночника. Являются одной из причин развития сколиоза.
Диагностика
Для постановки диагноза необходимо пройти ряд обследований:
- внешний осмотр. Врачу необходимо определить, имеется ли в области поясницы лордоз, сопутствующий люмбализации. Также важно определить, имеются ли ограничения движений в поясничной области;
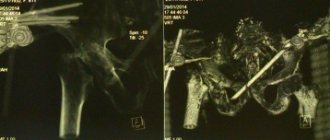
- рентгенологическое исследование. Этот метод является наиболее точным. Для постановки диагноза необходимо сделать снимок в двух проекциях;
- СКТ, МРТ. Эти методы требуются для выявления поражения мягких тканей, окружающих позвоночный столб.
[node:field_similarlink]
Эффективные методы лечения
Поскольку люмбализация S1 является врождённым заболеванием, то терапия основывается на устранении симптоматики, повлиять на недуг другими способами пока невозможно. Патологический процесс неизлечим, оперативное вмешательство показано только при запущенных стадиях болезни, когда пациента мучают острые приступы боли, ограничивается подвижность поясничного отдела.
К основным методикам лечения люмбализации S1 относят:
- проведение лечебной гимнастики. Манипуляции позволяют укрепить мышечный корсет, увеличить амплитуду движений, уменьшить выраженность болевого синдрома;
- массаж, иглоукалывание. Процедуры запускают кровообращение, обменные процессы, снижают дискомфорт, положительно влияют на самочувствие пациента;
- приём НПВС, миорелаксантов, витамин группы В. Конкретные лекарственные продукты выбирает врач, учитывая клиническую картину, выраженность неприятных ощущений.
Самостоятельная терапия может привести к усугублению ситуации, поэтому обратитесь к доктору и начните правильное лечение.
Диета при люмбализации
Диета при ревматизме
- Эффективность: лечебный эффект через 2-6 месяцев
- Сроки: 2-6 месяцев
- Стоимость продуктов: 1800-1900 руб. в неделю
Существуют подходы в диетологии, направленные на поддержания здоровья позвоночника. К основным рекомендациям относится:
- регулярное потребление белого мяса;
- обогащение рациона сырыми семенами и ростками проросших зерен пшеницы;
- восполнение потребностей организма, преимущественно употребление молокопродуктов, злаков, овощей, сухофруктов и свежих их аналогов;
- запрет на кофеин, синтетические и продукты быстрого приготовления;
- сдерживание веса путем ограничения простых углеводов.
Как распознать аномалии суставного тропизма?
Такая врожденная аномалия в основном встречается на уровне V поясничного (L5) и I крестцового (S1) позвонка. Редкими случаями является патология с локализацией в III и IV (L3, L4) IV и V (L4 и L5) позвонках поясничного отдела позвоночного столба. Аномалия тропизма характеризуется неправильной ориентацией позвонков согласно оси, например на уровне пресакрального сочленения — один из них располагается не сагиттально, как другие, а вертикально. Ей сопутствуют следующие деформации в строении:
- Клиноподобный отросток. Возникает в результате недоразвития.
- Образование у передневерхнего угла на краю тела треугольной формы, именуемый персистирующим апофисом.
- Неодинаковая длина суставных отростков позвонков.
- Агенезия.
- Незаращением дужек позвонка.
- Не слияние тел (характерно для грудного отдела).
- Незаращение дужек с обеих сторон, спондилез (встречается в пояснице).
Межпозвоночные сочленения, которые и так неправильно выстроены, служат мишенью для воспалений, развития дистрофий. Им свойственны дегенеративные изменения дугоотросчатых суставов. Возникновение сильных болей и снижение сухожильных рефлексов основывается на том, что корешки спинного мозга сдавливаются осификованными и рубцовыми тканями. Мышцы поясницы напряжены, что также усугубляет состояние. Человеку больно совершать наклоны и повороты. Сидячая работа создает дискомфорт. Наличие травм в анамнезе, неподвижный образ жизни способствуют прогрессированию патологических симптомов. Нередко болевой синдром может возникнуть после переохлаждения. Болеть появляется в следующих местах:
- паравертебральные точки;
- область позвонка;
- при наклоне спины вперед;
- локализация остистых отростков.
Инструментальная диагностика
Дифференциацию тропизма проводят с переломами, отрывами костных и хрящевых разрастаний, кальцификацией связки. В постановке точного диагноза главную роль играют:
- рентгенография (показывает асимметрию позвонков);
- спиральная компьютерная томография;
- МРТ.
Почему появляется дополнительный позвонок в поясничном отделе?
Дополнительный позвонок – это всегда патология, отрицательно влияющая на конфигурацию и функциональность всего опорно-двигательного аппарата. Его присутствие приводит к деформации крупных суставов нижних конечностей, влечет за собой изменение осанки, смещение условного центра тяжести человеческого тела и ряд других патологических изменений
Очень важно своевременно выявлять дополнительный поясничный позвонок и проводить полноценную реабилитацию с целью уменьшить риск дегенерации и дистрофии хрящевой ткани межпозвоночных дисков и крупных суставов нижних конечностей
Важно понимать, почему появляются подобная аномалия и как можно проводить эффективную профилактику данной ортопедической проблемы. Согласно данным, полученным в ходе последних медицинских исследований, считается, что потенциальными причинами люмбализации являются следующие патогенные факторы:
- аномалии внутриутробного развития, спровоцированные зрелым возрастом будущей матери, употреблением ей в период вынашивания ребенка крепких спиртных напитков;
- компенсаторная реакция в ответ на развитие деформации позвоночника в грудном отделе (напрмиер, при сколиозе);
- дегенеративные дистрофические дорсопатии, при которых происходит рефлекторное перенапряжение мышечного каркаса спины;
- ведение малоподвижного образа жизни;
- преимущественно сидячая работ;
- атония мышечного каркаса спины;
- развитие патологий позвоночника (анкилозирующий спондилит, спондилоартроз, протрузии и грыжи);
- избыточная масса тела;
- системные патологии, при которых происходит воспаление и разрушение хрящевых и соединительных тканей в опорно-двигательном аппарате человека;
- дисплазии и фибродисплазии хрящевой ткани;
- неправильная постановка стопы;
- дегенерация крупных суставов нижних конечностей;
- синдром короткой ноги.
Дополнительный позвонок в поясничном отделе может сформироваться после перенесенной травмы спины. Ушибы, растяжения, разрывы сухожильной и связочной ткани приводят к повышенной лабильности первого крестцового позвонка. Частичная деформация хрящевой ткани его межпозвоночного диска также влечет за собой аномалию процессе сращивания с крестцом.
У спортсменов люмбализация крестцового позвонка является пределом физиологической нормы. Особенно, если род профессиональных занятий связан с необходимостью развивать избыточную гибкость позвоночного столба.
Анатомические особенности
Крестец – последний соединяющий элемент позвоночника с тазом, претерпевающий на себе большие нагрузки каждый день. Все позвонки крестца в стандартном состоянии не двигаются, и связанны между собой специальной соединительной тканью: синдесмозами, по структуре схожими с межпозвоночными дисками, но отличающимися более прочным составом. Особое строение данного отдела дает возможность поддерживать последующие элементы позвоночника.
Люмбализация это появление отдельной части крестца в ходе развития позвоночника при несрастании верхней части крестцового позвоночника с соседними частями.
Длина отдела поясницы увеличивается, что при поднятии тяжелых вещей приводит к сдвигу новообразовавшейся части позвоночника. Люмбализация изменяет строение позвоночника, вызывая болевые ощущения и провоцируя появление сколиоза.