Опубликовано: 07.07.2021 11:15:00 Обновлено: 07.07.2021
Тромбоз – полная или частичная закупорка просвета сосуда пристеночным или подвижным тромбом. Тромб – это плотный сгусток крови, появляющийся вследствие изменения ее текучести. В норме тромбообразование – защитный механизм. Повреждение сосудистой стенки влечет замедление кровотока, накапливание тромбоцитов вокруг повреждения. Тромб буквально «штопает» стенку сосуда.
Классические причины тромбообразования описываются триадой Вихрова: повреждение сосудистой стенки, замедление кровотока и изменение свойств крови [3]. Некоторые тромбы (их называют эмболами) способны передвигаться до более узких участков сосуда, которые и закупоривает полностью или частично. Ежегодно около 25 млн человек погибают от тромбозов, еще больше сталкиваются с нарушениями трофики, вызванными тромбами [3].
Типы сосудистых тромбозов
Наиболее распространены тромбозы нижних конечностей, однако наибольшую опасность представляют собой тромбоэмболия легочной артерии – ТЭЛА – и синдром диссеминированной внутрисосудистой свертываемости – ДВС-синдром.
Тромбоз артерий развивается при закупорке ее просвета тромбом или эмболом. Клинические признаки определяются местом, где произошла такая закупорка, органом или тканью, плохо снабжающемуся кровью или не снабжающемуся ею вовсе. Если закупорка с нарушением проходимости сосуда происходит медленно, открываются «запасные», коллатеральные, сосуды, что смягчает клинические симптомы артериального тромбоза [3]. Тромбозы артерий чаще возникают у мужчин среднего и пожилого возрастов [7].
Тромбоз вен различается в зависимости от локализации поражения на тромбоз глубоких или поверхностных вен и тромбоэмболию легочной артерии. Среди всех сердечно-сосудистых патологий венозные тромбозы по частоте встречаемости занимают третье место, уступая лишь ИБС и атеросклерозам. Третье место в структуре причин смертности занимает ТЭЛА. Начиная с 40 лет, риск развития венозных тромбозов увеличивается вдвое каждые 10 лет [5].
Описывают два варианта поражения вен нижних конечностей: флеботромбоз (первичный тромбоз, тромб непрочно фиксирован) и тромбофлебит (вторичный тромбоз на фоне воспаления стенки сосуда, тромб фиксирован прочно) [6]. Тромбофлебиты чаще ассоциируются с тромбозом вен поверхностных [2]. Чем более крупная вена пострадала от тромбоза, тем ярче его клинические проявления. Окружающие ткани сдавливаются застоем крови, так как к месту окклюзии кровь пребывает, а по направлению к сердцу не движется. Венозные тромбы склонны отрываться и разноситься с током крови (тромбоэмболы). При их попадании в жизненно важные органы развиваются жизнеугрожающие состояния [3].
Что такое реактивный полиартрит?
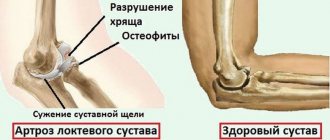
Полиартрит с реактивным развитием – это воспалительный процесс синовиальной оболочки сустава, с увеличением количества синовиальной жидкости, ухудшением ее качественного состава, образованием серозного выпота, иногда гнойного. Чаще всего у мужчин развивается полиартрит коленного сустава.
В начале болезни очаг развивается в суставе колена, начальное поражение синовиальной полости наблюдается у 7-10% больных. При интенсивном инфицировании экссудат быстро становится гнойным и является реактивным ответом организма, спровоцированного специфическим патологическим процессом в суставе. В некоторых запущенных случаях после кратковременного экссудативного периода образуются гранулемы, которые впоследствии разрушают сустав.
Очень часто в медицинской практике встречается такое заболевание, как полиартрит реактивный
В конечном итоге происходит деформация пораженного сустава, наблюдаются подвывихи, контрактуры и анкилозы (неподвижность) в неправильном положении конечностей.
У женщин наиболее часто развивается полиартрит пальцев рук, при отсутствии лечения осложняющийся наступлением оссификации с образованием костной мозоли вокруг очага деструкции.
Факторы риска образования тромбозов
Внутренние:
- артериальная гипертензия [7];
- беременность, роды, послеродовый период [3];
- биохимические изменения крови [2,3,5,7];
- васкулиты [2];
- возраст старше 40 лет [5];
- врожденные тромбофилии, тромбозы, варикоз вен нижних конечностей [3,5];
- застойная сердечная недостаточность [5, 6];
- злокачественные новообразования, радиотерапия и химиотерапия [3];
- инсульты [3, 6];
- миелопролиферации [2, 5, 7];
- нефротический синдром и почечная недостаточность [5, 6, 7];
- ожирение (ИМТ более 30) [3];
- инфаркт миокарда [6];
- сахарный диабет [6, 7];
- системная красная волчанка [2];
- хронические пульмонологические заболевания [3];
- энтероколиты [5].
Внешние:
- героиновая наркомания [2];
- гормональная терапия [3,5];
- дегидратация при рвоте, поносе, повышенном потоотделении, прямом недостатке жидкости [6];
- иммобилизация [3];
- поездки на самолете, автобусе или в сидячем вагоне [3];
- инфекционные заболевания, в том числе COVID-19 [1, 3, 5, 9];
- катетеризация центральных и периферических вен [2, 5];
- курение [6, 7];
- малоподвижный образ жизни [3];
- операции [3];
- переломы крупных костей, иные травмы [3];
- прием оральных контрацептивов [5];
- прием Диазепама, Амиодарона, Ванкомицина [2];
- склеротерапия и термоабляция [2];
- состояние после эндопротезирования суставов [3];
- удержание неудобной позы [3].
Полиартрит при различных заболеваниях
Этот недуг может быть вторичной формой инфекционных заболеваний, нарушений иммунной и эндокринной систем. Так, при наличии инфекционных и вирусных заболеваний инфекция проникает в суставную полость с потоком крови или лимфы. На этом фоне развивается полиартрит гнойный, с образованием серозно-фиброзного выпота, и впоследствии гноя. Ревматоидное течение болезни наблюдается при нарушениях работы иммунитета и характеризуется артралгиями и острыми серозными воспалениями суставов.
Нередко причиной поражения суставов является синдром Рейтера
При подагре болезнь прогрессирует вследствие образования кристаллов солей мочевой кислоты на суставных поверхностях. При псориазе воспалительный очаг провоцируется изменениями структуры костной ткани и составом синовиальной жидкости. Гораздо реже в результате ранения сустава или перехода инфекции из близлежащего очага воспаления встречаются метастатические гнойные полиартриты.
Клиника тромбоза
Симптомы тромбоза могут быть общими независимо от локализации или специфичными. Общие симптомы включают боль при движении и в покое, ограничение подвижности и снижение функционирования пострадавшего органа или ткани.
Симптомы нарушения артериальной проходимости (острого тромбоза, или постепенного нарушения проходимости сосуда):
- асимметрия АД при измерении на обеих руках [7];
- бледность кожи, переходящая в синюшность [7];
- боль в покое по ночам [7];
- боль при движении в бедре, ягодице, голени, стопе, стреляющая или ноющая [7];
- нарушения сна [7];
- онемение, похолодание конечности [7];
- отсутствие периферической пульсации [7];
- омертвение (некроз) пострадавших тканей, трофические язвы, гангрена [7];
- перемежающаяся хромота [7].
Симптомы венозного тромбоза:
- боль [6];
- отеки, мягкие и асимметричные [6];
- посинение кожных покровов (цианоз кожи) [6];
- повышение температуры кожи конечностей [6];
- повышенная чувствительность и уплотнение в проекции поверхностных вен [2];
- поствоспалительная гиперпигментация [2];
- расширенные подкожные вены [6];
- эритема [2].
Иногда единственным симптомом венозного тромбоза является ТЭЛА [6].
Лечение полиартрита
В зависимости от причин, послуживших толчком к развитию болезни, лечение полиартрита суставов может быть следующим:
- Консервативным. С использованием НПВП, купирующих воспалительный процесс и уменьшающие боль, особенно ночью. Антигистаминных препаратов (противоаллергических). Антибактериальных препаратов. Кортикостероидов – стероидных гормонов в виде внутрисуставных инъекций в острый период, для экстренного торможения развития очага воспаления и снижения боли. Миорелаксантов, снижающих мышечную нагрузку. Сосудорасширяющих средств, с целью улучшения крово- и лимфотока. Противоревматических и снижающих концентрацию мочевой кислоты при подагре.
- Хирургическим. При гнойном выпоте показана пункция сустава с отсасыванием гноя и внутрисуставным введением антибиотиков.
- Нефармакологическим — ЛФК, физиотерапия, криотерапия, магнитотерапия, грязелечение.
- Альтернативным – гирудотерапия (лечение с использованием медицинских пиявок), апитерапия (лечение укусами пчел).
- Народным – растирки, настойки, компрессы, мази, ванны и отвары, приготовленные на основе растительного и животного сырья.
Основная задача лечения — уничтожение патогенных микроорганизмов, вызвавших основное заболевание
Следует учитывать, что болезнь чаще всего поражает лиц трудоспособного возраста, здоровых ранее. Степень и тяжесть заболевания варьируется от незначительного проявления боли, до потери трудоспособности и инвалидизации. При нарушении в работе органов зрения на фоне полиартрита, требуется обязательная консультация офтальмолога. Рекомендуется проконсультироваться с невропатологом, ревматологом, иммунологом, гастроэнтерологом и кардиологом.
Диагностика тромбоза
Первичная диагностика основана на подробном анамнезе и антропометрии (окружность голени или бедра). Используются шкалы Уэллса для диагностики острого тромбоза и диагностики ТЭЛА [8,9].
Инструментальная диагностика включает компрессионное или дуплексное сканирование вен, допплерографию с компрессией вен, импедансную плетизмографию, пульмоноангиографию, рентгеноконтрастную или МРТ-флебографию [6,9], КТ и МРТ-ангиографию [7,9].
Для диагностики артериальных тромбозов применяют физические тесты (тест 6-минутной ходьбы, тредмил тест), определение пульсации поверхностно расположенных артерий (артерии тыла стопы), дуплексное сканирование артерий конечностей, ангиографию (рентгеновский снимок сосуда, заполненного рентгенконтрастным веществом) и измерение транскутанного напряжения кислорода [7].
Анализы при тромбозе
Значительную роль в своевременной диагностике тромбозов играют лабораторные показатели. Так, методические рекомендации по ведению пациентов с новой коронавирусной инфекцией предусматривают стратификацию риска коагулопатии у пациентов с СOVID-19 на основе простых лабораторных тестов: D-димер, протромбиновое время, количество тромбоцитов, уровень фибриногена [1,9].
Клинический анализ крови позволяет выявить воспаление. Он же определяет уровень тромбоцитов, то есть самого субстрата тромбоза.
Дополнительно об уровне воспаления в крови и риске тромбоза свидетельствует повышенный уровень С-реактивного белка.
Биохимический анализ в первую очередь демонстрирует уровень глюкозы крови. По ней можно судить о наличии диабета, одного из серьезнейших факторов риска тромбозов.
Также биохимический анализ способен определить уровень протеина С, что также характеризует выраженность риска тромбоза.
Повышенный уровень гомоцистеина в крови также является доказанным на сегодняшний день риском тромбозов, приводящим к невынашиванию беременности и сердечно-сосудистым событиям (инфарктам и инсультам).
D-димер – лабораторный маркер фибринообразования [8]. Он же говорит о наличии воспаления, как и С-реактивный протеин. Уровень D-димера является контрольным показателем COVID-19 и его осложнений, в том числе связанных с тромбозами.
Можно сдать анализы по комплексной программе «Тромбоз», включающей определение уровней Антитромбин-III, D-димера и генетических факторов кардиологических заболеваний и уровень тромбоцитов. Эта программа позволяет определить факт свершившегося тромбоза где-то в организме, а также определить генетическую предрасположенность к нему. Такую программу, как и прочие анализы, предлагает сеть клиник СИТИЛАБ.
Дополнительное определение уровня гомоцистеина, С-реактивного белка поможет определить биохимический риск тромбоза.
Народное или традиционное лечение?
Ввиду возможного возникновения побочных эффектов при использовании медикаментозных средств со стороны желудочно-кишечного тракта, на начальных стадиях болезни целесообразно использовать средства народной медицины. В дальнейшем при прогрессировании недуга без медикаментозного лечения не обойтись. В запущенных тяжелых случаях необходимо хирургическое вмешательство. Максимального терапевтического эффекта можно достичь при комплексном использовании всех доступных средств.
Реактивный полиартрит стремительно развивается и при отсутствии терапии приводит к снижению двигательной способности и иногда к инвалидности.
Лечение и профилактика тромбозов
Лечение тромбоза включает антикоагулянтную и антиагрегантную, тромболитическую терапию, установку кава-фильтра нижней полой вены, хирургическое удаление тромба [5]. Необходимо иметь в виду осложнения антикоагулянтной терапии: большое кровотечение, гепарин-индуцируемую тромбоцитопению и варфарин-индуцируемый некроз кожи [5]. Для снижения риска продолжения тромбообразования применяют НПВС [2]. С целью вторичной профилактики назначают небольшие дозы гепарина.
Также назначают немедикаментозные методы лечения – эластичное бинтование, компрессионный трикотаж, локальную гипотермию и ЛФК [2, 4].
Профилактика тромбоза включает ряд мероприятий, применяемых в ситуациях повышенного риска тромбообразования.
Первичная профилактика атеротромбоза:
- систематические физические нагрузки в виде ходьбы или утренней гимнастики;
- контроль АД, поддержание рабочего артериального давления ниже 140/90 мм ртутного столба;
- контроль уровня сахара крови (менее 6 Ммоль/л), раннее выявление и лечение сахарного диабета;
- снижение веса, индекс массы тела менее 25 кг на м2;
- диета с ограниченным содержанием холестерина и жиров высокой плотности (общий холестерин менее 5 Ммоль/л), фрукты и овощи;
- отказ от курения [3,7].
Первичная профилактика тромбоза вен:
- компрессионное белье;
- бинтование эластичными бинтами;
- обильное питье, особенно после операции;
- регулярные физические упражнения, ходьба, особенно при путешествиях;
- запрет приема алкоголя и снотворного в большой дозе;
- запрет использования сдавливающей обуви и одежды [2,5,6].
Иногда, на периоды особого риска, назначают антикоагулянты за несколько дней до перелета. Аспирин принимать в таких случаях не имеет смысла [5].
Причины, предрасполагающие факторы и механизм развития
Этиология развития полиартрита многообразна. Аллергические реактивные артриты встречаются в семьях лиц, страдающих аллергией, а при сывороточной болезни – как один из симптомов этого заболевания. Реактивное развитие они получают после приема определенной пищи и иногда сопровождаются крапивницей или отеком Квинке.
Инфекционный реактивный полиартрит, причины возникновения и развития имеет другие.
Зачастую оно вызвано присутствием в синовиальной полости причинных патогенных микроорганизмов или продуктов их жизнедеятельности:
- Хламидии, Микоплазма, Уреаплазма, Гонорея (инфекции мочеполовой системы).
- Эшерихия коли, Сальмонелла, Иерсиния (инфекции желудочно-кишечного тракта).
- Стрептококк, Хламидии, Палочка Коха (микроорганизмы, развивающиеся в дыхательных путях).
- Другие неспецифические инфекции – Корь, Краснуха, Паротит.
Однако наличия инфекции не всегда достаточно для иммунного ответа и развития болезни. Провокаторами в этом случае могут стать:
В большинстве случаев полиартрит развивается через 2-3 недели с момента начала основного заболевания
- травматизм;
- повышенная стрессовая нагрузка;
- чрезмерная механическая и физическая нагрузка;
- резкое переохлаждение организма;
- наследственная предрасположенность;
- нарушения работы иммунной системы;
- изменения функционирования эндокринной системы.
Под воздействием этих факторов активизируется выработка иммунной системой антител, направленных на борьбу с чужеродными антигенами. Такие процессы способны запустить развитие воспалительного очага в качестве ответной реакции.
Список литературы
- Согласованная позиция экспертов Евразийской ассоциации терапевтов по некоторым новым механизмам патогенеза COVID-19: фокус на гемостаз, вопросы гемотрансфузии и систему транспорта газов крови / Г.П.Арутюнов, Н.А.Козиолова, Е.И.Тарловская, А.Г. Арутюнов, Н.Ю Григорьева и др.// Кардиология. 2020;60(6). DOI: 10.18087/cardio.2020.5.n1132.
- Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения/ В.Ю.Богачев, Б.В. Болдин, О.В. Дженина, В.Н. Лобанов//Стационарозамещающие технологии: Амбулаторная хирургия. 2016.- 3-4 (63-64)- С.16-23.
- Современные проблемы тромбозов артерий и вен/ И.Н.Бокарев, Л.В.Попова//Практическая медицина, 2014. — №6 (82) –С13-17.
- Лечение тромбофлебита. Актуальные рекомендации и клиническая практика/ П. Ф. Кравцов, К.В. Мазайшвили, С.М. Маркин, Х.М. Кургинян // Тромбоз, гемостаз и реология,2020 №2 – С 68-72.
- Венозные тромбозы: современное лечение/ П.С.Лагута // Атеротромбоз,2015 -№2- С.7-16.
- Тромбоз глубоких вен нижних конечностей / А.К. Лебедев, О.Ю. Кузнецова // Российский семейный врач, 2015.
- Национальные рекомендации по диагностике и лечению заболеваний артерий нижних конечностей, Ассоциация сердечно-сосудистых хирургов России, Российское общество ангиологов и сосудистых хирургов, Российское общество хирургов, Российское кардиологическое общество, Российская ассоциация эндокринологов, М, 2021.
- Диагностика и фармакотерапия острых венозных тромбозов / Н. В.Стуров, Г.Н.Кобыляну// Трудный пациент,2013., №12.,Т.11. –С.19-22.
- Принципы ведения пациентов с венозной тромбоэмболией в период пандемии COVID-19// В.Я.Хрыщанович // Новости хирургии, 2021.- т28 №3 – С329-338.
Автор:
Бактышев Алексей Ильич, Врач общей практики (семейный врач), врач ультразвуковой диагностики, главный врач