Бурсит локтевого сустава
– это воспалительный процесс асептического или инфекционного типа. Клиническая картина диагностированных случаев свидетельствует о возможности протекания болезни как в острой, так и в подострой или хронической форме.
Наиболее ярким симптомом наличия патологического процесса является локальное уплотнение, приходящееся на область сочленения верхней конечности. Хроническая форма предполагает систематичные боли (незначительные или умеренные).
Диагностика реализуется с учетом клинических проявлений, степени интенсивности болевого синдрома, а также результатов инструментальных методой исследования.
Что такое бурсит локтевого сустава?
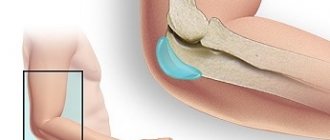
Рассматриваемый недуг – это один из наиболее распространенных видов воспаления сочленения и накоплением внутри его полости серозного или гнойного экссудата (выпота).
Развитие большинства диагностированных случаев спровоцировано перегрузками и многочисленными микротравмами локтя. Среди пациентов встречаются спортсмены, люди, работающие в условиях повышенной сложности (тяжелый труд), а также те, кто в связи с какими-либо особенностями часто опирается локтями о стол.
В группу риска входят люди различного возраста, в большей степени мужчины молодого и среднего возраста.
План лечения определяется в индивидуальном порядке с учетом степени интенсивности проявления признаков, а также вида болезни и клинической картины конкретного пациента.
Причины эпикондилита
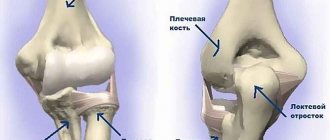
В нижней части плечевой кости расположены два крупных выступа – надмыщелки. Они служат точками крепления сухожилий, ответственных за движение кисти. При этом к наружному надмыщелку крепятся сухожилия мышц разгибателей кисти, а к внутреннему – мышц, сгибающих кисть. Сниженная эластичность или сила мышц предплечья, повторяющиеся неестественные движения, прямые травмы повреждают сухожилия и надкостницу надмыщелков. Эпикондилит, или воспаление надмыщелка, возникает как острое состояние, но во многих случаях становится хронической проблемой.
Перегрузка разгибателей кисти ведет к латеральному, или наружному эпикондилиту. Такая форма патологии называется «локтем теннисиста», так как часто встречается у любителей большого тенниса. «Локоть гольфиста», или медиальный эпикондилит, поражает офисных работников при использовании неудобной клавиатуры или мыши. При этом в большей степени страдают сгибатели кисти и пальцев, крепящиеся к внутреннему надмыщелку.
Патологическая анатомия болезни
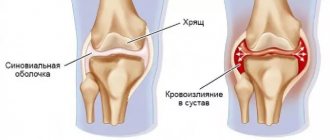
В качестве причины обострения симптоматической картины и необходимости лечебного комплекса выступает воспаление бурсы.
Бурса – это образование щелевого типа, расположенное относительно близко от выступающих костных участков, внутри которого располагается относительно небольшое количество жидкости.
Ключевая функция бурсы – амортизация и защита околосуставных тканей от излишнего давления или чрезмерного трения.
При систематических микротравмах, а также повышенном давлении внутри сочленения, может возникнуть асептическое воспаление, следствием которого станет активное выделение жидкости оболочкой бурсы. В зависимости от количества выработанной жидкости проявляется локальная припухлость, вызванная выпячиванием наполненной полости.
Как выполняется процедура?
В большинстве случаев пораженный сустав обезболивают с использованием местной анестезии, и нет необходимости вводить пациента в медикаментозный сон. Если врач определяет, что из пораженного сустава требуется дренаж, делается небольшой разрез и открывается бурса. Маленькую трубочку вставляют и держат в бурсе в течение нескольких дней для удаления жидкости. Для предотвращения инфекции также назначают одновременно антибиотикотерапию.
В тех случаях, когда слив жидкости не обеспечивает облегчения, врач может решить полностью удалить бурсу. Это особенно важно, если движение сильно ограничено, и пациент испытывает изнурительную боль.
Хирург в этом случае делает надрез и удаляет утолщенную бурсу. Однако есть несколько случаев, когда хирург решает удалить только часть бурсы и оставить небольшую порцию неповрежденной для поддержания смазывания и уменьшения трения. Если это так, есть вероятность, что бурса вернется к нормальному размеру. Затем разрез закрывают швами. Модифицированная версия, называемая артроскопической бурсэктомией, проводится пациентам, у которых диагностировано воспаление бурсы в тазобедренном суставе.
Хирург делает надрез в области тазобедренного сустава и вставляет небольшую камеру, чтобы направлять свои инструменты к бурсе. Затем используются специальные хирургические инструменты для слива избыточной жидкости. В некоторых случаях выполняется полное вырезание бурсы из окружающих мышц и тканей. Затем разрез закрывается.
Классификация
Специалисты, занимающиеся диагностикой и лечением бурсита локтевого сустава, сформировали классификацию, позволяющую подобрать наиболее эффективный план лечения. Рассмотрим виды воспаления сустава руки по различным критериям более детально.
По месту локализации патологического процесса выделяют бурситы:
- подкожные локтевые;
- лучелоктевые;
- межкостные.
В зависимости от особенностей течения недуга различают три формы:
- острая;
- подострая;
- хроническая.
Вид недуга также определяется и характером воспалительной жидкости. Так, выделяют воспаления:
- серозные;
- геморрагические;
- фибринозные;
- гнойные.
И в качестве последнего критерия классификации определяется вид патогенных микроорганизмов, по которым выделяют две группы инфицированных воспалений локтя:
- неспецифические (вызваны стафилококком или стрептококком);
- специфические (вызваны бледной спирохетой, микробактериями туберкулеза, а также гонококками и пр. возбудителями).
Наиболее сложным в лечении является гнойный бурсит локтевого сустава, при котором тяжело избежать оперативного вмешательства.
Выводы
- При выборе метода народного лечения бурсита нужно консультироваться с врачом.
- Домашние способы терапии будут особенно эффективны, если их совмещать с традиционными препаратами.
- Наиболее результативными способами лечения являются компрессы, обвертывания и ванночки.
- Нельзя использовать согревающие процедуры при наличии гноя в синовиальной сумке, сильного отека мягких тканей.
- Для усиления эффекта во время лечения желательно скорректировать рацион питания, включив как можно больше продуктов, богатых кальцием и витамином D.
Причины бурсита локтевого сустава
Как и любое другое патологическое состояние человеческого организма, рассматриваемый недуг провоцируется различными по типу причинами.
В качестве причин бурсита локтевого сустава могут определять различные по типу факторы и предпосылки., к числу которых принято относить:
- перенесенная травма (ушиб)
– негативное воздействие оптимальной силы по кончику локтя может спровоцировать выделение жидкости, воспаление и локальную отечность;
- оказание длительного воздействия (опора на твердую поверхность и пр.)
– постоянное давление может вызвать отечность, что спровоцирует развитие патологических процессов;
- инфицирование
– в ситуации, когда через повреждение кожных покровов в организм попадает инфекция, могут образоваться определенные последствия, среди которых и воспаление полости сочленения;
- развитие сопутствующих болезней
– недуги, связанные с множественными поражениями, могут стать причиной нежелательного воспалительного процесса.
Почему возникает воспаление?
Бурсит появляется в большинстве случаев из-за травмы локтя. Ударяясь нечаянно, удивляются, обнаружив спустя некоторое время опухоль на сгибе локтя. На ощупь определяют под кожей скопление жидкости. Возникает бурсит в результате того, что:
- локоть находится долго в напряжении при выполнении трудовых действий;
- откладываются соли в суставе из-за несоблюдения правил питания;
- длительно лечатся стероидными препаратами.
Воспаляется область бурсы в результате инфицирования костных тканей. Увеличение жидкости в одном из синовиальных мешков станет последствием артрита, ревматизма, артроза, подагры. Патологический процесс распространяется по всему организму, поражая большую часть суставов.
Группа риска
В группу риска по развитию патологии рассматриваемого типа попадают люди:
- которые вынуждены монотонно повторять механические действия, характерные для определенной профессиональной специфики;
- чья жизнь тесно связана со спортивной деятельностью, предполагающей повторение движений;
- страдающих патологиями дыхательной системы, что вынуждает опираться локтями для облегчения поступления воздуха в легкие.
Симптомы бурсита локтевого сустава
Прежде чем понять вид имеющегося заболевания и сформировать представление о предстоящем плане лечения, необходимо иметь представление о симптоматической картине.
К числу симптомов бурсита локтевого сустава принято относить такие, как:
- локальная отечность и повышение температуры кожных покровов
– первый и один из главных симптомов патологии («шишка» размером с гусиное яйцо);
- болевой синдром различной степени интенсивности
– чем сильнее отечность, тем ярче и интенсивнее боль, усиливающаяся при надавливании на воспаленную область или сгибание/разгибание конечности;
- визуальные изменения
– при развитии активного воспалительного процесса, область поражения приобретает красноватый оттенок;
- ограничение подвижности
– диапазон движений не изменяется, однако выполнить ряд из них может быть затруднительно из-за болезненности.
Важно отметить, что острые формы способны вызвать сильную боль в ситуации, когда полость сочленения трансформируется в процессе совершения движений. Симптоматика при этом может быть размытой.
При рецидиве наблюдается болезненность и ограничение подвижности сроком от нескольких дней до нескольких недель.
Бурсит у детей
В младшем возрасте заболевание практически не встречается. Обычно с болезнью сталкиваются уже в подростковые годы. Основные причины возникновения бурсита у детей: излишние физические нагрузки, травмы и заболевания, провоцирующие развитие воспаления в суставе.
Симптоматика схожа с проявлениями у взрослых: отёчность, боль, общее недомогание.
Важным моментом в лечении заболевания суставов у ребёнка является своевременная диагностика. Детям свойственно скрывать факт травмирования, терпеть боль. Запущенное лечение, отсутствие покоя в острый период заболевания могут привести к необходимости оперативного вмешательства и более серьёзным последствиям.
К какому врачу обратиться при появлении симптомов бурсита локтевого сустава?
В ситуации, когда наблюдается один или сразу несколько симптомов бурсита локтевого сустава, приходит время найти ответ на вопрос «К кому обратиться за помощью?».
Диагностикой и лечением могут заниматься несколько специалистов, к числу которых принято относить:
- терапевта (первичная поверхностная диагностика и направление к узкопрофильному специалисту);
- ортопеда-травматолога (первичное обследование и разработка плана лечения);
- ревматолога (оказание профессиональной помощи при соответствии клинических данных, соответствующих воспалительной артропатии);
- хирурга-ортопеда (если параллельно с воспалительным процессом имеется трещина или требуется проведение безотлагательного оперативного вмешательства).
По итогу обращения за медицинской помощью определяется необходимость к госпитализации в стационар, показаниями к чему могут послужить обострения септического бурсита, отягощение патологии сопутствующими инфекциями, а также отсутствие положительного эффекта от уже пройденного лечения.
Методы выявления бурсита
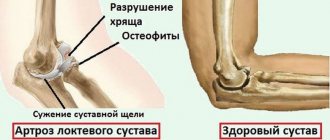
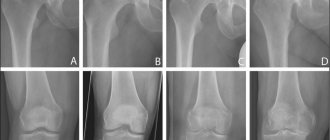
Диагноз инфекции ставят на основания проведения рентгенологического исследования. На снимке определяют наличие жидкости в бурсе, ее локализацию. Определяют, имеются на отростке кости остеофиты. Наросты часто локализуются в ямке локтевого сустава и ведут к нарастанию дегенеративных процессов в костных тканях.
Забор пункции позволит изучить состав жидкости. В лаборатории определят, на какой стадии развития находится болезнь. Обязательно для диагностики бурсита берут кровь на лейкоцитоз и СОЭ. Понадобится серологическое исследование венозной крови.
Особенности диагностики
В основе диагностического процесса лежит опрос пациента, клиническая оценка имеющейся симптоматики и, конечно, непосредственный осмотр. Для уточнения предполагаемого диагноза дополнительно используются инструментальные методы исследования, среди которых:
- рентгенографическое исследование
– результаты обследования позволяют исключить вероятность перелома кости или наличие инородных тел, солевых отложений и пр.;
- ультразвуковое исследование
– формирует общую картину для визуализации ситуации, позволяющую полноценно оценить состояние стенок и объем воспалительной жидкости;
- магнитно-резонансная томография (МРТ)
– детализация получаемых результатов обеспечивает возможность для подтверждения/опровержения диагноза и исключения прочих предположений;
- пункция
– забор содержимого полости позволяет определить тип жидкости, что имеет определенное значение при постановке диагноза. Важно отметить, что в процессе забора материала для исследования могут проводиться лечебные манипуляции.
Кроме того, проводится рад дополнительных лабораторных тестов (клинический и биохимический анализ крови, выявление С-реактивного белка и ревматологические пробы), что позволяет убедиться с верности поставленного диагноза и дает возможность оценить степень выраженности имеющегося патологического процесса.
Лечение бурсита локтевого сустава
Лечение бурсита локтевого сустава определяется исключительно в индивидуальном порядке, посте тщательной диагностики, с учетом имеющейся клинической картины и анамнеза пациента.
Как у любого другого недуга, достичь наилучших результатов в процессе лечения можно исключительно при комплексном подходе, предполагающем сочетание консервативных средств и прочих методик.
Рассмотрим основные методы лечения бурсита локтевого сустава более детально.
Консервативное лечение
Предполагает применение медикаментозного лечения. Воздействие может быть оказано препаратами различной формы, в частности, местного воздействия.
Среди наиболее назначаемых групп препаратов выделяют:
- НПВС (нестероидные противовоспалительные средства) – снижают воспалительный процесс и купируют болевой синдром;
- антибиотики – помогают бороться с инфекционными поражениями при септической форме;
- кортикостероиды – внутрисуставные инъекции особо эффективными в ситуации, когда нужно быстро и эффективно устранить болезненность;
- хондропротекторы – обеспечивают возможность активизации процесса восстановления тканей.
Особую значимость в консервативном лечении играют хондропротекторы, способствующие восстановлению пораженных тканей и улучшению функциональности. Их применение также целесообразно в период ремиссии, что дает дополнительную уверенность в сохранении здорового состояния локтя при хронической болезни. Одним из лучших препаратов этой категории принято считать Артракам.
Физиотерапия
Использование методов физиотерапевтического лечения ускоряют восстановление функциональных способностей верхних конечностей и имеет большое количество прочих преимуществ. Среди наиболее эффективных и повсеместно применяемых физиотерапевтических методик выделяют:
- посещение сеансов массажа (курсом);
- воздействие на пораженную область ультразвуком/лазером/электрическим током;
- фонофорез.
Длительность курсов физиотерапевтического лечения определяется лечащим врачом с учетом особенностей процесса восстановления пациента и особенностей патологии.
Радикальные методы
Несмотря на то, что большинство случаев локтевого не требует хирургического лечения, радикальные методы его лечения все же существуют и применяются в ситуации, когда консервативная терапия и физиолечение не дают необходимого результата (более 2 месяцев начала лечения или в ситуации, когда образуются вторичные патологии).
Наиболее эффективным и применяемым методом радикальной терапии является эндоскопическое иссечение воспаленной ткани, что относится к категории малоинвазивных оперативных вмешательств.
Стандартные рекомендации
На начальных стадиях развития лечение бурсита проводится в домашних условиях. При характерных симптомах проводится иммобилизация сустава. Для этого нужно наложить повязку из эластичного бинта и ограничит подвижность сустава, не занимаясь привычной работой. После того, как диагноз подтвердился, обеспечивается основное условие — отсутствие нагрузки на пораженный локоть. Обездвиживание проводится с помощью давящей, косыночной или локтевой повязки. Возможный вариант — применение специального ортопедического приспособления.
Если имело место повреждение кожи (бурсит травматического происхождения), рана обрабатывается антисептиками, а затем накладывается несколько слоев стерильного бинта.
Острое воспаление или обострение хронического процесса предполагает несложные, но эффективные методы:
Реклама:
- Таблетки — нестероидные противовоспалительные препараты, желательно, нового поколения (Долоксен, Нимесил, Целебрекс, Аркосиа — более эффективны и обладают меньшим количеством побочных эффектов. В большинстве источников все еще можно встретить советы применять Ибупрофен или Бутадион, но это просто известные названия, с момента разработки которых прошли десятилетия. При сильной боли можно принять аспирин или Анальгин, но как дополняющее средство, а не основное средство устранения болевого симптома.
- Острый процесс предполагает непременное употребление пероральных средств для поставки противовоспалительных и обезболивающих соединений изнутри. Наружные средства применяются непосредственно в месте поражения, но оказывают внешнее действие, не проникая к воспалительному очагу. Врач может назначить и таблетки, и мази, если необходимо быстрое устранение запущенной болезни.
- Антибиотики назначают при условии, что причиной бурсита стало бактериальное или микробное поражение, инфекция проникла в состав синовиальной сумки из другого очага, стала результатом системного поражения. Рекомендации по профилактическому приему таких препаратов неприемлемы. У патогенного агента может быть резистентность к выбранному ряду. Недопустимо принимать их только потому, что название показалось знакомым, или кто-то посоветовал.
- Гораздо лучше, если подбор медикаментозного средства осуществлялся ортопедом, который знает об инфекции по результатам полученных анализов. Сразу антибиотики назначаются только при гнойном процессе, распространенные назначения — Амоксиклав или Линкомицин. Однако эти названия — не рекомендация препаратов при любом источнике гноя. Рекомендация врача необходима и для определения дозировки, продолжительности курсового приема.
- В первые сутки, когда воспалительный процесс только стартовал, применяются простые водные холодные компрессы. Их накладывают часто, но на непродолжительный срок.
- Димексид, в растворе или в сочетании с Новокаином, применяют для обезболивания и противовоспалительного действия, накладывая смоченную марлевую повязку не более 3 раз в день, по стандартной схеме — сустав накрывается марлей, смоченной разведенным препаратом, затем прикладывается полиэтилен, сустав фиксируется натуральной тканью
Мазь оказывает хорошее действие и облегчает страдания пациента. Спектр мазей с нестероидными противовоспалительными компонентами широк, действие на пораженный сустав оказывается пролонгированное, но выбор средства для местного применения тоже лучше оставить врачу.
Вероятные осложнения и прогнозы пациентов с диагностированным бурситом локтевого сустава
Как и любое другое заболевание, локтевой бурсит имеет определенные прогнозы, сформировать которые удалось благодаря большому количеству случаев медицинской практики.
В подавляющем большинстве случаев, развитие патологии не приводит к серьезным ограничениям подвижности рук (по большей части – сустава).
При отсутствии инфекционного поражения, уже в ближайшее время после начала комплексного лечения (в совокупности с системой противовоспалительной медикаментозной терапии) наблюдается положительная динамика.
Однако, важно сказать, что в редких случаях может возникать рецидив, при котором даже незначительный отек и слабая болезненность могут спровоцировать выброс большого количества жидкости.
Отказ от лечения или несвоевременно оказанная помощь могут усугубить ситуацию и спровоцировать усложнение лечебного процесса.
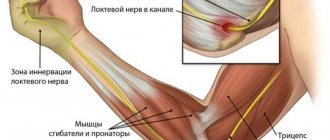
Наружный эпикондилит плечевой кости
Выражается в резкой болезненности в области наружного надмыщелка плечевой кости — это такая косточка, выступающая снаружи в области локтевого сустава. Если вы поставите руки на пояс и попытаетесь пройти в дверной проём, то это те косточки, которыми вы ударитесь о наличник. К этой косточке прикрепляется плечелучевая мышца (m.brahioradialis), которая отвечает за тыльное сгибание кисти. В непрофессиональной среде это движение называется разгибание. В месте прикрепления к плечевой кости — наружном надмыщелке и происходит воспаление. Возникает оно из-за перенапряжения волокон мышцы, которое может возникнуть из-за повторяющихся однотипных движений: работа тяпкой, занятия с теннисной ракеткой или спиннингом.
Если такие нагрузки возникают спонтанно после длительного перерыва, то это часто является причиной начала воспаления. Дело в том, что в период покоя мы часто облокачиваемся на столешницу или поручни или держим в руках смартфон, поэтому данная мышца находится в укороченном состоянии. Когда же мы начинаем работать сокращённой мышцей, то нагрузка на место прикрепления увеличивается, что и приводит к воспалению, сопровождающемуся частичным обрывом волокон мышцы, что вызывает ещё большее воспаление. Так как это место кровоснабжается слабо и часто подвергается нагрузкам — воспаление затягивается и переходит в хроническую форму. У больного наружный эпикондилит вызывает большой дискомфорт: боль мешает взять чайник или чашку, резко усиливается при любом мышечном напряжении в кисти и выпрямлении руки в локтевом суставе.
Профилактические меры
Лучшим методом лечения болезней считается их своевременное предупреждение. Чтобы не пришлось испытать на себе эффективность современных методов лечения, лучше всего позаботиться о профилактических мерах. Попробуем разобраться что к таковым относится.
Предупреждение болезни
Предупредить локтевой бурсит поможет ряд простейших рекомендаций, соблюдение которых обеспечит возможность сохранения здоровья суставов и общего уровня качества жизни:
- Предупреждение травм, обеспечение защиты кожных покровов.
- Оказание качественной первой помощи при повреждениях кожных покровов или сустава.
- Своевременное обращение за медицинской помощью.
- Ведение здорового образа жизни.
- Отказ от вредных привычек (курение, употребление алкоголя, переедание).
- Посещение профилактических медицинских обследований.
- Профилактический прием курса хондропротекторов по типу Артракама.