Ушибы пальцев ноги являются одной из самых распространенных травм. Стопа является уязвимой для разных повреждений. Но такие травмы обычно неопасны, и функции конечности восстанавливаются за несколько дней. Но часто сильный ушиб сопровождается переломом плюсневых или фаланговых костей. Такое повреждение без правильного лечения может привести к осложнениям и нарушению опорных функций стопы.
Но иногда пострадавшие не обращаются к врачу. Они не ощущают сильной боли и не могут понять, сломан палец или нет. Поэтому каждому важно знать, как отличить перелом от ушиба пальца ноги. Признаки у этих травм, на первый взгляд, похожи, даже врач без обследования не всегда может определить, сломана ли кость. Но у перелома существуют определенные отличительные признаки, которые помогут поставить предварительный диагноз.
Строение стопы
Стопа человека состоит из 26 костей и включает в себя три отдела:
- Фаланги пальцев (14 костей).
- Каждый палец состоит из трех фаланг, только большой палец имеет 2 широкие трубчатые кости.
- Все косточки пальцев соединяются с остальной стопой суставами ближних фаланг.
- На мизинце верхние две фаланги часто могут срастаться, но это никак не влияет на движение.
- Предплюсна (7 костей, формирующие пятку и соединение с голенью).
В отдел входят следующие кости:
- кубовидная;
- клиновидная;
- ладьевидная;
- таранная (высокая кость);
- пяточная (крупная кость).
Пяточная кость
принимает на себя всю нагрузку, удерживает равновесие, распределяет вес. Кость крепится при помощи множества связок и сухожилий и имеет 6 суставов. Таранная кость соединяет голень и стопу, имеет 5 сочленений суставов, без мышц. Эта кость позволяет человеку поворачивать ногу до 90 градусов, поднимать ее и опускать.
Ладьевидная кость
находится рядом с таранной и формирует подъем стопы вверх. Сустав формируют 3 клиновидные и кубовидные кости, соединенные сухожилиями с ладьевидной.
У некоторых людей возникают небольшие отклонения в строении стопы. Например: еще одна ладьевидная кость, которая становится причиной натирания обуви, из-за высокого свода стопы. Или добавочная косточка сзади таранной кости, которая ставит «крест»на занятиях бальными танцами или балетом, из-за невозможности стояния «на носочках».
Плюсна кость
состоит из 5 трубчатых костей, которые составляют среднюю часть стопы и формируют ее свод. Первая кость плюсны утолщенная, вторая кость длиннее всех остальных. Весь отдел отвечает за движение пальцев.
Косточки плюсны имеют форму пирамиды, их передние части округленные. Округлые головки костей соединены суставами с фалангами, а у основания — с костями предплюсны.
Ближние части костей соединены с фрагментами заднего отдела стопы.
Причиной развития вальгусной деформации стопы является нарушение функционирования первой плюсны. Возникает вальгус при солевых отложениях на головке первой фаланги.
Слаженную работу всего голеностопа обеспечивают не только сухожилия, связки и суставы, но и мышцы, нервные окончания, сосуды.
Мышцы отвечают за разгибание и сгибание пальцев, кроме большого, и находятся в тылу плюсны. На подошве стопы имеются и другие мышцы, отвечающие за приведение и отведение пальцев, сгибание стопы.
Характерные особенности
Основные показания к ношению гипсовой лангетки на кисть руки, предплечье, лучезапястный сустав — переломы трубчатых костей, разрывы связок и сухожилий, вывихи кисти, других сочленений, в том числе привычные. Изготавливаются повязки из специальных бинтов различной длины и ширины. В составе перевязочного материала, помимо тканевой основы, содержится гипс.
Гипсовый бинт.
После смачивания бинта в воде и наложения на травмированную руку он затвердевает, принимает форму конечности, фиксируя ее в правильном положении. Это способствует сращению костных отломков, разорванных связок или мышц, купированию воспалительных или деструктивно-дегенеративных процессов.
В аптеках или магазинах медтехники можно приобрести более современные варианты гипсовых лангеток — пластиковые приспособления с металлическими, тканевыми вставками. Они продаются под разными названиями:
- жесткие бандажи;
- шины;
- ортезы;
- фиксаторы.
Ортез лучезапястный с захватом предплечья.
Травматологи практикуют наложение гипсовой лангетки обычно при переломе трубчатой кости, например, лучевой. Суставы же обычно закрепляют жесткими или полужесткими ортезами. При ношении таких приспособлений определенный объем движений сохраняется. Смещения суставных структур, препятствующего заживлению, не происходит, а вот мышечная атрофия и ишемия тканей полностью исключена. Снижается и вероятность развития необратимых посттравматических изменений в гиалиновых хрящах.
Аресты врачей: ревматологи лишали пациентов самого эффективного средства от боли в суставах!
Бубновский Сергей Михайлович
ведущий ревматолог страны, зам. председателя, 1-го зам. директора ФГБНУ НИИР им. В. А. Насоновой
Узнать подробности…
Происходит то, что наши правоохранительные органы должны были сделать давно – пересажать всю эту мафию. Вы только вдумайтесь в эти цифры – более 1 млн. покалеченных жизней за 12 лет! Люди, большая часть из которых пенсионеры, обращались к врачам за помощью. А те вместо того, чтобы лечить, наживались на страданиях людей, заведомо зная, что выписанные ими средства не помогут. И такая практика была распространена не только в коммерческих, но и, что страшнее всего – в государственных клиниках.
Использование гипсовых или пластиковых фиксаторов уменьшает нагрузки на поврежденные ткани, а при необходимости — их полностью исключает. Снижается выраженность болей, замедляются и останавливаются воспалительные процессы, рассасываются отеки. Это позволяет травматологам и ревматологам уменьшать дозы НПВС, анальгетиков, миорелаксантов и глюкокортикостероидов, повреждающих печень, почки, желудочно-кишечный тракт.
| Вид лангетки для фиксации руки | Особенности конструкции и область применения |
| Мягкие | Имеют хлопчатобумажную или эластичную синтетическую основу. Некоторые модели снабжены жесткими вставками для предупреждения избыточных нагрузок на травмированные суставы. Одна из разновидностей бандажа (налокотники, фиксаторы лучезапястного сустава), используемая для лечения и с профилактическими целями |
| Средней жесткости | В конструкции лангеток присутствуют металлические или пластиковые вставки (пластины, спицы, кольца) для более надежной иммобилизации. Модели средней жесткости обычно применяются при вывихах, подвывихах, частичных разрывов мышц, связок, сухожилий, обострениях артрозов или артритов, латеральных и медиальных эпикондилитах |
| Жесткие | В эту группу включены гипсовые лангеты и сложные, прочные пластиковые ортезы. Готовые изделия оснащены системой застежек — крючками, металлическими кнопками, пуговицами. По мере восстановления тканей снижается степень фиксации, что позволяет уже на этом этапе укреплять мышечный каркас руки. Жесткие ортезы часто используются при переломах трубчатых костей |
Связочный аппарат
Вся система суставов обеспечивает необходимую функциональность стопы.
- Предплюсно-плюсневые — Мелкие плоские суставы с ограниченной подвижностью. Они образуют основание стопы, при помощи связок в предплюсне.
- Межфаланговые — Обеспечивают неподвижность фаланговых костей.
- Подтаранный — Малоподвижен, находится в заднем отделе стопы, обеспечивая свод таранной и пяточной костей.
- Плюснефаланговый — Шаровидный сустав, позволяющий сгибать и разгибать пальцы.
- Таранно-пяточно-ладьевидный — Соединяет три кости с осью вращения. Стопу можно вращать наружу и вовнутрь.
- Голеностопный — Крупный сустав, соединяющий три кости. Образует блок между голенью и таранной костью. Сустав прикреплен к хрящу, сбоку образует связки.
- Все вращательные и сгибательные движения ноги происходят за счет голеностопа. Вся нагрузка во время ходьбы, бега ложиться на голеностопный сустав.
Стопа выполняет 3 функции:
- Опорная
— способность препятствовать давлению опорной поверхности. При нарушении функции человек испытывает сильную боль при беге или прыжках. При ходьбе стопа выполняет толчковую функцию — ускорение передвижения. - Амортизационная
— сглаживает толчки при ходьбе, беге. Она оберегает суставы от повреждений. Если свод стопы низкий, то функция снижена, развиваются болезни костей, суставов, иногда внутренних органов. - Балансировочная
— обеспечивает полный охват поверхности опоры и сохранения положения тела человека при движении.
Признаки перелома пальца
Симптомы отличаются в зависимости от тяжести травмы и ее локализации. При переломе первой фаланги пострадавший чувствует сильную боль в пальце, а при трещине фаланги мизинца боль не ощущается. Человек может даже и не знать о трещине, кость зарастает сама без фиксации и гипса.
Общая симптоматика при переломах пальцев ног:
- Воспаление: припухлость и покраснение мягких тканей, повышение температуры в месте перелома;
- Резкая и сильная боль в пальце во время попытки движения или при прикосновении;
- Неправильное положение костей пальца;
- Невозможность опоры на ногу, ограниченность движения пальца или неподвижность;
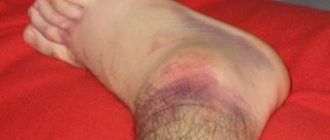
- Гематома в области поврежденной кости, кровоизлияние, синюшный цвет кожи;
- Неестественная подвижность пальца;
- Положительный симптом Якобсона: усиление болевого синдрома при пальпации головки кости плюсны;
- Укорачивание пальца при осколочном переломе;
- Выраженное пульсирование или подергивание больного места;
- Открытая рана с костными обломками при открытом переломе.
Если с момента травматизации прошло немного времени, при физическом осмотре поврежденной стопы наблюдается хруст костных фрагментов. Происходит это из-за трения краев сломленных косточек. Переломы пальца сочетаются с вывихами фаланговых суставов, растяжением или повреждением связочного аппарата.
Фиксация голеностопа
Перелом или повреждение голеностопа – довольно распространенная травма, которая проявляется видимым изменением нормальной формы щиколотки и возникновением острой нестерпимой боли. При повреждении конечности и появлении описанных симптомов необходимо незамедлительно обратиться за медицинской помощью и пройти рентгенографическое обследование. Именно рентгеновский снимок поможет подтвердить или опровергнуть вероятность перелома, укажет врачу на место вывиха или смещения.
Если перелом отсутствует, врач накладывает специальную лангету в область голеностопа и надежно приматывает ее к щиколотке с помощью эластичного бинта.
Эластичный бант обладает рядом преимуществ над обычной марлевой повязкой – он может использоваться неоднократно, обладает повышенной пластичностью, за счет чего позволяет надежно зафиксировать конечность и предотвратить передавливание.
Эластичный бинт легко снимается для проведения дополнительных лечебных процедур – обработка отечных областей на ноге, антисептическая обработка раны, нанесение лечебных мазей.
Иногда лангета на голеностоп накладывается после перелома – когда в гипсе уже нет потребности, однако сустав еще необходимо фиксировать в определенном положении. Повязка надежно прилегает к ноге, не ослабевает и фиксирует сустав.
Как отличить перелом о ушиба
Определить: перелом пальца это или ушиб, можно по нескольким параметрам:
- движение;
- форма фаланги;
- кровоизлияние;
- особенности болевого синдрома;
- окраска кожи в месте ушиба, отечность.
При ушибе пальца клиническая картина следующая:
- Возникает сильная боль, которая постепенно утихает. Вначале она становится «ноющей», потом исчезает. Ускоряет этот процесс наложение прохладного компресса или льда.
- Палец остается в естественном анатомическом виде, без деформаций.
- В первое время невозможно пошевелить пальцем, при малейшем движении боль усиливается. По мере исчезновения боли восстанавливается двигательная активность.
- Цвет кожи на больном месте становится розовым или темно-красным, в зависимости от ушиба. Отечность появляется не всегда сразу, иногда отек может появиться спустя сутки.
- На месте ушиба кровь растекается диффузно, образуя синяк.
Как распознать перелом пальца
Боль в пальце сильная, нередко отдает в близлежащие отделы стопы. При пальпации боль усиливается и не проходит даже спустя час-два.
Неестественное положение пальца, деформация пальцевых фаланг.
Пострадавший ощущает сильную пульсацию и вздутие пальца.
Пациент не может пошевелить пальцем, при попытке опереться на ногу испытывает сильную боль. Для облегчения симптомов, пострадавший фиксирует палец в одном положении.
В месте перелома появляется отек и гематома, кожа приобретает синюшный оттенок, под ногтем видны кровоизлияния. Отек не спадает несколько недель.
Физиотерапия
В реабилитационный период показаны процедуры:
- УВЧ. Используется с целью прогревания тканей и усиления микроциркуляции. Улучшает обменные и репаративные процессы, ускоряет формирование костной мозоли.
- Магнитотерапия. Сеансы начинаются через несколько дней после травмы, при этом гипсовая повязка и металлические стержни не являются препятствием для их проведения. Процедура усиливает минерализацию костей, улучшает обмен кальция и фосфора, снимает отечность. Курс состоит из 10-15 сеансов.
- Интерференционные токи. На пораженный участок накладывают электроды, которые подают ритмичные импульсы различной частоты (от 0 до 100 Гц). После воздействия током улучшается кровообращение, трофика тканей, уменьшается болевой синдром, ускоряется движение лимфы.
- Парафиновые или озокеритовые аппликации. Тепловая процедура улучшает кровоток и ускоряет восстановление костной ткани. Кроме того, на коже стоп имеется более 70 нервных окончаний. Их раздражение положительно влияет на сердечно-сосудистую и эндокринную систему.
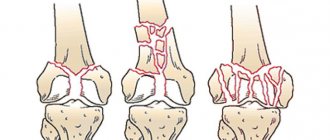
Классификация переломов пальца
В классификации представлено большое количество видов переломов, но важное значение для клинической картины имеют только несколько.
В зависимости от причин разлома выделяют:
- Травматические (вследствие травмы).
- Патологические (в результате снижения прочности костей).
В зависимости от места разлома кости на фаланге выделяют:
- основной;
- средний;
- ногтевой;
- сочетанный.
По количеству обломков кости выделяют следующие виды переломов:
- Однооскольчатые и двухоскольчатые (после сильного удара о тупой предмет).
- Многоосколочные (результат сильного удара о тупой предмет с бугристой поверхностью).
- Безосколочные (в результате чрезмерной нагрузки на фалангу при падении).
По линии излома фаланги имеется отдельная классификация:
- поперечные;
- продольные;
- косые;
- винтообразные;
- S — образные и T — образные.
По характеру повреждения кожи обломками:
- открытые;
- закрытые.
Они в свою очередь делятся на переломы со смещением и без смещения. Открытые переломы всегда идут со смещением, это подтверждается ранами на коже, которые не могут возникать без наличия костных обломков.
Переломы со смещением делятся на следующие подвиды:
Угловое смещение — Чаще наблюдаются у детей раннего возраста из-за мягкой растущей надкостницы. Кость повреждается только с одной стороны, вторая часть остается сохранной за счет удержания надкостницей. Осколки фаланги смещены в противоположную от перелома сторону.
Продольное расхождение обломков — Такая патология встречается редко, этому способствуют проблемы со связочным аппаратом у человека.
Продольное захождение обломков — Захождение обломков фаланги встречается часто. Близлежащие мышцы и связки стягивают осколки и сдвигают так, что сломанный палец становится короче.
Вклинивание обломков — Такие повреждения составляют треть всех переломов пальца стопы. Обусловлено это тем, что сила давления при травме совпадает с естественной осью пальца, а соседние суставы принимают всю нагрузку на себя.
При этом суставы соседних фаланг сильно травмируются, образуют трещины, а хрящ деформируется. Такое повреждение часто путают с закрытым переломом, без какого-либо смещения.
Процедуры реабилитации
После перелома пальца и длительной иммобилизации в гипсе, ступня не может сразу же в полном объеме выполнять все функции. Дело в том, что мышцы из-за бездействия становятся менее эластичными, суставы также не могут двигаться как прежде. Необходимо несколько дней, чтобы стопа стала выглядеть, как и раньше.
Процедуры, которые способствуют скорейшему выздоровлению, следующие:
- Физиотерапия – электрофорез, магнитотерапия, озокерит и т. д.
- Массаж – приводит мышцы в тонус и разрабатывает суставы. Осуществлять его можно и в домашних условиях, если есть соответствующие навыки.
- Лечебная физкультура.
Неотложная помощь
Помощь заключается в том, чтобы купировать сильную боль и обработать рану, при необходимости — обеспечить неподвижность ноги.
Порядок оказания помощи пострадавшему:
- Дать обезболивающее средство (Кеторол, Кетанов, Дексалгин, Найз, Мелоксикам).
- Обработать рану любым антисептиком, приложить прохладный компресс к пальцу. Компресс снимет воспаление и «заморозит» нервные окончания.
- Зафиксировать палец в неподвижном состоянии, подложить вату между травмированным и соседним пальцем. Если не уверены в своих силах, или травма слишком серьезная — лучше дождаться медиков.
- Положить ногу так, чтобы она не соприкасалась с полом или предметами, не надевать какую-либо обувь.
- Идеальное положение: упереть стопу на пятку в приподнятом положении ноги — на подушке, например. Так кровь не будет приливать к стопе, постепенно спадет отек и боль уменьшится.
- Человека обязательно нужно доставить в травмпункт или больницу.
Лечить перелом самостоятельно — не рекомендуется!
Изготовление лангетки своими руками
Данное фиксирующее устройство можно изготовить своими руками. Для этого необходимо иметь марлевую ткань, пропитанную гипсом и сам сухой гипс. В равных пропорциях гипс смешивают с водой, затем спустя несколько минут проверяют насколько он затвердел. Для этого сжимают материал в руках. Гипс должен остаться целым, не поломаться и не раскрошиться- в этом случае все выполнено верно. Если материал неустойчив, ломается и рассыпается в руках, а также имеет неприятный запах, то были допущены ошибки в его приготовлении.
После того, как был изготовлен раствор, берут бинт длинною в три метра и отрезают его кромку. Такие бинты лучше моделируются, поскольку являются более эластичными. Приготовленную смесь накладывают на определенный участок бинта, делают несколько слоев (4- 7) и складывают концы к середине. Затем, используя воду, энергично разглаживают их руками. Полученную повязку накладывают на повреждённую конечность, а на выступающих местах делают небольшие разрезы (на пятке).
Использование дополнительных материалов
При растяжении связок и вывихе сустава используют не марлю с бинтом, а эластичный бинт с гипсом. Применение эластичного бинта имеет ряд преимуществ, поскольку он обладает большей пластичностью и способностью к многоразовому использованию. Данные характеристики способствуют быстрому заживлению и восстановлению травм, так как устройство легко снимается и позволяет лечить отеки при помощи специальных кремов и мазей. Врачи советуют использовать съемное устройство с эластичным бинтом только спустя неделю после травмы. Если есть такая возможность, то лучше использовать синтетический полимерный гипс, который при застывании не ломается и не крошится.
Диагностика
Деформацию фаланги легко обнаружить при наружном осмотре стопы. Остальные виды трещин и переломов обнаружить без помощи технических средств невозможно. Пациент должен появиться у травматолога или хирурга, который определит точный вид травмы и ее срок давности.
Для уточнения вида перелома пальца, пострадавшему потребуется сделать рентгеноскопию стопы в двух проекциях. После получения достоверных результатов обследования, врач определит вид перелома и назначит лечение.
Профилактика
Чтобы не допустить перелома, нужно соблюдать такие рекомендации:
- Обувь должна быть комфортной и соответствовать ноге по размеру;
- В рационе должны присутствовать продукты с содержанием кальция. Полезно употреблять кисломолочные продукты, капусту, фасоль, яблоки и т.д. Они обеспечат нормальную работу организма;
- В дополнение к правильному питанию принимать витамины С, В12, D;
- Соблюдать правила безопасности в местах с высокой вероятностью травмы. К ним относятся спортивные площадки, опасные производства;
- Систематически проходить медицинские осмотры. Они помогают обнаружить хронические патологии, которые могут спровоцировать ослабление костей и получение внезапных травм.
Теперь вам известно, что делать, если сломал палец на ноге. При получении серьезной травмы нужно вызвать скорую помощь и впоследствии придерживаться всех рекомендаций врача. Благодаря этому удастся предотвратить опасные осложнения и добиться быстрого заживления.
Лечение
После получения данных обследования и наружного осмотра назначают лечение. Метод и схема лечения подбираются в индивидуальном порядке, в зависимости от вида перелома, его локализации.
Наложение гипса
Гипсовая иммобилизация требуется для сохранения неподвижности фаланги. Гипс накладывается не только на сломанный палец, но и на всю стопу. Повязка фиксирует верхнюю часть стопы, образуя «сапог». такая повязка обеспечивает быстрое сращивание костей и выздоровление. В ряде случае наложение гипса не требуется.
Например, если была обнаружена трещина, которая может пройти самостоятельно, без какого-либо лечения. Или на ноге были проведены операции, не связанные с переломом.
Главный недостаток гипса — потеря формы при намокании, переохлаждение в зимний период. Все эти факторы замедляют рост костной мозоли.
Длительность ношения гипса зависит от степени тяжести перелома, его вида и наличия осложнений. При закрытом неосложненном переломе гипс накладывается на 2-3 недели. Полное сращение костей происходит спустя месяц после получения повреждения.
Если перелом пальца был с многочисленными осколками, со смещением, то гипсовая иммобилизация длится месяц, а полное срастание и восстановление наступает спустя 2 месяца.
При открытых переломах требуется открытая репозиция костей, поэтому загипсованным человек будет около 8 недель, а окончательное восстановление произойдет спустя два с половиной месяца.
Выздоровление замедляется, если возникли осложнения. Например, остеомиелит. Для пациента потребуется провести операцию, восстановление после которой займет еще 30 дней. Это только при условии, что остеомиелит был устранен полностью.
Другим осложнением может быть — неправильное сращение костей. Для этого кости «ломают»и заново формируют фалангу. После такой репозиции восстановление займет еще 3-4 недели.
Можно ли ходить «в гипсе»?
В течение всего срока лечения, пациенту необходимо ходить на костылях или использовать трость-палку.
По результатам рентгеноскопии, оценки состояния костей стопы, врач решает — можно ли опираться на сломанную конечность или нет.
Алгоритм наложения лангета
Для быстрого и правильного восстановления данное фиксирующее устройство должно быть нужных размеров. Мерки (длину и ширину) снимают со здоровой ноги. Лангет должен быть равен половине окружности конечности.
При этом следует придерживаться следующих правил:
- следует заранее приготовить емкость для воды, бинт, ножницы;
- лучшая иммобилизация оказывается при захвате 2- 3 суставов;
- перед наложением повязки ноге придают комфортное положение;
- в процессе фиксации нога должна быть неподвижной;
- чтобы создать комфорт пораженной конечности, фиксатор должен повторить ее форму;
- для того чтобы контролировать состояние поврежденной зоны, пальцы оставляются открытыми, то есть не бинтуются;
- повязка должна застыть, поэтому до ее высыхания с ней обращаются бережно;
- фиксатор не должен быть чрезмерно тесным или свободным.
Если не лечить своевременно травмы нижних конечностей, то они приводят к серьезным осложнениям. В некоторых случаях проводят хирургическое лечение, поскольку необходима ручная репозиция костей.
Оперативные методы
Операция необходима в следующих случаях:
- открытый перелом;
- многооскольчатый перелом;
- закрытый со смещением;
- остеомиелит;
- неправильное срастание фрагментов.
Применяются следующие терапевтические методы:
Скелетное вытяжение — Выполняют, если нет возможности сделать закрытую репозицию. Под местным наркозом, через кожу и обломки костей проводят капроновые нити, которые натягивают обломки в правильном положении. Концы нитей образуют кольцо, которое держится на крючке гипса. В таком состоянии пациент пребывает 3 недели, после этого нити извлекают и накладывают гипс повторно, еще на три недели.
Открытая репозиция — Это полноценная операция, во время которой кости и обломки соединяются посредством винтов и шурупов, пластин, спиц, проволоки. После операции больной ходит в гипсе еще 4 недели.
Закрытая одномоментная репозиция — Применяется при переломах пальца без смещения ногтевой фаланги. Это вправление костей в естественное положение, до травмы. Проводится под анестезией, так как процедура болезненная. Удачно вправить кости нередко получается только с третьего раза. Для репозиции применяют тракционные аппараты. После операции проверяют положение и подвижность костей, если все в порядке, стопу иммобилизуют лонгетой до полного восстановления.
Съемная повязка
Полимерная повязка применяется при переломах большого, среднего, пальца или мизинца. Она фиксирует палец в неподвижном состоянии и не мешает в повседневной жизни. Особенно пластырная повязка незаменима для перелома мизинца, когда нет смысла крепить гипс на всю стопу.
Повязка не ограничивает человека в передвижении и защищает фалангу от внешних воздействий.
Что такое лангетка и для чего она нужна?
Лангетка представляет собой повязку на основе гипса, которая сверху закреплена обычным бинтом. При помощи данного устройства фиксируют поврежденный участок ноги в анатомически правильном положении. Она надежно защищает и закрывает травмированный сегмент ноги. Ее используют не только для сращивания переломов, но и для коррекции врожденных патологий костей и суставов ног. Исправление врожденных патологий ног проводят в раннем детском возрасте, когда костные структуры только формируются и поддаются исправлению.
Лангетка является съемной конструкцией, что в отличии от простой гипсовой повязки очень удобно, поскольку позволяет легко проводить санитаро — гигиенические процедуры. В народе лангетку называют шиной.
На гипсовую лангетку сверху накладывают эластичный бинт, закрывая им полностью поврежденную зону. При патологиях или повреждениях сустава используют только эластичные повязки. Костные же структуры фиксируют другими шинами.
Эти конструкции выполняются из разных материалов. Есть устройства — фиксаторы, которые изготавливают из пластика. Он лучше иммобилизует конечность и удерживают ее в необходимом положении.
Медикаментозная терапия
В лечении переломов используют три типа лекарств:
- противовоспалительные;
- обезболивающие;
- хондропротекторные.
Их принимают внутрь и местно, на болезненную область.
Действие препаратов обеспечивает:
- стимуляцию процессов восстановления поврежденных тканей;
- улучшение солевого обмена в костях (кальциево-фосфорного);
- восполнение дефицита кальция;
- устранение воспаления.
Пациенту назначают: Хондроитин, Терафлекс, Кальцемин, Витамин Д3, Глюконат кальция, Найз, Нурофен, Дексалгин. Для местного воздействия на воспаленный участок: Траумель-гель, Найз-гель, Вольтарен.
Гель наносят три раза в день.
Лечение в зависимости от вида перелома
Краевой перелом первой фаланги большого пальца
Возникает в результате сильного удара ноги о тупой предмет.
Лечение:
- ноготь очищают от кровяных сгустков;
- фиксируют обломки;
- присоединяют сломанный палец к соседней фаланге;
- удаляют ноготь (если обширное кровоизлияние).
Перелом со смещением.
Терапия:
- скелетное вытяжение;
- репозиция (если смещено несколько фаланг);
- гипсовый «сапожок» в течение 4 недель.
Множественный перелом.
Если сломано несколько пальцев сразу, то накладывают гипсовую пластину и лангету.
Компрессионный перелом большого пальца.
Обеспечивается иммобилизация сустава спицами, наложение гипса на 4-8 недель.
Перелом передних фаланг без смещения.
Требуется наложение пластырной повязки на 2-3 недели.
Открытый перелом.
Лечение:
- обеззараживание раны;
- вакцинация против столбняка;
- репозиция костных обломков;
- наложение гипса.
Закрытый перелом со смещением.
Проводят репозицию всех костных обломков и гипсуют стопу.
Восстановление
Период реабилитации длится до двух месяцев. Весь срок пациенту необходимо соблюдать ограничения при нагрузках и передвижениях, избегать длительных прогулок, занятий спортом.
Рекомендации в период восстановления:
- исключить из рациона продукты, вымывающие кальций из организма (кофе, газированные и алкогольные напитки);
- употреблять продукты, насыщенные кальцием (рыба, творог, яйца, овощи);
Посещать физиотерапевтический кабинет:
- УВЧ-лампы — для ускорения регенеративных процессов, обмена веществ — до 15 сеансов;
- Содовые и солевые ванны — для устранения костной мозоли после гипса — до 15 процедур;
- Аппликации озокеритом или горячей солью — для улучшения кровообращения;
- Лечебная гимнастика на все пальцы, кроме сломанного — для профилактики контрактуры — до 20 занятий;
- Механическая терапия (после гипса) — для восстановления моторики фаланг — по 30 минут в день, 25 занятий.
Причины
Частая причина перелома мизинца на ноге-это травмирующее воздействие, оказываемое на палец. Так как кость мизинца маленькая и хрупкая, то хватает слабого воздействия для получения перелома.
Падение тяжелого предмета на мизинец или удара пальцем об твердый угол вполне достаточно, чтобы схлопотать перелом мизинца на ноге.
Еще одна частая причина, приводящая к перелому фаланги мизинца — патологический фактор. Такое случается при недостаточной прочности костей из-за болезни, например:
- туберкулеза;
- остеопороза;
- присутствия в организме опухолей;
- остеомиелита и пр.
Перелом мизинца на ноге часто получают игроки командных видов спорта, таких как: футбол, хоккей на траве, регби. Несмотря на то, что кость мизинца маленькая и хрупкая, процесс срастания занимает длительный промежуток времени и требует максимум усилий и терпения.
Осложнения
Неблагоприятные исходы даже легких переломов возникают при несвоевременной помощи, при игнорировании травмы пациентом (когда человек не знал о переломе, или просто пустил все на самотек).
Последствия длительного несращения или неправильного срастания:
- Образование гематомы;
- Деформация пальца с нарушением его подвижности;
- Появление костной мозоли;
- Деформация суставов, их неподвижность, анкилоз — неправильное сращение обломков костей в один фрагмент;
- Остеомиелит, сепсис — после недостаточного обеззараживания раны;
- Ложные суставы, подвижность обломков фаланги.
Гангрена — опасное последствие, при котором отмирают ткани в связи с отсутствием кровообращения, результате неправильного срастания.
Все эти факторы оттягивают сроки реабилитации человека, единственный выход — разрушение неправильно сросшихся фрагментов и новая их репозиция. При остеомиелите, сепсисе и гангрене — терапия выстраивается индивидуально, в зависимости от состояния человека.
Ванночки с солью
Вылечить травму стопы поможет солевой раствор умеренной концентрации. Для его приготовления в литре горячей воды растворяют 1 ст. ложку соли, лучше для этих целей взять морскую. Она оказывает противовоспалительное действие и благотворно влияет на костную ткань. Оптимальная температура воды – 37-38 градусов. Теплая ванна хорошо прогреет больное место и ускорит восстановление. После нее наступает положительный эффект – мышцы расслабляются, снижается чувствительность нервных окончаний.
Солевую ванночку принимайте 10-15 минут, после нее обмывать ноги не нужно. Промокните их сухой салфеткой и дайте ногам отдохнуть. Для усиления воздействия в воду добавляют отвары лечебных растений, пихтовых веток.
Во время процедуры конечность должна свободно располагаться в тазике, чтобы у человека была возможность ею подвигать.
Обратите внимание! Солевые ванночки не используются при открытых ранах, сахарном диабете, гипертонической болезни и склонности к тромбообразованию.