Артроскопия суставов > Коленный сустав > Повреждения коленного сустава
Травмы коленного сустава
– разрыв или растяжение сухожилий, переломы костей (надколенника, большой и малой берцовой кости, бедренной кости), повреждение менисков. Подобные проблемы широко распространены. Травмы часто дифференцируют по степени тяжести – от несильных повреждений тканей до раздробления костей. Получение ушибов коленного сустава обычно происходит при падениях. О травмировании колена может свидетельствовать болевой синдром, отечность тканей, а также ограниченность в подвижности. Обычно повреждение сопровождается кровоизлиянием в полость сустава. Для постановки диагноза используют следующие методы: рентген, ультразвуковая диагностика, артроскопия, компьютерная томография, МРТ. Лечение зависит от локализации и степени повреждения.
Общие сведения
Повреждения колена
– занимает лидирующее место среди других травм. Такая позиция связана с особенностями нормальной анатомии (строения) и физиологии (нагрузки) коленного сустава. Большая часть травм появляется при падениях, ударах. Полученные повреждения обычно относятся к легким ушибам, поэтому лечение проводят у травматолога амбулаторно. Также часто колено травмируют спортсмены любители и профессионалы. У них характер повреждений коленного сустава гораздо серьезнее.
Менее часто фиксируют случаи получения травм колена при дорожных авариях, падениях с высоты, а также на производстве. Для больных, которые попали в подобное происшествие характерны повреждения внутри сустава. Они характеризуются тем, что нарушается целостность анатомической структуры. Облегчение симптомов и восстановление строения происходит в травматологическом отделении лечебного учреждения. Помимо травмы коленного сустава может быть и ЧМТ (черепно-мозговая травма), переломы других костей, а также разрывы органов.
Первая помощь
Пострадавший с переломом колена нуждается в квалифицированной медицинской помощи. Поэтому первой задачей окружающих людей является срочная доставка больного в ближайший травмпункт.
Чтобы снизить риск возможных осложнений, больному требуется оказание качественной доврачебной помощи на месте происшествия:
- При открытом переломе осуществляется купирование кровотечения при помощи асептической повязки и жгута. При необходимости длительной транспортировки пострадавшего жгут снимается каждые 40 минут в зимнее время года и через 90 – летом.
- При закрытом: травмированная конечность иммобилизуется, прикладывается холодный компресс и выполняется ее фиксация при помощи шины.
Любой вид перелома требует проведения качественного обезболивания.
Категорически запрещается самостоятельное вправление осколков. Такое действие дополнительно травмирует больного и усугубит его положение.
Ушиб коленного сустава
Ушиб колена
— это повреждение окружающих тканей (кожа, подкожная жировая клетчатка), которое не сопровождается, нарушением анатомического строения. На фоне данной травмы возникает воспаление элементов, которые находятся внутри сустава, а также кровоизлияния. Симптомы часто бывают не так ярко выражены при других повреждениях. Из-за этого диагноз ставится, когда исключают иные травмы. Признаками того, что у пострадавшего ушиб коленного сустава могут быть: ощущение боли, умеренная отечность мягких тканей, небольшой кровоподтек. При этом сохраняется опора, но человек может начать прихрамывать и незначительно ограничиваться в некоторых движениях.
Для определения болезненности проводят пальпацию в области ушиба. Ощупывание костей и связок не должно вызывать приступов боли, а также патологической подвижности. Возможно скопление жидкости, сначала это кровь, а через две, три недели — экссудат. Исключают травмирование структур колена с помощью рентгена. Также используют такие методы исследования, как МРТ, компьютерная томография, ультразвуковая диагностика и артроскопия. Помощь при ушибе колена оказывают в травмпункте. При наличии синовита или крови внутри сустава проводят пункцию. Если у больного легкий ушиб, то основные действия направлены на сохранение покоя. А вот при тяжелых, травматолог накладывает гипс на 2 — 3 недели. Первые два дня рекомендуется прикладывать что-то холодное к месту ушиба, а с третьего дня назначают УВЧ-терапию. Пациент должен посещать врача в назначенное время и следовать его указаниям. При наличие показаний проводят повторный артроцентез. При ушибе коленного сустава нетрудоспособность составляет 2 — 4 недели.
Диагностика
Точно определить наличие или отсутствие перелома возможно после проведения рентгена. При этом, чтобы увидеть повреждение, часто делают снимок в разных ракурсах. По нему врач определяет тяжесть травмы и то, какой лечение будет оптимальным в конкретном случае. Только на рентгеновском снимке специалист увидит, как идет раскол кости, смещена ли она и то, сколько отломков образовалось. Для получения точных данных снимок делают в трех проекциях.
- Прямая. Дает возможность увидеть повреждения внутрисуставного мыщелка.
- Осевая. Необходима, чтобы определить наличие или отсутствие вертикального костно-хрящевого перелома или подвывиха колена.
- Аксиальная. Эта проекция предполагает боковой снимок поврежденного места. Она позволяет увидеть поперечный перелом.
Травмы мениска заметны при любом снимке. При подозрении на них для уточнения информации бывает показано также проведение УЗИ коленки или МРТ, что зависит от оснащенности медицинского учреждения. Многие медики отдают предпочтение именно УЗИ, так как в этом случае получается также и оценить состояние мышц в области повреждения.
Важно! При предположении дольчатой формы перелома коленной чашечки обязательно делают снимок здорового колена для проведения сравнения внешних изменений травмированной области.
В случае открытого проникающего перелома в коленном суставе проводится также и «солевой тест». Такой способ сочетается с процедурой удаления крови из полости сустава. После анестезии освобождаются от скопившейся внутри колена крови через иглу, которую вводят в рану. Затем через нее в полость вливают физиологический раствор. Потом, если он активно вытекает из раны, то диагностируется открытый проникающий перелом. Если же жидкость не вытекает, то это показатель просто небольшого травматического повреждения колена без перелома.
Самостоятельно по внешним признакам диагностировать перелом колена невозможно. Симптомы перелома коленного сустава, за исключением случаев открытого перелома, когда из раны видны отломки костей, схожи с проявлениями сильных ушибов, а также его подвывихом. При малейшем подозрении на получение такой травмы следует обратиться за врачебной помощью. Чем раньше будет начато правильное лечение, тем ниже риск появления осложнений.
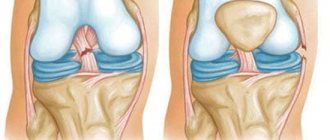
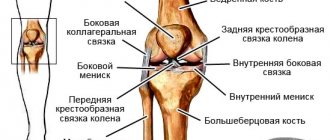
Повреждение связок
В образовании коленного сустава берет участие медиальная и латеральная коллатеральная связка, передняя и задняя крестообразная связка (ПКС, ЗКС). Все травмы данных структур можно разделить на частичные и полные. Поставить предварительный диагноз можно с помощью исследования биомеханических процессов. Болевые ощущения при супинации (выворачивании голени на внешнюю сторону) свидетельствует о повреждении медиальной коллатеральной связки. Если у пациента проблемы с пронацией (подворачивание на внутреннюю сторону), то возможно травмирование латеральной коллатеральной связки.
Повреждения ПКС и ЗКС обычно возникают после прямых ударов, гиперэкстензии (перерастяжение), развороте бедра при фиксированной голени. Такие травмы характерны для спортсменов (баскетболистов, борцов, легкоатлетов). К другим причинам, из-за которых может манифестировать растяжение или разрыв связок — неосторожность в быте, дорожные происшествия, падения с высоты. Во время получения повреждения возникает острая боль.
Разрыв ПКС сопровождается щелчком, чего нет с ЗПС. При подобных травмах наблюдается нестабильность коленного сустава, чувство смещения при ходьбе. При визуальной оценке состояния пациента наблюдается отечность мягких тканей в области колена, кровоизлияние внутрь сустава. Последний симптом может отсутствовать при разрыве задней крестообразной связки. Причина в том, что возможно повреждение смежных структур — задней части капсулы коленного сустава. Из-за этого кровь попадает сначала в подколенную ямку, а потом в пространство между фасциями. При пальпации у больного ярко выражен болевой синдром.
Травмирование медиальной и латеральной коллатеральной связки сопровождается аномальной подвижностью голени в бок, а для ПКС и ЗКС характерно смещение в виде “выдвижного ящика”. Во время острой фазы больному назначают местное обезболивание. Когда пропадает ощущение ярко выраженной боли, сохраняется нестабильность коленного сустава. С целью избегания патологических смещений во время ходьбы, ногу нужно перематывать эластическим бинтом. С течением времени наблюдается постепенное уменьшение мышечной массы за счет атрофии, а также симптомы посттравматического артроза.
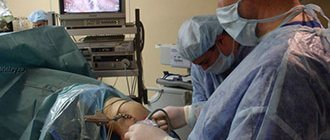
При проведении рентгенографии колена наблюдается сужение суставной щели. С помощью МРТ можно узнать о состоянии связок. Лучше всего проводить диагностику путем такой процедуры, как артроскопия. Это малоинвазивный диагностический метод для визуализации структур на экране монитора. Кроме диагностики, артроскопию используют также с целью восстановления целостности связок. Надрывы устраняют путем консервативного лечения. Также проводят артроцентез и накладывают гипс на четыре недели. После врач может назначить лечебную физкультуру и массаж. Если произошел разрыв связок, то его устраняют с помощью операции (сшивание, пластика). Во время реабилитационного периода назначают ряд физиотерапевтических процедур для скорейшего восстановления.
Разрыв соединительной ткани квадрипцеса и части надколенника (собственной связки) может возникать при сильном ударе, а также при одновременном перенапряжении мышц бедра и резком сгибании голени. При травмировании манифестирует резкая и интенсивная боль, нарушается походка (нога рефлекторно подгибается). В полость сустава кровь не попадает. Ощупывание поврежденного участка сопровождается повышенной болезненностью, отсутствует смещение и боль в костях.
Виды
От правильной постановки диагноза и определения вида травмы зависит эффективность назначенной терапии. Переломы бывают:
- Открытыми. Сопровождаются повреждением целостности кожных покровов.
- Закрытыми. Кожа не травмирована.
Переломы колена открытого типа сопряжены с высоким риском инфицирования и сильной кровопотери. Отсутствие своевременной доврачебной помощи может привести к смерти пострадавшего.
© Photographee.eu — stock.adobe.com
Внутрисуставные переломы колена бывают:
- со смещением осколков;
- без смещения.
В зависимости от положения частей коленной чашечки повреждения классифицируются на:
- Остеохондральный. Происходит отрыв малой части надколенника.
- Горизонтальный. Разлом кости на две части.
- Многооскольчатый. Кость раздроблена на несколько осколков.
- Вертикальный. Чашечка разламывается вдоль.
По расположению осколков кости вдоль оси переломы бывают:
- Со смещением осколков. Необходимо проведение хирургического вмешательства.
- Без смещения.
- Компрессионные. Кость вдавливается.
Степень тяжести травмы со смещением во многом зависит от растяжения связок. Если проблемы с сухожилиями у пострадавшего отсутствуют, осколочного смещения получается избежать.
Застарелые переломы требуют более длительного лечения и реабилитации в отличие от первичного.
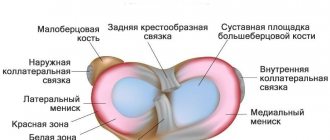
Повреждения менисков
Травмирование менисков
– одна из популярных проблем с коленным суставом, которая проявляется с большей частотой у спортсменов (футболистов, баскетболистов, легкоатлетов, лыжников). Данная травма не менее часто встречается у людей, которые занимаются танцами, тяжелой работой и артистов. Без предварительного механического воздействия, повреждение менисков может возникать и при артрозе коленного сустава. Характер травм варьируется от небольших надрывов до полных разрывов. Часто повреждение менисков сочетается с травмированием других структур колена.
Для острого периода характерны следующие признаки: болезненность, отечность, припухлость, скованность движений. Возможно наличие экссудата внутри сустава. В течение трех недель проходят симптомы воспалительного процесса, а более выраженными становятся признаки травмирования менисков. Это выражается в появлении болезненного валика на уровне суставной щели. Также фиксируют такую клиническую картину: болевые ощущения при спуске по лестнице, круговых движениях согнутой голенью, положении «по-турецки».
При диагностике не используют рентген (только с целью исключения других повреждений). В основном назначают артроскопию или МРТ. Редко проводят ультразвуковую диагностику коленного сустава. Лечение назначают исходя из результатов обследования. Небольшие надрывы устраняются с помощью терапии. Более серьезные повреждения устраняются только путем оперативного вмешательства. В качестве возможных операций может быть: сшивание, резекция или полное удаление менисков. Последние проводится редко, из-за повышенного риска возникновения артроза.
Противопоказания
Выполнение операций подобного типа, достаточно распространенная практика в медицине, но и вставленная пластина при переломе колена может иметь противопоказания. В их список входят:
- большая область пораженных тканей;
- наличие рваных, размозженных, инфицированных поверхностей;
- проявление острой инфекции;
- обострение хронического патологического состояния;
- местный воспалительный процесс с нагноением;
- шоковое состояние;
- тяжелый сочетанный травматизм;
- большая кровопотеря.
При большом количестве рваных тканей, выполняется чистка, обработка и заживление ран. Операция назначается после улучшения состояния больного.
Переломы в области коленного сустава
Нарушение целостности надколенника возможно при повреждении передней части колена. При этом возникает острый болевой синдром, проблемы со сгибанием ноги, отечность мягких тканей, кровоизлияние в середину сустава. Диагностика проводится с помощью рентгена колена. Если перелом надколенника без смещения, то лечение консервативное. Ногу иммобилизуют на 6 — 8 недель. При наличии смещения проводят хирургическое вмешательство. Во время реабилитационного периода назначают лечебную физкультуру, физиотерапевтические процедуры, массажи, обезболивание. Полное восстановление наблюдается в течение 2 — 3 месяцев.
список
Реабилитация
При выборе системы реабилитации врач должен учитывать для каждого больного особенности его общего состояния и самой травмы. Отталкиваясь от общих рекомендаций, специалист подбирает оптимальный вариант для восстановления колена. К предписаниям для реабилитации после коленного перелома различной локализации относятся следующие:
- массаж – проводится в течение 10 дней после снятия гипса. Он обязательно должен быть разогревающий. Требуется это для того, чтобы улучшить кровообращение в поврежденной области и восстановить нормальный мышечный тонус. А также улучшенное кровообращение позволяет повысить и скорость регенерации поврежденных тканей, которая длится и после того, как гипс снят;
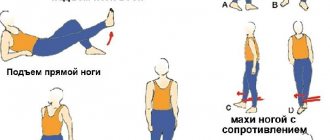
- умеренные физические нагрузки – они должны подбираться врачом с учетом общего состояния пациента и степенью повреждения. Вначале нагрузки минимальны. Постепенное увеличение их идет по мере восстановления тканей. Для этого применяется комплекс лечебной физкультуры. Он различается для тех, у кого перелом лечат консервативным или хирургическим способами. Выполнение упражнений лечебной физкультуры требует особой осторожности и четкого понимания пациентом, как грамотно это делать. Часто занятия начинают же через 2-3 дня после операции и через 5-7 дней при консервативной терапии. Это необходимо для разработки конечности;
- физиотерапия – проводится только по показаниям лечащего врача и строго с учетом изменений, которые просматриваются на рентгене. При необходимости врач проводит корректировки в назначениях по результатам данных рентгеновского снимка;
- диета – правильное питание позволяет значительно ускорить процесс восстановления тканей. Рацион должен быть обогащен продуктами с повышенным содержанием кальция и фосфора, которые необходимы для ускорения процесса срастания. Обязательным является и употребление продуктов богатые коллагеном, который необходим для образования хрящевых тканей.
Самостоятельно изменять рекомендации врача по реабилитации после перелома колена не следует. Это может стать причиной значительного ухудшения состояния и удлинения периода возвращения травмированной коленки к нормальной подвижности и возможности полноценно ходить.