Ацеклофенак, 100 мг, таблетки, покрытые пленочной оболочкой, 20 шт.
Частота побочных эффектов, приведенных ниже, определялась соответственно следующему (классификация Всемирной организации здравоохранения): очень часто (более 10 %), часто (более 1 % и менее 10 %), нечасто (более 0,1 % и менее 1 %), редко (более 0.01 % и менее 0,1%), очень редко (менее 0,01%), включая отдельные сообщения; частота неизвестна (не может быть оценена при помощи доступных даниь1х).
Со стороны желудочно-кишечного тракта:
часто — тошнота, рвота, диарея, боли в области эпигастрии, кишечная колика, диспепсия, метеоризм, анорексия, запор; в редких случаях — отмечено возникновение эрозивно-язвенных поражений, кровотечения и Перфораций желудочно-кишечного тракта (кровавая рвота, мелена), стоматит (в т.ч. афтозный), панкреатит.
Со стороны нервной системы:
редко- головная боль, головокружение, нарушения сна (бессонница или сонливость), возбуждение; в отдельных случаях отмечены нарушения чувствительности,
дезориентация, нарушения памяти, зрения, слуха, вкусовых ощущении, шум в ушах, судороги, раздражительность, тремор, депрессия, тревожность, вертиго. асептический менингит, парестезия.
Аллергические реакции:
нечасто- кожная сыпь; редко — крапивница, бронхоспазм, системные анафилактические реакции; очень редко — васкулит, пневмонит, синдром Стивенса — Джонсона и синдром Лайелла, анафилактический шок, дискоидная красная волчанка; отмечены отдельные случаи экземы, полиморфной эритемы, эритродермии.
Со стороны почек и мочевыводящих путей:
редко- периферические отеки; очень редко — острая почечная недостаточность, интерстициальный нефрит, нефротический синдром, гематурия, протеинурия.
Со стороны печени и желчевыводящих путей:
Редко — гепатит; очень редко — фульминантный гепатит.
Со стороны органов кроветворения:
очень редко — лейкопения; описаны отдельные случаи развития тромбоцитопении, агранулоцитоза, гемолитической анемии, апластической анемии, нейтропении.
Со стороны сердечно-сосудистой системы:
отмечены единичные случаи возникновения тахикардии, артериальной гипертензии, застойной сердечной недостаточности, ишемической болезни сердца (ИБС).
Нарушения со стороны дыхательной системы:
редко — одышка, отек легких;
очень редко бронхоспазм.
Нарушения со стороны скелетно-мышечной и соединительной ткани:
отмечены единичные случаи возникновения судорог Ног,
Лабораторные показатели:
часто — транзиторное повышение активности трансаминаз в крови; нечасто — повышение концентрации мочевины и креатинина в крови; очень редко повышение уровня щелочной фосфатазы в крови.
АЦЕКЛОФЕНАК
Взаимодействие
Исследования лекарственных взаимодействий не проводились, за исключением варфарина.
Ацеклофенак метаболизируется системой цитохрома Р450 — CYP2C9, и данные in
vitro
указывают на то, что ацеклофенак может являться ингибитором данного энзима. Поэтому возможен риск фармакокинетического взаимодействия с фенитоином, циметидином, толбутамидом, фенилбутазоном, амиодароном, миконазолом и сульфафеназолом.
Как и в случае других НПВП, существует риск фармакокинетического взаимодействия с лекарственными средствами, метаболизм которых протекает в печени, такими как метотрексат и препараты лития.
Ацеклофенак почти полностью связывается с белками плазмы, и, следовательно, необходимо учитывать возможность замещения другими препаратами, в сильной степени связывающимися с белками плазмы.
Ввиду отсутствия исследований фармакокинетического взаимодействия, следующие сведения основываются на информации, полученной но другим НПВП:
Следует избегать следующих сочетаний
НПВП подавляют тубулярную секрецию метотрексата, и при этом также может наблюдаться метаболическое взаимодействие, приводящее к снижению клиренса метотрексата. Поэтому во время лечения большими дозами метотрексата (более 20 мг/неделю) всегда следует избегать назначения НПВП.
Некоторые НПВП подавляют выведение лития почками, что приводит к повышенным концентрациям лития в сыворотке крови. Следует не допускать данное сочетание, если нельзя проводить частый контроль концентрации лития в сыворотке крови.
НПВП подавляют агрегацию тромбоцитов и повреждают слизистую оболочку желудочно-кишечного тракта, что может повысить активность антикоагулянтов и увеличить риск кровотечений из слизистой оболочки желудочно-кишечного тракта у пациентов, принимающих антикоагулянты.
Следует избегать сочетания ацеклофенака с пероральными антикоагулянтами группы кумарина, тиклопидином, тромболитиками и гепарином при отсутствии тщательного контроля.
При следующих сочетаниях может потребоваться коррекция дозы и соблюдение мер предосторожности:
Необходимо учитывать возможное взаимодействие НПВП и метотрексата, особенно больным с почечной недостаточностью. При приеме обоих препаратов необходим контроль функции почек. Следует принимать меры предосторожности при одновременном приеме НПВП и метотрексата в течение 24 ч, т.к. концентрация метотрексата может увеличиться, приводя к повышенной токсичности метотрексата. Предполагается, что прием НПВП вместе с циклоспорином или такролимусом увеличивает риск нефротоксичности ввиду снижения синтеза простациклина в почках. Поэтому при одновременном приеме препаратов важно контролировать функцию почек. Одновременный прием ацетилсалициловой кислоты и других НПВП может увеличить частоту развития побочных реакций, и, следовательно, требуется осторожность при их совместном приеме.
НПВП могут снижать мочегонное действие фуросемида, буметанида и гипотензивное действие тиазидных диуретиков. Одновременное лечение калийсберегающими диуретиками может быть связано с повышением концентрации калия в сыворотке крови, поэтому необходим контроль содержания калия в крови.
НПВП также могут снижать действие некоторых гипотензивных лекарственных препаратов. Ингибиторы ангиотензинпревращающего фермента или антагонисты рецепторов ангиотензина II в сочетании с НПВП могуч приводить к возникновению почечной недостаточности. Риск развития острой почечной недостаточности, которая обычно носит обратимый характер, может увеличиваться у некоторых пациентов с нарушением функции ночек, например у пожилых пациентов или пациентов, испытывающих дефицит жидкости. Поэтому сочетание таких препаратов с НПВП должно применяться с осторожностью, пациенты должны получать достаточное количество жидкости с пищей, и следует проводить контроль функции почек.
Не было выявлено влияние ацеклофенака на артериальное давление, когда он принимался одновременно с бендрофлуметиазидом, хотя нельзя исключить взаимодействие с другими гипотензивными препаратами, такими как бета-адреноблокаторы.
Другие возможные взаимодействия
Сообщалось об отдельных случаях гипогликемии и гипергликемии. Поэтому для ацеклофенака необходимо корректировать дозу препаратов, вызывающих гипогликемию. При одновременном применении с препаратом Ацеклофенак;
— дигоксина, фенитоина или препаратов лития —
может повышаться концентрация в плазме этих лекарственных средств;
— диуретиков и гипотензивных средств —
может ослабляться действие этих лекарственных средств;
— калийсберегающих диуретиков —
может приводить к развитию гипергликемии и гиперкалиемии;
— других НПВП или глюкокортикостероидов —
повышается риск возникновения побочных явлений со стороны желудочно-кишечного тракта;
—
селективных ингибиторов обратного захвата серотонина
(циталопрам, флуоксетин, пароксетин, сертралин) — повышается риск развития желудочно-кишечных кровотечений;
— циклоспорина —
может повышаться токсическое воздействие последнего на почки;
— гипогликемических
средств —
может вызвать как гипо-, так и гипергликемию. При этой комбит1ации средств необходим контроль содержания сахара в крови;
— ацетилсалициловой кислоты —
снижается концентрация ацеклофенака в крови;
— антиагрегантов и антикоагулянтов —
повышается риск кровотечений (необходим регулярный контроль показателей свертываемости крови);
—
зидовудина —
повышается риск гематологической токсичности.
Применение ацеклофенака у пациентов с острой болью в спине — эффективность и безопасность
Камчатнов П.Р., Радыш Б.Б., Михайлова Н.А., Кутенев А.В.
Боль в нижней части спины (БНС) — исключительно распространенный клинический синдром. В зависимости от таких факторов, как масса тела, характер и регулярность физических нагрузок, возраст и др., БНС возникает у 70-90% взрослых. Выделяют неспецифическую БНС, компрессию спинального корешка (радикулопатия), а также БНС, обусловленную специфическими поражениями позвоночника. В зависимости от длительности выделяют острую (длительностью менее 4 недель), подострую (от 4 до 12 недель) и хроническую (длительностью более 12 недель) БНС.
Неспецифическая БНС обусловлена остеоартрозом, остеохондрозом, изменениями периартикулярных тканей. Обычно она имеет доброкачественное течение, регрессирует или значительно уменьшается на протяжении 4-6 недель [30]. Наиболее частая причина компрессии корешка — грыжа межпозвонкового диска. Редко (менее 1%) БНС вызывается компрессионными переломами при остеопорозе, анкилозирующим спондилитом, опухолями, инфекционными процессами.
Установлению диагноза помогают детальное выяснение анамнеза — особенности возникновения болевого синдрома, факторов, провоцирующих его появление и обеспечивающих уменьшение, выявление сопутствующих соматических заболеваний, способных привести к поражению позвоночника, оболочек спинного мозга, нервных структур [3].
Радиологическое обследование (КТ и МРТ) — основной способ инструментальной диагностики БНС. Томографическое обследование показано для исключения специфических причин болевого синдрома у пациентов с нарастающим характером боли, при наличии неврологического дефицита, при указаниях на тяжелые соматические заболевания. Рентгенография не позволяет получить достоверную информацию о наличии и размерах грыжи межпозвонкового диска, истинных размерах позвоночного канала при его стенозе и др. При наличии показаний используются радиоизотопная сцинтиграфия, позволяющая выявить локальное накопление радиофармпрепарата в очагах поражения, денситометрию, ультразвуковое обследование.
Лечение
Желательны полное и раннее устранение боли с целью активного вовлечения пациента в процесс лечения и реабилитации, разъяснение больному доброкачественного характера заболевания, обучение его методам профилактики обострения. Важным является обеспечение оптимального уровня повседневной физической активности. Избыточая иммобилизация нежелательна не только у больных с изолированной БНС, но и у большинства пациентов радикулопатией. Ранняя активизация больного имеет исключительное значение в отношении предупреждения развития депрессивных расстройств и формирования болевого поведения [38].
В соответствии с Европейскими рекомендациями по лечению пациентов с острой БНС препаратом первого ряда для ее купирования является парацетамол. По обезболивающему эффекту он эквивалентен ацетилсалициловой кислоте и сопоставим с большинством нестероидных противовоспалительных препаратов (НПВП) или незначительно уступает им. Противоболевой эффект реализуется вследствие угнетения активности циклооксигеназ в периферических тканях и центрального противовоспалительного действия.
Экспериментальное изучение ацеклофенака
Широко используются НПВП — неселективные ингибиторы циклооксигеназы (ЦОГ), обладающие высокой обезболивающей и противовоспалительной активностью. К этой группе относится ацеклофенак (Аэртал) — производное фенилацетиловой кислоты (2-[2,6 — дихлорфенил) амино] фенилацетоуксусная кислота), по своей структуре близкий к диклофенаку. Помимо ингибирования, ЦОГ угнетает экспрессию молекул клеточной адгезии (в частности, L-селектина), подавляет адгезию нейтрофилов к эндотелию, обеспечивая выраженный противовоспалительный эффект [16], обусловленный также активацией синтеза антагонистов рецепторов интерлейкина-1 и подавлением образования оксида азота [27].
Сам по себе ацеклофенак обладает умеренным ингибирующим действием на ЦОГ 1 и 2 типов, однако в условиях местного воспаления полиморфноядерными лейкоцитами и моноцитами ацеклофенак частично метаболизируется в диклофенак и 4-гидроксидиклофенак, благодаря которым и угнетается активность ЦОГ [43].
Ацеклофенак способен препятствовать дегенерации хрящевой ткани. В эксперименте он продемонстрировал хондропротективные свойства, обеспечивая опосредованную интерлейкином-1 супрессию продукции металлопротеиназ, что стимулировало синтез протеогликанов хондроцитами [4]. В культуре клеток хрящевой ткани больных с остеоартрозом применение ацеклофенака сопровождалось повышением синтеза протеогликанов и гиалуроновой кислоты [6]. Ацеклофенак, обеспечивая сохранность хрящевой ткани, существенно не влияет на пролиферацию клеток сухожилий, не вызывая, соответственно, их гиперплазии.
Клиническая эффективность ацеклофенака
На сегодняшний день накоплен значительный опыт применения ацеклофенака у больных с суставной патологией. Анализ эффективности препарата при воспалительных заболеваниях и при купировании болевых синдромов позволил установить его противовоспалительное действие, эквивалентное кетопрофену, индометацину и диклофенаку у больных с ревматоидным артритом, диклофенаку и пироксикаму — при остеоартрозе коленного сустава и индометацину и напроксену — при анкилозирующем спондилите.
Считается, что обезболивающая активность 100 мг ацеклофенака по продолжительности своего действия превышает таковую после приема 650 мг парацетамола [8].
Авторы обзора, посвященного анализу применения ацеклофенака для купирования острых болевых синдромов (патология ЛОР-органов, стоматологические, гинекологические заболевания, БНС) отметили высокую эффективность препарата [24]. Результаты двойного слепого рандомизировнного исследования эффективности ацеклофенака (200 мг/сут.) и парацетамола (3000 мг/сут.) у больных с остеоартритом коленного сустава (включено 168 больных, длительность лечения — 6 недель) показали большую эффективность ацеклофенака при его лучшей переносимости [5].
Сравнительному изучению эффективности ацеклофенака (200 больных получали по 100 мг 2 раза в сутки) и диклофенака (197 больных, 50 мг 3 раза в сутки) при остеоартрозе коленного сустава было посвящено мультицентровое рандомизированное двойное слепое исследование [42]. В результате 12-недельного курса лечения в обеих группах имело место значительное достоверное купирование болевого синдрома и расширение объема движений в пораженных суставах. Однако более выраженный эффект, ранняя нормализация подвижности сустава регистрировались на фоне применения ацеклофенака. Большее число пациентов отметили улучшение после приема ацеклофенака (71 и 59% — после приема диклофенака), тогда как частота побочных эффектов при его применении оказалась существенно меньшей (1,0 и 6,6%). Сходные результаты были получены и при сравнительном мультицентровом исследовании ацеклофенака и диклофенака у аналогичного контингента больных с остеоартрозом коленного сустава [12]. Отличия эффективности препаратов оказались не столь выраженными, однако частота побочных эффектов при приеме ацеклофенака составила 5,9%, диклофенака — 11,5%, а повышение уровня аминотрансфераз, послужившее причиной отмены препаратов, наблюдалось у 0,6% больных, получавших ацеклофенак, и у 3,0% пациентов, принимавших диклофенак.
В ходе 12-недельного рандомизированного мультицентрового двойного слепого исследования сравнивалась эффективность ацеклофенака (100 мг 2 раза/сут., 190 больных) и напроксена (500 мг 2 раза/сут., 184 больных) у больных с остеоартрозом коленного сустава [23]. Существенных отличий эффективности препаратов между группами зарегистрировано не было, однако частота побочных эффектов оказалась меньшей в группе больных, получавших ацеклофенак (34 случая у 24 больных — 12,6%) по сравнению с больными, получавшими напроксен (43 случая у 30 больных — 16,3%), причем отличия касались и гастроинтестинальных осложнений. Сравнение эффективности ацеклофенака (100 мг 2 раза/сут., 123 больных) и пироксикама (20 мг в сутки, 117 больных) проводилось у пациентов с остеоартрозом коленного сустава [31] в ходе 8-недельного рандомизированного мультицентрового двойного слепого исследования. Эффективность препаратов оказалась сопоставимой, однако эффект применения ацеклофенака наступал раньше (на 2-й неделе) по сравнению с пироксикамом (на 4-й неделе). Побочные эффекты наблюдались соответственно у 24 и 33 больных, при том, что выявление скрытой крови в кале в два раза реже встречалось после приема ацеклофенака.
В рамках 6-месячного мультицентрового двойного слепого исследования 170 больных получали ацеклофенак (100 мг 2 раза/сут.) и диклофенак (50 мг 3 раза/сут.) [29]. Уменьшение болей и облегчение движений имели место в обеих группах, однако двигательные нарушения в большей степени купировались у больных, получавших ацеклофенак (17 и 22% соответственно).
Данные клинических исследований (выраженный обезболивающий эффект, хорошая переносимость), а также своеобразие влияния препарата на медиаторы воспаления говорит в пользу того, чтобы рассматривать ацеклофенак в качестве препарата выбора для длительной терапии больных с остеоартрозами, ревматоидным артритом, анкилозирующим спондилитом, некоторыми другими хроническими дегенеративными поражениями суставов [33].
Выраженные противовоспалительный и обезболивающий эффекты ацеклофенака обусловили изучение его эффективности у пациентов с БНС. Одно из первых таких исследований было посвящено сравнению эффективности ацеклофенака (135 больных 100 мг 2 раза/сут.) и теноксикама (138 больных 20 мг однократно в сутки) у больных с анкилозирующим спондилитом [39]. Исследование носило характер мультицентрового двойного слепого и продолжалось 12 недель. Оба препарата продемонстрировали высокую эффективность и сопоставимую переносимость.
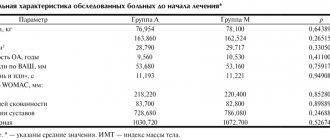
Мультицентровое рандомизированное двойное слепое исследование было посвящено сравнению эффективности ацеклофенака (100 мг 2 раза/сут.) и диклофенака резината (75 мг 2 раза/сут.) у больных с острой неспецифической БНС [36]. В исследование были включены 227 больных, курс лечения составил 10 суток. Сроки и качество купирования болевого синдрома оказались сопоставимы в обеих группах, однако применение ацеклофенака характеризовалось значительно меньшим числом побочных эффектов.
Переносимость
Широкое, в особенности долгосрочное, применение неселективных ингибиторов ЦОГ сопряжено с высоким риском желудочных кровотечений. В связи с относительно низким риском гастроинтестинальных осложнений большой интерес вызывает возможность применения селективных ингибиторов ЦОГ-2. В ряде крупных рандомизированных клинических исследований, выполненных двойным слепым методом, было убедительно доказано, что селективные ингибиторы ЦОГ-2 обладают достоверно меньшим риском поражения желудочно-кишечного тракта по сравнению с препаратами неселективного действия. Убедительные результаты были получены в ходе исследований CLASS, VIGOR [7,37]. Ацеклофенак в большей степени ингибирует образование ЦОГ-2, вследствие чего частота серьезных гастроинтестинальных осложнений при его применении значительно ниже, чем у других НПВП (пироксикам, индометацин, теноксикам и кетопрофен) [19].
Изучению переносимости ацеклофенака было посвящено 12-месячное проспективное открытое многоцентровое исследование SAMM [20]. Из 10142 пациентов, страдающих ревматоидным артритом, анкилозирующим спондилоартритом и остеоартрозом, были сформированы 2 группы: первую (n=7890) составили больные, получавшие ацеклофенак (по 100 мг 2 раза/сут.), вторую (n=2252) — диклофенак (по 75 мг 2 раза/сут.). Длительность лечения составила соответственно 168 и 170 дней. Общее число побочных эффектов, а также число больных, прекративших лечение из-за его непереносимости, оказалось достоверно ниже в группе, получавшей ацеклофенак. Частота желудочно-кишечных реакций составила соответственно 10,6 и 15,2%. Частота развития тошноты, боли в животе и диареи, приведшие к прекращению лечения, была соответственно на 46, 65 и 41% меньше в группе пациентов, принимавших ацеклофенак.
В предпринятое несколько позже Паневропейское исследование было включено 23407 пациентов с воспалительными и дегенеративными заболеваниями суставов [25]. Значительное улучшение, по мнению как больных, так и лечащих врачей, наступило у 84% больных, получающих ацеклофенак, при этом 90% из них сохранили приверженность к лечению. Результаты исследования позволили рекомендовать ацеклофенак для купирования как острых, так и хронических болевых синдромов.
Практически в то же время был опубликован обзор результатов изучения эффективности ацеклофенака, полученных в ходе различных по своему дизайну исследований с различными препаратами сравнения (диклофенак, напроксен, пироксикам, индометацин, теноксикам и кетопрофен) — всего около 150 тыс. больных [13]. Отмечена достаточная эффективность препарата для купирования болевого синдрома или воспалительного процесса при продолжительности курса лечения от 2 до 6 мес. наряду с низкой частотой побочных эффектов.
Масштабное исследование было проведено в Великобритании с целью установления частоты гастроинтестинальных и иных осложнений вследствие применения НПВН [34]. Авторы сопоставляли риск развития различных осложнений вследствие приема внутрь ацеклофенака (200 мг/сут.), мелоксикама (7,5 и 15 мг/сут.) и рофекоксиба (25 мг/сут.). Установлено, что частота побочных эффектов (число случаев/106 проданных в стране дневных доз препарата) составило 8,7 у ацеклофенака (ДИ 6,1 — 12,0), 24,8 у мелоксикама (ДИ 23,1-26,6) и 52,6 (ДИ 49,9-55,4) — у рофекоксиба. Применение ацеклофенака оказалось ассоциированным с достоверно меньшей частотой желудочно-кишечных кровотечений, боли в животе. При приеме ацеклофенака наблюдалось значительно меньшее количество гастроинтестинальных осложнений, случаев боли в животе, явлений гепатотоксичности по сравнению с рофекоксибом. В целом оказалось, что наилучшая переносимость наблюдалась именно у ацеклофенака.
Применение селективных ингибиторов ЦОГ-2 сопряжено с повышением риска сердечно-сосудистых осложнений, в первую очередь острого инфаркта миокарда и нарастания системного артериального давления [28,44]. Однако указанное свойство препаратов подтверждено не во всех исследованиях. Так, наблюдение более чем за 30 тыс. больными с остеоартритом и ревматоидным артритом, получавшими диклофенак (150 мг/сут.) или эотрикоксиб (60-90 мг/сут.), установило практически идентичный риск тромботических осложнений при их приеме [9]. В ходе цитированного выше исследования [34] зарегистрирована достоверно меньшая частота тромботических осложнений и случаев повышения артериального давления по сравнению с мелоксикамом и рофекоксибом.
Фармакокинетика ацеклофенака
При пероральном применении ацеклофенак быстро и полностью адсорбируется в кишечнике и спустя 1,5-2 ч достигает максимальной концентрации в крови. Препарат не обладает кумулятивной активностью, а его фармакокинетика не зависит от возраста пациентов. Назначается внутрь по 100 мг 2 раза/сут.
Противопоказан при обострениях язвенной болезни желудка и двенадцатиперстной кишки, «аспириновой триады» в анамнезе, нарушениях кроветворения неясной этиологии. Препарат не следует применять в третьем триместре беременности, применение его в первом и втором триместрах беременности, а также в период лактации возможно после тщательной оценки соотношения пользы и риска. Не рекомендуется применение ацеклофенака у детей и подростков в возрасте до 18 лет.
При одновременном применении других препаратов с ацеклофенаком возможно повышение концентраций в плазме крови дигоксина, фенитоина, лития и уменьшение эффективности диуретиков и антигипертензивных средств. При приеме ацеклофенака и кортикостероидов или других НПВП повышается риск развития побочных эффектов со стороны желудочно-кишечного тракта. При применении с ацетилсалициловой кислотой возможно снижение концентрации ацеклофенака в плазме крови. При одновременном применении непрямых антикоагулянтов повышается риск развития кровотечений.
Приведенные сведения об эффективности и переносимости ацеклофенака (Аэртал) позволяют рассматривать его в качестве препарата выбора у пациентов с острой болью в спине.
Литература
1. Бадокин В.В. Эффективность и безопасность ацеклофенака у больных остеоартрозом. РМЖ. 2007; 13: 392-397. 2. Неверов В.А., Курбанов С.Х. Восстановительное лечение дегенеративно-дистрофических заболеваний крупных суставов. Вестн. хир. им. И.И. Грекова 2004;163(2):97-108. 3. Никифоров А.С., Коновалов А.Н., Гусев Е.И. Клиническая неврология. В 3 т.- Москва: «Медицина», 2002. 4. Akimoto H, Yamazaki R, Hashimoto S et al. A major metabolite of aceclofenac 4’hydroхy aceclofenac supresses the interleukin-1 induced production of promatriх metalloproteinases and release of sulfated-glycosaminoglycans from rabbit articular chondrocytes. Eur J Pharmacol 2000; 401(3): 429-436. 5. Batlle-Gualda E., Roman Ivorra J., Martin-Mola E. et al. Aceclofenac vs paracetamol in the management of symptomatic osteoarthritis of the knee: a double-blind 6-week randomized controlled trial. Osteoarthritis Cartilage. 2007; 15(8):900-908. 6. Blot L., Marcelis A., Devogelaer J.-P., Manicourt D.-H. Effects of diclofenac, aceclofenac and meloxicam on the metabolism of proteoglycans and hyaluronan in osteoarthritic human cartilage. British Journal of Pharmacology 2000; 131: 1413 — 1421. 7. Bombardier C., Laine L., Reicin A. et al.. Comparison of upper gastrointestinal toxicity of rofecoxib and naproxen in patients with rheumatoid arthritis. VIGOR Study Group. N Engl J Med, 2000; 343:1520-8. 8. Brogden R., Wiseman L. Aceclofenac. A review of its pharmacodynamic properties and therapeutic potential in the treatment of rheumatic disorders and in pain management. Drugs. 1996; 52(1): 113-124. 9. Cannon C., Curtis S., FitzGerald G. et al. Cardiovascular outcomes with etoricoxib and diclofenac in patients with osteoarthritis and rheumatoid arthritis in the Multinational Etoricoxib and Diclofenac Arthritis Long-term (MEDAL) programme: a randomised comparison. Lancet. 2006; 18; 368(9549):1771-1781. 10. Carrabba M., Paresce E., Angelini M. et al. A comparison of the local tolerability, safety and efficacy of meloxicam and piroxicam suppositories in patients with osteoarthritis: a single-blind, randomized, multicentre study. Curr Med Res Opin. 1995;13(6):343-55. 11. Clare J., Tate S., Nobbs M., Romanos M. Voltage-gated sodium channels as therapeutic targets. Drug Discov Today 2000; 5:506-520. 12. Diaz C., Rodriquez de la Serna A., Geli C., Gras Х. Efficacy and tolerability of aceclofenac versus diclofenac in the treatment of knee osteoarthritis. A multicenter study. Eur J Rheumatol Inflamm 1996; 16: 17-22. 13. Dooley M., Spencer C., Dunn C. Aceclofenac: a reappraisal of its use in the management of pain and rheumatic disease. Drugs. 2001;61(9):1351-1378. 14. Dougados M., Gueguen A., Nakache J.-P. et al. Ankylosing spondylitis: what is the optimum duration of a clinical study? A one year versus a 6 weeks non-steroidal anti-inflammatory drug trial. Rheumatology 1999;38:235-244 15. Gilbert F., Grant A., Gillan M. et al. Scottish Back Trial Group. Low back pain: influence of early MR imaging or CT on treatment and outcome-multicenter randomized trial. Radiology. 2004; 231: 343-351. 16. Gonzalez-Alvaro I., Carmona L., Diaz-Gonzalez F. et al. Aceclofenac, a new nonsteroidal antiinflammatory drug, decreases the expression and function of some adhesion molecules on human neutrophils. J Rheumatol. 1996; 23(4): 723-729. 17. Harreby M., Nygaard B., Jessen T. et al. Risk factors for low back pain in a cohort of 1389 Danish school children: an epidemiologic study. Eur Spine J. 1999; 8(6): 444-450. 18. Harris A. Handicapped and Impaired in Great Britain, Part I. London, England: Social Survey Division, Office of Population Census and Surveys. Her Majesty’s Stationary Office; 1971. 19. Henrotin Y., De Leval Х, Mathy-Hartet M et al. In vitro effects of aceclofenac and its metabolites on the production by chondrocytes of inflammatory mediators. Inflamm Res 2001; 50: 391-399. 20. Huskisson E., Irani M., Murray F. A large prospective open-label, multicentre SAMM study, comparing the safety of aceclofenac in patients with rheumatic disease. Eur J Rheumatol Inflamm 2000; 7: 1-7. 21. Koes B., van Tulder W., Thomas S. Diagnosis and treatment of low back pain. BMJ 2006;332;1430-1434. 22. Koleck M. Mazaux, J. Rascle N. et al. Psycho-social factors and coping strategies as predictors of chronic evolution and quality of life in patients with low back pain: A prospective study. European Journal of Pain. 2006; 10: 1-11. 23. Korsanoff D., Frerick H., Bowdler J., Montull E. Aceclofenac is well-tolerated alternative to naproхen in the treatment osteoarthritis. Clin Rheumatol 1997; 16 (1): 32-8. 24. Legrand E. Aceclofenac in the management of inflammatory pain. Expert Opin Pharmacother. 2004; 5(6): 1347-1357. 25. Lemmel E., Leeb B., De Bast J., Aslanidis S. Patient and physician satisfaction with aceclofenac: results of the European Observational Cohort Study (experience with aceclofenac for inflammatory pain in daily practice). Aceclofenac is the treatment of choice for patients and physicians in the management of inflammatory pain. Curr Med Res Opin. 2002;18(3):146-153. 26. Li Y., Gorassini M., Bennett D. Role of persistent sodium and calcium currents in motoneuron firing and spasticity in chronic spinal rats. Neurophysiology 2004; 91:767-783. 27. Maneiro E., Lopez-Armada M., Fernandez-Sueiro J. et al. Aceclofenac increases the synthesis of interleukin 1 receptor antagonist and decreases the production of nitric oxide in human articular chondrocytes. J Rheumatol. 2001; 28(12): 2692-2699. 28. Mukherjee D., Nissen S., Topol E. Risk of cardiovascular events associated with selective COX-2 inhibitors. JAMA. 2001; 286:954-9. 29. Pasero G., Marcolongo R., Serni U. et al. A multi-centre, double-blind comparative study of the efficacy and safety of aceclofenac and diclofenac in the treatment of rheumatoid arthritis. Curr Med Res Opin. 1995;13(6):305-315. 30. Pengel L., Herbert R., Maher C., Refshauge K. Acute low back pain: systematic review of its prognosis. BMJ. 2003; 327: 323-326. 31. Perez Busquer M., Calero E., Rodriguez M. et al. Comparison of aceclofenac with рiroхicam in the treatment of osteoarthritis. Clin Rheumatol 1997; 16 (2): 154-59. 32. Pincus T., Burton A., Vogel S., Field A. A systematic review of psychological factors as predictors of chronicity/disability in prospective cohorts of low back pain. Spine. 2002; 27: 109-120. 33. Reginster J., Paul I., Henrotin Y. What is the role of aceclofenac in the therapeutic arsenal against chronic osteoarthritis pathologies? Rev Med Liege. 2001; 56(7): 484-488. 34. Raber A., Heras J., Costa J. et al. Incidence of spontaneous notifications of adverse reactions with aceclofenac, meloxicam, and rofecoxib during the first year after marketing in the United Kingdom. Therapeutics and Clinical Risk Management 2007:3(2) 225-230 35. Rudwaleit M., Metter A., Listing J., Sieper J. Inflammatory back pain in ankylosing spondylitis: a reassessment of the clinical history for application as classification and diagnostic criteria. Arthritis Rheum. 2006; 54: 569-78. 36. Schattenkirchner M., Milachowski K. A double-blind, multicentre, randomised clinical trial comparing the efficacy and tolerability of aceclofenac with diclofenac resinate in patients with acute low back pain. Clin Rheumatol. 2003; 22(2): 127-135. 37. Silverstein F., Faich G., Goldstein J. et al. Gastrointestinal toxicity with celecoxib vs nonsteroidal anti-inflammatory drugs for osteoarthritis and rheumatoid arthritis: the CLASS study: a randomized controlled trial. Celecoxib Long-term Arthritis Safety Study. JAMA 2000; 284:1247-55. 38. van Tulder M., Becker A., Bekkering T. et al. European guidelines for the management of acute nonspecific low back pain in primary care. Eur Spine J (2006) 15 (Suppl. 2): S169-S191. 39. Villa Alcazar L., de Buergo M., Rico Lenza H., Montull Fruitos E. Aceclofenac is as safe and effective as tenoxicam in the treatment of ankylosing spondylitis: a 3 month multicenter comparative trial. Spanish Study Group on Aceclofenac in Ankylosing Spondylitis. J Rheumatol. 1996; 23(7):1194-1199. 40. Von Korff M., Saunders K. The course of back pain in primary care. Spine. 1996; 21: 2833-7283. 41. Wang G., Russell C., Wang S. State-dependent block of voltage-gated Na- channels by amitriptyline via the local anesthetic receptor and its implication for neuropathic pain. Pain 2004; 110:166-174. 42. Ward D., Veys E., Bowdler J.M, Roma J. Comparison of aceclofenac with diclofenac in the treatment of osteoarthris. Clin Rheumatol 1995; 14: 656-62. 43. Yamazaki R., Kawai S., Matsuzaki T. et al. Aceclofenac blocks prostaglandin E2 production following its intracellular conversion into cyclooxygenase inhibitors. Eur J Pharmacol. 1997; 329(2-3): 181-187. 44. Zhao S., Burke T., Whelton A. et al. Comparison of the baseline cardiovascular risk profile among hypertensive patients prescribed COX-2-specific inhibitors or nonspecific NSAIDs: data from real life practice. Am J Manag Care. 2001; 8(15 Suppl): S392-400. Ключевые слова статьи: ацеклофенака, пациентов, эффективность, Применение, острой
ИСТОЧНИК РМЖ 26 ЯНВАРЯ 2010 Г, ТОМ 18, № СПЕЦ