Механизм развития
Механизм развития
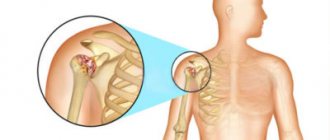
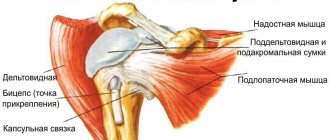
Плечевой сустав является одной из самых сложных структур опорно-двигательной системы человека. Суставная впадина образована ключицей и акромиальным отростком лопатки, в ней находится головка плечевой кости.
Шарообразная форма сустава обеспечивает значительный объем движений верхней конечности в различных плоскостях, включая вращение (ротация плеча). Увеличение глубины суставной впадины и повышение стабильности плечевого сустава обеспечивается губой из соединительной ткани, локализующейся вокруг впадины, а также манжетой, сформированной из плечелопаточных связок и мышц, обеспечивающих вращение плеча (ротаторы).
Под акромиальным отростком лопатки локализуется мышца, которая является одной из наиболее уязвимых структур плеча. Результатом ее повреждения является синдром сдавления ротатора плеча или импинджмент синдром.
Плечевой сустав — самый мобильный, шаровидный, резко инконгруэнтный и многоостный сустав человеческого тела, соединяющий головку плечевой кости и суставную поверхность лопатки.
Нестабильность плечевого сустава — это хроническое состояние повторяющихся вывихов или подвывихов головки плечевой кости.
Львиная доля (95-98%) всех вывихов — передние (подклювовидный и подключичный) или, так называемые, передне-нижние вывихи, оставшийся процент разделяют задние и многоплоскостные вывихи плеча.
Причины возникновения хронической нестабильности:
- Последствие травматического вывиха (переломо-вывиха)
- Синдром гиперэластичности (Ehlers-Danlos, Marfan Syndrome), которым страдает 10-15 % населения
- Гипермобильность плечевого сустава вызванная повторяющимися движениями с максимальной амплитудой, в группе риска некоторые профессии и виды спорта, такие как плавание, волейбол, теннис, (метательные виды — «плечо бросающего атлета»)
- Диспластические изменения — разница размеров головки плеча и суставной впадины лопатки, плоскостного её положения
- Особенности строения суставной губы и плече-лопаточных связок
Диагноз ставится на основании осмотра и жалоб, для уточнения структурных повреждений используется МРТ и РКТ.
Лечение нестабильности исключительно оперативное, этой патологии уделяют внимание уже много веков, первые упоминания начинаются с Гиппократа (400 л. до н.э.) — он использовал прижигание каленым железом. За всю историю попыток предотвратить вывих придумано около 150 способов операций и около 300 их модификаций. До сих пор не существует метода лечения, который со 100% уверенностью избавил бы пациента от проблемы, но с появлением артроскопии случился прорыв в хирургическом лечении нестабильности плеча. Операция стала максимально анатомичной, появилась возможность увидеть сустав изнутри и выявить сопутствующие патологии, о которых раньше не было ни малейшего представления.
Общим для артроскопических операций на плечевом суставе являются: проведение вмешательства через проколы, использование видеоаппартуры высокой четкости, инструментов для малоинвазивной хирургии.
Обезболивание пациентов всегда многокомпонентное, в нашей клинике мы сочетаем проводниковую анестезию (блокаду анестетиком периферических нервов) с использованием ларингеальной маски.
Вмешательства проводятся с особыми укладками больного: «на боку» с отведением руки, либо «шезлонг»
Для фиксации поврежденных структур: капсулы, связок, сухожилий, костно-хрящевых фрагментов используются анкеры (anchor — якорный фиксатор, металлические и полимерные: нерассасывающиеся и биодеградируемые).
Существуют фиксаторы различных размеров и форм, изготовленные из разных материалов, имеющие определенные назначения — для плотной кортикальной и рыхлой губчатой кости. Одни — забивающиеся с необходимостью сверления отверстия, другие — саморезы, вкручивающиеся в кость. Всех объединяют, проходящие внутри, сверхпрочные нити.
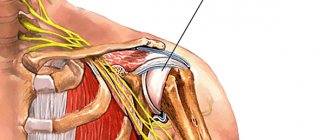
Повреждение Банкарта является самым частым при вывихе плеча — отрыв хрящевой губы (labrum) от суставной впадины лопатки. В ее верхнем отделе прикрепляется сухожилие длинной головки двуглавой мышцы плеча (бицепс), а в переднем и заднем — мощные связки, вплетенные в капсулу.
Так выглядят отрывы губы в верхнем (SLAP) и передне-нижнем (Bankart) отделах на схеме (английский хирург Arthur Sidney Blundell Bankart, 1879 – 1951).
Стоит отметить, многократных (говоря о количестве, пациенты не редко рассказывают о более чем 50, 100 эпизодах, а некоторые давно сбились со счета, так как вывихи, происходящие часто во сне, вправляют самостоятельно) вывихах плеча от суставной губы не остается и следа, рвутся глено-хумеральные связки (GHL) и капсула, передняя камера сустава вырастает в размере, а суставная поверхность лопатки сужается.
Внутри плечевого схема швов после реконструкции
Существует много разновидностей разрывов губы гленоида, капсулы, связок, но необходимо сказать о костных повреждениях, сопровождающих вывих:
Перелом Хилла — Сакса (Harold Arthur Hill (1901–1973) and Maurice David Sachs (1909–1987)) — импрессионный (вдавленный) переломом головки плеча. Чем дольше головка плеча находится в состоянии вывиха, чем выше энергетика травмы, чем хуже качество кости (остеопороз), тем выраженней будет деффект и уменьшится хрящевое покрытие головки плеча, а следовательно возрастет риск рецедива — повторного соскальзывания в привычное место. При данной патологии, в зависимости от размера деффекта, возможна его костная пластика или, например, процедура ремплиссажа.
(франц. remplissage — заполнение)
Костный Банкарт — перелом суставной впадины лопатки.
Данное повреждение сопровождается уменьшением площади суставной поверхности лопатки, оно должно быть обязательно и в кратчайшие сроки диагностировано, поскольку от этого зависит выбор тактики консервативного и оперативного лечения. Применяемые стандартные проекции для рентгенографии плечевого сустава часто не позволяют выявить перелом переднего края гленоида, особенно если он небольшого размера. Поэтому в стандарты обследования включена магнитно-резонанстная и рентгеновская компьютерная томография с 3D реконструкцией.
Артроскопия остается наилучшим лечебно-диагностическим методом.
В зависимости от размера деффекта (недостатка костной массы — b) давности перелома, количества вывихов, качества костной ткани планируется и объем оперативного вмешательства:
рефиксация отрывного перелома, пластика связочного аппарата, или костно-пластическая операция с использованием аутотрансплантата (костного блока, взятого у пациента) из гребня подвздошной кости. Либо использование клювовидного отростка лопатки (coracoid) — операция Латарже ( Бристоу-Хелфета-Латарже).
Реабилитация после стабилизирующих операций на плечевом суставе обычно начинается обычно через 3-4 недели с пассивной разработки — пациент помогает восстановить восстановить объем движений конечностью с помощью здоровой руки. Необходимы инструкции врача физиотерапевта, помощь массажиста. После достижения необходимой амплитуды в течение 7-10 дней, можно приступить к активной разработке — «включение» мышц плечевого пояса — активные движения оперированной рукой, в это время очень важны советы инструктора по лечебной физкультуре. Средние сроки консолидации и сращения связок колеблются от 6 до 12 недель, поэтому на это время запрещаются нагрузки. К активным занятиям спортом можно приступить не ранее чем через 4-6 месяцев.
Сухожилие длинной головки бицепса (СДГБ) и патологию связанную с ним стоит рассмотреть отдельно. Интерес заключается в особенности строения и внутрисуставном его расположении. Часто встречается стойкий болевой в переднем отделе плечевого сустава, спровоцированный нагрузкой, излишним двигательным стереотипом или травмой. При этом, обследуя пациентов обнаруживатся теносиновит или тендинит СДГБ, резкая пальпаторная болезненность в проекции межбугорковой борозды, а на МРТ и при артроскопии выявлятся повреждение структур, удерживающего сухожилие аппарата, нередко вывих сухожилия или отрыв верхней части суставной губы, рассмотренный выше. Если проведение консервативных мероприятий не дает должного эффекта, применяется тенодез — закрепление сухожилия в межбугорковой борозде.
Это возможно сделать как вне, так и внутрисуставно, с использованием интерферентного биодеградируемого винта или якорных фиксаторов. В пожилом возрасте мышечное брюшко почти не имеет контура на плече (особенно у женщин), и допустима тенотомия СДГБ — отсечение его от места прикрепления, без какой-либо фиксации. Это практически не влияет на функцию руки, объем движений в плечевом и локтевом суставе не страдает. Небольшой косметический дефект на фото мужчины слева.
Кальцифицирующий тендинит — воспаление сухожилия вращательной манжеты плеча, сопровождающееся болью, ограничением движений, а так же отложением солей кальция (депозиты основных фосфатов, чаще Са10(РО4)6ОН — гидроксиапатит в сухожилии надостной мыщцы, вид кальцификата на схеме и рентгенограмме).
Причины.
Предполагается, что в основе развития заболевания лежат как локальные, так и общие факторы. Кристаллы гидроксиапатита откладываются в изначально поврежденном сухожилии, чем объясняется, типичная локализация этих кристаллов в сухожилиях плечевого сустава. Кальцификации подвергаются как правило, часто травмирующиеся и плохо кровоснабжаемые участки сухожилий, иногда с очагами некроза, что способствует местному повышению концентрации кальция и фосфора. Таким регионом является участок сухожилия надостной мышцы вблизи прикрепления его к большому бугорку плечевой кости – зона Кодмана, где чаще всего рентгенологически выявляются кальцификаты. В свою очередь, кальцификация способствует дальнейшему прогрессированию дегенеративных изменений, а также развитию воспалительной реакции. Однако частая билатеральная и множественная локализация депозитов позволяет говорить о существовании наряду с местными общих предрасполагающих факторов, таких как сахарный диабет, заболевания щитовидной железы, гиперфосфатазия. Описаны семейные случаи заболевания. Отложение в тканях кристаллов гидроксиапатита описывается при многих состояниях, в том числе у больных с хронической почечной недостаточностью, находящихся на длительном гемодиализе. Кристаллы гидроксиапатита присутствуют в мягких тканях при системной склеродермии, дерматомиозите, смешанном заболевании соединительной ткани, являясь причиной множественного кальциноза. Наконец, кальцификация околосуставных тканей известна после предшествующих внутрисуставных инъекций. Причины и механизмы кальцификации при всех этих состояниях остаются неясными. (РМЖ).
В нашей практике замечено,что превалирующее количество больных — женщины, профессии которых связаны с длительным вынужденным положением руки (микротравматизацией), чаще отведением. Например парихмахеры, учителя, маляры, врачи (УЗ-диагносты и стоматологи) и т.д.
Лечение возможно с помощью физиотерапевтических методов, хорошие результаты наблюдаются после курсов экстракорпоральной ударно-волновой терапии, с помощью которой возможно добиться растворения кальцинатов. В случае массивных солевых отложений, после неудачной консервативной терапии возможно инвазивно под ультразвуковым контролем подвергнуть солевой пласт разрыхлению введением анестетика под акромиальный отросток лопатки. В запущенных же случаях, при плотной кальцификации не обойтись без артроскопической субакромиальной бурсоскопии и удаления отложений через проколы. Иногда тендиниты с большими кальцификатами распространяются на все слои сухожильной массы ротаторной манжеты, и после их удаления образуется дефект ткани, который необходимо закрывать, т.е. сшивать, восстанавливать разрыв.
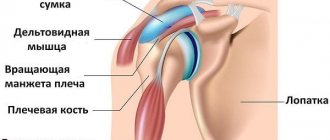
Вращательная манжета плеча представлена объединенным сухожилием для нескольких мышц: надостная (supraspinatus), подостная (infraspinatus) и малая круглая (teres minor), которые представляют собой группу наружных ротаторов плечевой кости, прикрепляющихся к большому бугорку плечевой кости. Существует и внутренний ротатор плеча, являющийся частью манжеты — подлопаточная мышца (subscapularis), сухожилие которой прикрепляется к малому бугорку. Не смотря на хитросплетение сухожильных волокон всех четырех мышц и структурное их объединение у каждой имеется своя функция, общей является стабилизация головки, ее прижатие и центрация в суставной впадине лопатки.
Сухожилие ротаторной манжеты, мышцы, вид сверху и сбоку.
Существует множество видов разрывов сухожилий, отрывов манжеты от плечевой кости, одни влияют на функцию, другие причиняют боль. Массивные повреждения не позволяют человеку обслуживать себя, так как ротаторы отвечают за повседневные, привычные движения. Личная гигиена становится затруднительной (причесаться, помыться и т.д.), порой невозможной, особенно если произошла травма доминантной руки.
Лечение предполагает восстановление целостности структуры — шов ротаторной манжеты, выполняемый в нашей клинике артроскопически. Варианты однорядной и двухрядной фиксации (анкер с нитями и лентами).
Схема шва (А) и артроскопический вид (В) после реконструкции
Реабилитация
В послеоперационном периоде необходимо ношение, в течение 3-4 недель, ортеза (удерживателя) — иммобилизирующей повязки с возможным отведением и ротацией руки с целью разгрузки мышц.
Затем необходима физиотерапия, массаж, лечебная физкультура, обосновано назначение медикаментозной терапии, так как возраст пациентов с повреждениями вращательной манжеты чаще колеблется от 45 до 65 лет.
Продолжая тему возрастных пациентов, необходимо упомянуть о дегенеративных повреждениях, в отсутствии как таковой травмы.
Импинджмент — синдром.
Состояние при котором ротаторы сдавливаются, соударяясь с акромиальным отростком лопатки, при движениях. А с учетом страдающего кровоснабжения этой зоны происходят повреждения манжеты, порой не полнослойные, частичные разрывы (парциальные разрывы PASTA — partial articular supraspinatus tendon avulsion). Они сопровождаются выраженным болевым синдромом в крайних положениях плеча и часто трудно диагностируемы даже на МРТ:
Возрастные изменения, такие как: истончение хрящевого слоя, сужение подакромиального пространства, ригидность связочного аппарата, вкупе с анатомическим строением, предрасположенностью некоторых людей, могут приводить к подобному заболеванию (3 типа акромионов см ниже).
Проблемы возникают при 2 и 3 типах отростка, именно они служат препятствием на пути большого бугорка и травмируют манжетку (сухожилие надостной мышцы). Нередки так же случаи остеофитов, появившихся на отростке, так называемых шпор (примеры на рентгенограммах).
Y- проекция для оценки формы акромиального отростка и шпоры
Истинная прямая проекция для оценки суставной щели и субакромиального пространства
Лечение — артроскопическая субакромиальная декомпрессия, состоящая из удаления подакромиальной сумки (бурсэктомии) и шпоры, резекции акромиального отростка лопатки (акромиопластика, см ниже).
При значимых парциальных разрывах, помимо расширения пространства между плечевой костью и лопаткой, необходим и шов, описанный выше.
Эндопротезирование плечевого сустава — это замена изношенных, травмированных и безвозвратно утраченных частей сустава на искусственные (металлические, керамические, полиэтиленовые), оперативный способ лечения таких патологий как:
- Остеоартрит плечевого сустава (артроз), развившийся, зачастую, вследствие травмы или профессиональной деятельности
- Артропатия плечевого сустава наступившая после массивного разрыва сухожилий ротаторной манжеты (англ. — Cuff tear arthropathy)
- Болезнь Хасса — асептический остеонекроз головки плечевой кости, остеохондропатия при которой погибают клетки костной ткани
- Врожденные диспластические нарушения (неправильное развитие) головки плеча и суставной впадины лопатки
- Многооскольчатые переломы и переломо-вывихи проксимального отдела плечевой кости, суставной впадины лопатки, синтез которых заведомо нарушает функцию плечевого сустава.
- Ревматоидный артрит.
Для каждой патологии существует свой, строго определенный, в зависимости от поврежденной части, способ эндопротезирования:
Рисерфейсинг — замена поверхности, разрушенного хрящевого слоя, чаще головки плечевой кости на металлическую (схема и рентген)
Однополюсное эндопротезирование — замена одной из двух поврежденных структур, чаще замена головки и шейки плечевой кости при переломах её верхней части (схема и рентген)
Тотальное эндопротезирование — замена двух компонентов сустава, т.е применение техники рисерфейсинга для соприкасающихся поверхностей, или анатомического протеза на ножке, с заменой суставной впадины лопатки, а так же реверсивное эндопротезирование (обратное — вогнутая часть перенесена на ножку плеча, а выпуклая головка на суставную впадину лопатки), применяемое, напр., в случаях артропатии при невосстановимых разрывах ротаторной манжеты.
Ниже примеры рентгенограмм тотальных эндопротезов
Эндопротезирование плечевого сустава — это точная высокотехнологичная операция, выполняемая чаще у пациентов старшей возрастной группы, целью которой является возвращение потерянного движения руки и избавление пациента от болей. Чем раньше больной обратится к врачу, тем меньше осложнений удастся избежать и вернуться к любимым занятиям!
Реабилитация начинается с пассивных движений уже на 2-3 сутки после операции, после уменьшения болевого синдрома через 5-7 дней возможно приступить к активной лечебной физкультуре, послеоперационная рана заживает на 10 — 12 день и снимаются швы. По мере усиления нагрузок и увеличения амплитуды движений пациент консультируется с оперирующим хирургом и проводятся контрольные рентгенологические исследования.
Капсулит плеча или «замороженное плечо»
Так же применим общий термин плечелопаточный периартрит (1882 г. описал Duрlay), вышеупомянутый термин «Frozen shoulder»(1932 г. предложил Codman), адгезивный капсулит (используется в МКБ — 10) — нейро-трофическое заболевание, характеризующееся воспалением синовиальной оболочки , ретракцией и фиброзированием капсулы, т.е уменьшением объема сустава и тугоподвижностью.
Причина до конца не изучена, есть связь с, порой незначительной, травматизацией — неловкое движение, которое привело к выраженному болевому синдрому и вынужденному ограничению движений. Встречаясь отдельно, это заболевание часто развивается на фоне сопутствующей патологии. Например при сахарном диабете — до 30% случаев, гипертиреозе, перенесенном инфаркте миокарда и инсульте, онкопатологиях, фиброматозах — заболеваниях соединительной ткани. Чаще страдают представительницы женского пола (5:1), гормональные нарушения, стрессовый фактор могут явится возможной причиной болезни, которая имеет 3 фазы (4):
- «красная» — продолжительность от 3 до 12 месяцев — болевой синдром в покое, не связанный с конкретным движением, усиливающийся ночью.
- «красно-белая» — длится от 4 до12 месяцев — безболевое выраженное ограничение движений, особенно ротации. Это стадия заморозки, прижатое плечо к туловищу, а предплечье к животу.
- «белая» — от 12 — 24 месяцев завершает процесс стадия «избавления от скованности», фаза разработки, податливости.
В целом длительность может занимать от 1,5 до 4 лет по данным разных авторов, срок каждой следующей фазы зависит от времени предыдущей.
Существует мнение, что не следует вмешиваться в процесс болезни, так как всегда наступает выздоровление — саморазрешение. Отмечены случаи неполного восстановления функции, на которые многие пациенты не обращают внимания. Ряд других больных желает скорейшего выздоровления и восстановления функции плечевого сустава в связи с длительной утратой трудоспособности.
Лечение сводится к купированию болевого синдрома в первой фазе противовоспалительными средствами. Применению глюкокортикостероидов во второй фазе, внутрисуставное введение их с анестетиком, желательно под УЗ-контролем, физиотерапия, массаж, ударно-волновая терапия, активная изнуряющая разработка движений. Возможна и операция — артроскопическая капсулотомия — рассечение и редрессация.
Продолжая тему нейро-трофических заболеваний, нужно упомянуть о болях в плече, иногда связанных с вышеупомянутыми патологиями, но вызванных компрессией нерва или его повреждением. Этим процессам лучше всего подходят названия «туннельного синдрома» и «нейропатии».Анатомия в который раз наградила нас множеством форм. Так например, ниже представлены 6 типов вырезки лопатки в которой проходит надлопаточный нерв — n.suprascapularis (SSN).
Вид сверху: 1 — вырезка лопатки 2 — клювовидный отросток 3 — поперечная связка верхняя 4 — надлопаточная артерия 5 — надлопаточный нерв 6 — ямка надостной мышцы 7 — ость лопатки 8 — шейка лопатки 9 — поперечная связка нижняя 10 — акромиальный отросток
Над поперечной связкой, как показано на рисунке выше, проходит артерия a.suprascapularis нерв же лежит в вырезке лопатки в подсвязочном пространстве. Компрессия нерва в этих зонах может быть вызвана анатомическим строением, ретракцией мышц при разрывах ротаторной манжеты, ганглиевыми, синовиальными кистами — доброкачественными жидкостными образованиями и т.д. Определение требует точной МР и УЗ диагностики, используется игольчатая электронейромиография.
МРТ и схема кисты компрессирующей нерв
Клинически патологии связанные со сдавлением SSN проявляются болями в области лопатки с иррадиацией в плечевой сустав, слабостью, а порой атрофией мышц ротаторов. Повреждение надлопаточного нерва происходит при занятиях такими видами спорта, как тяжелая атлетика, баскетбол, волейбол и т.д. Механизмом травмы является ущемление нерва во время движений руки в плечевом суставе, которое вызывается быстрыми махами рукой из-за головы. Нейропатия надлопаточного нерва проявляется постоянной тупой болью позади плечевого сустава и слабостью при отведении руки и ее наружной ротации.
Лечение заключается в декомпрессии (освобождении) надлопаточного нерва, оперативные вмешательства проводятся эндоскопически — через проколы. Артроскопия плечевого сустава снова приходит на помощь — возможно вскрытие и эвакуация содержимого кисты, рассечение поперечной связки лопатки в зависимости от найденной аномалии вырезки. На ранних этапах возможен прием НПВС, физиолечение, проводимые, при необходимости под ультразвуковым контролем, блокады нерва растворами анестетиков в сочетании с глюкокортикостероидами.
Крыловидная лопатка — редко встречающаяся нейропатия длинного грудного нерва (НДГН) n. thoracicus longus — возникающая в следствие его повреждения (перерастяжения). Вызывает парез или паралич передней зубчатой мышцы, что проявляется крыловидным стоянием лопатки. Сходное необычное положение лопатки может возникать при параличе ромбовидной и трапециевидной мышцы в результате травматического повреждения добавочного нерва, однако в этом случае нижний угол лопатки отклоняется наружу, тогда как при НДГН нижний угол лопатки, наоборот, отклоняется внутрь, к позвоночнику. В результате поражения всех трех мышц в редких случаях наступает варусная установка лопатки с прогрессирующим задним подвывихом плеча. Разновидностью крыловидной лопатки является паралитическая vara (выпадение зубчатой, трапециевидной и ромбовидной мышц), сочетающаяся с задним подвывихом плеча (описана П. Я. Фищенко в 1967 году), примеры на фото ниже.
Стрелочками ниже показан n. thoracicus longus и передняя зубчатая мышца
Лечение направлено на стимуляцию мышц плечевого пояса, улучшение питания нерва, стандартная физиотерапия, массаж и ЛФК дополняются лекарственной терапией, операция не требуется, если не произошел разрыв.
Поражение подмышечного (подкрыльцового) нерва n.axillaris. Подмышечный нерв по своей функции является смешанным. Двигательные волокна нерва осуществляют иннервацию дельтовидной и малой круглой мышц. Чувствительные волокна подмышечного нерва входят в состав верхнего латерального кожного нерва плеча и осуществляют иннервацию кожи наружной поверхности плеча. Поражение подмышечного нерва возможно под воздействием ряда причин. В большинстве случаев нейропатию вызывает травма, такая как перелом или вывих плеча, огнестрельное ранение, длительное сдавление нервных волокон (например, костылями), неправильное положение плеча во время сна или наркоза и т.д. Клинически поражение данного нерва характеризуется тем, что больной не может отвести руку до горизонтального уровня, что объясняется развитием паралича и атрофии дельтовидной мышцы. Появляется разболтанность в плечевом суставе — паралитический подвывих. Также нарушается чувствительность кожи наружной поверхности верхней трети плеча.
Нейропатия подмышечного нерва поддается консервативному лечению. Оно состоит из лечебной физкультуры и внутритканевой электростимуляции. Если в течение полугода улучшений не наступило, показана операция — невролиз — освобождение нерва от окружающих рубцовых сращений или его пересадка (транспозиция). Результаты таких операций обычно благоприятны, чувствительная функция нерва восстанавливается раньше двигательной.
Поражение мышечно-кожного нерва n. musculocutaneus.
Двигательные волокна, входящие в состав мышечно-кожного нерва осуществляют иннервацию бицепса, плечевой и клювовидно-плечевой мышц. Чувствительные волокна нерва осуществляют иннервацию кожи на наружной поверхности предплечья. При поражении мышечно-кожного нерва отмечается атрофия двуглавой мышцы плеча, плечевой, и клювовидно-плечевой мышц. Отмечается выпадение сгибательно-локтевого рефлекса, а также нарушение всех видов чувствительности кожи на лучевой поверхности предплечья и тенора. Причины и лечение могут быть аналогичны тем, что описаны в предыдущем разделе (аксиллярный нерв).
Рассматривая плечевой сустав, необходимо сказать о самых частых травматических повреждениях в нем, особенно в пожилом возрасте. Это внутрисуставные, фрагментарные, оскольчатые, с отрывами бугорков переломы головки и шейки плечевой кости. Эти травмы почти всегда многокомпонентны,сочетают в себе разрывы связок, повреждения мышц, переломо-вывихи и смещения костных отломков.
Поэтому и оперативное лечение их должно быть комплексным. Остеосинтез всегда сочетается с восстановлением целостности сухожилий, вправлением вывихов и, при необходимости, заменой сустава — эндопротезированием.
Будущее хирургии плечевого сустава состоит в развитии биоинженерных технологий. Применение «заплаток» (pitch patch) из биосовместимых материалов при деффектах вращательной манжеты, использование факторов роста (PRP — Platelet-Rich Plasma — обогащенная тромбоцитами плазма), расширение показаний для малоинвазивной артроскопической хирургии, разработка новых оперативных техник.
Схема применения заплатки при дефекте сухожилия надостной мышцы.
Большинство людей с вышеперечисленными заболеваниями плечевого сустава, не могут себя полноценно обслуживать. Они не находят нужного специалиста, лечатся у врачей общей практики, обращаются к терапевтам, неврологам или хирургам. А помочь им способен лишь травматолог-ортопед, на консультацию к которому больные приходят уже в хронических и запущенных стадиях. В нашей клинике предлагается полный спектр обследования и лечения ваших суставов. В настоящее время артроскопия – это минимальный риск, залог успеха лечения и прогнозируемое выздоровление наших пациентов, независимо от возраста.
Текст и иллюстрации предназначены исключительно для информирования о заболеваниях и возможностях их лечения. Не забывайте: самолечение может навредить Вашему здоровью.
Обращайтесь к врачу.
Если у вас возникли вопросы, то их можно задать отправив письмо на адрес электронной почты: [email protected] или записавшись на прием.
Врач-травматолог-ортопед НУЗ «Дорожная клиническая больница на ст.Воронеж-1 ОАО «РЖД» Генюк Юрий Владимирович
Причины
Субакромиальный импинджмент синдром является полиэтиологическим патологическим состоянием. Это означает, что к сдавливанию субакромиальной мышцы плечевого сустава может приводить воздействие значительного количества провоцирующих факторов, к которым относятся:
- Врожденные или приобретенные (следствие перенесенной травмы или деструктивного патологического процесса) анатомические особенности акромиального отростка лопатки. Изогнутая, крючкообразная форма данной структуры вызывает механической сдавливание субакромиальной мышцы, которое усиливается даже при недлительном поднятии руки вверх.
- Появление патологических костных выростов (остеофиты) в области соединения акромиального отростка лопатки с ключицей, что приводит к сдавливанию мышцы.
- Хронический воспалительный процесс в плечевом суставе, приводящий к увеличению толщины соединительнотканной сумки в области задней поверхности и манжеты.
- Перенесенные травмы, при которых имело место нарушение целостности бугорка плечевой кости или акромиального отростка лопатки. Регенерация тканей часто сопровождается формированием костной мозоли, сдавливающей субакромиальную мышцу.
- Врожденное снижение прочности связочного аппарата.
- Патологическое снижение тонуса поперечно-полосатой мускулатуры области плеча вследствие параличей, миастении.
- Разрыв соединительнотканных структур связочного аппарата плеча, который часто сопровождает вывих плечевой кости с выходом ее головки из суставной впадины.
- Патологическое уменьшение размеров («сморщивание») суставной сумки плеча.
После определения фактора, который провоцирует синдром сдавления ротатора плеча, лечение обязательно включает мероприятия, направленные на устранение его последующего воздействия.
Профилактика
Следует избегать больших нагрузок на плечевой сустав. Если работа связана с выполнением однообразных движений, нужно давать возможность руке отдыхать. При первых симптомах заболевания стоит сразу обратиться к врачу и лечить сустав. Это позволит быстро снять неприятные симптомы и избежать развитие необратимых процессов.
В нашей клинике богатый опыт лечения таких пациентов. Благодаря владению современными методами диагностики и лечения мы проводит успешное лечение импинджмент синдрома не только на начальной стадии, но и в запущенных случаях.
Мы поможем вам за короткий срок восстановить функцию плечевого сустава и вернуться к привычному активному образу жизни.
Виды
Виды
При развитии патологического процесса на фоне изначального изменения анатомического соотношения структур плеча имеет место первичное заболевание. Если сдавливание мышцы ротатора произошло на фоне перенесенной травмы или патологического процесса, то диагностируется вторичный субакромиальный синдром.
Клиническая картина
Клиническая картина
В основном данное заболевание встречается у пациентов старше 40 лет, которые мучаются от постоянной боли в плече. Предшествующие травмы у них отсутствуют. Боль у таких пациентов возникает при подъеме руки между 70 ° и 120 °, “болезненной дуге » (см рис.), при вынужденном движении руки над головой и при лежании на пораженной стороне. Симптомы могут быть хроническими или острыми. Чаще всего это постепенный, дегенеративный процесс, вызывающий импинджмент, нежели некий сильный внешний фактор. Именно поэтому пациентам чаще всего трудно назвать точное начало симптомов.
Симптомы
Субакромиальный синдром плечевого сустава имеет достаточно характерную клиническую симптоматику, которая включает несколько симптомов:
- Боль, которую провоцирует подъем руки вверх. Она вначале имеет невыраженную интенсивность, но по мере прогрессирования заболевания может усиливаться и беспокоить человека в покое (в том числе и во сне).
- Болевые ощущения во время прощупывания (пальпации) плечевого сустава. При этом они могут распространяться в надключичную область и вниз по руке.
- Ограничение подвижности в пораженном патологическим процессом суставе, которое часто сопровождается интенсивными болевыми ощущениями.
В дальнейшем субакромиальный импинджмент синдром плечевого сустава проявляется истончением (атрофия) мышц и связок плеча с выраженным снижением их тонуса и прочности.
Определение/Описание
Diercks и соавт. определяют СБС как совокупность нетравматичных, унилатеральных проблем с плечом, которые вызывают боль, локализованную вокруг акромиона, обычно усиливающуюся во время или после подъема руки. По сути, это собирательный термин, который описывает боль, вызванную любым повреждением какой-либо структуры или структур в пределах субакромиального пространства. Таким образом, данный термин включает все состояния, связанные с субакромиальными структурами: субакромиальный бурсит, кальциноз предплечья, тендинит бицепса или дегенерация сухожилий ротаторной манжеты.
Диагностика
Диагностика
Дополнительно для выявления заболевания и его дифференцирования от других патологических состояний проводится импинджмент-тест Neer, суть которого заключается во введении в сумку субакромиального отростка лидокаина. При наличии синдрома сдавливания болевые ощущения после инъекции снижаются.
Импинджмент синдром плечевого сустава – лечение без операции
Консервативная терапия назначается при небольших изменениях в структурах плеча и невыраженном сдавливании субакромиальной мышцы. Она включает несколько мероприятий, к которым относятся:
- Обеспечение функционального покоя для сустава.
- Использование нестероидных противовоспалительных лекарственных средств для снижения выраженности воспаления в тканях.
- Непосредственное введение глюкокортикостероидов (гормональные препараты, обладающие выраженным противовоспалительным эффектом) в область акромиального отростка, которое назначается коротким курсом не чаще 1-го раза в неделю.
- Физиотерапевтические процедуры, к которым относится магнитотерапия, озокерит, грязевые ванны, электрофорез с противовоспалительными препаратами.
- Леченая физкультура (ЛФК), которая проводится для постепенного восстановления функционального состояния плечевого сустава, а также уменьшения степени сдавливания субакромиальной мышцы.
Консервативное лечение может назначаться в качестве монотерапии или для подготовки пациента к выполнению хирургического вмешательства.
Импинджмент синдром плечевого сустава – операция
Хирургическое вмешательство назначается врачом при выраженном сдавливании субакромиальной мышцы или в случае отсутствия необходимого эффекта после проводимой в течение 4-х месяцев консервативной терапии. Основной целью операции является освобождение ущемленной мышцы (субакромиальная декомпрессия), для чего выполняется пластика (акромиопластика) тканей и структур плечевого сустава.
Данный вид хирургического вмешательства проводится при помощи использований 2-х основных методик:
операция
операция
В современных медицинских клиниках артроскопия является методикой выбора, так как не приводит к значительной травматизации тканей. Это сокращает длительность реабилитационного периода, а также сводит к минимуму возможность развития осложнений.