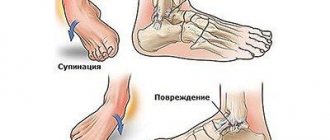
Как проявляется разрыв связок лодыжки
Разрыв связок лодыжки, симптомы повреждения характеризуются жалобами пациентов на боли в лодыжке во время ходьбы.
При осмотре обнаруживается опухоль, гематома, прикосновение к поврежденному месту очень чувствительно.
Комментирует врач-ортопед Жежеря Эдуард Викторович:
Когда происходит растяжение, то пострадавший может опираться на стопу. При более сильном повреждении, если связки надорваны, передвигаться тяжело и больно, вся стопа отекает, прилагать усилие нужно даже для того, чтобы просто опереться на ногу.
Повреждение таранно-малоберцовой связки голеностопного сустава обычно случается, когда человек сделал неестественное движение – подвернул или резко перекрутил ногу, сильно повернул. Чем резче движение, тем больше вероятности, что связки могут пострадать или повредиться. В такой неудачный момент теряется равновесие, человек падает, ему даже больно встать на ноги. Бывает, что даже слышится хруст именно в это время.
Лечение повреждений связок голеностопного сустава
Применение тромбоцитарных факторов роста при лечении повреждений латеральных связок голеностопного сустава 1-2 степени
Э.Н.Безуглов 2, Е.Е.Ачкасов 1, Э.М.Усманова 3, 1. кафедра лечебной физкультуры и спортивной медицины 2. Континентальная хоккейная лига 3. ПФК ЦСКА
РЕЗЮМЕ
В нашей клинике ведет прием врач Безуглов Э.Н. Выполняет: -консервативное лечение повреждений опорно-двигательного сустава; -паховые боли; -повреждения мышц и капсульно-связочного аппарата крупных суставов; -реабилитация после перенесенных оперативных вмешательств на опорно-двигательном аппарате
В статье представлены результаты лечения повреждения латеральных связок голеностопного сустава у 40 футболистов мужского пола (средний возраст – 24,0±1,3 года), которые были разделены на две группы по 25 спортсменов в зависимости от применяемых методов лечения.
Проанализированы сроки лечения и длительность сохранения болевого синдрома в зависимости от метода лечения. Предложен новый метод лечения связочного аппарата крупных суставов с использованием тромбоцитарных факторов роста, который позволяет значимо сократить сроки лечения, уменьшить выраженность болевого синдрома и сократить число рецидивных повреждений. Показано, что эффективность использования тромбоцитарных факторов роста одинаково высокая при лечении повреждений как первой, так и второй степени.
Введение.
Введение. Непременным атрибутом карьеры практически любого спортсмена становятся травмы.
По оценкам европейских специалистов до 50% всех спортивных травм, а также 3,5-10% всех травм, лечение которых производится в стационарах, связано с занятиями футболом [7]. Среди всех спортивных травм самыми распространенными являются повреждения связочного аппарата крупных суставов, и именно поэтому полноценность лечения этих травм, а также максимально быстрая реабилитация с возвращением на прежний уровень активности, приобретает важнейшее значение [9].
Максимальное количество повреждений приходится на капсульно-связочный аппарат голеностопного сустава-до 17% от всех спортивных травм. Наиболее часто он травмируется при игре в футбол, который является одним из наиболее травмоопасных видов спорта [3]. Травмы голеностопного сустава составляют 15% от всех неотложных спортивных травм, из которых 85% относятся к повреждениям инверсионного типа [5].
Согласно данным исследования, проведенного медицинским комитетом УЕФА, более 12% всех травм футболистов ведущих европейских клубов составили повреждения голеностопного сустава, из них около 38% пришлось на травмы боковых латеральных связок, которые, в свою очередь, значимо превалируют в структуре всех повреждений связок голеностопного сустава — более 80% от всех случаев.
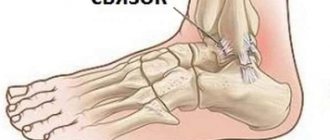
Латеральная группа связок голеностопного сустава представлена передней таранно–малоберцовой связкой (ПТМС), задней таранно–малоберцовой связкой (ЗТМС) и пяточно–малоберцовой связкой (ПМС).
Выраженность повреждения ПТМС и ПМС лежит в основе функциональных тестов, определяющих объем травмы. Имеется несколько классификаций повреждений капсульно-связочного аппарата голеностопного сустава, в основе которых лежит оценка степени повреждения тех или иных анатомических структур [2].
На наш взгляд, наиболее показательной является классификация Гамильтона [4]. Так как в ней лучше отображается соотношение диагноз — анатомическая структура, а также механизм получения травмы:
- степень I – растяжение любой из связок
- степень II – разрыв ПТМС, ПМС не повреждена
- степень III – разрыв ПТМС и ПМС.
Весьма важным аспектом в лечении повреждений капсульно-связочного аппарата именно у спортсменов, высокой квалификации является адекватная оценка болевого синдрома сразу после получения травмы, а также в ходе лечения, так как в некоторых случаях именно болевой синдром, а не верифицированная с помощью инструментальных методов исследований степень повреждения связок становится основным лимитирующим фактором для начала полноценных тренировок.
Оценка болевого синдрома чаще всего проводится на основании субъективных ощущений больного с помощью разработанных шкал боли.
Для оценки интенсивности острой боли в клинической практике широко используются визуальная аналоговая шкала (Visual Analog Scale, VAS), цифроваярейтинговаяшкала (Numerical Rating Scale, NRS) и категориальная вербальная шкала (Verbal Rating Scale, VRS)
Основным недостатком всех описанных шкал является оценка болевого синдрома в покое или при обычной для опрашиваемого больного нагрузке. В тоже время отсутствие боли в покое или при рутинной нагрузке не является для спортсменов показателем положительной динамики процесса заживления или тем более выздоровления, так как лимитирующие боли могут появляться уже в ходе выполнения специфической нагрузки или после нее. Учитывая приведенные выше недостатки, нами была разработана и впервые внедрена в практику балльная система оценки болевого синдрома именно у футболистов высокой квалификации.
Классификация болевого синдрома у футболистов
- боли нет при выполнении физических упражнений любой интенсивности и не появляется после нее
- имеется незначительный дискомфорт, , появляющийся только после нагрузки и самопроизвольно купирующийся
- не мешающий выполнению упражнений любой интенсивности и не усиливающийся после них
- ограничивающая боль появляется только на пике специфической нагрузки
- ограничивающая боль появляется при выполнении специфической нагрузки средней интенсивности
- боль появляется при проведении клинических тестов
- боль появляется при беге
- боль появляется при быстрой ходьбе или другой подобной нагрузке
- боль появляется при любом движении
- -боль в покое
Методом выбора диагностики повреждения связочного аппарата которое можно использовать как для так и для оценки течения процесса .
В дополнение к обязательным методам (УЗИ и рентгенографии) исследования при повреждении связок голеностопного сустава можно использовать компьютерную томографию, позволяющую исключить остеохондральные повреждения и помогающую диагностировать сопутствующую костные контузию и отек, наличие которых влияют на длительность восстановления[18].
В течение последних десятилетий в мировой практике лечения повреждений связочного аппарата голеностопного сустава утвердилось мнение о необходимости минимальной по срокам иммобилизации сустава и максимально быстро купирующих сопутствующее воспаление и ускоряющих репарацию 8].
Лечение повреждений связок голеностопного сустава является 14].
Повреждения связок голеностопного сустава сопровождаются Поэтому вся стартовая лечебная тактика должна быть основана на устранение болевого .
В качестве средств стартовой терапии используется RICE-терапия, включающая в себя создание покоя суставу за счет частичной иммобилизации, сопровождаемого охлаждением, компрессией и возвышенным положением [17].
Окончание лечение всех видов повреждения связок у спортсменов отсутствие боли при отсутствие .
Одной из наиболее простых и в то же время безопасных и -связочного аппарата у спортсменов является инфильтрация места полученных из .
Эта методика достаточно давно применяется применяется в ведущих европейских и американских клиниках, а на территории СНГ наиболее активно она используется в Донецке [1].
В последние годы при проведении многочисленных исследований доказана важная регуляторная роль различных факторов роста в процессах заживления поврежденных тканей[6].
Применение тромбоцитарных факторов роста в клиническойпрактике позволяет значимо ускорить процессы заживления тканей при одновременном повышении качества рубца) [13].
Патогенетической основой этого метода является наличие в тромбоцитах альфа-гранул, содержащих большое количество факторов роста, которые являются стимуляторами процессов регенерации[16]
Для спортсменов или профессиональных атлетов влияние скелетно-мышечных повреждений на жизнь и работу значительно больше чем для обычных людей, поэтому быстрое восстановление полной работоспособности и возвращение к соревнованиям имеют главенствующее значение [15].
Оптимальное лечение травм в этой группе пациентов должно быть направлено на максимально быстрое возвращение на прежний функциональный уровень активности наиболее безопасным и экономически выгодным способом [12].
Целью данного исследования была сравнительная оценка эффективности лечения повреждений латеральных связок голеностопного сустава 1-2 степени с использованием ТФР и стандартным методом лечения подобных повреждений.
Материалы и методы. В настоящей работе обобщены результаты обследования и лечения 40 больных в возрасте от 18 до 32 лет (средний возраст – 24,0±1,3 года) с повреждениями латеральных связок голеностопного сустава, которые находились на лечении в медицинском центре Олимпийского комплекса «Лужники» г. Москвы в период с 2009 по 2012 гг. Оценку степени повреждения связочного аппарат проводили по классификации Гамильтона. Давность травмы во всех случаях составляла 1-3 суток.
Все больные были футболистами мужского пола, выступающие за клубы Российской Премьер-лиги и Футбольной национальной лиги.
В данном исследовании анализировали только первичныеизолированные повреждения латеральных связок голеностопного сустава.
На момент первичного осмотра и выполнения функциональных тестов на стабильность сустава («передний» и «боковой» выдвижные ящики) всем больным была выполнено ультразвуковое исследование(УЗИ) и рентгенография голеностопного сустава, таким образом все диагнозы были верифицированы.
Показанием к применению инъекций ТФР было желание пациентов.
Все больные давали информированное согласие на проведение лечения. Все больные были распределены на две группы в зависимости от того применялись ли инъекции тромбоцитарных факторов роста или нет.
В I группу включили 20 больных (50,0%), которым на фоне стандартного лечения выполнялись инъекции ТФР. Забор крови, объемом 36 мл (4 пробирки по 9 мл) производили из кубитальной вены. Плазму, богатую тромбоцитами, получали с помощью центрифуги фирмы BTI (Испания), применяя стандартный протокол-1800 оборотов в минуту в течение 8 минут. Минимальное содержание тромбоцитов в вводимом в место повреждения плазменном концентрате составляло 800000 в одном миллилитре. Инъекция ТФР выполнялась однократно в объеме 4 мл, вводимых в место повреждения.
Во II группу объединили 20 больных (50,0%), которым инъекции ТФР не выполнялись. Перед началом терапии всем больным оценивали выраженность болевого синдрома по разработанной шкале. В обеих группах он составлял 7-10 баллов. Всем больным, независимо от сроков повреждения проводили консервативную терапию, направленную на устранение имеющейся симптоматики. Коррекцию имеющихся патологических изменений осуществляли внутримышечным введением вольтарена в дозировке 3,0мл 1 раз в день в течение трех дней, а также с помощью местного лечения в виде компрессов с гелями «Лиотон» и «Вольтарен». В обеих группах проводилось физиотерапевтическое лечение по стандартной схеме (криотерапия 30 минут 5 раз в день первые три дня, магнитотерапия 30 минут 1 раз в день первые 7 дней). Учитывая, что повреждения 1 и 2 степени являются стабильными и при выполнении функциональных тестов нестабильности сустава не выявлялось, иммобилизация сустава не проводилась [18].
Оценку полученных результатов проводили на основании количества дней от момента получения травмы до начала полноценных тестирующих тренировок и количестве рецидивов повреждения в течение последующих 6 месяцев. Критерием допуска к тестирующей тренировке, включающей в себя специфичные для футбола упражнения максимальной интенсивности (таблица 3), было уменьшение болевого синдрома до 2-3 баллов по разработанной шкале.
Результаты и обсуждение: Используемая литература: 1. Безуглов Э.Н., Глущенко А.Л., Ачкасов Е.Е., Ярдошвили А.Э., Каркищенко Н.Н. Первый опыт применения тромбоцитарных факторов роста при лечении повреждений опорно-двигательного аппарата спортсменов высокой квалификации……………. 2. Ренстрем П. Спортивные травмы. Клиническая практика предупреждения и лечения.- Киев: Олимпийскаялитература, 2003.- 93-94 с. 3. Ekstrand J. Soccer injuries and their prevention.// Linkoping University Medical Dissertations.1982.- N.130. 4. Hamilton W. Stenosing tenosynovitis of the flexor hallucis longus tendon and posterior impingement upon the os trigonum in ballet dancers. Foot Ankle. // International SportMed Journal. 1982.-N.3.-P.74-80. 5. Henry J. Lateral ligament tears of the ankle, 1-6 years follow-up:study of 202 ankles//Orhop.Rew.1983.- Vol.10.- P.31-39. 6. Kasemkijwattana C., Menetrey J., Bosch P., Somogyi G., Moreland M., Fu F., Buranapanitkit B., Watkins S., Huard J. Use of growth factors to improve muscle healing after strain Injury//. Clin Orthop Relat Res.2000.- P.272–285. 7. Keller С.,F. Noyes F., Buncher C. The medical aspects of soccer injury epidemiology // AM. J.SPORTS MED. 1987.-N.15.- P. 5-12. 8. Kerkhoffs G., Rowe B., Assendelft W. Immobilisation for acute ankle sprain.//A systematic rewiew. Arch OrthopTrauma Surg. 2001.- N.8.- P.46. 9. Kon E., Filardo G., Di Martino M., Marcacci M. Platelet-rich plasma (PRP) to treat sports injuries:evidence to support its use Knee// Surg Sports Traumatol Arthrosc.2007/-N.10.- DOI 10.1007/s00167-010-1306-y 10. Langer H. (2010) Platelets in regeneration.// Semin Thromb Hemost.2010.-N. 36.-P.175–184. 11. Lopez-Vidriero E., Goulding K., Simon D., Sanchez M., Johnson D. The use of platelet-rich plasma in arthroscopy and sports medicine: optimizing the healing environment// Arthroscopy.2010.-N. 26.-P.269–278. 12. Molloy T., Wang Y., Murrell G. (2003) The roles of growth factors in tendon and ligament healing// Sports Med.2003.- N. 33.-P.381–394. 13. Nagumo A., Yasuda K., Numazaki H., Azuma H., Tanabe Y.,Kikuchi S., Harata S., Tohyama H. Effects of separate application of three growth factors (TGF-beta1, EGF, and PDGF-BB) on mechanical properties of the in situ frozenthawed anterior cruciate ligament// Clin Biomech.2005.-N. 20.-P.283–290 14. P. Renstrom . Persistently painful sprained ancle// J Am Acad Orthop Surg. 1994.-N.2.-P.270. 15. Sampson S., Gerhardt M., Mandelbaum B. Platelet rich plasma injection grafts for musculoskeletal injuries// A review. Curr Rev Musculoskelet Med.2008.- N. 1-P.-165–174. 16. Stellos K., Kopf S., Paul A., Marquardt J., Gawaz M., Huard J.,Foster T., Puskas B., Mandelbaum B., Gerhardt M., Rodeo S. Platelet-rich plasma: from basic science to clinical applications// Am J Sports Med.2009.- N.-37.-P.-59–72. 17. Wedmore J. Emergency department evalution end treatment of ankle and foot injuries// Emerg Med Clin North Am. 2000.-N.18(1).-P.127. 18. Wolfe M., Uhl T., Mattacol C. Management of ankle sprains// Am Fain Physician. 2001.-N.63(1).-P.93.
Какие бывают виды повреждений
Повреждения и разрывы связок голеностопного сустава классифицируются по трем видам:
- разрывы нескольких волокон, которые чаще именуют растяжением связок, но это неверно, потому что связочные ткани совсем не способны растягиваться.
- надрывы большей части связок голеностопного сустава. Передвигаться самостоятельно пациент с таким повреждением сможет.
- разрыв связок сустава ноги или их полный отрыв от места прикрепления;
- разрыв дельтовидной связки голеностопного сустава
Повреждение латеральных связок голеностопного сустава
Повреждение наружных боковых связок голеностопного сустава (растяжение связок) возникает тогда, когда стопа и голеностопный сустав подвергаются нагрузкам, превышающим их физиологический предел прочности и объем движений, в результате чего связки подвергаются перерастяжению или разрываются.
Механизмом травмы обычно является инверсия голеностопного сустава (подворачивание или вращение внутрь) с элементами скручивания вдоль вертикальной оси либо без такового.
Повреждение может случиться при ходьбе по неровной поверхности либо во время бега и занятий спортом.
Стабильность суставов обеспечивается двумя механизмами:
- Динамическая стабильность – сокращение мышц, расположенных вокруг сустава и стабилизирующих его
- Статическая стабильность – обеспечивается связками и формой образующих сустав костей
Динамическая стабильность считается наиболее важным из этих двух механизмов для нормального функционирования сустава и полноценного выполнения всех привычных для нас движений. При недостаточности этого механизма основная нагрузка ложится на связки. Недостаточная функция мышц – слабость мышц туловища, средней ягодичной мышцы, четырехглавой мышцы бедра, задних мышц бедра и малоберцовых мышц – могут предрасполагать к развитию нестабильности голеностопного сустава.
Проприоцептивная чувствительность – чувство положения, локализации, ориентации и движений в суставе – также является важнейшим моментом, обеспечивающим стабильность сустава.
Пациенты с гипермобильностью связок также подвержены риску повреждения связок голеностопного сустава. Связки у таких пациентов недостаточно прочны и обеспечивают более широкую амплитуду движений в суставе, чем обычно.
Предрасполагающим к повреждению наружных боковых связок голеностопного сустава фактором также является определенная форма стопы пациента. При варусной (подвернутой внутрь) установке заднего отдела стопы, как это бывает у пациентов с полой стопой, наружные боковые связки голеностопного сустава находятся в состоянии хронического перерастяжения и со временем теряют свою прочность.
Таким образом, факторы риска повреждения наружных боковых связок голеностопного сустава включают:
- Ходьба по неровной поверхности
- Ранее перенесенные растяжения связок голеностопного сустава (т.е. когда связки уже повреждены)
- Недостаточная динамическая стабильность
- Синдром гипермобильности суставов
- Варусная деформация заднего отдела стопы (полая стопа)
- Заболевания сухожилий малоберцовых мышц
Внешний вид варусной деформации заднего отдела стопы, предрасполагающей к повреждению наружных боковых связок голеностопного сустава
Разрыв сухожилия лодыжки
Если полностью разорваны связки лодыжки, это безошибочно и просто определяется по внешнему виду больной ступни и ноги. Наблюдаются хорошо видимые признаки: тыльная и нижняя поверхности стопы с гемартрозом, кровоподтеками, отек расходится почти по всей стопе. Пациент испытывает боль при каждом шаге.
Повреждение связок голеностопа подтверждается, как правило, после рентгеновского исследования, что одновременно позволяет исключить перелом, вследствие которого бывают такие же симптомы – отеки, сильные боли при ходьбе.
Пациент может чувствовать боль во время осмотра, так как врачу нужно поворачивать стопу в разные стороны, чтобы точно определить место повреждения. Нестабильность сустава говорит о том, что связки полностью разорваны.
| Укол в голеностопный сустав при разрыве таранной связки |
Записаться на лечение
Хроническая латеральная нестабильность связок голеностопного сустава
Растяжения латеральных связок голеностопного сустава обычно возникают во время ходьбы или прыжков (стопа подвергается супинации и внутренней ротации при одновременной наружной ротации голени). Вероятность получения травмы возрастает при дополнительном подошвенном сгибании стопы.
Чаще страдает передняя таранно-малоберцовая связка, после пяточно-малоберцовая связка. При разрыве таранно-малоберцовой связки возрастает подвижность голеностопного сустава в горизонтальной плоскости, способствующая повреждению остальных связок. Повреждению латеральных связок может сопутствовать повреждение капсулы голеностопного сустава и связок подтаранного сустава.
Наиболее частыми травмами связочного аппарата голеностопного сустава являются повреждения латерального комплекса, которые в большинстве случаев поддаются консервативному лечению. Повторные травмы связок латерального отдела могут привести к хронической латеральной нестабильности.
Клиническая картина
Основными симптомами являются жалобы на нестабильность, повторяющиеся эпизоды инверсии стопы и боль, преимущественно в области латеральной лодыжки.
Диагностика
Тест переднего выдвижного ящика дистального конца большеберцовой кости (проверка целостности передней межберцовой связки) и вагус-тест для оценки нестабильности. Часто выявляется переднелатеральная болезненность, что может служить признаком латерального импиджмента.
При рентгенографии в стандартных проекциях могут отмечаться кальцификаты (в том числе округлые костные образования, расположенные дистальнее латеральной лодыжки), что является признаком застарелого повреждения связок латерального отдела голеностопного сустава. На латеральном или медиальном крае таранной кости могут быть выявлены сопутствующие остеохондральные повреждения.
Степень патологической подвижности при хронической нестабильности можно оценить при помощи сравнительной рентгенографии под нагрузкой.
Артроскопические данные
При растяжении сустава отмечают значительное расширение латеральной суставной щели. Иногда полость сустава может быть исследована вплоть до задней капсулы, что всегда является признаком латеральной нестабильности или врождённой слабости связочного аппарата. Так же выявляют сопутствующие хондральные и остеохондральные повреждения. Часто обнаруживается местный синовит или спайки кпереди от малоберцовой кости (латеральный импиджмент) и в области синдесмоза (импиджмент синдесмоза).
Лечение
Консервативное лечение включает:
- Покой,
- Холод,
- Тугое бинтование,
- Приподнятое положение ноги.
Дополнительно уменьшить боль и отёк помогают электростимуляция и электрофорез. Если переломы и повреждения синдесмоза отсутствуют, то реабилитацию начинают сразу после стихания боли. Реабилитация направлена на восстановление объёма движений, силы и проприоцептивной чувствительности.
При достижении положительного результата приступают к восстановлению специальных навыков: бега, прыжков и т.д. Профилактика повторных повреждений – ношение ортезов для голеностопного сустава на шнуровке.
Хирургическое лечение показано при:
- Повторных травмах,
- Длительной боли,
- Стойкой отёчности или нестабильности голеностопного сустава.
У пациентов с повторными травмами инверсионного характера и расширением латеральной суставной щели рекомендована латеральная стабилизация голеностопного сустава для предупреждения дальнейшей травматизации при повторяющихся подвывихах. Описаны как открытая, так и артроскопическая методики.
Открытое вмешательство включает в себя восстановление латеральных связок с использованием несвободного сухожилия малоберцовой мышцы (транспозиция сухожилия короткой малоберцовой мышцы).
Артроскопическая стабилизация была впервые описана Hawkins в 1987 году, который рекомендовал отрабатывать артроскопическую технику на моделях или суставах трупов.
Техника операции
Латеральная стабилизация:
Осмотр
Переднелатеральную область сустава осматривают при дистракции и варусной нагрузке, оценивают и документируют связочную нестабильность. Нередко выявляются хондральные и остеохондральные повреждения таранной кости.
Дебридмент
Переднелатеральную область сустава санируют, удаляя локальные разрастания синовиальной и рубцовой ткани (причины импиджмента).
Обработка
Примерно на 1 см кпереди от верхушки малоберцовой кости, область таранной кости диаметром 6-8 мм обрабатывают до появления кровоточащего участка губчатого вещества кости. Для фиксирования переднелатеральных связок в этой области должна быть установлена скобка. Препятствующие обзору мягкие ткани удаляют синовиальным резектором.
Установка скобы
Для фиксации передней таранно-большеберцовой связки и участка латеральной капсулы к обработанному участку кости через вспомогательный нижний переднелатеральный порт вводят скобу размером 5,5 мм. Стопа должна находиться в нейтральном положении для достаточного натяжения латеральных связок.
Проверка положения скобы
Положение скобы оценивают при артроскопии и под рентгенологическим контролем. Вместо скоб может быть использована методика с применением анкерных фиксаторов (Mitek).
Возможные проблемы:
- Расшатывание скоб,
- Поломка скоб,
- Возможность травматизации при удалении скоб.
Hawkins при удалении скоб через 3 месяца часто обнаруживал, что они были плотно фиксированы к кости и не могли быть удалены без дополнительной травматизации латеральной капсулы.