| Рентген снимка кисти рук в Немецкой семейной клинике : исследование и расшифровка снимка. Запись на рентген по телефону, (812) 337-12-12. Снимок кисти руки – это самое первое исследование внутренней структуры тела человека, которое было сделано путем проецирования степени ослабления Х-лучей в виде изображения на пленку. На тот момент Вильям Рентген еще не знал, что даже спустя два века такой способ диагностики будет самым информативным в случае травм и патологических изменений в суставах и костях. Кроме того, было обнаружено, что рентген кисти дает возможность достаточно точно определить анатомический возраст любого человека, а также его резервы роста. |
Состояние суставов кисти руки может сказать специалисту о многом, в зависимости от того, какие суставы подверглись изменениям, от характера деструктивных изменений, от локализации патологий. Результаты рентгена могут служить важным показателем для постановки диагноза.
Рентген кисти руки: когда назначается и что показывает
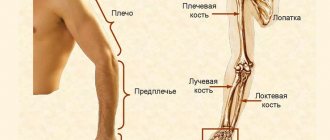
Кости кисти представлены запястьем, пястью и пальцами. В роли связочного аппарата кисти выступает лучезапястный сустав, образованный лучевой костью.
Рентгенография кистей рук позволяет:
- проверить целостность суставов и костей;
- выявить очаги воспаления в костях (например, артрит);
- увидеть остеофиты;
- обнаружить некротические процессы костной ткани, эрозии суставов;
- выявить обызвествление мягких тканей
- определить костный возраст
Таким образом, на основании полученных рентгеновских снимков врач-диагност может поставить такие диагнозы:
- перелом, трещина;
- вывих;
- ревматоидный артрит;
- остеоартроз;
- артрит (воспаление суставов);
- системная красная волчанка;
- кальциноз
Кроме того, с помощью рентгена кисти можно определить структуру скелета. Дело в том, что в случае развития системного воспалительного (ревматического) заболевания первыми отреагируют именно суставы кистей рук. В данном случае рентгенограмма кисти поможет установить стадию воспалительного процесса по ряду сопутствующих явлений (утолщение суставов, кальцинаты, некроз костной ткани, остеолиз).
Наиболее распространённым диагнозом является перелом пальца или перелом кисти руки – более 30% всех переломов. Причем зачастую такая проблема случается у детей, на организм которых лучевая нагрузка крайне нежелательна. Поэтому родители сомневаются, нужно ли проводить процедуру рентгенографии, если существует достаточно клинических признаков перелома: отечность, синюшность тканей, деформация естественной формы, значительные болевые ощущения, усиливающиеся во время движения, ухудшение подвижности пальцев. По мнению специалистов, рентгенограмма все равно необходима для того, чтобы визуализировать взаимное расположение отломков костей и суставов, состояние близлежащих тканей. Тем более, что у переломов пальцев симптомы очень схожи с признаками вывиха или ушиба. Поэтому, чтобы не рисковать, а назначить адекватную и своевременную терапию, необходим рентген. Доза при таком виде рентгенодиагностики составит всего 0,001 мЗв, что соответствует дозе природного облучения, полученного менее чем в течение одного дня.
Классификация переломов костей кисти
В зависимости от наличия или отсутствия повреждения кожи над переломом различают:
- закрытые переломы — целостность кожи не нарушена;
- открытые переломы — в области повреждения имеется рана, в которой могут определяться костные отломки.
По положению костных отломков:
- без смещения — сломанная кость сохраняет свое положение, отломки точно соприкасаются по линии перелома;
- со смещением — костные отломки расходятся в стороны и в результате не могут срастись по линии перелома без их сопоставления — репозиции.
По вовлечению в перелом суставных структур:
- внесуставные переломы — линия перелома проходит вне полости сустава;
- внутрисуставные переломы — линия перелома находится внутри полости сустава;
- переломовывихи — нарушение целостности кости в сочетании с вывихом в смежном суставе.
По локализации перелома:
- переломы костей запястья;
- переломы пястных костей;
- переломы фаланг пальцев.
Также можно классифицировать переломы кисти в зависимости от количества отломков, степени смещения, присоединения инфекции. Важное значение имеет и этиология перелома — был ли он травматическим или же патологическим — возникшим на фоне заболевания костей. Все эти факторы влияют на выбор лечебной тактики при переломах и в конечном итоге — возможности полного восстановления функции поврежденной кисти.
Противопоказания для рентгенодиагностики кистей рук
Данное лучевое исследование может быть проведено по экстренным показаниям даже беременным и кормящим женщинам. Сложности возникнут при рентгенодиагностике кистей рук пациентов, страдающих нервными расстройствами по причине неконтролируемости движений рук (для информативного снимка требуется абсолютная неподвижность).
Как уже было отмечено, на детей ионизирующее излучение оказывает влияние в большей степени. Однако когда речь идет о диагностировании переломов или вывихов, то врач может назначить данную процедуру. Учитывая, что степень лучевой нагрузки незначительна, родителям не стоит переживать. Однако, по возможности лучше снизить дозу радиации, обратившись в клинику, где оборудование позволяет делать цифровые рентгеновские снимки.
Переломы пястных костей
Длинные и тонкие пястные кости часто ломаются при ударе кулаком или прямой травме. Тяга мышц и движения в кисти до иммобилизации перелома нередко приводят к смещению костных отломков. Выделяют эпифизарные переломы, когда линия перелома локализуется в области головок костей, и диафизарные — переломы тела кости.
Перелом первой пястной кости
Причина — удар согнутым первым пальцем, реже — прямой удар по первой пястной кости.
Перелом основания I пястной кости. Характерная травма для боксеров и бойцов MMA. Различают перелом Беннета — отрыв участка основания первой пястной кости, который удерживается связками, с одновременным вывихом ее большей части в запястно-пястном суставе. Перелом Роландо — многооскольчатый переломовывих I пястной кости. Обе травмы проявляются болью, деформацией и отечностью в области “анатомической табакерки” — области под основанием первого пальца — с усилением боли при движении, попытке сжать кулак. Диагностика осуществляется с учетом жалоб, данных анамнеза травмы, осмотра области повреждения и рентгенографии кисти. Лечат переломы Беннета и Роландо хирургическим путем с применением остеосинтеза — восстановления целостности кости путем фиксации отломков металлическими спицами, штифтами или пластинами.
Перелом средней части I пястной кости. Чаще возникает вследствие прямого удара по кости. Проявляется болью, отеком и деформацией в области первой пястной кости. Диагноз устанавливается с учетом жалоб пациента, сведений о механизме повреждения, осмотра области первой пястной кости и рентгенологического исследования костей кисти. Лечение — гипсовая иммобилизация сроком 4-5 недель, при смещении отломков — предварительная закрытая репозиция. При неэффективности консервативной репозиции для сопоставления отломков проводится операция — спицевой остеосинтез.
Пример операции доктора Валеева по восстановлению после перелома первой пястной кости:
До операции:
После операции:
Перелом II, III, IV, V пястных костей
Причина — удар кулаком или падение на сжатые в кулак пальцы. Могут быть одиночными, но чаще ломаются несколько пястных костей, обычно — четвертая и пятая. Проявляется болью, отеком и деформацией кисти, нередко возникает гематома. Диагностируется на основании жалоб, анамнеза травмы, объективного осмотра и результатов рентгенографии костей кисти. Для лечения перелома без смещения выполняется иммобилизация сроком на 4-5 недель. При смещении отломков показана закрытая репозиция, а при ее неэффективности — скелетное вытяжение или спицевой остеосинтез.
Преимущества рентгенодиагностики на цифровом оборудовании
Использование низкодозного цифрового оборудования имеет следующие преимущества, благодаря которым достигается значительное снижение лучевой нагрузки в сравнении с традиционным пленочным методом:
- в процессе не участвует рентгеновская пленка и химикаты;
- исследуемая зона четко ограничена – лучевой поток направлен исключительно на обследуемый участок;
- уменьшено время воздействия Х-лучей, необходимое для получения качественного изображения;
- четкость получаемых изображений исключает необходимость повторной рентгенографии, связанной с неинформативностью полученного изображения
В Немецкой клинике, благодаря использованию современного оборудования производства компании GE, достигается снижение лучевой нагрузки в сравнении с традиционным способом получения рентгенограммы практически на 40%. Даже исследование грудничков допустимо на таком оборудовании. Цена рентгена кисти руки на цифровом оборудовании вполне доступна.
Подготовка к рентгену
Чтобы сделать рентген правой и левой кистей рук, предварительная подготовка не нужна. Перед процедурой надо снять кольца, браслеты, часы и расположить руки (или руку) на рабочем столе рентгеновского аппарата так, как скажет специалист-рентгенолог.
Для защиты от влияния ионизирующего излучения тех частей тела пациента, которые не участвуют в исследовании, используются специальные свинцовые фартуки или жилеты.
Определение биологического возраста человека посредством рентгенографии
По степени окостенения (сформированности костей) можно определить биологический возраст человека. Применяется также название «костный возраст». Лучезапястный сустав и кисть состоят из большого количества мелких костей, которые с возрастом претерпевают изменения. Специалисты, зная определенную последовательность процесса окостенения, могут сделать вывод о биологическом возрасте человека.
Возможность определения «костного возраста» значимо для эндокринологии в целях диагностирования патологий роста детей (отставание в росте, либо наоборот), а также ряда хромосомных отклонений, опухолей яичников и надпочечников и других заболеваний. При подозрениях на дисфункцию паращитовидных желез, выраженную в нарушении обмена кальция и фосфора, рентгенодиагностика кисти руки также поможет определить причину и поставить диагноз.
Здоровье ребенка для любящих родителей – неоценимое достояние. И если что-то идет не так в процессе роста ребенка, то нужно обращаться к квалифицированным врачам. Немецкая клиника вот уже пятый год подряд занимает первое место в рейтинге молодых клиник в номинации «Педиатрия». В клинике работают врачи высокой квалификации, а диагностическое оборудование сделано производителем с мировым именем – GE. Обратившись сюда, вы несомненно получите консультацию грамотных специалистов.
Переломы костей запястья
Кости запястья в силу своей формы, структуры и положения ломаются достаточно редко. Наиболее подвержена перелому ладьевидная кость — крупная косточка в основании большого пальца. Также встречаются повреждения полулунной и гороховидной костей запястья. Трехгранная кость, а также кости дистального ряда — многоугольная, трапециевидная, головчатая и крючковидная — подвержены переломам крайне редко, обычно их переломы сочетаются с вывихами в соответствующих суставах.
Переломы ладьевидной кости
Причина — падение на согнутую кисть, удар кулаком или прямая травма запястья. Возможны следующие варианты:
- внутрисуставной перелом ладьевидной кости — линия перелома находится внутри полости лучезапястного сустава;
- внесуставной перелом — отрыв бугорка ладьевидной кости;
- переломовывих де Кервена — одновременный перелом ладьевидной кости и вывих ее проксимального отломка и полулунной кости из лучезапястного сустава.
Симптомы — боль и отечность в основании большого пальца, невозможность двигать рукой в лучезапястном суставе, сжимать кисть в кулак. Диагноз устанавливается на основании жалоб пациента, данных о характере возникновения травмы, осмотра и рентгенографии костей кисти. Иногда при отсутствии смещения отломков линия перелома при всех его признаках не определяется. В этом случае все равно проводится иммобилизация с повторной рентгенографией через 7-10 дней, когда из-за активации регенеративных процессов линия перелома становится хорошо заметной.
Лечение — иммобилизация гипсовой повязкой на срок 4 недели с последующим контролем и продлением иммобилизации при недостаточной консолидации перелома. При смещении отломков и переломовывихе закрытая репозиция неэффективна, показана фиксация отломков ладьевидной кости спицей. Переломы ладьевидной кости часто осложняются развитием ложного сустава или лизисом костных отломков из-за повреждения кровоснабжающих их сосудов при травме. Поэтому важно выполнять все рекомендации врача, своевременно делать контрольные снимки, чтобы избежать осложнений и ухудшения функции лучезапястного сустава. После восстановления целостности ладьевидной кости для восстановления функции кисти показаны физиотерапевтическое лечение и лечебная физкультура.
Переломы полулунной кости
Причина — падение на согнутую кисть или прямая травма, удар по запястью. Проявляется болью и отечностью, усиливающимися при движениях в III, IV и V пальцах и при разгибании кисти. Диагноз устанавливается с учетом жалоб, механизма получения травмы, объективного осмотра области повреждения и результатов рентгенологического исследования. Для лечения перелома полулунной кости накладывают гипсовую повязку сроком на 4-8 недель. Обычно восстановление протекает без осложнений.
Переломы гороховидной кости
Причина — удар ребром ладони или прямая травма. Проявляется болью и отечностью запястья со стороны мизинца, усилением боли при его движении. Диагноз устанавливают с учетом жалоб, анамнеза травмы, осмотра области повреждения и рентгенографии костей кисти. Для полной консолидации перелома гороховидной кости достаточно 4-5 недель иммобилизации. Осложняется травма редко.
Как проходит процедура рентгенографии
Рентгенограмма кисти получается следующим образом:
- пациент садится за стол;
- укладывает одну или обе руки ладонями вниз;
- насколько возможно выпрямляет пальцы и сводит их вместе;
- остается неподвижным в течение нескольких секунд пока происходит процесс рентгенографии.
Рентген пальцев производится таким же образом, однако пальцы не смыкаются. Рентгенограмма кисти может быть сделана как в одной проекции (чаще), так и в двух; пальцы всегда должны быть исследованы в двух проекциях.
Перелом фаланг пальцев
Причина — удар пальцами, травма при фиксации пальцев или прямой удар по фалангам. Переломы фаланг пальцев могут быть:
- внутрисуставными;
- внесуставными;
- одиночными;
- множественными — в пределах одного пальца или нескольких;
- сочетаться с вывихами в пястно-фаланговых или межфаланговых суставах.
Симптомы — боль, отек, гематома, деформация. Болевые ощущения усиливаются при попытке движения пальцами. Диагноз устанавливается на основании жалоб, данных анамнеза травмы, объективного осмотра и результатов рентгенографии. Для лечения перелома фаланг пальцев без смещения выполняется фиксация гипсовой повязкой на 3-4 недели. При переломовывихах проводят вправление суставов, при смещении отломков — закрытую репозицию. Если сопоставить отломков закрытым путем не удается, показаны скелетное вытяжение или спицевой остеосинтез.