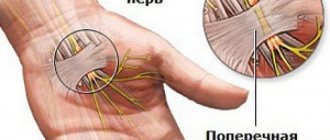
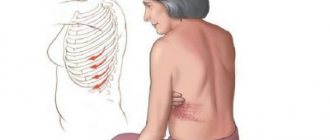
В медицине болезненные ощущения в области шеи называют цервикалгиями. Данный термин не указывает на конкретное заболевание, а лишь косвенно говорит о наличии патологии. Цервикалгии могут возникать не только на фоне других болезней. Правая сторона шеи может болеть вследствие переохлаждения, тяжелой физической нагрузки, длительного сидения или сна в неудобной позе.
Односторонние боли в шее часто указывают на патологию опорно-двигательной системы, травматические повреждения позвоночника, инфекционные, неврологические или онкологические заболевания. Поэтому при появлении таких цервикалгий нужно немедленно обращаться в больницу.
Хотите знать, почему у вас болит шея с правой стороны? Сходите на прием к врачу. Тот осмотрит вас, назначит нужные анализы и консультации других специалистов, чтобы поставить правильный диагноз. Зная причину болей в шее справа, врачи смогут подобрать вам наиболее эффективное лечение.
Причины сильной боли в шее с правой стороны
Резкая боль в шее справа чаще всего возникает вследствие переохлаждений, травм, защемления нервов или мышечных спазмов. Помимо сильных болей, человека может беспокоить чувство онемения в затылке, болезненная скованность в плечах, слабость в мышцах или даже нарушение подвижности верхних конечностей. В некоторых случаях болезненные ощущения сопровождаются повышением температуры тела и чувством онемения рук.
Профилактика боли в области шеи справа
Для предотвращения возникновения неприятных ощущений в шее, а также ради скорейшего выздоровления следует принять во внимание перечисленные ниже советы по профилактике:
- Лучше не поднимать тяжести или не держать их длительное время.
- Регулярно выполнять физические упражнения для шеи, спины и рук.
- Защищать организм от возможного переохлаждения.
- Не сидеть долго в одной и той же позе, стараться менять положение тела.
- Во время сна использовать ортопедический матрас или ортопедическую подушку.
Профилактика поможет снизить риск возникновения болей в шее или устранить не очень серьезную причину возникновения подобных ощущений.
Болевые ощущения в шее справа – звоночек, на который стоит обратить внимание. Мгновенная диагностика позволит выявить причину возникновения неприятных ощущений, а также поспособствует назначению необходимого лечения квалифицированным врачом.
Невралгия затылочного нерва
Для заболевания характерно поражение чувствительных нервов затылочного сплетения. У человека с невралгией болит правая сторона шеи сбоку и сзади. Неприятные ощущения усиливаются при поворотах и движениях головой. Пульсирующие боли могут иррадиировать в лопатку или ключицу. У многих больных появляются болезненные ощущения в области глаз.
Причины затылочной невралгии:
- простудные заболевания;
- переохлаждение;
- травмы;
- перенапряжение мышц шеи и плеч.
Невралгии хорошо поддаются лечению. При адекватной терапии они проходят без каких-либо последствий. В случае длительного течения невралгия может переходить в невротическую стадию, которая сопровождается структурными изменениями в нерве; может нарушаться чувствительность в области затылка.
Для невралгии затылочного нерва характерно отсутствие другой неврологической симптоматики: нет двигательных нарушений и чувствительных расстройств в области шеи, плеча и верхней конечности.
Причины
Существует достаточно много причин появления болей в шее и далеко не всегда можно сразу определить источник боли, и иногда даже с помощью инструментальных методов исследования бывает сложно определить истинную причину болей. Основными состояниями, вызывающими боль в шее являются следующие:
Растяжение шеи. Растяжение мышц шеи может быть обусловлено повреждением, что может привести к спазму мышц шеи и мышц верхней части спины. Растяжение мышц шеи может быть результатом систематических статических нагрузок, связанных с плохой осанкой, психологическими стрессами или недостатка сна. Как правило, симптомы растяжения шеи включают боль, скованность и дискомфорт в верхней части спины или плеча и симптоматика может держаться до шести недель.
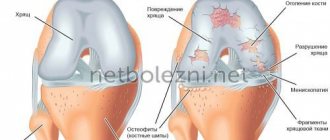
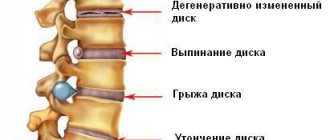
Шейный спондилез – это дегенеративные изменения позвонков в шейном отделе позвоночника, при котором происходят изменение формы позвонков и костные разрастания по краям позвонков (остеофиты). Остеофиты могут оказывать компрессию на окружающие ткани (в том числе и нервные структуры). Исследования показывают, что почти в 90 % случаев компрессии нервов причиной являются остеофиты. Умеренные явления спондилеза являются обычным инволюционным процессом, связанным со старением организма, значительные же проявления спондилеза являются патологическим дегенеративным процессом. Симптомы шейного спондилеза могут включать боли в шее или слабость, онемение или неприятные ощущения в руках или плечах, головные боли, или ограничение подвижности шеи.
Дискогенные боли в шее. Считается, что дискогенная боль в шее является наиболее частой в структуре болей в шее. Причиной дискогенной боли являются морфологические изменения в структуре одного или нескольких межпозвонковых дисков. Характерными симптомами дискогенной болей в шее являются боли в шее при повороте или наклоне головы. Боли могут усиливаться, когда шея подвергается длительной статической нагрузке, когда шея находится в одном положении длительное время (например, при вождении автомобиля, при работе за компьютером). Боль может сопровождаться скованностью в мышцах и мышечных спазмов. Дискогенная боль может также иррадиировать в руку и плечо.
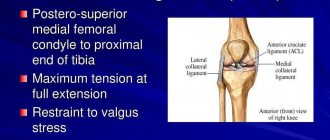
Синдром фасеточных суставов — фасеточные суставы располагаются по краям позвонков и чаще всего повреждаются при хлыстовых травмах и нередко являются источником головных болей. Другой потенциальной причиной повреждения фасеточных суставов может быть характер работы, связанный с необходимостью часто разгибать шею. Симптомы при синдроме фасеточных суставов в шейном отделе позвоночника включают боль в середине или боковой поверхности шеи, у некоторых пациентов могут быть боли в плече в области лопатки, в области основания черепа, в одной руке.
Хлыстовая травма — синдром хлыстовой травмы обусловлен травматическим инцидентом резкого переразгибания шеи (вперед – назад). Наиболее распространенной причиной такой травмы является дорожно-транспортное происшествие. Симптомы хлыстовой травмы включают сильную боль, мышечный спазм, и снижение объема движений в шее.
Шейные миофасциальные боли – для миофасциальных болей характерны наличие уплотненных и болезненных точек в области шеи. Миофасциальные боли в области шеи могут развиться после травмы или быть обусловлены такими состояниями как психологический стресс, депрессия или инсомния.
Диффузный скелетный гиперостоз — Диффузный скелетный гиперостоз представляет собой синдром, при котором возникает аномальная кальцификация в связках и сухожилиях в области шейного отдела позвоночника, в результате чего происходит уплотнение тканей. У многих пациентов не бывает симптоматики, но у некоторых может быть скованность, боли и снижение подвижности. Диффузный скелетный гиперостоз может быть не только в шейном отделе позвоночника, но также в грудном и поясничном отделах.
Шейная спондилогенная миелопатия — возникает при наличии дегенеративных изменений, которые приводят к сужению спинномозгового канала. Спинальной стеноз может приводить к повреждению (компрессии) спинного мозга и неврологическим нарушениям. Поэтому, кроме болевых проявлений, у пациентов могут быть слабость в конечностях, нарушение координации движений, а также нарушения функции органов малого таза (кишечника, мочевого пузыря, эректильные дисфункции).
Шейная радикулопатия – шейная радикулопатия возникает, когда происходит раздражение нервных корешков грыжей (протрузией) диска или другими образованиями, например синовиальной кистой. Признаки радикулопатии могут включать боль, слабость или нарушения чувствительности (например, онемение, покалывание) в руках. Наиболее распространенными причинами шейной радикулопатии являются дегенеративные изменения в шейном отделе позвоночника (остеохондроз).
Заглоточный абсцесс
У больного появляется острая боль в шее с правой стороны, нарушается носовое дыхание, появляется гнусавость, повышается температура тела до 39-40 градусов. Болезненность в шее справа усиливается при глотании, вызывая поперхивания. По этой причине больные с заглоточным абсцессом отказываются от употребления пищи.
Для подтверждения диагноза пациенту проводят фарингоскопию. Во время осмотра врачи выявляют шарообразное выпячивание в области задней стенки глотки. В первые дни оно локализуется с правой стороны, позже смещается к середине.
Голова у пациентов с заглоточным абсцессом обычно принимает вынужденное положение. Они запрокидывают ее назад и наклоняют в сторону. Больные делают это потому, что у них болит горло и шея с правой стороны.
Болит шея после сна: причины мучений
Когда шея болит, поворачивать больно после сна, многие торопятся наложить компресс с водкой или камфорным маслом. Некоторые прикладывают лед или, наоборот, смоченное в теплой воде полотенце. Этого делать нельзя, так как причины болевых ощущений могут быть самыми разными — и некоторые из них только усугубляют болезненное состояние под воздействием холода или спирта. Боли могут ощущаться из-за того, что:
- В организме протекают воспалительные процессы. Они дают сильную острую боль, мышцы и ткани отекают.
- Человек подхватил инфекцию. Боль концентрируется в верхней части спины, задней или передней поверхности шеи. Единственный способ от нее избавиться — это устранить заболевание-первопричину.
- В верхней части плеча сформировалась опухоль, из-за чего мышцы, ткани и корешки оказались сдавлены.
- Поражены сосуды. Болевые ощущения распространяются по рукам, голове, груди и пояснице. Если нарушается кровоснабжение, появляются отеки, мышцы находятся в постоянном напряжении.
Самые невыносимые боли часто вызваны остеопорозом. Пациент может просыпаться среди ночи от ужасных ощущений — в таком случае допустимо выпить обезболивающее. У женщин в период менопаузы позвоночник становится нестабильным, что тоже приводит к болям.
Если болит шея после сна на ортопедической подушке, в этом может быть виновата высота подушки. Высокие подушки подходят только для сна на боку, так как хорошо поддерживают в этом положении шею и плечевой пояс. Тем, кто спит на спине, рекомендованы подушки с высотой максимум 10 см и умеренной жесткостью. Желательно купить подушку с выемкой для шеи. Для сна на животе следует приобрести тонкую мягкую подушку высотой максимум 8 см. Как вариант, можно вообще обойтись без подушки или положить ее под живот, чтобы не болел позвоночник. Спать на животе каждую ночь не рекомендуется, так как из-за этого пережимаются кровеносные сосуды в районе позвоночного столба.
Когда болит шея с правой стороны после сна, это может свидетельствовать о пережатой позвоночной артерии. Она парная и поэтому провоцирует односторонние боли. Устранить проблему поможет качественный наполнитель для подушки. Оптимальными материалами считаются латекс и меморикс. Латекс долговечен, не провоцирует аллергию, на нем разрешено спать даже детям. Меморикс при контакте с человеческим телом нагревается и подстраивается под очертания этого тела. Перегрева можно не бояться, так как наполнитель хорошо вентилируется.
Шея может затекать по утрам из-за того, что вы решили поспать дольше обычного. Верхней части тела пришлось слишком долго находиться в статичном положении, и в ней нарушилось кровообращение.
Наконец, причиной страданий может стать банально малоподвижный образ жизни, повышенный уровень стресса, необходимость регулярно носить на плече тяжелую сумку. Многие люди под воздействием негативных эмоций приподнимают плечи, оба либо одно, и напрягают мышцы. Это создает им психологическую иллюзию защиты, но приводят к болям в шее.
Острые гнойные заболевания мягких тканей
В области шеи расположено множество анатомических образований, между которыми находится жировая клетчатка. Клетчаточные пространства разделены между собой шейными фасциями. Они формируют своеобразные замкнутые отсеки, в которых могут возникать воспалительные процессы. Все они сопровождаются болью в шее спереди справа.
- Фурункул. Это поверхностно расположенный плотный узелок, в центре которого через 3-4 дня появляется некротический стержень. В зависимости от локализации образования шея у человека болит справа спереди или сзади. Также больного беспокоит зуд и отек места фурункула;
- абсцесс. Проявляется покраснением кожи, отеком и болью в шее справа спереди. При пальпации можно нащупать мягкое круглое образование. На наличие абсцесса указывает флюктуация. Этот симптом говорит о локальном скоплении гноя;
- флегмона. Отличается от абсцесса отсутствием капсулы, которая ограждала бы гной от окружающих тканей. Воспалительный процесс распространяется на все клетчаточное пространство. У больного очень болезненна шея справа спереди, повышается температура тела, появляется озноб и признаки общей интоксикации.
Гнойные поражения мягких тканей в шейной области крайне опасны. Они могут вызывать воспаление близрасположенных органов, лимфатических узлов, сосудов и нервов. В худшем случае может развиться гнойный менингит – тяжелое воспаление оболочек головного мозга, которое приводит к летальному исходу.
Никогда не пытайтесь самостоятельно вскрывать фурункулы или абсцессы на шее. Во время манипуляции вы можете повредить магистральные сосуды, нервные пучки или другие жизненно важные структуры. Занимаясь самолечением, вы рискуете собственным здоровьем и даже жизнью.
Диагностика
Больным, у которых болит шея сбоку, требуется первичная консультация врача общей практики или травматолога, затем по показаниям человек направляется к смежным специалистам. Диагностический поиск предполагает проведение современных инструментальных методов визуализации для выяснения причины болей, назначение дополнительных лабораторных анализов. Наиболее информативными являются:
- Сонография
. УЗИ шейной области применяется для изучения состояния внутренних органов, лимфатических узлов и эндокринных желез. Исследование позволяет обнаружить объемные образования, гнойники, кисты. Дополнительно выполняют УЗИ органов брюшной полости. - Рентгенологическое обследование
. Для исключения вертеброгенной причины болей в шее справа производится рентгенография ШОП в прямой и боковой проекциях. При подозрении на вывихи или травматические повреждения атланта делают снимок через рот. - Осмотр ЛОР-органов
. Зачастую болевой синдром обусловлен тяжелыми болезнями дыхательных путей, поэтому необходимы фарингоскопия и непрямая ларингоскопия. При обнаружении подозрительных признаков осуществляют эндоскопию гортани и глотки. - Неврологическое обследование
. Боли области шеи могут стать следствием патологических процессов в ЦНС, поэтому в обязательном порядке изучаются поверхностные и глубокие сухожильные рефлексы, координация движений. При необходимости делают КТ или МРТ головного мозга. - Биохимический анализ крови
. Определяют уровни острофазовых показателей и процентное содержание белковых фракций, что необходимо для исключения признаков воспалительного процесса. Оценивают печеночные пробы и ферменты поджелудочной железы, общий анализ крови.
При выявлении на УЗИ объемных образований щитовидной железы требуется тонкоигольная биопсия узла с последующим цитоморфологическим исследованием. Обязательно делают анализ крови на тиреотропные гормоны гипофиза, Т3 и Т4, паратгормон. В некоторых случаях требуется дуплексное сканирование сосудов шеи для оценки скорости кровотока. Если предполагается, что сдавлена верхняя полая вена, показана рентгенография ОГК, позволяющая исключить опухоли средостения.
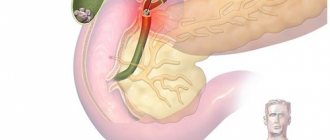
Острый тиреоидит
Является довольно редким заболеванием. Для патологии характерно очаговое или диффузное воспаление щитовидной железы. У больных с острым тиреоидитом болевой сидром локализован в шее спереди, с левой и/или правой стороны. Клиническая картина зависит от активности и характера воспалительного процесса (гнойный, негнойный), локализации патологии.
Острый тиреоидит проявляется резким повышением температуры тела, ознобом, головными болями, слабостью и другими признаками общей интоксикации. Щитовидная железа увеличивается в размерах, в ней могут появляться округлые болезненные образования. Поначалу у человека болит шея спереди справа, позже неприятные ощущения распространяются на затылок, нижнюю челюсть и ухо.
Особенности лечения возрастных пациентов
Среди распространенных возрастных изменений нижней челюсти отмечается изменение содержания воды, органических и неорганических веществ, часто выявляется остеопороз, атрофия и истончение костной ткани. Кроме того, у пациентов в возрасте часто присутствуют сопутствующие заболевания, например, сахарный диабет. Все эти факторы могут сильно ограничить возможности лечения. Например, если требуется протезирование зубов, то в некоторых ситуациях стоматолог может предложить лишь съемные протезы. Установка имплантов будет рискованной и неэффективной.
Тем не менее современные возможности стоматологии позволяют найти выход из любой, даже самой сложной ситуации. Большое разнообразие материалов и методик позволяет устранить имеющиеся проблемы и существенно улучшить качество жизни пациента.
Дисфункции дугоотросчатых суставов
Плоские дугоотросчатые (или фасеточные) суставы соединяют суставные отростки шейных позвонков, которые располагаются по бокам позвоночника. Нарушение их подвижности может возникать из-за травмы, резкого неаккуратного движения, шейного остеохондроза или длительного пребывания в неудобной позе.
У людей с дисфункцией дугоотросчатых суставов боли обычно локализуются сзади, реже у них болезненна правая или левая сторона шеи. Болевые ощущения усиливаются при движениях головой и затихают в состоянии спокойствия. При пальпации врачи обнаруживают болевые очаги в месте проекции пораженных суставов.
В отличие от спондилоартроза, при дисфункции нет рентгенологических признаков органического повреждения дугоотросчатых суставов. В некоторых случаях на рентгенограммах видны признаки шейного спондилеза. Иногда на дисфункцию фасеточных суставов указывает болезненность при пальпации в местах их проекции (по бокам позвоночного столба).
Шейный спондилез
Боли справа в шее могут быть обусловлены спондилезом, который обычно развивается на фоне шейного остеохондроза. Из-за прогрессирующего разрушения ядра межпозвоночного диска у больного страдает весь позвоночно-двигательный сегмент. Патология провоцирует развитие миофасциальных болевых синдромов, дисфункции дугоотросчатых суставов и даже радикулита.
Признаки спондилеза не всегда заметны при рентгенологическом исследовании позвоночника. На патологию может указывать уменьшение расстояния между отдельными позвонками. На рентгенограммах иногда видны остеофиты – шипообразные наросты по краям позвонков, которые состоят из костной ткани. Более информативна в диагностике патологии магнитно-резонансная томография.
МРТ-признаки шейного спондилеза:
- снижение высоты межпозвоночного диска;
- появление протрузий или грыж;
- образование остеофитов;
- артроз фасеточных суставов позвоночника.
Поначалу шейный спондилез может протекать бессимптомно. Позже у человека начинает болеть шея справа сзади. Поначалу болезненные ощущения возникают из-за физических нагрузок или длительного сидения в одной позе и проходят после полноценного отдыха. Со временем болевой синдром становится все сильнее и не исчезает даже во время сна.
Спондилоартроз
Если у вас постоянно болит шея с правой стороны, причиной этого может спондилоартроз. Патология может развиваться на фоне остеохондроза или быть следствием возрастных изменений в позвоночнике. Для спондилоартроза характерно органическое повреждение и деформация фасеточных межпозвоночных суставов.
Патология проявляется постоянной ноющей болью в области шеи. Неприятные ощущения усиливаются при разгибании, то есть запрокидывании головы назад. При наклоне головы в сторону пораженного сустава болевой синдром также становится сильнее. У многих людей отмечается нарушение подвижности в шейном отделе позвоночника.
Подтвердить диагноз спондилоартроза можно с помощью МРТ. Магнитно-резонансная томография показывает патологические изменения в фасеточных суставах, которые не визуализируются при рентгенологическом исследовании.
Горит шея: причины, диагностика и лечение
Боль локализуется в задней части шеи и может распространяться на правую или левую сторону. Повороты головы сопровождаются резкими болями.
Причины жжения в области шеи
Самой частой причиной этого симптома является остеохондроз шейного отдела.
Это свидетельствует о дегенеративных изменениях в шейном отделе позвоночного столба.
Причины остеохондроза:
- Генетическая предрасположенность.
- Предшествующие травмы позвоночника.
- Избыточная масса тела.
- Инфекционные заболевания.
- Гормональные нарушения (чаще у женщин).
- Нерациональное питание.
- Малоподвижный образ жизни.
- Неудобная кровать и подушка.
Классификация:
- Висцеральная боль.
- Соматическая поверхностная и глубокая.
В зависимости от пораженного отдела нервной системы:
- Центральная
- Нейропатическая
По причине:
- Связана с поражением позвоночного столба (остеохондроз, позвоночная грыжа, артроз, хлыстовая травма, протрузии).
- Иной этиологии: инфекционные заболевания, эндокринные нарушения, опухолевые процессы.
Диагностика
При обращении пациента к врачу с жалобами на жжение в шее, ему назначается ряд следующих диагностических процедур:
- Рентгенография – позволяет выявить некоторые дегенеративные изменения в позвоночном столбе, обнаружить защемление нервов или спинного мозга.
- Компьютерная томография (КТ) – представляет собой ряд послойных снимков внутренних отделов шеи.
- Магнитно-резонансная томография (МРТ) – изображение получается с помощью воздействия магнитного поля и радиоволн.
- Электромиография – используется для измерения скорости прохождения нервных импульсов. Осуществляется путем прокалывания мышцы через кожу и подача импульсов.
- Ультразвуковая диагностика (УЗИ) – используется для проверки состояния сосудистого русла и близлежащих мягких тканей.
- Электрокардиография (ЭКГ) – необходима для исключения инфаркта миокарда.
- Анализ крови – для выявления инфекционных процессов.
К какому врачу следует обратиться
Помимо жжения в шее, имеется и ряд других симптомов, указывающих на остеохондроз. Может развиваться сдавление сосудов шеи, что нарушает кровоснабжение головы и головного мозга. В результате этого возникает ряд следующих симптомов:
- Скачки артериального давления.
- Тошнота и рвота.
- Регулярные и сильные головные боли.
- Ощущение мушек перед глазами.
- Головокружения и обмороки.
При наличии данных симптомов рекомендуется обратиться к врачу-терапевту и неврологу.
Симптоматическое лечение
Основными методами лечения является комбинированное применение лекарственных препаратов и немедикаментозного лечения (массажи, физиотерапия).
Лекарственные средства
Обязательная часть лечения. Применение препаратов способствует снятию воспаления и расслаблению мускулатуры.
Виды препаратов:
- Противовоспалительные – «Диклофенак», «Кетопрофен», «Мелоксикам».
- Миорелаксанты – «Мидокалм», «Сирдалуд», «Баклосан».
- Нейропротекторы – «Берлитион».
- Хондропротекторы – «Терафлекс», «Артра», «Стопартроз».
Массаж
Немаловажной частью лечения шейного отдела позвоночного столба является массаж.
Основные техники массажа:
- Массаж воротниковой области – данная процедура не представляет никакой сложности и не требует специального оборудования. Пациент должен присесть и наклонить вперед. Тело должно быть полностью расслаблено. Человек, выполняющий вам данную процедуру должен аккуратными движениями растирать и поглаживать мышцы шеи в проблемной зоне.
- Точечный массаж – данная манипуляция должна выполняться профессионалом. Суть такой техники массажа заключается в массировании отдельных точек кожи. Такой тип воздействия, при правильном исполнении, приводит к должному терапевтическому эффекту.
- Самомассаж – данный вариант массажа является самым простым и доступным. Не нужно никакой специальной подготовки и сторонней помощи. Вы должны самостоятельно массировать проблемную зону шеи. Движения должны быть плавными, мягкими, аккуратными.
Физиотерапия
На ряду с медикаментозным лечением, важной составляющей является физиотерапия.
Данный метод включает следующие манипуляции:
- Электрофорез – введение в организм лекарственных препаратов путем воздействия электрических полей и токов. Способствует снятию болевых ощущений и спазма мускулатуры.
- Магнитотерапия – метод основывается на использовании постоянных и переменных магнитных полей. Основной эффект – снижение воспаления и устранение болевых ощущений.
- Ультразвук – воздействие ультразвука на проблемные зоны помогает убрать боль и снизить воспаление.
- Лазеротерапия – осуществляется с помощью специального лазера, который воздействует на нервные корешки спинного мозга и на околопозвоночную часть пораженных областей. Снижает болевой синдром и ликвидирует воспаление.
- Бальнеотерапия – основывается на использовании лечебной грязи. Вещества, содержащиеся в грязи, оказывают влияние на рецепторы нервных окончаний и способствуют скорейшему выздоровлению пациента.
Профилактика
Во избежание появления жжения в области шеи необходимо соблюдать ряд правил:
- Отказ от вредных привычек (курение, алкоголь и прочее).
- Вести здоровый и активный образ жизни.
- Избегать чрезмерных физических нагрузок.
- Сбалансированно и правильно питаться.
Заключение
Если вы обнаружили у себя подобны симптом, то как можно скорее обратитесь к врачу. Своевременное обращение к специалисту поможет избавиться от этой проблемы избежать дальнейших осложнений.
Врач назначит специализированной лечение, которое включает в себя: массаж, лекарственные препараты и физиотерапию.
Так же стоит соблюдать основные правила профилактики, чтобы избежать появления такой проблемы.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Злокачественные новообразования или их метастазы
Злокачественные опухоли шейного отдела позвоночника — редкое событие. Чаще болит шея справа сбоку у людей с синдромом Панкоста, который развивается за 7-12 месяцев до постановки диагноза «рак легких». Причина болезненных ощущений — сдавление тканей опухолью в области верхушки легкого или верхней легочной борозды.
Справа спереди шея может болеть при наличии злокачественной или доброкачественной опухоли глотки. На патологию указывает першение в горле, трудности при глотании, гнусавость голоса, затрудненное носовое дыхание. Болезненные ощущения в шее и затылке также могут вызывать метастазы злокачественных новообразований.
В позвоночный столб может метастазировать:
- рак молочной железы;
- меланома;
- рак легких;
- злокачественные опухоли почек;
- рак щитовидной железы;
- опухоли предстательной железы.
Человека со злокачественным новообразованием беспокоит общая слабость, апатия, снижение трудоспособности. При раке легких у больного появляются кашель и боли в грудной клетке. При поражении груди у женщины можно пропальпировать округлое плотное образование, спаянное с окружающими тканями.
Не пейте на ночь, научитесь расслабляться
Чтобы предотвратить боль в шее и голове после сна, отучите себя от неочевидных вредных привычек. Никогда не засыпайте в кресле — от этого голова сильно смещается вперед или назад. Во время разговора по телефону не прижимайте его плечом. Планируйте свой день так, чтобы на его начало пришлась активная физическая деятельность. Таким образом ваши мышцы разогреются и подготовятся к предстоящим нагрузкам.
Сидя за компьютером, отрегулируйте высоту монитора так, чтобы он располагался ровно напротив ваших глаз. Не позволяйте себе сидеть весь день с опущенной головой. Также отрегулируйте стул и стол в соответствии со своим ростом.
Если болит шея с левой стороны после сна, это может стать следствием сколиоза. Посетите поликлинику, чтобы врач порекомендовал вам лечебную физкультуру, плавание, массаж или физиотерапию. В домашних условиях корректировать свою осанку можно так: прислонитесь спиной к ровной стене, чтобы между пятками и плинтусом оставалось расстояние примерно в 2 см. Ваши ягодицы и плечи должны плотно прилегать к поверхности, плечи обязаны при этом оставаться на одном уровне. Удерживайте подбородок ровно и высоко, не отходите от стены в течение 10 минут, выполняйте это упражнение каждый день.
Никогда не употребляйте перед сном спиртное. Во-первых, оно повышает риск проспать всю ночь в одном положении. Во-вторых, алкогольная интоксикация провоцирует головную боль. В-третьих, от спиртного нарушаются механизмы усвоения жидкостей, из-за чего появляются отеки. Впрочем, отеки может вызвать даже потребление обычной воды перед сном в больших количествах
Чтобы не приходилось жаловаться, что болят мышцы шеи после сна, научитесь расслабляться. Дышите глубоко и равномерно, пусть напряжение постепенно покидает все участки тела. От болевых ощущений мы склонны напрягаться, и от этого они только усиливаются. А еще — спите только в хорошо проветренном помещении. В силу кислородного голодания в мозге формируются токсичные вещества, которые воздействуют на болевые рецепторы кровеносных сосудов внутри мозга.
Боль в шее, иррадиирующая в другие части тела
Болезненные ощущения в области шеи могут распространяться на затылок, голову, верхнюю конечность или спину. Такая иррадиация говорит о многом. Она позволяет заподозрить то или иное заболевание, а в некоторых случаях – даже поставить диагноз и определить локализацию патологии.
Если у человека сильно болит правое плечо, рука и шея справа, скорее всего, у него защемлен четвертый шейный корешок, выходящий из спинного мозга. Болезненность в области шеи и лопатки, чувство онемения верхней конечности говорит о защемлении пятого корешка.
Диагностика и лечение воспаления челюсти у стоматолога в Одинцово
Если воспаление челюсти развилось из-за таких заболеваний, как пульпит, пародонтит, периодонтит, а также в результате травм и поражения височно-нижнечелюстного сустава, то лечением будет заниматься врач-стоматолог. Сначала специалист должен установить точный диагноз. Для этого он собирает анамнез, выясняет жалобы, проводит визуальный осмотр ротовой полости. Дополнительно может быть назначено рентгеновское исследование челюстей, лабораторные анализы и другие диагностические тесты, при помощи которых можно будет получить объективную информацию о состоянии зубочелюстной системы пациента.
Лечение воспаления в нашей клинике в Одинцово обычно проводится комбинированными методами, которые включают в себя:
- Консервативную терапию. Обычно стоматолог назначает антибактериальные, противовоспалительные и обезболивающие препараты.
- Хирургическое лечение. Подразумевает удаление нежизнеспособных тканей, дренирование воспалительного очага и при необходимости другие процедуры, которые направлены на ликвидацию патологического участка.
Длительность и сложность лечения во многом зависит от степени запущенности процесса. Чем раньше пациент обращается за медицинской помощью, тем проще будет восстановить утраченное здоровье.
Миофасциальные синдромы
Патология развивается на фоне заболеваний позвоночного столба. Миофасциальные боли обычно возникают у людей с шейным остеохондрозом вследствие рефлекторного напряжения мышц. Болезненные ощущения усиливаются после переохлаждения, длительного сидения или сна в неудобной позе.
Факторы, способствующие развитию миофасциальных синдромов:
- малоподвижный образ жизни;
- избыточная масса тела;
- неправильная осанка;
- тяжелый физический труд;
- «сидячая» работа;
- частые пребывания на сквозняках;
- длительное ограничение подвижности (например, после травм или операций).
Болезненные ощущения при миофасциальных синдромах могут локализоваться в трапециевидной или других мышцах. Чаще всего больные жалуются на болезненные ощущения в межлопаточной области. У пациентов с миофасциальным синдромом болит шея сбоку справа, что обусловлено поражением грудино-ключично-сосцевидной мышцы. Боль при этом может распространяться на правую половину головы (цервикокраниалгия).
Иррадиация боли в верхнюю конечность характерна для синдрома передней лестничной мышцы. У больных появляется чувство онемения и покалывания в безымянном пальце, мизинце, внутренней поверхности кисти и предплечья, возможны похолодание и изменение цвета кожных покровов верхней конечности. Кожа может становиться бледной или приобретать синеватый оттенок. У некоторых болевой синдром локализуется в ключице справа около шеи, а в надключичной области появляется отек.
Вся гамма болей
Когда постоянно болит шея после сна, неприятные ощущения могут накатывать неожиданно либо нарастать постепенно. Боль может отдаваться также внутри головы, в висках, в ушах или в деснах. Есть вероятность покраснения кожи в зоне поражения, появления отечности, местного повышения температуры тела. У некоторых пациентов проблемный участок утрачивает чувствительность или начинает слегка покалывать. Утомление шейных мышц перерастает в общую усталость.
При остеохондрозе ощущения могут быть разными в зависимости от того, какой отдел позвоночника поражен. При грыжах трудно вставать с постели, поворачиваться и наклоняться. Характер боли приступообразный. Если воспаляются позвоночные суставы, неприятные ощущения дают о себе знать обычно по утрам и реже — ночью. При шейном остеохондрозе у пациента темнеет под глазами, так как кровоснабжение головного мозга нарушается. Боли отдаются в затылке и лопатке, в плечевом отделе ощущается тяжесть. Для грудного остеохондроза характерны однообразные ноющие боли, которые могут отдаваться в том числе и в шее. Когда пациент стоит или ходит, он ощущает перенапряжение в разных мышечных группах.
Грыжи межпозвоночных дисков
Образуются на последних стадиях остеохондроза. Для грыж характерно резкое появление симптомов после травмы, резкого движения или тяжелой физической нагрузки. Яркую клиническую картину имеют грыжи дисков, расположенных между пятым и шестым, шестым и седьмым шейными позвонками. Они вызывают защемление спинномозговых корешков, которые иннервируют ткани шеи и верхней конечности.
Особенности болевого синдрома при грыжах:
- внезапное начало, имеющее определенную причину;
- усиление болезненности при кашле, чихании, натуживании;
- вынужденное положение головы: человек наклоняет ее вперед и в сторону, противоположную месту защемления;
- у больного появляются сильные боли при откидывании головы назад, ее вращении или наклоне в пострадавшую сторону.
При защемлении спинномозговых корешков грыжами человек ощущает боли во всей верхней конечности, в области шеи и плеча с правой стороны, немеют кончики пальцев.
Ревматоидный артрит
Шейный отдел позвоночника поражается у 80% больных, страдающих ревматоидным артритом на протяжении 10 и более лет. У многих пациентов развивается спондилодисцит – неинфекционное воспаление межпозвоночных дисков. Патология приводит к нестабильности в шейном отделе позвоночника и даже подвывихам позвонков.
Помимо классических симптомов ревматоидного артрита, появляются:
- локальные ноющие боли в области шеи;
- парестезии в верхней конечности;
- чувство онемения в затылке;
- усиление болевого синдрома при наклонах и поворотах головы.
У пациентов с ревматоидным артритом, ЮРА и анкилозирующим спондилитом часто развивается атланто-аксиальный подвывих между первым и вторым позвонками. Патология может протекать бессимптомно и проявляться во время рентгенологического обследования. Иногда подвывих вызывает ноющие боли в шее и затылке.
Методы диагностики
Если регулярно болит правая сторона головы сзади, следует обратиться к врачу и пройти диагностику для определения причины этого симптома. Первый шаг ‒ это сбор данных анамнеза, в ходе которого врач выясняет характер болезненных ощущений, время и условия их проявления, проводит проверку рефлексов. Далее подбирается индивидуальная схема, которая будет включать дополнительные инструментальные обследования:
- рентгенография ‒ первый способ оценки целостности шейного отдела позвоночника при подозрении на патологии в этой области;
- МРТ, КТ ‒ наиболее точные и информативные методики обследования головного мозга, которые позволяют получить точное трехмерное изображение и обнаружить любые нарушения;
- допплерография ‒ исследование кровотока в области шеи и головы, с целью определения участок ишемии головного мозга;
- электромиография ‒ методика оценки электрической активности мышечной ткани в определенных участках.
При необходимости проводятся диагностические мероприятия для измерения внутричерепного давления. Единственная методика, которая позволяет точно узнать эту величину ‒ спинномозговая пункция, но эта процедура инвазивная и болезненная. Вначале применяют косвенные методики изменения, в том числе оценку глазного дна.
Головная боль
Вторичные головные боли, обусловленные патологией шейного отдела позвоночника, принято называть цервикогенными. По статистике, их выявляют у 15-20% пациентов с хроническими цефалгиями. 60-80% людей, испытывающих головные боли, жалуются на одновременное появление неприятных ощущений в шее.
Основные причины:
- травмы головы и шеи;
- остеохондроз шейного отдела позвоночника;
- дисфункция или спондилоартроз фасеточных суставов;
- сдавление нервных корешков остеофитами;
- повреждение атланто-аксиального сустава.
У людей с данными патологиями может болеть правая, левая или сразу обе стороны шеи и головы. Особенность цервикогенной головной боли — она исчезает после диагностической анестезирующей блокады шейных структур. При МРТ у некоторых больных удается обнаружить признаки поражения шейного отдела позвоночника.
Головные боли цервикогенной природы следует отличать от мигрени. Последняя является неврологическим заболеванием. У человека с мигренью болезненна вся правая сторона головы и шеи. Появлению таких ощущений обычно предшествует аура (молнии, цветные точки, туман перед глазами, покалывание и чувство онемения в области головы).
Причины болей в шее справа
Диагностика болей в шее позволяет определить возможную патологию. Боли в шее справа, причины которых могут быть разными, появляются в результате переохлаждения, спазма или онемения. Ниже приведены основные причины, почему болит шея справа.
Виды заболеваний
Одна из распространенных причин возникновения неприятных ощущений в шее – наличие определенного заболевания. Среди самых распространенных болезней следует отметить:
- Межпозвоночную грыжу шейного отдела. В результате возникновения данного вида патологии человек испытывает резкую боль. Происходит это из-за того, что нервные корешки сдавливаются, при этом боль может распространиться на плечи и руки.
- Шейный остеохондроз. В основном правая сторона шеи начинает болеть в связи с развитием данного заболевания. В результате возникновения болезни количество межпозвоночных дисков уменьшается, и на их место приходят остеофиты.
Системные заболевания
Еще одна причина возникновения болей – развитие системных заболеваний. К ним следует отнести:
- Болезнь Бехтерева. Заболевание начинает развиваться в шейных межпозвоночных суставах, приводя к тому, что они начинают срастаться. В результате подвижность правой части шеи сводится к минимуму, а боль со временем становится только сильнее.
- Ревматоидный артрит. Еще одна системная патология, в результате развития которой начинают повреждаться мелкие суставы по всему телу, а также разрушаться соединительная ткань. Изначально болезнь вызывает отеки и воспаления в межпозвоночных сочленениях. Впоследствии могут произойти вывихи позвонков.
Системные заболевания требуют незамедлительного лечения, иначе их развитие может привести к потере подвижности.
Повреждения в позвоночнике
Следующая причина связана с повреждениями в позвоночнике. В основном вызывается это различными травмами, способствующими развитию деформации в позвонках и их сочленениях. Так, например, повреждение позвоночника может привести к растяжению мышц, связок шейного отдела, из-за чего возникает боль в шее и голове справа.
Инфекционные патологии
Последняя распространенная причина заключается в наличии инфекционных патологий. Инфекционные болезни способны вызвать воспаления в тканях, сопровождаемые острой болью.
Общие факторы
Помимо основных причин возникновению неприятных ощущений в шее могут способствовать общие факторы, среди которых:
- Наличие опухолевых новообразований. Не всегда удается сразу определить наличие подобной патологии, однако вылечить опухоль при диагностировании можно.
- Частые напряжения. Напряжения оказывают дополнительную нагрузку на шейный отдел позвоночника, и возникновение болей является последствием подобных стрессов.
- Депрессивные состояния. Не многие верят, но это действительно так. Отсутствие положительных эмоций сказывается на состоянии организма человека, и одно из последствий – возникновение болей в шее.
- Тиреоидит тяжелой степени. Заболевание требует незамедлительного лечения. При этом появляется сильная боль в шее справа.
При возникновении любых болей в шее стоит обратиться к врачу, чтобы тот смог назначить правильное лечение.
Почему болит шея у ребенка с правой стороны
В некоторых случаях у детей может появляться боль спереди или сзади в шее. Она может быть обусловлена неправильной осанкой, несоответствием высоты мебели росту ребенка, ношением неудобного портфеля или поднятием тяжести. Болезненные ощущения в области шеи могут указывать на лимфаденит, фарингит, заглоточный абсцесс, патологию позвоночника, воспалительные заболевания мягких тканей шеи и т. д. Рассмотрим наиболее трудно диагностируемые и опасные болезни, при которых болит шея с правой стороны у ребенка.
Отит
Отитом называют острое воспаление среднего, наружного или внутреннего уха. Заболевание возникает после переохлаждения, острой респираторно-вирусной инфекции или насморка. У ребенка с отитом болит ухо и шея с правой стороны, повышается температура тела, появляется озноб, общая слабость и другие признаки интоксикации.
При отсутствии адекватного лечения отит может приводить к параличу лицевого нерва, менингиту, энцефалиту, абсцессам мозга и другим тяжелым осложнениям. Поэтому если у вашего малыша болит шея с правой стороны и ухо, немедленно идите на консультацию к детскому ЛОР-врачу.
Кривошея
Патология может иметь врожденный или приобретенный характер. Кривошея проявляется наклоном головы с ее одновременным поворотом в сторону. Развитие заболевания обусловлено врожденным укорочением грудино-ключично-сосцевидной мышцы, родовыми травмами или дефектами развития позвоночника.
Заподозрить патологию можно по вынужденному положению головы малыша. Из-за постоянного напряжения у ребенка болит грудино-ключично-сосцевидная мышца шеи справа. При длительном течении заболевание может приводить к асимметрии лица и деформации позвоночника.
Инфекционный паротит
В народе заболевание хорошо известно, как «заушница» или «свинка». Для инфекционного паротита характерно острое воспаление околоушных слюнных желез, вызывающее сильные боли и отек в области шеи, затылка и за ушами. Внешний вид ребенка напоминает поросенка.
Паротит проявляется повышением температуры до 38-39 градусов, насморком, болью и першением в горле, неприятным запахом изо рта. У некоторых детей воспаляется поджелудочная железа, из-за чего у них возникают боли в левом подреберье, тошнота, понос. Отметим, что болезнь чаще всего поражает мальчиков. При вовлечении в патологию яичек паротит может приводить к бесплодию.
Как определить, почему тянет шею
- Следует обратиться к участковому терапевту, который сделает это сам или направит к неврологу, мануальному терапевту.
- Если есть повреждение и человек не может повернуть голову, нужно идти к травматологу, ортопеду.
- Когда болят мышцы шеи с левой стороны при отсутствии опорно-двигательной патологии, это может быть симптомом сердечных проблем, и нужна помощь кардиолога, ревматолога.
- Если же воспалены лимфоузлы или есть подозрение на ангину, следует показаться ЛОР-врачу.
Обследуя пациента с помощью рентгенографии, выявляют наличие остеохондроза, остеоартроза, смещения позвонков, грыж. Одновременно проверяют, нет ли признаков развития злокачественного новообразования. Обязательны анализы крови и мочи. При частых головокружениях, ухудшении зрения и слуха, шумах в ушах назначают электронейрограмму, томограмму.
- Люмбалгия поясничного отдела позвоночника
- Как взять ипотеку — этапы оформления и условия получения
- Как сделать волосы гуще и толще у парикмахера и в домашних условиях
Что делать, если болит шея справа
У вас болит шея с правой стороны, и вы не знаете, что делать? Сходите на консультацию к врачу и пройдите полноценное обследование. Это поможет выявить причину болей и выбрать тактику лечения.
Для борьбы с невралгией затылочного нерва используют миорелаксанты, обезболивающие и противовоспалительные средства. При неэффективности медикаментозного лечения больному выполняют лекарственные блокады. Для этого в ткани рядом с воспаленным нервом вводят кортикостероидные гормоны.
При вертеброгенных болях, обусловленных остеохондрозом позвоночника или его осложнениями, человеку требуется изменить образ жизни: начать больше двигаться, выполнять специальные упражнения и ходить на физиопроцедуры. Для купирования болевого синдрома можно использовать мази на основе НПВС (Диклофенак, Найз Гель, Нимесулид). При развитии серьезных осложнений остеохондроза человеку требуется помощь врача.
Резкая боль справа в шее спереди всегда должна вызывать у вас серьезные опасения. Она указывает на воспалительные заболевания глотки или клетчаточных пространств шеи. Эти заболевания лечатся в условиях стационара антибиотикотерапией. Часто больным требуется хирургическое вмешательство. В ходе операции врачи вскрывают абсцесс или удаляют флегмону.
При каких заболеваниях болит шея и голова с левой стороны
Реестр причин таких недомоганий обширен. Самые распространенные из них таковы:
- остеохондроз;
- остеоартроз;
- миогелоз;
- спондилез;
- невралгия затылочного нерва;
- осложнения после ангины, менингита, энцефалита;
- гипертония;
- последствия травм;
- опухоли, абсцессы.
Боль в шее – практически постоянная, ноющая или тянущая. В легких случаях человек испытывает ощущение дискомфорта, но чаще ему с трудом приходится поворачивать голову. При физических нагрузках цервикалгия нередко отдает в другие части тела, может сопровождаться онемением пальцев рук, тошнотой, головной болью, шумом в ушах. Симптомы усиливаются при наклонах, чихании, кашле.
Если недуг сразил недавно и болит шея при повороте головы, то этот симптом, как правило, носит острый, «кинжальный» характер. Однако и самая сильная миалгия в большинстве случаев проходит через полторы-две недели. Если же мышцы шеи болят и тянут несколько месяцев, этот симптом становится хроническим, являясь признаком затяжного патологического процесса.
У взрослых
Самая известная причина состояния, когда болит шея с левой стороны, – остеохондроз верхнего отдела позвоночника. Страдают этой болезнью прежде всего те, кому приходится выполнять сидячую работу, принимая длительные статичные позы. Часто диски, соединяющие позвонки С5-С6-С7, истончаются, деградируют, вызывая систематические боли, порой с тошнотой, головокружениями. В известной программе «Жить Здорово» Елена Малышева рассказывает про уникальное средство для лечения остеохондроза.
Почему болит шея еще:
- Другая причина – остеоартроз, который развивается, когда постепенно распадаются суставные хрящи.
- Из-за банальных сквозняков, сгорбленной осанки шейные мышцы могут уплотниться, и тогда развивается миогелоз, причиняющий боли. Они возникают при спондилезе – заболевании хрящевых дисков, в которых образуются микротрещины или разрывы.
- Гипертония тоже порой вызывает аналогичную боль, которая появляется чаще по утрам.
- Если воспаляется затылочный нерв, цервикалгия может дополнительно поражать ухо, нижнюю челюсть, спину.
- Тяжело переносится шейная мигрень: жгучая боль охватывает затылок, распространяется в область висков, надбровных дуг, вызывая резь в глазах и затуманивая зрение.
Другие многочисленные причины – осложнения после травм шеи: ранения мышц, растяжения или разрыва сухожилий, вывиха или перелома позвонков. Цервикалгия может появляться из-за резкого сужения мозговых сосудов, сильных стрессов. Мышцы шеи нередко спазмируются, причиняя боль, после перенесенного менингита. Если поврежден спинной мозг, немеют конечности, нарушается работа мочеполовой системы.
Причины боли у ребенка
Некоторые из них у детей – такие же, как и у взрослых: опухоли, повышенное внутричерепное давление, кровоизлияния, абсцессы. Но есть и причины боли в шее, характерные только для малышей и подростков. Например, осложнение после ангины – лимфаденит (воспаление лимфатических узлов), кривошея, полиомиелит, столбняк, ювенильный (юношеский) ревматоидный артрит, опоясывающий лишай, туберкулез.
Многие дети болеют паротитом (свинкой). При этой инфекции воспаляются слюнные железы, горло, трудно глотать, и цервикалгию не только испытывает больной ребенок – она просматривается со стороны в виде пульсации мускулов шеи. К центральной ее части нельзя притронуться при гнойном тиреоидите (воспалении щитовидной железы). Часто дети испытывают боль в шее с левой стороны, травмируя связки, мышцы, суставы шеи.