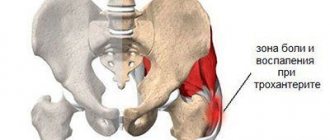
Виноват артроз
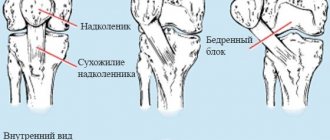
Суставная патология возникает из-за деформации хрящей, защищающих кости от трения и сотрясения. На первых этапах их разрушения боли слабые и возникают лишь иногда, после продолжительного покоя или, наоборот, ходьбы и стояния. Но по мере развития артроза они усиливаются и становятся постоянными.
Движение коленного сустава ограничивается, а при сгибании-разгибании может слышаться хруст.
Для артроза характерны сильные суставные боли в конце дня или в первой половине ночи, а также после интенсивных физических нагрузок.
Если артроз появился на правой ноге, то скоро он доберется и до левой. В зоне риска:
- профессиональные спортсмены и танцоры;
- грузчики;
- люди старше 40 лет;
- обладающие лишним весом;
- после травмы колена;
- с эндокринными заболеваниями и нарушениями в обмене веществ;
- с дефицитом необходимых для питания скелета микроэлементов;
- регулярно подвергающиеся переохлаждению;
- системному воздействию токсичных веществ.
Со временем вокруг сустава воспаляются и мягкие ткани. Вот почему боль в колене может чувствоваться и ниже коленного сгиба с задней стороны. Диагноз определяется по результатам визуальных тестов для оценки состояния больного и снимков рентгена.
[media=
https://youtu.be/Io186k5vMkE
]
Диагностические мероприятия
Диагностика патологии начинается с осмотра и изучения истории болезни. Врач уточняет характер и вид болевого синдрома, его локализацию, изучает наследственные факторы и профессиональную деятельность пациента. Дальше врач назначает лабораторные анализы крови и мочи с целью определения общего состояния пациента, выявления воспалительного процесса. Затем проводят инструментальную диагностику:
- УЗИ сустава колена;
- Рентгенографию с использованием контраста для исключения развития артрита;
- МРТ колена с целью выявления новообразования, патологии мениска;
- Допплерометрию;
- Артроскопию состава;
- Пункцию.
Диагностика патологии должна быть комплексной. При обследовании врач обязательно должен установить причину развития заболевания, чтобы правильно разработать тактику лечения.
Признаки кисты
Реклама:
Боль под коленкой сзади — что это? Среди вариантов ответов на вопрос можно найти следующий — киста. Патологическая полость может появиться в подколенной ямке.
При ревизионном эндопротезировании производится замена тазобедренного сустава. Часто такая операция делается из-за его изношенности или болезни, группа инвалидности и квота после замены 1 сустава не положена. Подробнее читайте в статье: «реабилитация после эндопротезирования тазобедренного сустава дома».
Ее провокатором обычно становится воспалительный процесс в синовиальной оболочке. Последняя вырабатывает жидкость-смазку, защищает внутреннюю поверхность сустава, обеспечивает хрящевую ткань полезными веществами и предохраняет от удара как естественный амортизатор.
Если же синовиальная оболочка воспаляется, то начинает вырабатывать излишки жидкости. Они накапливаются на задней стенке суставной сумки и давят на оболочку. Этот факт объясняет, почему появляются болезненные ощущения в подколенной области сзади.
Образующая в коленном суставе киста — это симптом сложного, первичного недуга.
Кисту можно определить по признакам:
- Рассмотреть визуально, особенно на разогнутой ноге. Если же киста разрослась в мениске, то увидеть и даже нащупать ее невозможно.
- Нарушается подвижность сустава.
- При движении чувствуется сильная боль, которая отдает с задней части подколенной области.
- Появляются отеки.
Для определения заболевания используется рентгенодиагностика.
Боль в ухе с одной стороны может быть симптомом опасных заболеваний — таких как отит или мастоидит. Своевременное лечение предотвращает развитие этих недугов и появление возможных осложнений. Подробнее читайте в статье: «чем лечить больное ухо».
Описание и симптомы патологий суставной зоны опорно-двигательного аппарата
Длительные проявления болезненности служат поводом к проведению МРТ тазобедренного сустава. Само костное сочленение не пронизывается нервными волокнами, поэтому некоторые заболевания могут длительное время протекать бессимптомно. Болезненность появляется на этапе поражения или компрессирования нервных каналов, проходящих в «шарнирной» области организма. На начальном этапе появления нарушений возникают неприятные ощущения на ограниченном участке соединения бедренной кости с тазом. Если заболевание игнорируется, очаг воспаления разрастается и распространяется на соседние ткани: мышечные и сухожильные волокна, хрящевые образования, нервные и кровеносные пути.
Человек может испытывать следующие ощущения:
- продолжительная иррадиирующая боль, не проходящая в течение нескольких дней, причину которой можно выявить на МРТ тазобедренного сустава;
- ночная болезненность, приводящая к бессоннице;
- желание как можно чаще менять позы, чтобы разгрузить тазовое сочленение при постоянном дискомфорте в нем.
Указанные признаки служат поводом для тщательной диагностики, а неотложная клиническая помощь требуется, если больной жалуется на такие состояния:
- Иррадиация в пах. По проводящему каналу нерва происходит распространение пульсирующих ощущений в нижнюю часть живота и паховую зону, при воспалении сопредельных волокон затрагивается седалищный нерв.
- Прострелы в нижнюю часть спины. Могут быть как резкими, так и тупыми, пульсирующими, ведут к ограниченности движения корпусом и тазом.
- Распространение боли на ногу, включая коленный участок. Может проявляться ослабленностью мышц или зудящими ощущениями в кожных покровах.
- Сцепление «шарнира», не дающее свободно двигать конечностью. Выступает признаком артритных и артрозных поражений.
- Частичное или полное отсутствие подвижности, связанное с разрушением тканей таза или пережитым травмированием.
- Хромота, связанная с болью небольшой интенсивности. Требует коррекции, так как изменении двигательной привычки ведет к деформации всего опорно-двигательного аппарата.
Большинство пациентов описывают такое явление, как хрустящие звуки во время смены положения тела или движения. Подобие хруста производят отдельные связки. Если звук не сопровождается неприятными ощущениями, беспокоиться не стоит. Присоединение боли требует обращения к специалисту-медику.
Воспаление сухожилия
Реклама:
Одно из самых частых заболеваний сухожилий — это бурсит. Воспалению слизистых сумок подвергаются все суставы, коленный не исключение. Сначала появляется мягкая припухлость, которая болит и отдает в заднюю часть под коленкой.
Развитию бурсита способствуют:
- механические раздражения (давление и трение);
- травмы;
- осложнения после инфекционных заболеваний (ангина, бруцеллез, гонорея, туберкулез и др.).
Хроническое течение заболевания может сменяться обострениями, на смену которым приходит временное улучшение.
[media=
https://youtu.be/pv3yiOOmZRs
]
Разрыв мениска
Мениск состоит из хрящевой ткани и выполняет функцию амортизатора и стабилизатора коленного сустава. Он легко повреждается, но понять, что это случилось, получится не сразу.
Травма коленного мениска вызывает следующие симптомы:
- резкую боль, которая распространяется на все колено и близлежащие ткани;
- щелчок при сгибании;
- заметную припухлость и нагревание сустава;
- атонию окружающих мышц.
Если разрыв сильный, то у коленки нарушается сгибательно-разгибательная функция. Заболевание диагностируют по рентгеновским снимкам, результатам МРТ, УЗИ и эндоскопической артроскопии.
Гемартроз как результат травмы
Перед гемартрозом наиболее уязвим именно коленный сустав. Его возникновению способствуют:
Реклама:
- ушибы колена после падения или удара;
- разрывы связок и мениска;
- внутрисуставные переломы;
- операция на коленном суставе.
Под воздействием травмы в суставную полость происходит излияние крови. Она накапливается здесь, увеличивая сустав в размере.
Если больного не госпитализировать и не откачать жидкость, то есть вероятность развития гнойного воспаления.
После повреждения сустав начинает болеть и отекать. Долгое время его движение ограничено. Специалист делает выводы на основании жалоб пострадавшего, осмотра, МРТ и УЗИ.
О народных методах лечения
Онемение колена многие предпочитают лечить самостоятельно. В их распоряжении большой арсенал природных лекарств, помогающих справиться с симптомом. Однако следует быть уверенным, что из-за индивидуальных особенностей каждого человека применение таких лекарств может оказать отрицательное воздействие. Итак:
- Тыквенный компресс. Очищенную от кожуры и натертую на крупной терке тыкву положить в марлю и приложить к коленям. Можно немного развести кашицу теплым молоком. Аналогичный способ приготовления лукового компресса. Не допускается наличие на коже свежих царапин и ссадин.
- Медовые аппликации. Теплый мед нанести на колени, накрыть полиэтиленовой пленкой и укутать. Держать такую аппликацию полчаса, после чего смыть теплой водой. К меду рекомендуют добавлять ржаную муку, желток куриного яйца, несколько капель оливкового масла.
- Растирка из богульника. Залить измельченное растение спиртом (1:3) и дать настояться в темном месте неделю. Втирать в онемелые колени трижды в день.
- Масляные втирания. 100 г молотого черного перца перемешать с литром любого растительного масла. Проварить средство на малом огне полчаса и остудить. Раздражающее пекущее воздействие облегчается масляными составляющими, но, в то же время, активизирует процессы кровоснабжения.
- Компресс на основе сирени. Цветы сложить в стакан, залить половиной литра спирта (или водки) и поставить в темное место на две недели. Курс применения такого компресса 10 дней. Аналогично готовится настойка для компрессов из листьев каланхоэ.
- Настойка из черной редьки. Полтора стакана сока вылить в 0,5 стакана водки. Добавить столовую ложку соли и полстакана меда. Натирать больные колени на ночь. Иногда рекомендуют принимать такой состав внутрь. Тогда его дозировка составляет 30 мл на прием трижды в день.
Наиболее популярные рецепты
- Ванночки из корней лопуха и девясила. Измельченную смесь трав залить кипятком (1л). Настоять пару часов и применять для ванночек ежедневно.
- Мазь на основе лаврового листа. Смешать 6 частей измельченной «лаврушки» с 1 частью иголок можжевельника. В смеси добавить 12 частей любого жира. Растереть и оставить на пару часов. После приготовления втирать к вожу круговыми массирующими движениями.
- Камфарная мазь. Можно купить в аптеке либо приготовить самостоятельно. 100 г спирта смешать с 50 г камфары. Добавить столько же сухой горчицы и два белка яица. Все тщательно перемешать и приступить к втираниям. Условие: отсутствие аллергии на любой из используемых компонентов.
- Аппликации из черники. Растолочь спелые ягоды черники, собрать кашицу в марлю и прикладывать к коленям в конце рабочего дня. Средство обладает хорошим противовоспалительным, успокаивающим, витаминизирующим действием на кожу и подкожные слои.
Для приема внутрь можно приготовить лекарство:
Чесночный напиток. Выжать сок из трех крупных головок. Вылить его в поллитровую банку и до верху долить водой. Оставить в темном месте на неделю, периодически производя встряхивающие движения. Принимать по столовой ложке, можно запивать или предварительно разбавить в трети стакана воды.
Для лечения онемения колен сосудистой этиологии рекомендуется:
- Капли на основе свеклы, клюквы, черной редьки. Смешать компоненты в равных количествах и залить спиртом. Настаивать две недели и темном проветриваемом помещении, после чего процедить и принимать по 30 мл за полчаса до утреннего приема пищи.
- Настойка лимона с добавлением чеснока. Выжать сок из 4 лимонов и 4 головок молодого чеснока. Залить двумя литрами воды и закрыть крышкой. Должно постоять не менее трех дней. Принимать по полстакана ежедневно, лучше в середине дня. Средство хорошо очищает сосуды от холестериновых бляшек и проводит профилактику атеросклероза.
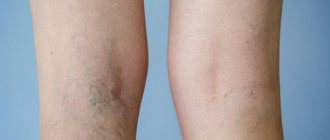
Нервно-сосудистые болезни
Причиной боли под коленкой могут стать различные заболевания нервной и сосудистой систем. Их полная симптоматика подробно отражена в таблице.
| № п/п | Название заболевания | Особенности, причина | Симптомы |
| 1. | Воспаление большеберцового нерва | Большеберцовый нерв продолжает седалищный, начинаясь с подколенной ямки и проходя по задней части подколенной мышцы. Заболевание может быть спровоцировано ранением, излишним давлением или воспалением. | Мышцы атрофируются и теряют чувствительность. Пациент не может разогнуть стопу и пальцы, приподняться на носок. Возникая сзади под коленкой, боль отдает в ступню. При осмотре наблюдаются изменения рефлексов. |
| 2. | Тромбоз подколенной вены. | В ней образуются свертки крови, которые нарушают свободное кровообращение. | В задней подколенной области появляется ноющая боль. |
| 3. | Аневризма подколенной артерии | Из-за истончения или растяжения артерии ее просвет может увеличиться несколько раз. | Для пораженных участков характерна тянущая боль, в том числе под коленом |
Патологии часто путают с другими болезнями. В определении диагнозов используются рентген, МРТ, сканирование сосудов и электродиагностика.
Преимущества остеопатии при лечении боли под коленом
- Мягкие техники, не вызывающие усиления боли.
- Во многих случаях остеопатия помогает справиться с болезнью без операции.
- Только остеопат в случае болезней ног поможет восстановить баланс тела и убрать вторичные дисфункции.
- После операции остеопатия помогает ускорить процесс восстановления.
- Всем пациентам мы проводим полный осмотр, независимо от симптомов, а также полную коррекцию всех значительных дисфункций организма, поскольку в нашем теле все взаимосвязано!
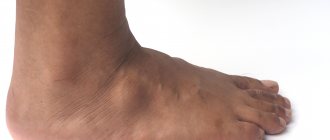
Гнойно-воспалительные процессы
Вероятность появления гнойно-воспалительных процессов в области колена увеличивается с инфицированием раны. Если ее вовремя не продезинфицировать, есть опасность развития абсцесса подколенной ямки.
Реклама:
Ситуация осложняется тем, что здесь расположены лимфоузлы. Если болезнетворные микроорганизмы из раны проникнут сюда, то наверняка разовьется лимфаденит.
Опасное заболевание сложно диагностировать, так как лимфатические узлы находятся глубоко в тканях. При диагностировании специалисты используют симптомы:
- внешняя припухлость;
- гиперемия;
- боль при надавливании;
- увеличение сустава;
- лихорадка.
После осмотра назначается лабораторное и рентгенографическое обследование.
К какому врачу обращаться, если немеют мышцы ног
Коррекцией онемения могут заниматься различные специалисты: невролог, вертеброневролог, сосудистый хирург, мануальный терапевт, ревматолог и другие доктора в зависимости от профиля заболевания.
Достаточно сообщить администратору Центра прогрессивной медицины «Доктор Позвонков» о проблеме, он подберет специалиста для первичного обращения. Его консультация поможет начать решать проблему. В дальнейшем назначаются необходимые обследования, возможно, потребуется осмотр врачей смежных специальностей.
Запись на прием удобно осуществить через форму обратной связи.
Как избежать проблем с коленными суставами?
Лечение любого заболевания из вышеперечисленных — длительный процесс, не всегда благоприятный. Чтобы избежать его, нужно заботиться о коленях с молодого возраста. Средствами профилактики являются:
Реклама:
- ношение специальной защиты во время тренировок и соревнований;
- разогрев мышц перед началом спортивных занятий при помощи разминки или разогревающих гелей;
- исключение переохлаждения и чрезмерных тяжестей;
- правильное питание с достаточным количеством микроэлементов;
- организация питьевого режима;
- борьба с лишними килограммами, которые увеличивают нагрузку на суставы;
- плавание, занятия лечебной гимнастикой, езда на велосипеде и пешие прогулки;
- закаливание коленного сустава холодной водой.
Если же по какой-либо причине боль все-таки возникла, можно снять дискомфорт обезболивающими, противовоспалительными мазями и эластичной повязкой. Подобные меры являются подходящими только в первое время, но требуют последующего обследования.
Каковы подходы к лечению
Очередность терапевтических назначений зависит от причины заболевания, наличия сопутствующих патологий, характеристики процесса развития и анамнеза жизни пациента.
Если симптом онемения колена носит функциональный характер, возможно, стоит изменить условия труда, привычки отдыхать, хобби, образ жизни. Необходимо исключить факторы, способствующие задержке кровоснабжения и неравномерной иннервации.
Симптом, являющийся признаком заболевания, не пройдет сам по себе. Его проявление – результат физиологической несостоятельности коленного сустава исполнять свои функции. Поэтому основное внимание – лечению первичного заболевания.
Наряду с медикаментами целенаправленного воздействия (противовоспалительные, миорелаксанты, нейропротекторы, атеросклеротические, антикоагулянты, статины и прочие), врачи рекомендуют принимать физиотерапевтические процедуры, а также:
- соблюдать диету, богатую витаминами, микроэлементами;
- разработать схему физических нагрузок на ноги и заниматься по ней при постепенном увеличении силы;
- избегать переохлаждений;
- принимать контрастные ванны и душевые процедуры;
- не принимать спиртные напитки и бросит курить;
- ограничить потребление кофе, газированных напитков и продуктов, приготовленных с применением искусственных улучшителей вкуса.