Термин «остеохондроз» появился в 1933 году, когда немецкий ортопед А. Хильдебрандт предложил объединить ряд патологических процессов опорно-двигательного аппарата одним общим термином. Сегодня под остеохондрозом понимают группу ортопедических заболеваний, встречающихся у детей и взрослых.
В детском и юношеском возрасте остеохондроз различных суставов развивается в результате аномально быстрого роста, который приводит к нарушению кровоснабжения кости в районе эпифиза с последующим локализованным некрозом [1]. Существует несколько нозологий юношеского остеохондроза. Среди них болезнь Пертеса, проявляющаяся болью в тазобедренном суставе, синдромы Осгуд-Шляттера и Синдинг-Ларсен-Йохансона, основным симптомом которых служит боль в колене, усиливающаяся при физических нагрузках, и другие патологии.
Различные виды юношеского остеохондроза имеют одну общую черту — оптимистичный прогноз [2].
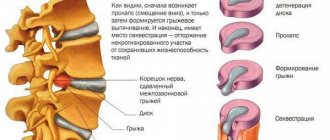
Совсем другие перспективы открываются перед взрослыми, страдающими остеохондрозом позвоночника. Этот процесс, к сожалению, имеет хроническое и прогрессирующее течение. Он характеризуется снижением гидрофильности и деструкцией ткани межпозвонковых дисков, их выпячиванием в сторону позвоночного канала, а также реактивными изменениями в прилежащей костной ткани позвонков и дальнейшим развитием артроза, что сопровождается выраженным болевым синдромом [3]. Болевой синдром, который развивается на фоне остеохондроза, снижает качество жизни и вынуждает обращаться за помощью к врачу или фармацевту. Какие же наружные препараты облегчают состояние?
Что такое остеохондроз шейного отдела позвоночника?
Шейный остеохондроз – это дегенеративное заболевание отдела позвоночника, в условиях развития которого видоизменяется структура соединительной ткани.
Заболевание зачастую маскируется под нарушения иного типа, однако своевременное обращение к специалисту позволяет вовремя диагностировать и начать непосредственное лечение.
Дегенеративные изменения тканей шейного отдела позвоночника наиболее часто встречаются в истории болезни людей зрелого (45-59) и преклонного (60-74) возраста.
Несмотря на это, стоит отметить: в современном обществе происходит омоложение заболевания, что подтверждается периодичным диагностированием остеохондроза шейного отдела у детей и подростков.
Важно, что остеохондроз может встречаться как изолировано, так и в сочетании с поражением иных отделов, в частности, грудного, поясничного и крестцового.
Последствия
Обострение шейного остеохондроза требует немедленного обращения к врачу. Если из раза в раз игнорировать симптомы рецидивов, обострения будут случаться все чаще и чаще.
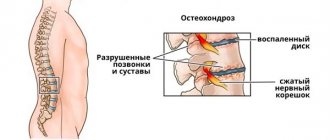
Осложнения шейного остеохондроза опасны и разнообразны в своих проявлениях. Самым коварным последствием считается сдавливание позвоночных артерий, на 30% обеспечивающих питание головного мозга.
При остеохондрозе происходит сдавливание позвоночной артерии
Защемление таких артерий может привести к голоданию мозга и появлению характерных симптомов в виде скачков артериального давления, нарушений дыхания, головокружений, частичных онемений и т.д. Если пустить дело на самотек, осложнения перейдут на весь позвоночник, что приведет к параличу конечностей, нарушению функционирования всех систем и органов.
В тяжелых случаях обострение шейного остеохондроза может стать причиной инвалидизации.
Причины возникновения шейного остеохондроза
На сегодняшний день невозможно назвать точные причины возникновения дегенеративных процессов, происходящих в межпозвоночных дисках. Подтверждение тому, что шейный остеохондроз – старческое явление – отсутствует.
Многочисленные исследования, проведенные учеными разных стран, установили, что остеохондроз шейного отдела имеет преимущественно провоцирующие факторы.
Среди предрасполагающих причин развития остеохондроза шеи выделяют:
- низкий уровень активности, малоподвижность и преимущественно сидячий образ жизни;
- виды работы, предполагающие статическую нагрузку на шейный отдел позвоночника;
- избыточная масса тела, недостаточный уровень физического развития;
- нарушение процессов развития соединительной ткани;
- застарелые травмы позвоночника;
- деформация позвоночника, использование недостаточно удобных подушек, матрасов для отдыха;
- генетическая предрасположенность.
Подавляющее большинство причин так или иначе связано с естественными процессами устаревания систем организма, а также вероятного развития патологий костной и хрящевой ткани.
В чем опасность шейного остеохондроза?
Сокращение уровня подвижности и ограниченная гибкость суставов, потеря эластичности мышц и иные признаки старения организма – неизбежные, естественные процессы, сопровождающие человека в онтогенезе.
Досаждение болей, возникающих при движении намного раньше естественного срока старения, зачастую приводит к потере качества жизни и даже – инвалидности.
Чтобы определить, как лечить шейный остеохондроз – необходима профессиональная консультация лечащего врача. В случае отсутствия профессиональной, своевременной диагностики и необходимого лечения болезнь прогрессирует, что может стать причиной не просто ухудшения самочувствия, а еще и серьезным нарушениям работы нервной и сосудистой системы.
Основные признаки и симптомы шейного остеохондроза
Строение человеческого скелета, способность к прямохождению и внушительный размер головы привели к тому, что некоторые отделы позвоночника являются наиболее уязвимыми, в частности – шейный.
Среди ярких особенностей строения шейного отдела стоит выделить наличие позвонков преимущественно небольшого размера и относительно небольшое количество мышц, в связи с чем именно в этой области наиболее часто возникает такой недуг, как остеохондроз.
Боль является наиболее характерным синдромом заболевания позвоночного столба. В зависимости от зоны поражения, она может концентрироваться:
- в ключице и/или плече;
- вдоль всего шейного отдела позвоночника;
- не передней поверхности грудины.
Самостоятельно определить первичные признаки заболевания достаточно сложно, ведь в подавляющем большинстве случаев они незначительны и весьма неспецифичны:
- боль в области
шеи
преимущественно в вечернее время суток; - тяжесть,
боль в затылке;
- легкое онемение,
покалывание в плече, кистях;
- хруст,
щелканье при поворотах головы.
Прогрессирование заболевания сопровождается рядом уже заметных ведущих симптомов.
Вегетативно-дистонический симптом
Характеризуется простреливающими болями в шее, в особенности ощутимыми в зоне чуть ниже затылка.
Болевое ощущение зачастую возникает при длительном пребывании в одном и том же положении, например, в утренние часы.
Мышцы шеи – напряжены, прослеживаются трудности при отведении руки в сторону, скованность движений пальцев кисти.
В связи со сдавливанием позвоночных артерий, нередко встречается неврологическое проявление:
- периодические головные боли;
- тошнота;
- обмороки.
Спинальный симптом
Локализация области – слева за грудной клеткой.
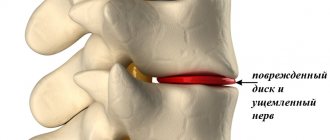
В процессе постепенного нарушения структуры межпозвоночных дисков происходит сдавливание и, как следствие – ущемление нервных корешков, что приводит к сужению артерий и вен, что в свою очередь приводит к формированию корешкового и ишемического синдрома.
Нарушение кровообращения становится причиной:
- сильных, мигреневых головных болей;
- головокружений;
- нарушений зрения, возникновения шума в ушах;
- расстройства вегетативных функций.
В редких случаях прослеживается проявление кардинального синдрома, сопровождающегося сдавливающей болью сердечной мышцы, недостатком воздуха, нарушением сердечного ритма.
Стадии прогрессирования заболевания
Заболевание быстро прогрессирует при отсутствии лечения и сохранении факторов и причин его появления. Симптоматика остеохондроза проявляется постепенно, болезнь в процессе развития проходит четыре основных стадии:
- Доклиническая. Симптоматика болезни выражена неярко. Пациенты испытывают болевой синдром во время движения и поворотов головы, наблюдается мышечное напряжение и повышенная утомляемость. На первом этапе развития шейного остеохондроза симптомы и лечение могут быть пассивными. В большинстве случаев достаточно изменить образ жизни и обогатить рацион полезными продуктами.
- Боль на второй стадии усиливается и периодически проявляется в состоянии покоя из-за прогрессирующего защемления нервных окончаний. Неприятные ощущения в мышцах и позвоночнике сопровождаются мигренями, ограничением подвижности, снижением работоспособности, общим недомоганием и хронической усталостью.
- Третья стадия характеризуется существенным повреждением межпозвонковых дисков с возможным появлением протрузий и грыж. При этом интенсивные боли сопровождаются онемением кожного покрова в пораженных участках, слабостью мышц рук и спины, проявлением болевого синдрома в верхних конечностях и плечах, на периферии. Сохраняется хроническая усталость, недомогание и общая слабость, болезненное состояние.
- В большинстве случаев на четвертой стадии прогрессирует от одной и более межпозвонковых грыж. Поврежденные мягкие и твердые ткани заменяются соединительной, из-за чего наблюдается выраженное ограничение подвижности. Защемление нерва влечет за собой вегетативные нарушения, проблемы с координацией и восприятием, шум в ушах. Мигрени становятся постоянными, сопровождаются головокружениями, характерными для шейного остеохондроза. Лечение в домашних условиях и прием обезболивающих лекарственных средств приносят только временное облегчение. Может требоваться госпитализация с последующим пребыванием в стационаре.
Выбор методов лечения шейно-грудного остеохондроза напрямую зависит от стадии его прогрессирования. Перед началом терапии проводится комплексная диагностика с использованием аппаратных и лабораторных методов.
Степени развития остеохондроза шейного отдела и их характерные симптомы
Процесс развития заболевания протекает достаточно медленно, но при этом имеет 4 четко прослеживаемые стадии:
- остеохондроз шейного отдела 1 степени – возникновения дискомфорта и незначительных болевых ощущений при длительном хождении, статичном положении. Начало формирования уплотнений в межпозвоночных дисках;
- остеохондроз шейного отдела 2 степени – яркие болевые ощущения. В целях устранения боли используется мануальная терапия и соответствующие медикаментозные средства;
- остеохондроз шейного отдела 3 степени – наличие выраженных поражений соединительной ткани пораженной области;
- остеохондроз шейного отдела 4 степени – конечный этап развития заболевания, характеризующийся поражением практически всех отделов позвоночника.
Последняя степень развития заболевания требует оперативного вмешательства, влекущего за собой длительное восстановление.
Диагностика заболевания
При наличии характерных симптомов в целях диагностики и лечения остеохондроза шейного отдела позвоночника, необходимо обратиться ко врачу-ортопеду или неврологу.
В рамках проведения диагностических мероприятий, специалистом будет определена подвижность и болезненность в области шеи, а также оценена степень чувствительности, выявлены иные функциональные расстройства.
Среди наиболее эффективных методов диагностики принято выделять:
- рентген шейного отдела, выполненный в различных проекциях;
- КТ (компьютерная томография);
- МРТ (магнитно-резонансная томография), при подозрении на наличие грыжи/протрузии.
В случае нарушения кровообращения, дополнительно может применяться реоэнцефалография, а также исследование глазного дна.
Рецепты народной медицины
Народная медицина может использоваться в лечении только как эффективное дополнение к основному лечению. Не допускается использование народных методов в качестве альтернативы традиционным. Наиболее эффективными и безопасными рецептами являются:
- Мазь из натурального меда. В равных пропорциях (по столовой ложке) необходимо смешать жидкий мед, сок алоэ и ланолин. Добавить к смеси несколько капель скипидара и эфирного масла эвкалипта, хорошо перемешать до получения однородной массы. Ввести в состав 100 граммов медицинского вазелина. Втирать готовую мазь в болезненные участки по мере проявления болевого синдрома.
- Растирка. Смешать в равных количествах спирт и камфору, добавить несколько капель йода. Растирать болезненные области по мере появления неприятных ощущений.
- Горчичники. Допускается использовать готовые горчичники или приготовить их в домашних условиях. Средство закрепляется на болезненной области шеи на 20 минут, затем участок промывается чистой водой.
Вероятные осложнения
Отсутствие своевременного лечения может привести к серьезным осложнениям, среди которых:
- выпячивание межпозвоночных дисков
(формирование грыжи/протрузии);
- разрыв межпозвоночного диска,
сопровождающийся ущемлением нервов и сосудов, что может стать причиной летального исхода;
- радикулопатии
(поражение нервных корешков), формирование остеофитов (шипы на теле позвонка) с проявлением многочисленных парезов и параличей.
Факторы риска и причины обострения
Существует несколько причин, по которым возникают симптомы обострения:
- непосредственное изменение структуры позвонков, т.е. образование остеофитов;
- изменение положения позвонков относительно друг друга, сдавление нервов и сосудов, проходящих в образованных остистыми отростками боковых каналах;
- развитие осложнений, обусловленное выходом диска за границы позвоночника;
- защемление нервов в шейном отделе позвоночника;
- хроническое перенапряжение шейных мышц.
Вероятность развития обострения возрастает при:
- малоподвижном образе жизни, «сидячей» работе;
- наличии острых заболеваний, сбоев в гормональной системе, обострений имеющихся патологий;
- переохлаждении шеи, перестроении биологических часов организма (например, осенью);
- совершении резких движений головой, например, поворотах или наклонах (так называемые прострелы свидетельствуют о серьезных структурных изменениях в шейном отделе);
- продолжительных переживаниях, стрессах;
- неправильном лечении остеохондроза (непрофессиональный массаж, проведение физиотерапевтических процедур и гимнастики в тех случаях, когда они противопоказаны).
Как лечить остеохондроз шейного отдела позвоночника?
Лечение шейного остеохондроза определяется специалистом и зависит от степени развития патологии, формы ее протекания и особенностей клинического проявления заболевания.
На сегодняшний день, наиболее эффективными методами лечения заболевания являются:
- лечение консервативными методами, в том числе медикаментозными/немедикаментозными;
- оперативное вмешательство;
- комплексное сочетание методик.
Физиотерапия
Предполагает воздействие физических факторов на пораженную зону. При комплексном подходе и грамотном проведении всех процедур улучшения становятся очевидно заметными уже на второй-третий месяц лечения.
Среди наиболее популярных направлений физиотерапии, назначаемой при лечении шейного остеохондроза, выделяют:
- электротерапию;
- ударно-волновую терапию;
- магнитотерапию;
- бальнотерапию;
- лазеротерапию;
- вибрационный массаж.
Массаж шеи при остеохондрозе
Массаж должен выполняться осторожно, без применения силовых нагрузок. Нарушение техники массажа может стать причиной негативных последствий.
Исходным положением для массажа является позиция «лежа на животе» или «сидя с прямой спиной».
Все существующие массажные методики основаны на таких техниках, как:
- поглаживание – оказание воздействия на поверхностные слои кожных покровов. Выполняется ладонями рук и кончиками пальцев по направлению вниз от затылка, до уровня верхней трети спины;
- выжимание – оказание воздействия на глубокие слои кожи в верхней трети спины. Выполняется двумя пальцами руки (большим и указательным), осуществляется поперек шеи;
- растирание – главной целью является разогрев кожных покровов и усиление кровотока в нужной зоне;
- разминание – воздействует на глубоко лежащие ткани, необходимо применять с осторожностью, так как неграмотное применение может усугубить ситуацию.
Лечебная гимнастика при шейном остеохондрозе
Существуют определенные упражнения для лечения шейного остеохондроза. К наиболее эффективным из них можно отнести:
Самовытяжение
Исходное положение: сидя/стоя с прямой спиной.
Порядок выполнения: сохраняя исходное положение стараться опустить плечи как можно ниже, вытягиваясь при этом макушкой вверх.
Интенсивность выполнения: не менее 10 раз (по 2-5 секунд), не реже 3 раз в день.
Самомассаж
Инвентарь: махровое полотенце.
Исходное положение: сидя/стоя, обхватить полотенцем шею, руками взяться за его концы.
Порядок выполнения: поочередно тянуть за концы полотенца, осторожно разминая мышцы шеи.
Важно! Во время выполнения упражнения необходимо следить за тем, чтобы полотенце не скользило и не натирало шею.
Гимнастика (сгибания/разгибания, повороты, наклоны)
Исходное положение: сидя/стоя с прямой спиной.
Порядок выполнения: из исходного положения выполнить плавное сгибание/разгибание, поворот или наклон головы сначала в одну сторону, затем – в другую.
Интенсивность выполнения: 5-7 движений в одну сторону.
Медикаментозное лечение шейного остеохондроза
Особенно важно в период обострения, так как именно через шейный отдел позвоночника проходят важные кровеносные сосуды, обеспечивающих питание головного мозга.
В качестве средств лечения могут использоваться таблетки, уколы, мази, а также иные средства местного применения, назначаемые лечащим врачом.
Важно! Самолечение препаратами различных групп – недопустимо и может привести к инвалидности, летальному исходу.
Нестероидные противовоспалительные средства
Один из наиболее эффективных препаратов, зачастую при остеохондрозе используется в виде уколов, но также выпускаются в виде таблеток, пластырей и мазей.
Ключевым направлением действия является снижение болевого синдрома, устранение отечности и воспалительных процессов.
Среди наиболее эффективных препаратов этой группы стоит отметить Ортофен, Мелоксикам, Артрадол и Аэртал.
Миорелаксанты
Обеспечивают эффективное снижение мышечного напряжения, что существенно снижает болевые ощущения.
Рекомендованный период лечения – от 2 до 4 недель.
Среди наиболее эффективных средств принято выделять Сирдалуд и Мидокалм.
Противовоспалительные, обезболивающие и разогревающие мази при шейном остеохондрозе
В целях повышения эффективности, противовоспалительные и обезболивающие средства содержат в составе стероидные вещества.
Среди часто назначаемых выделяют Фастум гель, Найз и Вольтарен.
Действие разогревающих мазей направлено на обезболивание, а также согревание, что активизирует кровоток в месте нанесения препарата. Наиболее действенными принято считать: Никофлекс, Капсикам.
Хондропротекторы
Применяются в целях замедления дегенеративных процессов и ускорения регенерации соединительной ткани. Имеет накопительный эффект.
Рекомендуемая схема применения: от 2 до 6 месяцев.
Среди наиболее популярных препаратов этой группы принято выделять Хондроксиз, Артракам и Алфлутоп.
Боли — нет!
Какие препараты, мази и кремы эффективно помогают от остеохондроза? Прежде всего, медикаментозная терапия этого заболевания направлена на купирование неприятных, болезненных ощущений, изматывающих пациента. Анальгетическое действие, в том числе и при наружном применении, оказывают нестероидные противовоспалительные препараты (НПВП).
НПВП для наружного применения оказывают местное анальгетическое, противовоспалительное и антиэкссудативное действие при различных заболеваниях опорно-двигательного аппарата, включая остеохондроз. Они в незначительных количествах всасываются в кровь, практически не кумулируют в организме и имеют низкую биодоступность, что, безусловно, благотворно сказывается на безопасности. Тем не менее, при эрозивно-язвенном поражении ЖКТ следует с осторожностью применять наружные НПВП [4], поскольку все они неселективно ингибируют циклооксигеназу-1, защищающую слизистую желудка, и циклооксигеназу-2, ассоциированную с воспалительным процессом.
Если у пациента есть остеохондроз и язвенная болезнь вне обострения — необходимо скрупулезно следовать рекомендуемой дозировке местного НПВП и курсу лечения, а при появлении боли или неприятных ощущений в эпигастрии отменить препарат и обратиться к врачу. При обострении язвенной болезни любые НПВП противопоказаны.
Наружные НПВП представлены широким спектром лекарственных форм, что позволяет выбрать наиболее «удобный» препарат в зависимости от индивидуальных предпочтений и переносимости. Можно пользоваться мазями, кремами, гелями и даже пластырями, все они хорошо помогают от остеохондроза, обеспечивают анальгетический и противовоспалительный эффект независимо от этиологии заболевания. Кстати, действие наружных НПВП может проявляться очень быстро. Например, комбинация эмульсии и геля начинает работать уже через несколько минут после втирания и действует на протяжении 6–8 часов.
Наружно применяются диклофенак, кетопрофен, ибупрофен, нимесулид, мелоксикам, пироксикам, индометацин.
Особенности питания при лечении и профилактике остеохондроза шейного отдела
Правильное питание – бесспорно важный компонент поддержки здоровья организма.
В условиях профилактики или лечения остеохондроза шейного отдела позвоночника диета является хоть и вспомогательным, но при этом весьма значимым компонентом.
Главными целями правильного питания в условиях лечения или профилактики остеохондроза являются:
- исключение вероятности возникновения дефицита полезных веществ, необходимых для осуществления обменных процессов в тканях межпозвоночных дисков;
- поддержка оптимального веса тела;
- снижение риска развития изменений сосудов, предупреждение нарушения кровообращения.
Принципы построения диеты
Питание при шейном остеохондрозе основывается на принципах разумности и функциональности:
- Минимизация запретов – здоровый рацион разнообразен, сбалансирован и при этом насыщен всеми необходимыми веществами.
- Соблюдение питьевого режима – важная составляющая, обеспечивающая предотвращение деградации тканей межпозвоночных дисков.
- Сокращение потребления солей – исключает вероятность повышения нагрузки на сосуды и обеспечивает поддержку водно-электролитного баланса.
- Ограничение употребления крахмалов и сахаров, в целях исключения вероятности нарушения обменных процессов.
Запрещенные и рекомендованные продукты питания
Питание при лечении и профилактике остеохондроза шейного отдела позвоночника требует исключения таких засоряющих организм продуктов, как:
- алкоголь, нарушающий водно-электролитный баланс и провоцирующий обезвоживание тканей;
- жирное мясо и копчености, трудно подвергающиеся перевариванию;
- кислотные, острые блюда, усиливающие воспалительные процессы;
- полуфабрикаты, отрицательно сказывающиеся на процессах пищеварения;
- сладости, сахар, нарушающие циркуляцию крови.
К списку рекомендованных к употреблению продуктов относят преимущественно легко усваиваемые продукты растительного и животного происхождения, богатые белком, углеводами сложного типа и клетчаткой, среди которых:
- мясо цыплят, крольчатина, постная говядина и свинина;
- рыба и морепродукты;
- молочная продукция, яйцо;
- крупы различного типа;
- цельнозерновой хлеб;
- фрукты, овощи, ягоды и зелень.
Методы терапевтического воздействия
Лечение шейного остеохондроза может проводиться на основании консервативных (медикаментозных и немедикаментозных) и радикальных (хирургических) методов. Основанием для использования только консервативных мер (как правило, обоих в совокупности) может стать первая степень прогрессирования шейного остеохондроза. Медикаментозное лечение в этом случае направлено на снятие болевого синдрома и воспалительных процессов, восстановление костной и хрящевой ткани, налаживание нормального кровообращения и питания. Все это дополняется физиолечением, лечебной физкультурой и полноценным отдыхом.
На более поздних этапах развития болезни требуется хирургическое вмешательство с удалением наростов (при наличии), восстановлением осанки и установкой протезов. После проведения операции пациентам показан реабилитационный период.
Методы терапевтического воздействия в большинстве случаев комбинируются. При остеохондрозе шейного отдела позвоночника симптомы и лечение требуют комплексного подхода для достижения устойчивого результата.
Применение лекарственных средств
Использование медикаментов предполагает лечение курсами, поскольку лекарственные средства оказывают сильное симптоматическое воздействие, но не позволяют полностью устранить заболевание. В процессе терапии используются:
- Нестероидные противовоспалительные лекарства. Помогают уменьшить воспаление и отечность мягких тканей, а также уменьшить выраженность болевого синдрома, вызванного сдавливанием нервных корешков позвонками. На первых этапах развития шейного остеохондроза НПВС чаще используют в виде гелей и мазей, сильная боль уменьшается за счет таблетированных средств. В тяжелых ситуациях возможно введение инъекций анальгетиков.
- Миорелаксанты. Основное назначение средств – снятие мышечного напряжения и спазмов в области шеи. В результате восстанавливается кровоснабжение и кислородное питание, уменьшается выраженность болевого синдрома и устраняется одна из причин возникновения остеохондроза шейного отдела.
- Хондропротекторы. Не являются прямыми лекарственными средствами, но помогают значительно улучшить состояние хрящевой ткани. Способствуют восстановительным процессам межпозвоночных дисков и укрепляют их. Применяются во время терапии и восстановительного периода после оперативного вмешательства. Действие хондропротекторов ощущается спустя полгода от начала приема и сохраняется постоянно при систематическом применении.
- Вазодилаторы. Улучшают кровообращение и кровоснабжение, расширяют сосуды, улучшают общее самочувствие и способствуют регуляции артериального давления. Применяются в форме инъекций.
- Седативные препараты. Помогают снять стресс как один из факторов риска. При серьезных устойчивых расстройствах могут быть применены антидепрессанты.
- Стероидные противовоспалительные средства. Используются кратковременными курсами в случаях, когда НПВС не оказывают должного эффекта. Не допускается длительное применение глюкокортикостероидов из-за побочных эффектов в виде снижения иммунитета, ухудшения состояния внутренних органов, костей, суставов.
- Паравертебральные блокады. Применяются в экстренных ситуациях для быстрого купирования болевого синдрома повышенной интенсивности. Инъекции ставятся непосредственно в пораженную область. Эффект обезболивания длится в течение нескольких часов.
- Витамины. Помогают восстановить обменные процессы в нервных тканях. Продукты, богатые витаминами, также включают в состав восстанавливающей диеты.
Медикаментозную терапию практически никогда не назначают как основной и (или) единственный метод терапевтического воздействия. Лечение лекарствами комбинируют с ЛФК и физиотерапией, диетой.
Хирургические методы
Основным показанием к проведению оперативного вмешательства является сужение просвета позвоночного столба, которое обычно является следствием возникновения протрузии или грыжи. Явление нередко сопровождается стенозом, сдавливанием нервных окончаний и сосудов. В таких ситуациях симптоматика остеохондроза шейного отдела оказывается ярко выраженной, а лечение хирургическими методами становится необходимой мерой.
Выбор хирургического вмешательства как метода лечения остеохондроза шейного отдела осуществляется в индивидуальном порядке. Пациенту может быть показана операция при отсутствии положительного эффекта от консервативной терапии, проводимой на протяжении шести-восьми месяцев до этого.
Для лечения остеохондроза шейного отдела применяют хирургические методы:
- Динамическая стабилизация позвоночного столба. Предполагает установку стабилизатора, выполненного из высокопрочного силикона, который перераспределяет давление на позвоночник. Имплант вводится между остистыми отростками вдоль спины.
- Спондилодез. Один из наиболее распространенных и часто применяемых методов. Предполагает удаление поврежденного хрящевого диска с последующей его заменой на имплант. Подвижность спины, шеи и отдельных позвонков при этом восстанавливается и сохраняется.
- Лазерная хирургия. В процессе проведения операции лазерный луч направляется непосредственно на ядро диска, после чего величина выпячивания сокращается. Преимущества метода состоят в минимальных временных затратах и низкой травматичности. Но лазерное лечение остеохондроза шейного отдела эффективно в случаях, когда величина грыжи составляет не более шести миллиметров.
Хирургическое лечение проводится в условиях стационара и требует проведения курса восстановления, который длится на протяжении нескольких месяцев. Во время реабилитационного периода пациенту показаны:
- противовоспалительные лекарственные препараты;
- анальгетики и анестетики;
- противомикробные медикаменты;
- хондропротекторы;
- полноценный отдых и сон;
- корсеты и иные ортопедические приспособления (по показаниям и назначению врача);
- витаминно-минеральные комплексы;
- лечебная диета.
Сразу после операции необходим постельный режим. Далее интенсивность двигательной активности наращивается постепенно. При этом требуется постоянное наблюдение у хирурга и невролога.
Физиотерапия
Является одним из важнейших методов лечения, но редко используется отдельно от других способов терапевтического воздействия. Физиотерапевтические меры позволяют:
- уменьшить выраженность болевого синдрома и полностью устранить его на определенный период времени;
- уменьшить воспалительные процессы;
- снять напряжение и спазмы с мышц и сосудов в области поражения;
- улучшить обменные процессы в тканях;
- улучшить кровоснабжение и питание тканей кислородом.
На практике чаще всего используют:
- Воздействие лазером. Помогает снять боли и ускорить процесс восстановления мягких и твердых тканей шеи.
- Электротерапия. Предполагает воздействие на остеохондроз шейного отдела электрическими импульсами.
- Волновое лечение. Предполагает воздействие на пораженные области акустическими волнами для снятия спазмов и напряжения.
- Детензор-лечение. Представляет собой процесс вытягивания позвоночника под воздействием собственной массы тела пациента.
- Бальнеотерапия. Представляет собой лечение водой и предполагает прием минеральных и солевых ванн, грязелечение.
- Магнитотерапия. Один из распространенных методов. В процессе лечения используется воздействие на пораженную область магнитными волнами.
Физиотерапия используется совместно с лекарственными препаратами для повышения их эффективности. В частности, в процессе лечения используются анестетики, снимающие болевой синдром.
Мануальная терапия и массаж
Мануальная терапия используется при остеохондрозе шейного отдела позвоночника в большинстве случаев. Такой метод показан практически на всех стадиях развития шейного остеохондроза. Симптомы и лечение в домашних условиях с целью их купирования также предполагает мануальную терапию. Подбор курса лечения производится индивидуально и зависит от особенностей пациента и прогрессирования его болезни. Метод позволяет уменьшить интенсивность боли, улучшить питание и кровоснабжение тканей, восстановить подвижность позвоночника и выровнять его.
Противопоказания и ограничения к мануальному методу лечения:
- беременность;
- острые инфекционные поражения (а также обострения хронических);
- недавно перенесенные травматические повреждения;
- полиартрит;
- доброкачественные и злокачественные новообразования;
- поражения кровеносной системы.
Тип лечения не рекомендуется проводить за три-четыре месяца перед назначенной хирургической операцией. Мануальная терапия проводится профессиональным врачом.
Лечебная физкультура
Как правило, лечебная физическая культура (ЛФК) является обязательной мерой в лечении остеохондроза шейного и шейно-грудного отдела позвоночника. Обычно она назначается спустя две-три недели после начала медикаментозной терапии и систематически проводится далее для поддержания тонуса мышц спины и сохранения хорошего самочувствия пациента. Комплекс упражнений подбирается лечащим врачом в индивидуальном порядке. При этом учитываются важные правила выполнения:
- движения должны быть максимально плавными и медленными, резкие и быстрые движения не допускаются;
- возникновение болезненности указывает на неправильное выполнение упражнения или наличие противопоказаний к нему;
- упражнения должны быть направлены, в первую очередь, на укрепление и растяжение мышц шеи и спины.
Дополнительно допускается использовать йогу в домашних условиях, плавательные бассейны. Перед началом применения этих методов необходимо проконсультироваться с врачом.