На сегодняшний день зарегистрировано большое количество заболеваний и патологий опорно-двигательного аппарата (ОДА), которые протекают достаточно незаметно, но при этом тяжело поддаются лечению и зачастую приводят к необратимым последствиям. К числу таковых относят спондилез.
Спондилез
– это хроническое заболевание позвоночника, прогрессирование которого приводит к сильному истончению и значительному изнашиванию тканей межпозвоночного диска, что обуславливает появление грыж и образование остеофитов.
При отсутствии своевременной диагностики и качественного лечения, недуг может привести к сращению позвонков и потери подвижности.
Анатомическое строение позвоночного столба
Позвоночник – это часть скелетной системы человеческого тела, состоящая из позвонков, соединенных между собой большим количеством связок и хрящей. Размеры, а также ряд индивидуальных особенностей структурных элементов скелета человеческого тела определяется отделом, в котором они расположены. Так, выделяют:
- шейный
– 7 шейных позвонков относительно небольшого размера с отверстиями в поперечных отростках, через которые простилается канал для кровеносных сосудов (артерии и вен);
- грудной
– 12 позвонков сравнительно большого размера, увеличивающихся по направлению книзу. На поперечных отростках имеются углубления, в которые входят головки ребер, что позволяет ограничить область грудной клетки человеческого тела;
- поясничный
– 5 массивных позвонков с относительно небольшой дугой;
- крестцовый
– 5 позвонков, которые с течением времени трансформируются в единую кость (крестец).
Ключевая функция позвоночника – опора и защита человеческого тела. Однако, кроме того выделяют и такие функции, как:
- опорная;
- защитная;
- амортизационная;
- двигательная.
Трансформации строения позвоночника в период естественного взросления организма
Позвоночник новорожденного и взрослого человека несколько отличается между собой рядом особенностей, наиболее яркой среди которых является степень гибкости (в младенчестве имеет избыточную гибкость, что не позволяет держать осанку). Кроме того, по мере взросления человека (с момента рождения до 25 лет), позвоночник претерпевает ряд последовательных изменений:
- первый этап (до 7 лет) – в это период наблюдается интенсивный рост, что способствует увеличению объемов и массы тела позвонка и соединительных тканей. Происходит постепенное замещение хряща на кость, дуги срастаются с телом и формируются естественные изгибы ОДА;
- второй этап (7-15 лет) – масса позвонков продолжает увеличиваться, формируются ядра окостенения в их теле, которые возникают в толще зоны роста позвонка;
- третий этап (15-25 лет) – основательное формирование ядра окостенения, что приводит к ухудшению гибкости и ограничению амплитуды движений. Длина позвоночного столба постепенно сокращается, значительно снижается гибкость и эластичность.
Операция при спондилезе
Хирургическое вмешательство рекомендуется при неэффективности консервативного лечения и отсутствии улучшений в состоянии больного. Кроме того, в срочном порядке операция при спондилезе показана при:
- выраженном стенозе позвоночного канала;
- тяжелой компрессии нервного корешка;
- крупных межпозвоночных грыжах;
- нарушениях контроля над работой органов малого таза, в том числе половых органов, мочевого пузыря и прямой кишки;
- парезе конечностей;
- серьезных нарушениях со стороны внутренних органов, обусловленных развитием и прогрессированием спондилеза.
В таких ситуациях в зависимости от первопричины развития спондилеза могут проводиться декомпрессионные и/или стабилизирующие операции разного рода:
- микродискэктомия;
- ламинэктомия;
- эндопротезирование;
- аутотрансплантация.
Микродискэктомия
Микродискэктомия – наиболее часто проводимая при спондилезе операция, в ходе которой микрохирургическим путем удаляется истонченный межпозвоночный диск. Она предполагает выполнение минимального по длине разреза для обеспечения доступа к позвоночнику. Его величина не превышает 3 см. Это позволяет существенно минимизировать операционную травму, сократить до минимума риск развития послеоперационных осложнений и существенно облегчить и уменьшить продолжительность реабилитации.
Суть операции заключается в следующем:
- пациента вводят в общий наркоз;
- под контролем ЭОП выполняется разрез мягких тканей в проекции пораженного позвоночно-двигательного сегмента;
- мышцы осторожно раздвигаются и фиксируются в нужном положении специальными инструментами, это исключает риск их повреждения и позволяет уменьшить боли в ранний послеоперационный период;
- под контролем специального хирургического микроскопа с 8-кратным увеличением нейрохирург осторожно отодвигает нервный корешок и миниатюрными хирургическими инструментами удаляет межпозвоночную грыжу и при необходимости весь диск;
- проводится тщательная санация операционного поля с последующей установкой эндопротезов или аутотрансплантатов;
- наложение швов.
Микродискэктомия занимает 45–60 минут. Срок госпитализации составляет 7 суток, после чего пациент выписывается из стационара. При этом он обязательно получает перечень рекомендаций по тому, как следует вести себя в период реабилитации, какие лекарства принимать и какие физиопроцедуры следует проходить.
От правильности проведения восстановительного периода во многом зависит результат операции. Поэтому рекомендуется не пренебрегать врачебными рекомендациями и проходить реабилитацию под контролем специалиста-реабилитолога.
Ламинэктомия
Ламинэктомия – операция, предназначенная для устранения компрессии спинного мозга и нервных корешков, спровоцированной различными заболеваниями. Устранение повышенного давления осуществляется за счет резекции дужек позвонков, остистых отростков и межпозвоночных дисков. Благодаря этому они перестают сдавливать спинной мозг и отходящие от него нервные корешки, что приводит к нормализации передачи биоэлектрических импульсов и устранению неврологической симптоматики, включая боли, нарушения чувствительности, паралича.
В зависимости от тяжести ситуации при ламинэктомии может удаляться часть или весь оказывающий компрессионное воздействие элемент. Это создает дополнительное пространство для спинномозговых образований, что обеспечивает получение достаточного декомпрессионного эффекта. Часто для сохранения нормальной подвижности позвоночника и физических возможностей пациента после ламинэктомии проводится установка специальных стабилизирующих систем.
Нередко эту операцию сочетают с другими хирургическими вмешательствами на позвоночнике, в частности исправлением его деформаций. Но ламинэктомия является высоко травматичной операцией, поскольку она предполагает иссечение важных структурных элементов позвоночника.
Существует несколько видов ламинэктомии. Конкретный выбирается в зависимости от причин развития спондилеза:
- гемиламинэктомия – удаление дужки одного позвонка с одной или обеих сторон с сохранение остистых отростков;
- интерламинарная – подразумевает разрез желтой связки позвоночника и удаление дуг самого пораженного позвонка и соседних;
- тотальная – удаление дежек позвонка с остистыми отростками.
Проведение ламинэктомии предполагает выполнение разреза мягких тканей и скелетирование позвонков пораженных сегментов под общим наркозом. Хирург обнажает подлежащие резекции структуры: дуги, остистые отростки, фасетки.
Наиболее сложный и трудоемкий процесс – склелетирование позвонков шейного отдела позвоночника, так как верхушки их дуг раздвоены и глубоко погружены в мышцы.
При ламинэктомии фасции нередко травмируются, что усложняет течение восстановительного периода. Сделанный разрез расширяют ретрактором. Обнаженные структуры позвоночника перекусывают специальными щипцами и удаляют из тела пациента. В каждом случае индивидуально определяется то, какие фрагменты подлежат удалению с целью устранение спондилеза. В части случаев достаточно удалить только остеофиты и установить между телами позвонков эндопротез, в других же ситуациях, особенно при очень запущенном спондилезе приходится прибегать к тотальной ламинэктомии.
Эндопротезирование
Поскольку при спондилезе межпозвоночные диски обычно настолько разрушены, что они полностью теряют способность выполнять свои функции, часто проводится их полное удаление. Но это требует внедрения имплантата для закрытия образовавшегося дефекта. С этой целью предпочтительнее всего использовать эндопротезы, которые помогают стабилизировать прооперированный позвоночно-двигательный сегмент, сохранить подвижность и амортизацию в пределах естественных значений. Сегодня они являются лучшей альтернативой спондилодезу, т. е. полному сращению позвонков.
Современные протезы полностью берут на себя функции удаленного диска. Огромным их преимуществом является устранение перегрузки соседних сегментов и снижение риска развития дегенеративно-дистрофических процессов в них.
Сегодня для эндопротезирования используются имплантаты:
- М6;
- Bryan;
- DCI;
- DePuy и другие.
Наиболее совершенными являются модели М6 и Bryan, полностью повторяющие строение и структуру естественных межпозвоночных дисков. Они выпускаются в разных размерах, что позволяет подобрать оптимально подходящий для конкретного пациента протез. Такие устройства способны качественно смягчать осевую нагрузку и обеспечивают подвижность в 6-ти плоскостях. Их показатели сжатия, растяжения не уступают природным дискам, что гарантирует сохранение нормальной биомеханики.
Операция проводится под общим наркозом сразу же после удаления межпозвоночного диска тем или иным способом. Она занимает 2–3 часа. Протезы разных видов имеют различные методики установки, с которыми обязательно должен быть досконально знаком оперирующий нейрохирург. Такие операции отличаются высоким уровнем безопасности. При них риск развития осложнений составляет не более 1–2%.
Двигаться после операции обычно можно на 5-й день, а полное сращение эндопротеза с телами позвонков наблюдается в среднем через 3 месяца. Но для правильного приживления дорогостоящего устройства требуется неуклонно соблюдать рекомендации врача и строго придерживаться правил на протяжении всего восстановительного периода.
Аутотрансплантация
После декомпрессионных операций часто остаются дефекты, которые необходимо закрывать, чтобы сохранить нормальную высоту позвоночника и его опорную функцию. Иногда для этого применяются взятые из собственных костей пациента фрагменты, которые устанавливают в образовавшийся дефект. Чаще всего для этих целей берут часть подвздошной кости.
Со временем аутотрансплантат приживается и прочно срастается с оставшимися костными структурами позвоночника, т. е. достигается спондилодез. В результате движения в прооперированном позвоночно-двигательном сегменте становятся невозможными, но при фиксации только одного или двух пациенты обычно не замечают разницы в возможном объеме движений.
Тем не менее по возможности от спондилодеза отказываются в пользу установки эндопротезов, так как жесткая стабилизация позвоночно-двигательного сегмента повышает риск развития дегенеративных процессов на соседних уровнях позвоночника. Сращение двух и более позвонков вносит существенные изменения в биомеханику хребта, поэтому после этого нередко начинаются или усугубляются деструктивные процессы в костно-хрящевых структурах вышележащих и нижележащих сегментов.
Позвонки также могут фиксироваться в нужном положении металлическими конструкциями, которые представляют собой набор пластин и винтов. В результате также достигается спондилодез.
Таким образом, прогноз во многом зависит от того, на какой стадии развития патологического процесса его удалось обнаружить. При ранней диагностике и начале адекватного лечения подавляющему большинству больных удается сохранить функциональность позвоночника, нормальную работоспособность и продолжить вести привычный образ жизни.
Что такое спондилёз позвоночника
Под спондилезом понимается дегенеративное хроническая форма поражения позвоночника, обусловленная различными факторами, среди которых:
- естественное старение;
- ненормированная нагрузка на ОДА;
- травмы ОДА.
Хроническая форма приводит к деформации костных поверхностей, что зачастую протекает в условиях отсутствия выраженной симптоматики, но при этом сопровождается дистрофическими изменениями межпозвоночных дисков.
Диагноз устанавливается на основании инструментальных методов исследования различного типа. Лечение – преимущественно консервативное.
Упражнения
Примерные упражнения при поясничном спондилезе (каждое повторять 5-6 раз):
- Лежа на спине, руки прямые вдоль тела, сгибать ноги в коленях и подтягивать их к груди.
- Встать на четвереньки, поднять голову и медленно прогнуть поясницу, вернуться в исходное положение.
- Положение то же, поднять голову и разогнуть ногу, вытянув ее назад, затем так же с другой ногой.
- Положение то же, опустить предплечья до пола, вернуться в исходное положение.
- Лечь на спину, руки за голову, ноги согнуть в коленях и подтянуть к животу, обхватить колени руками и подтянуть к ним голову, вернуться в исходное положение.
Причины спондилёза позвоночника
Диагностированные случаи, а также критерии клинической картины показывают, что ключевая причина возникновения столь неприятного недуга – нарушение метаболизма, что тесно связано с нерациональностью физических нагрузок или их полнейшим отсутствием. Однако, кроме этого существует также ряд прочих важных и значимых причин, которые важно не выпустить из внимания при диагностике. Рассмотрим их более детально.
Травматизм
Перенесенные травмы ОДА зачастую приводят к костным разрастаниям – формированию остеофитов. Именно это зачастую приводит к спондилезу.
Согласно существующим данным, целостность костной поверхности после перелома восстанавливается с помощью образования костной мозоли, однако, высоки риски, что она не закроет дефект, а образует новый.
Отдельное внимание стоит уделить микротравмам, которые случаются практически незаметно, но при этом влекут за собой вполне серьезные последствия, трудно поддающиеся корректировке.
Нагрузки различной продолжительности
Одна из ключевых функций позвоночника – опорная. Конструкция позвоночного столба и каждого отдельно взятого позвонка сформирована таким образом, что распределяет на себя всю нагрузку, что стало возможным благодаря способности диска растягиваться и уплощаться. По окончании воздействия, хрящевые ткани в норме восстанавливаются в естественное положение и состояние.
В ситуации, когда нагрузка осуществляется длительный временной период, площадь соприкосновения между позвонками заметно увеличивается, что реализуется путем разрастания соединительной ткани. Чем дольше осуществляется негативное влияние, тем выше шансы, что компенсаторная реакция преобразуется в патологическую.
Активизация воспаления
В качестве одной из наиболее вероятных причин спондилеза также выделяют и локальные воспалительные реакции, способные сформировать оптимально благоприятные условия для формирования остеофитов.
Рассматривая уже диагностированные случаи, можно отметить, что патология наблюдается при наличии преимущественно генерализированного процесса (например,ревматоидный артрит или туберкулез).
Стоит отметить, что само по себе заболевание не относится к категории воспалительных, но при этом тесно связан с нарушением кровоснабжения и затрагивает сосуды или прочие мягкие ткани, расположенные в относительной близости к позвоночнику.
Нарушение метаболизма
В основе развития спондилеза лежит преимущественно нарушением обменных процессов, что непременно приводит к недостатку питания в тканях межпозвоночного диска. Все это говорит о том, что даже в ситуации, когда запуску пагубных процессов предшествовала травма, риск метаболических отклонений существует и приводит к дистрофии элементов ОДА.
Нарушения такого типа наблюдаются у пациентов с диабетом, различными степенями ожирения и, конечно, акромегалии (нарушение работы гипофиза).
Недостаток двигательной активности
Такая причина спондилеза, как малая подвижность зачастую недооценивается специалистами, однако, относится к числу наиболее вероятных.
Пагубные процессы дегенеративно-дистрофического типа напрямую связаны с недостатком питания дисков, через которые проходит большое количество сосудов. Длительные физические нагрузки статического типа приводят к повышенному давлению на ткани, а отсутствие разгрузки (подвижности) становится причиной скорого изнашивания диска и формирования остеофитов.
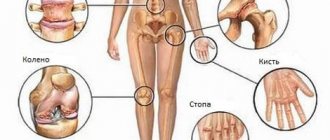
Какие структуры подвергаются негативным изменениям
Дегенеративные возрастные изменения чаще всего наблюдаются в таких структурах:
- межпозвоночные диски;
- фасеточные суставы;
- костный аппарат и связки.
Спустя время, по мере старения организма, происходит постепенное изнашивание всех тканей организма. Фиброзное кольцо и студенистое ядро межпозвонковых дисков также подвергаются изменениям. Они ослабевают, происходит изнашивание фиброзного кольца, уменьшается количество жидкости в студенистом ядре.
Это отрицательно сказывается на амортизационных свойствах межпозвонковых дисков. Итогом становится уменьшение высоты межпозвоночных дисков, повышается опасность формирования грыж, деформирующего спондилеза.
Фасеточные суставы, которые присутствуют в каждом теле позвонка. Благодаря этим структурам происходит сгибание, поворачивание и разгибание позвоночника. Оболочкой этих суставов служит хрящевая ткань. Это соединительный вид тканей, в которых присутствует смазка, также они обладаю скользящей поверхностью.
Когда в фасеточных суставах происходят возрастные дистрофические изменения, хрящевая ткань постепенно уменьшается в размерах, формируются костные наросты под названием остеофиты. Данные дегенеративные изменения способны привести к остеоартритам и остеоартрозам, которые характеризуются гипертрофией суставов.
Костные наросты формируются возле краев пластин межпозвоночных дисков. В результате наблюдаются такие негативные изменения:
- ухудшение микроциркуляции крови в позвоночных структурах;
- уплотнение концевых пластин вследствие склеротических процессов;
- утолщение либо уплотнение костных структур под торцевыми пластинами.
Связки состоят из волокон фиброзных тканей, которые являются связующим звеном для позвонков. Благодаря ним происходит защита позвоночного столба от чрезмерной нагрузки. При патологических видоизменениях в данном участке происходит утрата прочности связок, а это чревато непосредственно негативным влиянием на спинномозговые структуры.
Стадии спондилёза
Специалистами всего мира диагностируется не просто спондилез позвоночника, а его определенную степень, которая определяется набором критериев. Так, на сегодняшний день, принято выделять две большие группы стадии течения патологии:
- рентгенологические;
- функциональной недостаточности.
Рассматривая вопрос с клинической точки зрения, более информативными считаются рентгенологические стадии. Именно они относятся к числу основной информации, которой руководствуется специалист при постановке диагноза. Рассмотрим вопрос более детально.
Рентгенологические стадии
Первая
– по результатам рентгенологического исследования четко визуализируется большое количество костных разрастаний, которые ограничены пределами позвонка. Важно отметить, что высота позвонков и межпозвонковых дисков при этом сохраняется неизменной.
Вторая
– рентгенологические снимки позволяют выявить наличие остеофитов, которые огибают межпозвоночный диск, выходя за его пределы. Встречаются случаи, когда костные наросты образуют новый сустав.
Третья
– остеофиты срастаются в единую скобу и блокируют позвонок, что исключает вероятность движения в выбранном сегменте позвоночного столба и становится причиной сужения канала.
Стадии функциональной недостаточности
Рассматриваемые стадии отражают способность пациента к труду, сохранение его способности выполнять простейшие действия.
Первая
– легкая степень изменения физиологических изгибов позвоночника приводит к незначительному ограничению подвижности.
Вторая
– патологические изменения ограничивают работоспособность человека, что нередко вынуждает сменить работу. Эта стадия патологии соответствует третьей группе инвалидности.
Третья
– формирование костной скобы провоцирует блокировку подвижности, что резко ограничивает трудоспособность человека, что соответствует второй группе инвалидности. В ситуации, когда сращение костей ярко выражено, человек полностью теряет способность к самообслуживанию и получает первую группу инвалидности.
Причины и особенности развития спондилеза
Патология является прямым следствием дистрофических изменений в межпозвоночных дисках, т. е. остеохондроза. Повышает риск его развития сколиоз, патологический кифоз или лордоз, а также наличие некоторых системных заболеваний. Таким образом, спондилез можно отчасти назвать завершающим этапом прогрессирования остеохондроза. Поэтому он наиболее характерен для людей, ведущих малоподвижный образ жизни, в частности, работников офисов, водителей.
Под действием различных факторов в межпозвоночных дисках начинают протекать биохимические изменения, которые постепенно приводят к уменьшению процентного содержания в них воды и протеогликанов. Следствием подобных процессов становится разрушение волокон коллагена, образующих фиброзную оболочку, и существенное снижение амортизационных способностей диска.
Параллельно с этим снижается тонус, эластичность связок и повышается их хрупкость. В результате давление позвонков на диск возрастает, причем особенно сильно, если присутствуют сопутствующие патологии позвоночника, и он начинает сплющиваться. При этом неминуемо страдают спинномозговые корешки, которые сдавливаются окружающими тканями. Это приводит к развитию и постоянному прогрессированию неврологической симптоматики.
Поскольку нагрузка на тела позвонков возрастает, а амортизация снижается, они начинают разрастаться. Так организм пытается компенсировать возникшие изменения и оставшийся межпозвоночный диск. Таким образом начинается процесс формирования остеофитов. Они могут иметь самые разные формы, а иногда и огибать межпозвоночный диск, беря его в кольцо.
Если вовремя не вмешаться в процесс остеофиты соседних позвонков срастутся между собой и сформируют мощную костную скобу. В результате позвонки прочно соединяться, что полностью исключит возможность движения в пораженном позвоночно-двигательном сегменте, а также приведет к:
- травмированию сухожилий и кровеносных сосудов;
- нарушению кровообращения;
- сдавливанию спинномозговых корешков или даже самого спинного мозга;
- развитию тяжелой неврологической симптоматики;
- частичному или полному параличу.
Спондилез может поражать абсолютно любой отдел позвоночника: шейный, грудной, поясничный и пояснично-крестцовый. Чаще всего встречается спондилез шейного и поясничного отделов позвоночника в виду их высокой подвижности.
Степени спондилёза позвоночника
Кроме стадий, также выделяют и степени развития патологии хронического типа, каждая из которых способна охарактеризовать общее состояние больного и помогает сформировать представление об особенностях течения патологии.
Выделяют 4 степени течения недуга:
- медленно прогрессирующий;
- умеренно прогрессирующий с систематическим обострением;
- быстро прогрессирующий со стремительным образованием и ростом костных наростов;
- молниеносный вариант с резким и острым началом и крайне неблагоприятным течением.
Важно обратить внимание на то, что неосложненная разновидность отличается медленным течением, в редких случаях – умеренно прогрессирующим. Прочие недуги выступают как вторичные, на фоне более тяжелых патологических состояний.
Суть заболевания
Причины развития деформирующего спондилеза до конца не установлены. Некоторые ученые рассматривают патологию, как деструктивно дистрофическое поражение поясничного отдела, другие — что заболевание возникает из-за однократной травмы или множественных повторных микротравм продольных связок на фоне выпячивания фиброзных колец межпозвонковых дисков. Кольца утрачивают способность выдерживать давление мякотных ядер. При воздействии значительных нагрузок они выгибаются и открепляют продольные связки от участков их соединения с поверхностями тел поясничных позвонков. К провоцирующим развитие деформирующего спондилеза факторам относятся:
- пожилой и старческий возраст;
- тяжелые острые или хронические болезни суставов и патологии внутренних органов;
- избыточная масса тела;
- серьезные спортивные или профессиональные физические нагрузки;
- травмирование позвоночника — сильные ушибы, переломы, длительное сдавливание.
Остеофиты.
После отрыва продольных связок происходит незначительное кровоизлияние, а затем постепенно образуется нарост из костных тканей. Повторное травмирование становится причиной нового отрыва с формированием остеофита. При этом размеры позвонков длительное время не изменяются, как не происходит и снижение их функциональной активности. Этим объясняется продолжительное бессимптомное течение заболевания. Что происходит при прогрессировании патологического процесса:
- костные наросты сдавливают передние продольные связки;
- подвижность переднего отдела позвоночного столба ограничивается;
- в некоторых случаях сужаются межпозвоночные отверстия.
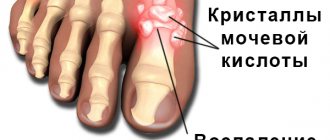
При проведении исследований было установлено, что спровоцировать развитие патологии могут заболевания, протекающие на фоне нарушения обмена веществ. Например, подагра, при которой в костных и суставных тканях, связках, сухожилиях откладываются кристаллы солей мочевой кислоты.
Формирование остеофитов изменяет анатомическое строение переднего отдела позвоночного столба. Медики считают образование костных наростов защитной приспособительной реакцией организма. Таким способом он пытается стабилизировать позвоночный столб. Наличие краевых костных разрастаний не дает смещаться деформированным позвонкам.
Симптомы спондилёза
Среди симптомов спондилеза выделяют большое количество различных состояний человеческого организма. Принято выделять общую симптоматическую картину, которая предполагает доминирующие или спровоцированные нарушения:
- локальная болезненность
– неприятные ощущения возникают при поворотах головы, чаще в первые часы после пробуждения;
- ограничение подвижности
– чувство скованности, обусловленное локальным болевым синдромом, наблюдается в утренние часы после пробуждения, однако, в некоторых случаях (при формировании костной скобы) присутствует постоянно;
- перенапряжение мышечного каркаса
– симптом обусловлен высокой концентрацией молочной кислоты в мышцах, которая вызывает болезненность и может привести к резкому уплотнению, выбуханию мягких тканей;
- обморочное состояние
– характерная черта для запущенной стадии. Обмороки кратковременны, в роли из предшественников выступает общее снижение самочувствия, тошнота и слабость.
Шейный спондилёз
Шейный спондилез может быть вызван различными причинами. Встречаются случаи, когда заболевание этого типа прогрессирует бессимптомно.
Симптомы шейного спондилёза
При поражении шейного отдела наблюдаются следующие симптоматические признаки:
- периодические или постоянные головные боли
– наблюдаются чаще после длительного статического напряжения, может сопровождаться головокружениями и шумом в ушах. Важной характеристикой является развитие симптома с офтальмологической составляющей (туманность, мерцания и пр.);
- болезненность в области затылка
– провоцируется поворотами головы, что провоцирует растяжение связок и натяжение нервных корешков;
- ограничение подвижности шеи
– наблюдается в утренние часы, выраженность зависит от обширности зоны поражения;
- перенапряжение мышц
– компенсаторный спазм, провоцирующий болезненность.
Лечение шейного спондилёза
Ключевое направление лечения – применение консервативных методик, предполагающее комбинацию физиотерапевтических методов, прием медикаментозных препаратов и, конечно, прочих средств.
При отсутствии противопоказаний, для улучшения общего состояния пациента рекомендуется обратиться за помощью к специалисту по мануальной терапии. Не лишним будет посещение ЛФК (лечебной физической культуры), а также прохождение курса рефлексотерапии.
Профилактика
Она состоит в устранении причин возникновения пояснично-крестцового спондилеза. Победить две из них, старение и наследственность, невозможно. Все остальное поддается корректировке.
Для профилактики болезни стоит:
- Уменьшить массу тела при ее избытке;
- Правильно питаться, употребляя полезные для позвоночника блюда с желатином;
- Давать позвоночнику правильную физическую нагрузку;
- Расслаблять «забитые» мышцы;
- Носить поддерживающий корсет.
Все эти меры способны не только исключить появление заболевания, но и замедлить его развитие при уже имеющемся диагнозе.
Спондилёз грудного отдела
Достаточно часто в медицинской практике встречается грудной спондилез, который также имеет определенные особенности.
Симптомы спондилёза грудного отдела
Характерными симптомами являются:
- болезненность в области пораженного отдела позвоночника
– неприятны ощущения, локализованные между лопатками, а также в зоне иннервируемых межреберных нервов, вызванные как перенапряжением мышечного каркаса, грыжами и пр.;
- частичная парестезия (потеря чувствительности)
– появление онемения, «мурашек», а также покалывания и даже жжения в верхних конечностях и области грудной клетки;
- ограничение подвижности
– совершение поворотов или наклонов туловища, а также выполнение действий верхними конечностями сильно ограничивается или становится вовсе невозможным;
- нарушение работы внутренних органов
– появление болей ноющего или давящего характера во внутренних органах, наблюдаются покалывания;
- тахипноэ (частое и поверхностное дыхание)
– более 20 вдохов за 1 минуту;
- нарушение режима сна
– постоянные бессонницы, долгое засыпание и невозможность глубокого сна.
Лечение грудного спондилёза
Активно применяется медикаментозная терапия, индивидуально сформированная с учетом особенностей клинической картины конкретного пациента.
В качестве физиотерапевтического лечения может быть назначен массаж, электрофорез, воздействие магнитами/лазером и пр.
Спондилёз поясничного отдела
Поясничный спондилез чаще всего поражает крестцовые позвонки, что говорит о необходимости использовать более точную формулировку диагноза – крестцово-поясничный спондилез.
Симптомы поясничного спондилёза
В качестве проявлений заболевания, локализованного в крестцово-поясничной области, принято выделять следующую симптоматику:
- болевые ощущения различной интенсивности
– неприятные ощущения сконцентрированы в пояснично-крестцовом отделе, но также могут затрагивать и копчиковую область;
- чувство скованности в пояснице
– значительно огранивает подвижность позвоночного столба, что негативно отражается на качестве жизни пациента;
- частичная или полная потеря чувствительности
– симптом такого рода возникает по причине компрессии (сдавливания) нервных волокон и проявляется в онемении, покалывании или даже локальном снижении температуры;
- хромота
– болезненность во время ходьбы, вынуждающая делать остановки на кратковременные перерывы сопровождается болевым синдромом икроножных мышц и чувством слабости.
Лечение поясничного спондилёза
Реализуется с применением комплексного подхода, включающего в себя различного рода физиотерапевтические процедуры, посещение сеансов массажа, прием медикаментов, а также взаимодействие с мануальным терапевтом и соблюдение общих рекомендаций лечащего специалиста.
Рецепты народной медицины при спондилёзе
Теперь, когда мы разобрались во всех преимуществах и недостатках народной медицины, приведем несколько самых эффективных рецептов, способных побороть спондилёз.
Важно! Лечение народными рецептами должно подкрепляться выполнением лечебной гимнастики и правильным питанием. Только в сочетании с этими мероприятиями народная медицина может помочь побороть спондилёз или хотя бы улучшить ваше состояние.
- Травяной сбор. Этот рецепт включает в себя листья берёзы, лопух, донник, траву горца птичьего, зверобой, черную бузину, крапиву, мяту перечную, можжевельник, петрушку, корни одуванчика, шалфей, хвощ, фенхель, фиалки, золотарник. Такое травяное ассорти оказывает противовоспалительный эффект,
Для лечения спондилеза в домашних условиях можно использовать травяные сборы, которые выступают как вспомогательная терапияспособствует улучшению обменных процессов в организме, а также оказывает положительное воздействие на хрящи и суставы. Применять такой сбор нужно следующим образом: 1 ст. ложку сухого сбора залить 0,5 л. кипятка и оставить настаиваться в термосе в течение 7-9 часов. Затем процедите и пейте в горячем виде через два часа после приёма пищи четырежды в день по полстакана. Пить такой отвар следует два месяца, затем делается перерыв в 10 дней. Курс лечения 8-10 месяцев; - Вытяжка из красной бузины (плоды). Этот рецепт подойдет тем, у кого имеется деформация суставов, остеохондроз, спондилёз или артроз. Применять нужно наружно, в виде растирок (или компрессов, как вам больше нравится) дважды в день. При большой степени поражения, вытяжку нужно использовать больше двух раз в день и более продолжительное время;
- Сок из хвоща. Такой сок хорош тем, что содержит большое количество полезных элементов (цинк, кремний, железо), поэтому его потребление гарантирует улучшение гибкости суставов, снижение болевых ощущений. Имеется противопоказание: сок запрещен людям с острым воспалением почек. Принимайте сок перед приёмом пищи (за 20-25 минут) трижды в день примерно по 20-25 капель;
- Вытяжка из корневища окопника. Ещё одно хорошее противовоспалительное средство для тех, кто страдает от заболеваний суставов или позвоночного столба. Принимать такую вытяжку следует трижды в день по 35-40 капель. Если вас беспокоят болевые ощущения в определённой области, то вытяжку можно втирать в воспаленную зону.
Диагностика
При жалобах, указывающих на схожую симптоматику, применяется комплекс диагностических процедур с применением инструментальных методов исследования. Основной метод – рентгенографическое исследование.
По результатам рентгенографического исследования можно эффективно выявить наличие разрастаний костных тканей и определить степень прогрессирования патологии.
Дифференциальный диагноз реализуется с учетом клинико-рентгенологической картины, с учетом вероятности наличия сторонних недугов и максимально точного выявления негативно влияющих факторов.
Общие принципы лечения спондилеза позвоночника
Лечение спондилеза реализуется в амбулаторных условиях. Ключевая цель – предотвращение прогрессирования недуга, устранение воспаления, купирование болевого синдрома и, конечно, укрепление мышечного каркаса пациента.
Особенности медикаментозной терапии
Применение лекарственных препаратов обеспечивает возможность снизить интенсивность прогрессирования патологии разрушительного типа. К числу препаратов, назначаемых пациентам, относят:
- НПВС (нестероидные противовоспалительные средства) –
- кортикостероиды;
- миорелаксанты;
- психотропные препараты;
- обезболивающие;
- хондропротекторы.
Особо важную роль при лечении спондилеза играют хондропротекторы, использование которых обеспечивает возможность ускорения регенеративных процессов и способствует восстановлению поврежденных тканей. Одним из наиболее часто назначаемых и весьма эффективных препаратов этой группы принято считать Артракам, который может применяться как в лечении, так и в профилактике патологий ОДА.
Лечение спондилёза народными средствами
Некоторые люди стараются стороной обходить лечение медикаментами ввиду различных причин. Их можно понять: высокие цены на лекарства, большое количество побочных эффектов, многие препараты можно получить только по рецепту врача, а это тоже непросто. Поэтому народная медицина остается приоритетной альтернативой медикаментозным препаратам.
Преимущества и недостатки лечения спондилёза народными средствами
А знаете ли вы, что…
Следующий факт
У любого комплекса лечебных мероприятий есть свои плюсы и минусы, о которых стоит заранее подумать (прежде чем начинать лечение). Народная медицина не является исключением.
| Преимущества: | Недостатки: | ||
| Низкая стоимость лекарственных компонентов | В наш век растущих цен и сокращающихся зарплат этот плюс будет очень весомым. Растительные компоненты, требующиеся для приготовления мазей, настоев, отваров стоят достаточно дешево, так что практически каждый может себе их позволить. | Длительный срок лечения | Для многих сомневающихся этот минус является определяющим. Конечно, все мы хотим избавиться от болезни как можно скорее, но так не бывает. Народная медицина требует терпения и времени, быстрого эффекта ждать не стоит. Но, поверьте, если вы будете достаточно упорны и терпеливы, результаты вас приятно удивят. |
| Малое количество побочных эффектов, высокая безопасность лечения | Многие страшно боятся всех побочных эффектов, которые могут дать лекарства (и правильно делают). Порой, начиная лечить медикаментами одно, ты калечишь другое, при чем калечишь так, что уже не поправить. Народные рецепты максимально безопасны для пациента. Конечно, имеются случаи аллергии на те или иные компоненты или индивидуальная непереносимость, но это не так страшно, как, например, побочный эффект «летальный исход» у какого-нибудь антибиотика. | Не все растительные компоненты совместимы друг с другом | К лечению народными средствами тоже нужно подходить с умом. Как и в случае с медикаментами, многие растительные компоненты могут быть несовместимы друг с другом. Такая несовместимость может привести к неприятным последствиям, так что внимательно изучите описание всех травяных компонентов прежде, чем бросать их вместе в кипящую кастрюльку. |
| Эффективность и мягкость лечения | Народные рецепты хороши тем, что не «шокируют» ваш организм той или иной лечебной программой (как, например, гормональные средства или блокады). Травяные препараты действуют мягко, постепенно воздействуя на болезнь и борясь с ней при этом не менее эффективно. Плюс ко всему, народные средства укрепляют иммунитет, улучшают кровоток, придают тонус организму, так что они еще и обладают приятными бонусами. | Неправильная дозировка может вызвать нарушения иммунитета | Да, такой факт имеет место в случае с народной медициной. Как и любое другое лечение, она требует соблюдения дозировки, поэтому не стоит думать, что если народные рецепты безопасны, то можно литрами пить отвары полгода подряд и ничего кроме выздоровления не получать. |
| Проверенность временем | В отличие от многих медикаментозных препаратов, народные рецепты прошли проверку качеством и временем (при чем неоднократно). | — | — |
Видео: «Упражнения для профилактики остеохондроза и спондилеза»
Массаж и ЛФК
ЛФК и массаж – ключевые лечебно-профилактические средства, способные помочь пациенту улучшить состояние здоровья и справиться с имеющимися проблемами.
Стабильно регулярное, размеренное занятие ЛФК под наблюдением специалиста способствует купированию болей и улучшению кровообращения. Кроме того, работа над состоянием мышечного корсета позволяет сформировать правильные двигательные стереотипы, что исключает вероятность перегрузки пораженного отдела позвоночника.
Хочется чувствовать себя здоровым и полноценно наслаждаться жизнью? Не игнорируйте симптомы патологических нарушений опорно-двигательного аппарата, старайтесь не пренебрегать профилактическими мерами и наслаждайтесь моментами каждого дня, а Артракам поможет поддержать здоровье соединительной ткани и создаст оптимальные условия для ее восполнения!
Традиционное лечения спондилёза в домашних условиях
Конечно, если у вас возникла такая проблема, как спондилёз, то стоит для начала обратиться к врачу, чтобы хотя бы провести обследование и выяснить все подробности вашей клинической картины.
Основу традиционного лечения спондилёза составляют медикаменты и лечебная физкультура (ЛФК). Также иногда применяется массаж, физиотерапия, мануальная терапия.
Для домашнего лечения подходит медикаментозное лечение и лечебная гимнастика.
Медикаментозное лечение при спондилёзе
Многие пациенты обращаются к врачу тогда, когда их начинают одолевать боли в спине или шейном отделе позвоночника. В этом случае назначаются нестероидные противовоспалительные препараты. Желательно, чтобы вам их назначил именно врач, дабы избежать возможных неприятных последствий и побочных эффектов.
При спондилезе применяют НПВС, так как разрастание остеофитов вызывают воспалительные процессы в позвоночникеСтандартно назначаются:
- Ибупрофен;
- Диклофенак;
- Кетонал;
- Индометацин;
- Мовалис.
Список препаратов может сокращаться или увеличиваться, в зависимости от рекомендаций врача и индивидуальной клинической картины пациента. Эти препараты купируют боль и облегчают состояние больного.
Помимо НПВС, можно применять анальгетики (Кеторал, Пливалгин), глюкокортикоиды (Гидрокартизон, Кеналог), реже для домашнего использования подходят блокады с новокаином или лидокаином, поскольку чаще всего они применяются в виде инъекций, а это не всегда удобно.
Также часто врачи прописывают хондропротекторы (хондроксид, гиалгин), витамины (В1, В2,В6).
Если у пациента имеется сильный мышечный спазм спины на фоне имеющегося болевого синдрома, который ограничивает подвижность и приносит дискомфорт, можно добавить к списку медикаментов еще и миорелаксанты (мидокалм, занафлекс).
Все препараты нужно принимать с большой осторожностью и понимать, что всё это «ассорти» желательно употреблять под присмотром врача. Многие препараты могут иметь серьёзные побочные эффекты, так что осторожность тут не повредит.
Лечебная гимнастика при спондилёзе
Лечебная физкультура является неотъемлемой частью профилактического и лечебного курса при заболеваниях позвоночника. Но нужно иметь в виду, к выполнению упражнений приступают только тогда, когда острая стадия болезни уже преодолена, нет сильных болей или спазмов. Советуем проконсультироваться со специалистом прежде, чем начать выполнение комплекса.
Приведем здесь несколько несложных, но эффективных упражнений, которые помогут улучшить кровоток, питание тканей, укрепят мышечный корсет и позвоночник, помогут улучшить гибкость позвоночного столба.
Гимнастику нужно начинать с небольшого количества подходов (1-2) и повторений (2-3). Когда ваш позвоночник и мышцы немного окрепнут, можно увеличивать количество повторов и подходов. (4-5 подхода по 8-10 повторений).
Важно! Выполнять упражнения нужно с большой осторожностью, медленно, не перегружая позвоночник и мышцы. Если вы почувствовали недомогания, боли, спазмы, то нужно немедленно прекратить выполнение упражнений и обратиться к врачу.
Упражнения при деформации позвонков рассчитаны на улучшения кровообращения и подвижности позвоночника
- Положите руки на лоб. Надавливайте ладонями на лоб, при этом руками оказывайте сопротивление. Такое же упражнение нужно повторить с руками на затылке;
- Встаньте прямо, руки по швам. На вдохе осторожно и плавно поднимайте руки через стороны, сводя лопатки. Тянитесь руками как можно выше, а затем на выдохе начинайте медленно опускать руки до исходного положения;
- Встаньте прямо, выпрямите плечи, одной рукой обопритесь на спину стула. Из такого положения делайте махи ногами вперед-назад. Старайтесь на прогибаться в пояснице;
- Лягте на живот, руки вытяните вперед, ноги держите сомкнутыми. Из этого положения начинайте одновременно поднимать ноги и руки вверх до вашего максимума, задержитесь в такой позе, а затем возвращайтесь в исходное положение. Делайте все движения медленно и осторожно, на вдохе подъем, на выдохе спуск;
- Лягте на живот, руки положите на затылок. Из такого положения начинайте подъемы только верхней части туловища. Ноги при этом должны быть плотно прижаты к полу, глаза смотреть в пол.
Узнайте больше о развитии спондилеза в различных отделах позвоночника:
- Что такое грудной спондилез и как его лечить?
- О симптомах и методах терапии спондилеза в шейном отделе можно узнать тут
- Больше о спондилезе поясничного отдела позвоночника на странице
- Что такое деформирующий спондилез?