Чрескожная пункционная вертебропластика — малоинвазивная процедура, которую применяют при разрушении и компрессионных переломах тел позвонков. С помощью иглы в поврежденный позвонок вводят специальный цемент, обычно полиметилметакрилат (ПММА), реже применяют суспензии фосфата и сульфата кальция. Это помогает справиться с болью, восстановить движения и улучшить функциональные возможности пациента. По некоторым данным, после вертебропластики около 75% пациентов становятся более мобильными и активными.
Наш эксперт в этой сфере:
Сергеев Пётр Сергеевич
Врач-онколог, хирург, химиотерапевт, к.м.н. Член международного общества хирургов онкологов EESG
Позвонить врачу Отзывы о докторе
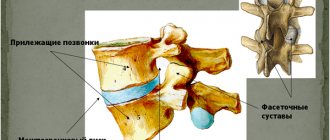
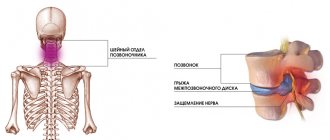
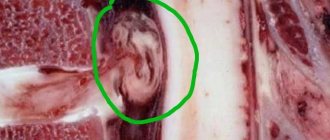
Что такое компрессионный перелом позвонка? Это перелом, вызванный одновременным сжатием и сгибанием. Резко повышается нагрузка на передний отдел позвонка, он ломается, деформируется и приобретает форму клина. Компрессионные переломы — одна из самых распространенных травм позвоночника, чаще всего она происходит в нижней части грудного отдела и в поясничном отделе, так как они испытывают наиболее высокие нагрузки. Причем, для этого вовсе не обязательна серьезная травма: часто встречаются патологические переломы, когда тело позвонка изначально разрушено патологическим процессом, и даже небольшая приложенная сила становится травмирующей. При этом ограничиваются движения в позвоночнике, происходит сдавление нервных корешков, спинного мозга. Возникает боль, нарушение чувствительности, движений вплоть до полного паралича.
Модификацией вертебропластики является кифопластика. Во время этой процедуры в тело пораженного позвонка сначала вводят специальный баллон в спущенном состоянии. Внутри его раздувают, чтобы восстановить нормальную форму тела позвонка и создать полость. Затем ее заполняют костным цементом.
Как проходит процедура?
В процессе операции в позвоночник иглой вводят медицинский цемент. Процедура выполняется под рентгенологическим контролем и считается минимально инвазивной, так как работа проводится через небольшой прокол в коже. Открытый разрез отсутствует. Обязательное требование – ввести вещество в течение шести минут. Вся операция занимает примерно час и проходит под местным обезболиванием. После затвердевания цемента пациент может идти домой. При риске осложнений возможно наблюдение в течение двух суток в стационаре.
Затвердевший костный цемент:
- Скрепляет поврежденную зону;
- Устраняет болевой синдром;
- Восстанавливает функции спины.
Процедура реализуется на участках, где тело позвонка прикрыто только кожей и доступ к ним не затруднен. Отсюда название операции – чрезкожная вертебропластика. В связи с отсутствием крупных травмирующих разрезов, и доступом к позвонкам посредством проколов и иглы, операция имеет второе название – пункционная вертебропластика.
Примерная стоимость операционного вмешательства по укреплению позвонков
Не во всех медицинских учреждениях есть необходимое оборудование для проведения вертебропластики, так как его стоимость достаточно высока. Также сложность проведения операции в государственных учреждениях бесплатно затрудняется в связи с недостаточной квалификацией специалистов. Поэтому в большинстве случаев операционное вмешательство по укреплению тел позвонков осуществляется в частных медицинских центрах.
Вертебропластика является дорогостоящей процедуройПрежде чем довериться незнакомому специалисту, убедитесь в его компетентности и высокой квалификации, разузнайте о количестве проведенных им операций, их исходах. Обратите внимание на качество обслуживания в самом медицинском учреждении и убедитесь в наличии необходимого оборудования.
В среднем стоимость проведения вертебропластики на 1 сегменте позвоночного столба может составлять от 30000 до 70000 рублей в зависимости от степени повреждения позвонка.
Указанная сумма за проведение операции еще не включает в себя расходы за используемый нейрохирургом материал.
При этом предоперационная консультация у нейрохирурга может обойтись в 4000-5000 рублей. Использование местной анестезии обойдется пациенту примерно в 1000 рублей, а сутки пребывания в стационаре стоят от 5000 до 7000 рублей.
Показания и противопоказания
Вертебропластика позвоночника проводится при гемангиоме позвоночника в стадии обострения, когда пациент испытывает неприятные ощущения при воздействии физических нагрузок. Степень агрессивности определяют по интенсивности боли и по структуре позвонков (выявляется при КТ и МРТ).
Гемангиома позвонка может долгое время развиваться бессимптомно, и выявляется случайно, при обращении человека к врачу по причине сильной боли. Такое образование требует серьезного подхода и решения вопроса о целесообразности оперативного лечения. Самая современная методика – вертебропластика гемангиомы. Как правило, реабилитация протекает без осложнений и занимает не более 3 недель. Предупредить рост гемангиомы позвоночника нельзя, особенно при имеющейся предрасположенности, но можно избегать избыточных нагрузок и травм.
Основное показание к операции – боль в районе повреждения.
Существует необходимость в операции при риске перелома. При метастатическом поражении введение костного цемента имеет цитотоксический эффект. Эффективное проведение вертебропластики возможно при условии, что тело позвонка разрушено не более чем на 70%.
Абсолютными противопоказаниями являются:
- Воспаление костной ткани позвонка;
- Нарушение свертываемости крови;
- Асимптоматический перелом тела позвонка;
- Аллергические реакции.
Относительные противопоказания:
- Системная инфекция;
- Миелопатия или радикулопатия;
- Сильное сужение центрального канала.
Показания к применению вертебропластики
Операционное вмешательство с целью укрепления тел позвонков используют в случаях:
Назначают хирургическое лечение при риске получения компрессионного переломаНаличия у пациента гемангиом (вертебральных ангиом) – гемангиомы представляют собой доброкачественные опухоли. Они могут поражать большую часть тела позвонка и провоцировать возникновение болей в позвоночнике при физических нагрузках и даже при ходьбе. Местом локализации болезненных ощущений является тот отдел позвоночного столба, в котором произошло поражение позвонков.- Активного прогрессирования остеопороза – данное заболевание характеризуется нарушением костной структуры составляющих скелета вследствие нарушения метаболизма в организме. Остеопороз приводит к нарушению микроархитектоники костей, в том числе и позвонков.
- Травм спины, вследствие которых пациентом были получены компрессионные переломы позвонков (падение, ДТП).
- Наличия в позвоночнике пациента метастаз (могут возникнуть при раке молочной железы, раке легких).
Обратите внимание! Вертебропластика оказывает желаемый положительный результат в 90% случаев.
Реабилитация после операции
Восстановление после операции проходит в короткие сроки, если ей не предшествовал перелом позвоночника. В этом случае потребуется восстановление после травмы.
В течение первых суток после проведения вертебропластики рекомендуют постельный режим. Обычная деятельность возобновляется постепенно. Болезненность в месте прокола успокаивается при наложении холода.
В течение двух последующих суток боль снижается и вскоре человек возвращается к нормальной жизни.
Вертебропластика используется для компрессионной терапии позвоночника. В этом случае больному вводится антибиотик для профилактики. После процедуры нужно лежать в течение двух часов. При остеопорозе проведение процедуры способствует выздоровлению.
После операции от пациента требуется:
- При необходимости носить корсет;
- Лечить основное заболевание во избежание повторения травмы;
- Не стоять и не сидеть долго;
- При возникновении болей принимать горизонтальное положение;
- Ходить только до появления боли;
- Исключить ношение и поднятие тяжестей;
- Выполнять лечебную гимнастику.
Вертебропластика при онкологических заболеваниях
Позвоночник находится на третьем месте среди органов, в которые чаще всего метастазируют злокачественные опухоли, после легких и печени. При этом многих пациентов беспокоят мучительные боли, которые не уменьшаются даже во время отдыха и по ночам, происходят патологические переломы позвонков.
Боль можно лечить с помощью лучевой терапии, но она помогает не сразу (обычно эффект достигается через 2–3 недели) и не предотвращает дальнейшее разрушение позвонка.
После вертебропластики у 70% пациентов с метастазами в позвонках наступает существенное улучшение в течение 1–3 дней.
Терпеть боль опасно для жизни!
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Риски и осложнения
Риски включают:
- Экструзию раствора цемента, которая провоцирует компрессию нервов;
- Образование тромба;
- Легочную эмболию.
Практика показывает, что в большинстве случаев осложнения связаны с болезнями позвоночника:
- Онкологического характера;
- Позвонковой гемангиомой;
- Остеопорозом.
Вертебропластика – безопасная операция, удачный исход близок к 100%.
Но осложнения в отдельных случаях (до 5%) все-таки возможны.
Может возникнуть инфекция, покалывание, сильная болезненность и паралич.
- Основное осложнение – введение слишком большого количества цемента, вследствие чего происходит сдавливание нервных тканей, вызывающее боль. В этом случае вмешательство проводится повторно и излишки цемента удаляются.
- Попадание инфекции при несоблюдении гигиены. Вероятность такого осложнения практически нулевая, так как разрез имеет малую величину.
- Аллергическая реакция. Перед проведением операции делаются пробы на лекарства и костный цемент.
- Отсутствие положительной динамики. В этом случае пациенту назначают тщательное обследование и выясняют причину.
Вертебропластика: анализ стоимости и качества
Наиболее часто остеопоротические переломы происходят в нижнегрудном и люмбальном (поясничном) отделах позвоночника, особенно в элементах T11, T12, L1, L2. Гемангиомы встречаются по большей мере в грудной зоне. Поэтому в основном в цементопластике нуждаются именно эти анатомические объекты. Примерная стоимость операции около 100 тыс. рублей. Однако все зависит от особенностей диагноза и сложности случая, цены расходных материалов, численности дефектных сегментов и, конечно, уровня квалификации хирурга.
В Москве в некоторых больницах, согласно нашему проведенному мониторингу, цена порой доходит и до 150000 рублей. Где-то поодаль от столицы, взять для примера Челябинск, процедура стоит в среднем 85000 руб. Как свидетельствуют отзывы пациентов, которые прошли на отечественной территории такое лечение позвоночника, стоимость у нас не всегда означает, какое будет качество. Это заявление, конечно же, не касается всех больниц, но достойных, к сожалению, небольшое количество.
Еще одна проблема – найти клинику в своем городе не всегда удается. Приходится идти на небезопасное оперативное вмешательство или ограничиваться неоправданной консервативной терапией, то есть, тем минимумом, которым располагают муниципальные медицинские заведения. Есть еще вариант: выезжать в другой город или, если для человека важно получить безупречную медпомощь, отправляться за границу. Не повезло в этом случае красноярцам. Люди готовы уже принять любую стоимость, но в Красноярске по факту нигде нельзя пройти подобную операцию.
Недостаточно хорошо у нас организовывается и реабилитация для таких пациентов, причем повсеместно. Стоит отметить, что, несмотря на низкую степень операционной травмы, прооперированный человек в обязательном порядке нуждается в качественном восстановлении позвоночника, причем восстановительная программа должна быть очень досконально продумана. В российских медучреждениях физическую реабилитацию пациент проходит за большие деньги, но надлежащей помощи не получает. Либо же вообще не проходит. Отсюда – частые осложнения и дополнительный «букет» проблем.
По сути, после данного вмешательства риск развития последствий не должен превышать 1%-2%, в России он увеличен до 4%-7%. Объясняется этот факт тем, что для отечественной территории данная хирургическая технология – это пока еще новая, недостаточно освоенная и отпрактикованная тактика лечения. Стоит ли говорить о дефиците у нас по-настоящему первоклассных специалистов узкой направленности, преданных своему делу и ответственных перед каждым пациентом. А вот цена в СПб и главной столице на соответствующий вид терапии немалая. Поэтому многие выбирают зарубежный медицинский сервис.
На сегодняшний день страна, где владеют всеми тактиками миниинвазивной спинальной хирургии, – это Чехия. Цены здесь будут примерно в 2 раза ниже, чем в любой другом преуспевающем государстве, а качество таким же, если не сказать больше, лучшим. Почему? Каждая программа оперативного лечения в чешских клиниках обязательно включает полноценную реабилитацию, это обязательное условие, действующее на законодательном уровне именно в этой стране. Лидером по востребованности и качеству предлагаемого обслуживания является ведущая медицинская компания Artusmed.
Из числа российских медучреждений, которые пользуются неплохой репутацией, конечно же, в пределах РФ, можно выделить НИИ им. Вредена и ДКБ ОАО «РЖД» (Санкт-Петербург), НМХЦ им. Пирогова и НИИ травматологии и ортопедии имени Приорова (Москва).
Где делают вертебропластику?
Для эффективного проведения операции важно правильно выбрать клинику и хирурга. Многие пациенты останавливают свой выбор на ЦКБ РАН в Москве. Здесь возвращают здоровье позвоночнику лучшие специалисты – опытные нейрохирурги, в распоряжении которых имеется новейшее оборудование.
Узнать подробнее о работе клиники, стоимости диагностики и лечения позвоночника можно на сайте, здесь же приводятся отзывы пациентов, перенесших операцию. Многие из них отмечают, что после проведения вертебропластики болевой синдром существенно снизился и ощущается значительное облегчение.
Вертебропластика – востребованная процедура, в настоящее время набирающая популярность.
Пациенты, нуждающиеся в проведении вертебропластики, могут узнать, сколько стоит операция, по указанным телефонам клиники.
Подготовка к процедуре
Перед вертебропластикой проводят анализы крови и мочи, исследование свертываемости крови, анализы на инфекции (сифилис, ВИЧ, вирусные гепатиты), флюорографию, ЭКГ, необходима консультация терапевта. Состояние позвоночника оценивают с помощью рентгенографии, компьютерной томографии, МРТ, сцинтиграфии.
Специальной подготовки не требуется. Пациент должен сообщить врачу о том, какие лекарственные препараты он принимает, возможно, некоторые из них на время придется отменить (аспирин, нестероидные противовоспалительные средства, антикоагулянты).
Обычно вмешательство проводят под местной анестезией. Иногда, если планируется седация или общий наркоз, за несколько часов до операции не разрешается принимать пищу и пить.
Некоторым пациентам назначают курс антибиотиков для профилактики инфекционных осложнений.
Если женщина, которой назначили вертебропластику, беременна или не исключает такой вероятности, она должна сообщить об этом врачу. Во время беременности нельзя применять рентгенографию и КТ, а МРТ можно только в крайних случаях и с осторожностью (хотя нет доказательств того, сильное магнитное поле во время этого исследования может навредить будущему ребенку).
Отзыв о проведении вертебропластики поясничных позвонков
Пациентка обратилась в клинику из-за постоянных болей в поясничном отделе позвоночника. Она испытывала трудности при ходьбе, не могла нормально вставать и присаживаться. Обследование показало у неё наличие компрессионного перелома четвёртого и пятого поясничных позвонков. Выполнена чрескожная вертебропластика. Пациентка активизирована и смогла ходить через два часа после операции. «Я сначала очень боялась этой операции, но она прошла хорошо…. Читать весь отзыв
Международная клиника Медика24 — единственное место, где смогли помочь
Наша клиника стала единственным местом, где смогли помочь пациентке. Все остальные от неё отказались из-за возраста и сопутствующих заболеваний. Причиной госпитализации стала угроза перелома первого поясничного позвонка на фоне вторичного поражения. Пациентке провели вертебропластику под КТ-контролем и первый курс иммунотерапии. Впереди дальнейшее лечение. «Единственная клиника, где мы нашли помощь и очень хороших специалистов. Выражаю благодарность докторам… Читать весь отзыв
После операции на позвоночнике мама уже пыталась танцевать
Мама Марии Львовны не могла ходить из-за сильных болей в спине. Диагностика выявила повреждение пяти позвонков, которые и стали причиной мучительных болей. На помощь пришёл Андемир Олегович Ахов, который провёл вертебропластику в три этапа, во время которой произвели восстановление костных тканей. Благодаря используемой методике и профессионализму Андемира Олеговича, период восстановления был недолгим и как отмечает дочь пациентки, мама… Читать весь отзыв
Отзыв о лечении гемангиомы позвоночника 12.12.2019
Пациентка обратилась с гемангиомой первого грудного позвонка. Жаловалась на нестабильность, тяжесть при подъёме с кровати. Ей была проведена операция по вертебропластике. Пациентка смогла ходить в тот же день. Проблемы, на которые она жаловалась, исчезли! «Проводят её здесь просто замечательно. Очень быстро, очень профессионально. Состояние после этого очень быстро восстанавливается. Поэтому ничего не пугайтесь. Просто расслабьтесь и доверьтесь врачу. Всё будет,… Читать весь отзыв
Отзыв пациентки после лечения гемангиомы первого грудного позвонка
Причины тех или иных симптомов могут крыться вдали от места их появления. Поэтому велика вероятность врачебной ошибки, постановки неправильного диагноза. Некоторые врачи, не понимания причин появления симптомов, отказывают в лечении. Такое возможно везде, но только не в международной клинике Медика24. Перед нами случай, когда наши специалисты смогли помочь человеку даже тогда, когда другие отказались. Пациентка обратилась… Читать весь отзыв
Вертебропластика при угрозе патологического перелома
Пациентка поступила в клинику в тяжелом состоянии на фоне основного заболевания. Клинику родственники пациентки выбрали по рекомендации знакомой, которая ранее проходила лечение здесь. КТ-исследование показало наличие отдаленных метастазов в костях позвоночника. На врачебном консилиуме приняли решение о проведении поэтапной вертебропластики в двух отделах позвоночника: В шейном отделе с целью фиксации и стабилизации. В поясничном… Читать весь отзыв
Вертебропластика в международной клинике Медика24
Пациент Юрий Павлович обратился в клинику с жалобами на осложнения после курса химиотерапии. При плановом КТ исследовании были обнаружены очаги деструкции костной ткани позвоночника и подвздошной кости. Это грозило пациенту патологическим переломом. Юрию Павловичу была проведена остео- и вертебропластика. Оперирующий хирург Андемир Олегович Ахов. Читать весь отзыв
Чрескожная вертебропластика: этапы проведения операции
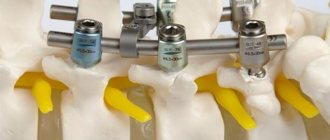
При операции используется пункционная техника создания доступа для внедрения медицинского цемента. Для стабилизации не нужно вообще устанавливать какие-либо внутренние металлические фиксаторы, которые не относятся к биоразлагаемым имплантам. И этот факт является неоспоримым преимуществом вертебропластики.
С момента создания метода прошло вот уже 32 года, поэтому его можно смело называть проверенным и гарантированно действенным способом аугментации нецелостных и слабых позвонков. Интраоперационный процесс проходит в амбулаторных условиях под местным наркозом, в отдельных случаях дополнительно возможно внутривенное введение седативных препаратов для психоэмоционального комфорта пациента.
- В момент хирургического сеанса человек лежит на животе. Во избежание нейропатических последствий под определенные части тела оперирующий врач располагает валики.
- Кожные покровы обширно обрабатывают антисептическим средством, после чего врач на коже делает правильную анатомическую разметку. Она нужна для того, чтобы можно было безошибочно ввести антезиологическое средство и корректно произвести ввод пункционной иглы, через которую, собственно, будет подаваться укрепляющий раствор.
- Далее в ткани операционного поля вводят инфильтрационный наркоз, который окажет сильное обезболивающее действие, и пациент не будет испытывать никаких неприятных ощущений в ходе хирургии.
- Затем под мощным интраоперационным флюорографическим контролем парапендикулярно или транспедикулярно осуществляется введение тонкой иглы на всю длину внутрь пораженного позвонка. Когда высокоточное внедрение иглы завершено, специалист приступает к приготовлению цементного раствора.
- После качественного смешивания ПММА образованную кремоподобную массу погружают в специальный поршень, который состыковывают с проводниковой иглой. Затем незамедлительно производят выдавливание вязкой смеси во внутрипозвонковые структуры в строго дозированном количестве.
- В конце манипуляций инструментарий осторожно извлекается, а рана проходит дезинфекцию, поверх нее крепится стерильный пластырь. Швы не накладываются, поскольку такой миниатюрный прокол (размер равен примерно 3 мм) благополучно заживает самостоятельно без шовной стяжки краев кожи. На весь сеанс затрачивается 40-50 минут.
Спустя 10 минут внедренная смесь полностью застывает. В результате, некогда дефектный сегмент приобретает правильные пропорции, целостность и прочность. Прооперированный человек сразу не встает, ему необходимо сохранять горизонтальное неподвижное положение еще в течение 2 часов. После разрешается вставать и передвигаться. При удовлетворительном состоянии в этот же день обычно отпускают домой (приблизительно через 6 часов). Если специалист посчитает нужным не торопиться с выпиской, возможно, вас госпитализируют на 2-3 суток.
Важно! В большинстве случаев в применении поддерживающих устройств в виде корсетов и бандажей нет необходимости. Ходить человек может нормально уже сразу. Однако не пренебрегайте ортопедическим приспособлением, если вам его назначил доктор! Помните, что сложность клинической картины у всех разная, и в индивидуальном порядке не исключено, что для вашего адекватного восстановления потребуется носить фиксирующий пояс определенного типа.
Российский онкологический научный центр им. Н.Н. Блохина РАМН, Москва
Реферат. Показана вертебропластика как метод, повышающий качество жизни больных с метастатическим поражением позвоночника. С 2001 по 2009 г. в РОНЦ им. Н.Н. Блохина выполнено 235 процедур вертебропластики у 168 пациентов с метастатическим поражением позвоночника. Наиболее часто вертебропластика применялась у больных с метастазами рака почки, молочной железы и множественной миеломой. Основным клиническим показанием к вертебропластике у онкологических больных является болевой синдром, обусловленный опухолевым поражением позвоночника и снижением его опорной функции. Улучшение качества жизни после проведения вертебропластики отмечалось у большинства больных. Сравнительная простота метода, высокая эффективность и безопасность позволяют широко внедрить его в клиническую практику.
Ключевые слова: метастазы в позвоночнике, чрескожная вертебропластика, лечение болевого синдрома, интервенционная радиология.
Введение
Современное состояние медицинской науки позволяет успешно решать задачи радикального и паллиативного лечения больных с опухолевыми поражениями различных органов и систем, улучшать показатели пятилетней выживаемости больных с онкологическими заболеваниями, использовать новые методы диагностики и лечения.
Однако среди больных, страдающих опухолями позвоночника, преобладают пациенты, у которых множественное метастатическое поражение позвонков является следствием диссеминации первичных злокачественных новообразований других органов. Метастатическое поражение костей скелета развивается у 50—70% пациентов с онкологическими заболеваниями. Метастатическое поражение позвоночника встречается у 37—84% пациентов с диссеминированным раком молочной железы, простаты, легкого, щитовидной железы, почки. Это те пациенты, которым из-за значительной распространенности опухолей и короткой ожидаемой продолжительности жизни выполнение обширных хирургических вмешательств не показано, а возможно лишь симптоматическое лечение [1, 2].
При невозможности достижения радикального лечебного эффекта у больных специальное лечение, проводимое с паллиативной или симптоматической целью, позволяет существенно увеличить продолжительность жизни больных и обеспечить ее удовлетворительное качество [3, 5]. Болевой синдром и нестабильность опорно-двигательного аппарата приводят к инвалидизации больных, а в ряде случаев не позволяют проводить дальнейшую терапию. Лечение больных с метастатическим поражением позвоночника является сложной, мультидисциплинарной проблемой, лежащей на стыке онкологии, неврологии, ортопедии. Предупреждение развития серьезных неврологических осложнений вследствие опухолевой компрессии спинного мозга или в результате патологического перелома позвоночника, предупреждения или устранения болевого синдрома — основные задачи, подлежащие решению в первую очередь. Болевой синдром различной степени выраженности у 95% больных с метастатическим поражением позвоночника является его первым клиническим проявлением. Боль как проявление чувствительных расстройств свидетельствует о появлении неврологической симптоматики; в последующем прогрессирование опухоли приводит к более серьезным неврологическим нарушениям — двигательным расстройствам, чаще наблюдаемым при компрессии спинного мозга опухолью или при патологическом переломе позвоночника. Длительность болевого синдрома до развития двигательных расстройств составляет в среднем 4—6 нед [4, 2].
Внедрение в клиническую практику специальных малоинвазивных интервенционно-радиологических методик, позволяющих в короткий срок значительно уменьшить болевой синдром и улучшить качество жизни пациентов, существенно изменило тактику лечения подобных больных в специализированных лечебных учреждениях, постепенно вытесняя травматичные и технически сложные хирургические вмешательства на позвоночнике. Одним из таких методов является чрескожная вертебропластика. При данной манипуляции выполняется чрескожное укрепление тела позвонка специальным костным цементом. Впервые чрескожная вертебропластика была успешно применена нейрохирургом Р. Galibert и интервенционным радиологом Н. Deramond в 1984 г. во Франции больной с гемангиомой С2 позвонка. Авторы также определили показания и противопоказания для выполнения этого вида лечения. В 1989 г. Lapras и Kaemmerlen одними из первых опубликовали результаты применения вертебропластики; в работе было отмечено уменьшение болевого синдрома у 80% больных. В 1997 г. Cortet et al. представили результаты применения метода: у 97% больных с метастатическим поражением позвоночника был получен положительный результат лечения в виде уменьшения интенсивности болевого синдрома разной степени. В настоящее время чрескожная вертебропластика широко и успешно применяется в лечении больных с метастатическим поражением позвоночника. Суть метода чрескожной вертебропластики заключается в чрескожном введении специального костного цемента на основе полиметилметакрилата в полость деструкции в теле позвонка. За счет заполнения полости деструкции происходит стабилизация переднего опорного комплекса, и исчезают патологические микродвижения в теле позвонка, вызывающие раздражение богато иннервированной надкостницы, что клинически проявляется в виде уменьшения болевого синдрома в пораженном сегменте. Адекватность проведения иглы в патологический очаг и заполнение патологической полости контролируются рентгенологическим способом (рентгеноскопия, РКТ).
Показания и противопоказания для вертебропластики
Существуют два вида принципиальных показаний: клинические и рентгенологические. Основным клиническим показанием для проведения чрескожной вертебропластики является болевой синдром, вызванный нестабильностью позвонка.
Рентгенологические показания — это угроза патологического перелома или патологический перелом позвонка. Стабильные патологические переломы позвонка без клиники болевого синдрома не являются показанием к вертебропластике. Такие пациенты получают консервативное лечение: ношение корсета и анальгетическую терапию. В случае неэффективности консервативного лечения и/или развития риска возникновения патологического перелома, возможно выполнение чрескожной вертебропластики. Принципиальные противопоказания — это воспалительный процесс (спондилит, дисцит, остеомиелит), диффузный болевой синдром, выраженная коагулопатия, не поддающаяся коррекции, общее тяжелое соматическое состояние больного, выраженный неврологический дефицит. Сама по себе процедура вертебропластики не улучшает неврологическую картину, однако может предупредить развитие компрессии невральных структур, путем предупреждения патологического перелома. Также вертебропластика не является методом лечения радикулярного болевого синдрома, так как сам по себе метод не устраняет компрессию нервных структур.
Материал и методы
В Российском онкологическом научном центре им. Н.Н. Блохина РАМН интервенционная радиологическая чрескожная вертебропластика применяется с 2001 г. За период с 2001 по 2009 г. выполнено 235 процедур вертебропластики 168 пациентам. Средний
возраст больных составил 56,3 года (от 17 до 73 лет), мужчин — 79 (49%), женщин — 89 (51%). Данные об уровне и морфологическом варианте опухолевого поражения позвоночника представлены в таблице.
Во всех наблюдениях оценивался неврологический статус, выраженность болевого синдрома, качество жизни до и после пункционной вертебропластики. Болевой синдром, являющийся основным критерием эффективности процедуры, оценивался по шкале Watkins и визуальной аналоговой шкале (VAS). Оценка неврологического статуса проводилась по шкале Frankel, качество жизни — по шкале Karnofski.
Описание метода чрескожной вертебропластики
Для выполнения чрескожной вертебропластики используются специальные стерильные одноразовые наборы: иглы и костный цемент на основе полиметил-метакрилата (рис. 1). Как правило, в каждом наборе уже содержатся все необходимые компоненты: иглы, цемент и растворитель, инъектор. Для различных уровней поражения (шейный, грудной или поясничный) подбираются соответствующие по диаметру и длине костные иглы.
Процедура проводится под рентгенологическим контролем, осуществляемым с помощью электронно-оптического преобразователя (ЭОП) или компьютерного томографа (КТ), так как и доступ, и непосредственное введение костного цемента требуют радиологической визуализации. Операция выполняется в условиях местной анестезии и лишь в редких случаях, при невозможности достижения анальгетического эффекта, требуется применения наркоза.
Непосредственно перед проведением процедуры выполняется радиологическое исследование пораженного отдела позвоночника. Визуализируется уровень или уровни поражения, определяются траектории доступа, выполняется горизонтальная и вертикальная разметка сразу на всех уровнях предполагаемого вмешательства (рис. 2).
Проводится инфильтрационная анестезия местными анестетиками кожных покровов и зон доступа к пораженным позвонкам.
Далее под рентгенологическим контролем производится введение игл в очаги деструкции тел позвонков (рис. 3). На данном этапе вводятся все иглы, требуемые для проведения манипуляции.
Следующим этапом выполняется введение костного цемента (рис. 4). После смешивания компонентов костного цемента (костный цемент + растворитель) и экспозиции времени (4—5 мин) цемент достигает необходимой консистенции. При условии подходящей вязкости и текучести выполняется введение полиме-тилметакрилата под рентгенологическим контролем в режиме реального времени. В таких условиях минимален риск попадания костного цемента в венозную систему или просвет позвоночного канала.
Заключительным этапом проводят контрольное рентгенологическое исследование адекватности заполнения патологических очагов и оценку возможных осложнений. После полной полимеризации костного цемента иглы удаляются.
При многоуровневом поражении позвоночника и множественных компрессионных переломах позвонков рекомендовано проведение одновременной многоуровневой чрескожной вертебропластики. При этом выбор уровней вертебропластики будет зависеть от топики болевого синдрома и рентгенологической картины.
Активизацию пациентов при отсутствии осложнений после вертебропластики осуществляют через 2—4 ч. В ряде случаев в первые сутки после проведения манипуляции сохраняется необходимость проведения анальгетической терапии.
Осложнения ветебропластики
Клинические осложнения чрескожной вертебропластики достаточно редки и возникают в 1—3% случаев. Наиболее часто встречается сдавление фрагментом костного цемента фораминального отверстия с развитием радикулопатии и кратковременного усиления болевого синдрома, в нашей работе наблюдаемое у 10% пациентов. У 8% больных на фоне проводимой консервативной терапии болевой синдром купируется. Хирургическое лечение осложнений вертебропластики потребовалось в 2,3% случаев.
Наиболее грозным осложнением является попадание цемента в позвоночный канал со сдавлением спинного мозга и развитием нижней параплегии и тромбоэмболия легочной артерии фрагментами костного цемента (рис. 5). Эти осложнения встречаются крайне редко, в 0,5—1% случаев.
Особенностью метода чрескожной вертебро-пластики является экстравертебральное попадание костного цемента в мягкие ткани, которое встречается, по данным литературы, от 17 до 73% случаев (рис. 6). Это так называемые рентгенологические осложнения, которые не вызывают клинических проявлений или опасности миграции костного фрагмента. В таких случаях не требуется каких-либо терапевтических мероприятий, а лишь динамическое наблюдение.
Результаты и их обсуждение
До вертебропластики болевой синдром отмечался у 146 (87%) больных. После вертебропластики уменьшение болевого синдрома было отмечено у 141 (84%) пациента, в том числе у 72 (43%) больных боли прекратились.
До вертебропластики качество жизни было нарушено у 144 (86%) пациентов, после операции улучшение качества жизни отмечено у 124 (74%) больных. Неврологические нарушения отмечались у 20 (12%) больных до операции, после вертебро-пластики неврологический дефицит регрессировал у 11 (7%) пациентов.
Средние сроки наблюдения после вертебропла-стики составили 11 мес (от 1 до 46 мес). Средняя продолжительность жизни больных с метастатическими опухолями составила 10,9 мес. Рецидивы наблюдались у 45 (27%) пациентов в сроки от 6 до 36 мес.
Клинические проявления осложнений вертеб-ропластики в виде радикулопатий и кратковременного усиления болевого синдрома наблюдались у 16 (10%) пациентов. У 13 (8%) больных на фоне проводимой консервативной терапии боли купировались. Хирургическое лечение осложнений вертебропластики потребовалось 4 (2,3%) больным: в одном случае была выполнена экстренная декомпрессивная ламинэктомия в связи со сдавлением спинного мозга костным цементом и развитием нижней параплегии, в 3 (2%) случаях — корпорэктомия с замещением тела позвонка эндопротезом в связи с неэффективностью проводимого консервативного лечени я болевого синдрома, усилившегося после вертебропластики. Интервенционно-радиологическая чрескожная пункционная вертебропластика — современный эффективный способ лечения болевого синдрома у пациентов с опухолевым поражением позвоночника, позволяющий у 84% больных уменьшить боли и у 74% пациентов улучшить качество жизни.
Литература
1. Anselmetti, G.C. Pain Relief Following Percutaneous Vertebroplasty: Results of Series of 283 Consecutive Patients Treated in Single Institution / G.C. Anselmetti, G. Corrao // Card. Vasc. and Int. Radiol. — 2007. — Vol. 30, № 3. — P.441—447.
2. Deramond, H. Percutaneous vertebroplasty with polymethyl metacrylate. Technique, indications and results / H. Deramond, C. Depriester, P. Galibert // Radiol. Clin. North Am. — 1998. — Vol. 36 (3). — P.533—546.
3. Sundaresan, S.N. Hughes JEO Metastatic tumors of the spine / S.N. Sundaresan, G. Krol, G.V. DiGiacinto // Tumors of the Spine. Diagnosis and Clinical Management / S.N. Sundaresan, H.H. Scmidek, A.L. Schiller eds. — Philadelphia: WB Saunders, 1990. — P.279—304.
4. Weill, A. Spinal metastases: indications for and results of percutaneous injection of acrylic surgical cement / A. Weill, J. Chiras, J.M. Simon // Radiology. — 1996. — Vol. 199. — P.241—247.
5. Wingo, P.A. Cancer incidence and mortality, 1973—1995: a report card for the U.S. / P.A. Wingo, L.A. Ries, H.M. Rosenberg // Cancer. — 1998. — Vol. 82. — P.1197—1207.
Что такое костный цемент для вертебропластики?
Чтобы слабый позвонок срастить, восстановить форму, придать ему надежную жесткость и устранить болевой синдром, применяется своеобразный полиметилметакрилатный препарат (ПММА) для ортопедических целей. В медицине его называют костный цемент, цена на который высокая, чем и объясняется дороговизна лечебной процедуры. Препарат представлен двумя основными составляющими: жидким мономером и порошкообразным полимером. Их соединяют при помощи специального миксера непосредственно перед выполнением пункции.
Цемент.
При смешивании двух веществ происходит реакция полимеризации, сопровождающаяся выделением тепла в течение 8-10 минут. Не превышая этот порог времени, нейрохирург прицельно вводит внутрь проблемного сегмента полученную массу (t по Цельсию 55 °), которая напоминает полужидкую пасту. Цементирующий состав пропитывает губчатую ткань кости, заполняя все дефекты изнутри и соединяя разобщенные костные фрагменты в единое целое. Что будет с цементом после того, как время истечет? Примерно через 10 минут он застынет и превратится в непробиваемый твердый конгломерат, который может противостоять давлению в целых 100 Па. Таким образом, отреставрированный сегмент получает еще и мощную профилактику от возникновения переломов в будущем.
Для ВП используются особенные разновидности нетоксичного цемента, обладающие такими характеристиками, как:
- высокая вязкость, которая обуславливает равномерное заполнение костной ткани цементным раствором и не дает ему вытечь за пределы позвонка;
- оптимизированный термический эффект, благодаря чему исключается вероятность ожогового поражения анатомических структур;
- отличная биосовместимость с биологическими костными структурами, что не позволяет организму негативно отреагировать на вводимую в губчатую ткань субстанцию и запустить реакцию отторжения;
- рентгеноконтрастность, другими словами, отчетливая визуализация препарата в ходе его имплантации, за счет чего обеспечивается высокий контроль над процессом нагнетания костного цемента;
- антибактериальные качества благодаря оптимальному содержанию в составе препарата антибиотика, что предупреждает развитие инфекционно-воспалительных процессов;
- безупречные биомеханические свойства, при этом предостаточная прочность, даже сильно хрупкого элемента при тяжелом остеопорозе, достигается после введения всего лишь 3,5-4,0 мл цемента.
Линейка продуктов компании Tecres.
Как вы смогли заметить, что полиметилметакрилат дополнительно обогащается рентгеноконтрастной добавкой и антибиотическим средством. В качестве контрастирующего вещества, как правило, выступает бария сульфат (BaSO4). Антибиотик представлен гентамицином или ванкомицином.