Боль в спине — одна из наиболее распространённых причин обращения к врачам. Она же нередко становится причиной инвалидизации по всему миру. В соответствии со статистическими данными, более 70% населения планеты хотя бы один раз испытывали боль в спине и в области поясницы. К счастью, в большинстве случаев существуют способы предотвращения или лечения боли в спине. Довольно часто боль проходит самостоятельно в течение нескольких дней за счёт включения защитных механизмов самого организма. Она может иметь разный характер:
- мышечная боль;
- стреляющая или колющая боль;
- боль, отдающая в ногу;
- ограничивающая подвижность спины
В ЦЭЛТ вы можете получить консультацию специалиста-алголога.
- Первичная консультация — 4 000
- Первичная консультация заведующего Клиникой боли — 4 500
Записаться на прием
Почему болит спина?
Боль в позвоночнике может возникать непосредственно после травм, патологий позвонков, связок и дисков, поражения мягких тканей. Она зависит от положения тела, уровня физических нагрузок, но может быть и отраженной, например, при заболеваниях внутренних органов. В некоторой степени спина сама по себе уязвима в силу своего строения.
Ее основой является позвоночник, который обеспечивает опорную, защитную, двигательную и амортизационную функции. Это связано с хрящами межпозвонковых дисков, мышцами и связками, которые имеют свойство с течением времени при неправильном образе жизни изнашиваться и вызывать дегенеративные заболевания опорно-двигательного аппарата.
Внутри позвоночного столба находится спинной мозг, его парные корешки иннервируют практически все органы и ткани. Любое нарушение в этой сложной системе может вызывать боли. Чаще других страдает шейная и поясничная область ввиду самых больших своих нагрузок и подвижности.
Что делать при боли в спине?
Обязательно обследование у врача для выяснения причины, особенно если боли стали частыми. Только специалист может поставить правильный диагноз и назначить лечение. Самодиагностикой заниматься нельзя.
Сначала можно обратиться к терапевту, который выявит совокупность симптомов и направит к нужному специалисту узкого профиля. Если же причина известна и очевидна, можно продолжать назначенную терапию. Лечением проблем спины занимаются неврологи, ортопеды, вертебрологи.
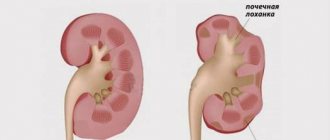
Локализация поясничных болей
- Боль в поясничном отделе и над крестцом
может возникать вследствие травмы, заболеваний ЖКТ и сердечно-сосудистой системы, а также травм, онкологии или простого перенапряжения. Часто эта зона заявляет о себе после неудачных занятий спортом, в особенности, при плохо поставленных ударах, неотработанном падении, несоблюдении техники выполнения упражнений. - Ниже поясницы (над копчиком)
чаще болит из-за перенапряжения при поднятии грузов, длительном стоянии или ходьбе, при ушибах об лед и другие твердые поверхности. Иногда причиной ноющей боли в поясничном отделе может стать инфекция или переохлаждение. Наиболее распространены боли из-за работы или отдыха в неудобной, не физиологической позе — например, из-за времяпровождения за компьютером или за рулем в полусогнутой позе “банана”. Реже встречаются боли из-за нарушений в работе кишечника и мочеполовой системы (запора, цистита, пиелонефрита, простатита, дисменореи). “Низкая” локализация боли также может говорить о проблемах с тазобедренным суставом, особенно, у пожилых людей или спортсменов. - Если болит левее от позвоночника
, это не исключает проблемы с ним — например, сколиоз и/или остеохондроз, нарушение циркуляции крови, и даже инфекцию спинномозгового канала. - Особенно характерна для инфекций и остеохондроза непреходящая ноющая боль
, которая усиливается при малейших физических нагрузках. - Если болевой синдром периодически стихает
и все же дает пациенту передохнуть, дело может быть в смещении межпозвоночного диска, защемлении нервного корешка или радикулите. Также боль в поясничном отделе может вызывать сахарный диабет или переохлаждение. - Если больной часто ощущает, что “засиделся”, и ощущает боль спустя несколько часов малоподвижных занятий
, боль может свидетельствовать о неправильном образе жизни, который еще не успел перерасти в патологию, но требует срочных изменений — не просто снятия боли при остеохондрозе поясничного отдела, а комплексной терапии.
Обратите внимание, что в поясницу может отдавать боль при серьезных патологиях сердца и пищеварительных органов. Если одновременно болит под левой лопаткой и в боку, важно срочно исключить инфаркт. Если же мучают приступы резкой боли — “будто режут по живому” — язву желудка или кишечника.
Причины болей в спине
Боль в спине — неспецифический симптом, который может вызываться массой причин.
Физиологические (распространенные) причины:
- повышенный вес;
- недавние роды или беременность;
- гиподинамичная работа — в офисе, за компьютером, за рулем автомобиля;
- стоячая работа — парикмахеры, официанты и продавцы, рекламщики на улице, хирурги, учителя;
- тяжелые физические нагрузки в сочетании с резкими поворотами тела;
- перегрузки на тренировках;
- постменопауза со склонностью к остеопорозу.
Патологические причины:
- болезни позвоночника (остеохондроз, спондилез, болезнь Бехтерева, опухоли, артрит, остеомиелит, синдром Рейтера) и спинного мозга;
- болезни роста — сколиоз и кифоз;
- инфекционные поражения позвоночника;
- остеопороз, остеомаляция;
- заболевания внутренних органов — почек, поджелудочной железы, желудка, селезенки, печени;
- атеросклероз брюшной аорты.
Острые боли могут возникать при протрузии дисков, спондилоартрите, эпидурите спинного мозга, остеохондрозе, межпозвонковых грыжах, атипичном аппендиците и кишечной непроходимости, камнях в почках, переломах и растяжениях, инсультах спинного мозга, воспалении придатков у женщин и раке простаты у мужчин.
Разновидности болезней по характеру болей в спине
Причины ноющих болей:
- переохлаждение;
- растяжение мышц;
- миозит;
- длительная неудобная поза во время сна или работы;
- люмбаго (причиной становится труд);
- остеохондроз;
- межпозвонковая грыжа или смещение межпозвонковых дисков из-за резкого поднятия тяжестей или резком повороте тела;
- почечные заболевания — вызывают боль в спине из-за своего близкого расположения почек к пояснице;
- болезни желудка.
Причины стреляющих болей:
- межпозвонковая грыжа — при них состояние ухудшается при любом физическом напряжении;
- радикулит — такая спинная боль часто бывает с одной стороны, отдает в бедро или ягодицу, вызывает онемение в ногах и зависит также от физических усилий;
- остеохондроз — пациент может испытывать тянущие боли, которые отдают в ногу и усиливаются при кашле, чихании, напряжении, ходьбе, наклонах.
Этиология пульсирующих болей:
- остеохондроз;
- межпозвоночные грыжи;
- прострел;
- спондилез — носят острый характер и анальгетиками не снимаются.
Распирающие спинные боли:
- ишемия;
- инфаркт;
- ТЭЛА;
- воспаление желчного пузыря;
- резкое повышение давления;
- атеросклероз.
Почему болит спина после сна?
Большинство людей часто ощущают боли в спине по утрам после сна, причинами могут быть:
- перенагрузки накануне, если вы поднимали тяжести и резко подвигались;
- слабые мышцы спины;
- переохлаждение;
- грыжа позвонков или остеохондроз;
- сколиоз — искривление позвоночника ведет к неравномерному сокращению мышц;
- беременность — при ней смещается центр тела;
- ожирение — нагрузка на позвоночник также неравномерна.
Важны и условия сна. Постель не должна быть слишком жесткой или мягкой — в любом варианте человек вынужден принимать неудобную, нефизиологичную позу во сне, что заставляет мышцы перенапрягаться и не отдыхать ночью. Поза настолько важна, что не спасает даже ортопедический матрас. Рекомендуется спать на спине с приподнятыми ногами.
Также причинами болей после сна могут стать заболевания позвоночника и внутренних органов (урологические, ЖКТ, в т. ч. онкологические).
Болезни, связанные с суставами и позвоночным столбом
Все патологии, при которых возникает боль в спине, имеют общую основу — неравномерность нагрузки на позвоночный столб. К ним относятся:
- Болезнь Бехтерева или анкилозирующий спондилит — постоянное воспаление связок и суставов вызывает хронический спазм окружающих мышц. Процесс аутоиммунный, со временем позвонки начинают срастаться между собой, что резко нарушает работу позвоночника.
- Спондилолистез — позвонки находятся в ненормальном положении. Они смещены и задевают мозг или корешки.
- Остеохондроз — межпозвонковые диски истончаются, растрескиваются, заменяются костной тканью. Амортизация становится невозможной.
- Ревматоидный артрит — аутоиммунное воспаление суставов. Чаще затрагивает шейный отдел.
- Остеомиелит — воспаление костного мозга и окружающих мягких тканей. Вызывает сильные боли.
- Болезнь Рейтера — ревматическое одновременное поражение урогенитального тракта, суставов и конъюнктивы глаз. Поражаются мелкие мышцы спины. Чаще характерно для молодых, развивается постепенно. Боль сильна по утрам и уменьшается к вечеру.
- Стеноз позвоночного канала — причиной может стать грыжа диска, протрузия (выпячивание в позвоночный канал). Чаще в процесс вовлекаются самые нижние корешки спинного мозга, которые иннервируют ноги. Боль ощущается от поясницы к стопе, усиливается и при покое, и при ходьбе.
- Фасеточный синдром — поражение межпозвонковых (фасеточных) суставов. Боль может быть локальной, или отдавать в пах, копчик, бедро. Физически зависимы. К вечеру состояние ухудшается, после отдыха — улучшается. Встречается чаще у пожилых.
Болезни, связанные с мускулатурой
Мышечная ткань поражается вторично, на фоне патологии костной ткани или суставов. В мышцах появляются болезненные спазмы и уплотнения, нарушается подвижность:
- Фибромиалгия — болевой синдром от шеи до поясницы. Могут присоединяться неврологические симптомы: повышение чувствительности при нажатии на определенные точки спины, скованность и тугоподвижность.
- Полимиозит — возникает при переохлаждении, травмах, растяжениях или сильных физических нагрузках. Появляется слабость мышц, при которой даже повернуться в сторону больно и проблематично.
- Дерматомиозит — хроническое заболевание мышц, органов, кожного покрова чаще аутоиммунной природы.
- Болезнь Шарко — воспаление периферических нервов, проходящих вдоль позвоночника. Это приводит к изменениям походки, слабости мышц и повышению чувствительности нервных корешков.
- Ревматическая полимиалгия — негативность окружающей среды в виде переохлаждений, перегрузок, неудобной позы и т. п. Приводит к спазмам в отдельных мышцах и появлению болей. Появляются так называемые триггерные точки, нажатием на которые мышца реагирует острой болью. Об этом знают неврологи. Боли такого рода устраняются разогревающими мазями и аппликатором Кузнецова.
Патологии спинного мозга
К таковым относится ущемление спинного мозга, который имеет 31 парное ответвление, где каждый нерв отвечает за иннервацию своего участка. Такое состояние возникает при:
- травмах (перелом позвоночника);
- опухолях;
- остеохондрозе или грыже диска;
- воспалении в результате абсцесса, гематоме;
- кровоизлиянии в мозг;
- миозите;
- дефиците минералов и витаминов;
- осложнениях ВИЧ или нейросифилисе;
- склерозе.
Боль в спине по причине психосоматики
В последние годы боли в спине стали проявляться при психосоматике. В этом случае при жалобах на спинные боли обследование патологию не выявляет. Такое состояние возникает при хронических стрессах, депрессивном состоянии, отсутствие либидо. Результатом могут являться не только боли, но и изменение походки, обострения прострелов и чувствительных нарушений.
Инвазивные методы
Лечебно-диагностическая блокада
Блокада выполняется под ультразвуковым или рентгенологическим контролем, при этом смесь лекарств вводится непосредственно к нервам, задействованным в передачи болевых импульсов или в толщу спазмированной мышцы. Блокада не только снимает боль, но и способствует расслаблению мышц, нормализации кровотока и улучшению трофики тканей.
Радиочастотная денервация (РЧД)
Радиочастотное воздействие на нервные структуры выполняется, как правило, в тех случаях, когда лечебно-диагностическая блокада продемонстрировала достаточную эффективность. По технике исполнения манипуляция мало отличается от блокады, по крайней мере, с точки зрения пациента, но занимает несколько больше времени (менее часа в типичных случаях). Для успешного выполнения блокады важна коммуникация врача и пациента. В процессе выполнения врач попросит вас сообщить о появлении характерных ощущений во время тестовой стимуляции. Это позволяет повысить точность выполнения РЧД и улучшить результат.
Когда используется эта методика
- При недостаточной эффективности лекарственной терапии — когда препараты, принимаемые внутрь, не устраняют боль в достаточной степени или вызывают нежелательные побочные эффекты;
- При длительном ожидании операции — часто пациент оказывается в ситуации, когда операцию приходится ждать больше нескольких месяцев. В этом случае проведение РЧД позволяет уменьшить интенсивность боли и сделать ожидание операции более комфортным;
- В тех случаях, когда нейрохирургическое лечение не принесло облегчения или боли восстановились после ранее перенесённой операции. Решение о выполнении блокад и РЧД принимается совместно с нейрохирургами;
Как проводится радиочастотная денервация
После стандартного осмотра специалистом-альгологом, дополнительного обследования и диагностики в случае необходимости, принимается решение о проведении радиочастотной денервации.
- Процедура не требует госпитализации. В стерильных условиях врач под контролем рентгена проводит специальные иглы в область задней (чувствительной) ветви спинномозгового корешка. После того, как врач убеждается, что кончик иглы находится строго в нужном месте, вводится местный анестетик, чтобы денервация прошла безболезненно. После этого через канал иглы вводится тонкий электрод, который подключается к радиочастотному генератору и кончик иглы нагревается до заданной температуры. Пациент, как правило, не испытывает при этом дискомфорта, самым болезненным моментом процедуры является момент прокола кожи, по ощущениям не отличимый от обычной внутримышечной или внутривенной инъекции.
- Для уточнения положения иглы в большинстве случаев используется йодсодержащее контрастное вещество. Если ранее у вас отмечалась аллергия на йод, сообщите об этом врачу. Мы обязательно зададим вам соответствующий вопрос.
- В некоторых случаях сначала выполняется лечебно-диагностическая блокада для того чтобы определить потенциальную эффективность РЧД в конкретном случае. В отличие от РЧД, для выполнения блокады используются обычные иглы, через которые в четко определённую область вводится небольшое количество анестетика и противовоспалительного препарата. Методика мало отличается от таковой при выполнении РЧД.
Причины боли в спине по локализации
Боль может возникать в самых разных точках спины. Тогда говорят о ее локализации.
Боль в правой части
Правая часть спины может болеть из-за искривления позвоночника, кифоза, лордоза, миозита, смещения межпозвонкового диска, ожирения.
Соматические патологии также могут давать боли в этой области:
- образование конкрементов в органах мочевыделительной системы;
- воспаление червеобразного отростка слепой кишки (аппендикса);
- воспаление желчного пузыря;
- нефрит;
- воспаление яичников;
- сальпингит.
Боль в левой части
Эта область спины может болеть в следующих случаях:
- спленит;
- МКБ;
- защемление корешков;
- дуоденит;
- оофорит.
Боли, локализованные выше поясницы могут быть связаны с воспалением серозных оболочек, покрывающих легкие, поражением бронхов, межреберной невралгией, ишемией.
Боль в области поясницы
Поясница страдает очень часто, так как на нее приходится колоссальная нагрузка. Этот отдел воспаляется при поражении нервных корешков, остеохондрозе или грыжевом выпячивании. Реже причиной может стать туберкулез позвоночника, артрит, люмбоишиалгия, снижение плотности и нарушение структуры костной ткани, синдром Рейтера — сочетание уретрита и простатита.
Боли в поясничной области как правило носят хронический характер.
В области поясницы справа
Боль в области поясницы возникает при сколиозе, туберкулезе, миозите, невралгии, опухоли, остеомиелите, спондилите. Острый приступ может вызываться мочекаменной болезнью или пиелонефритом.
Прострелы характерны для заболеваний поясницы с частым вовлечением в процесс спинномозговых корешков (радикулиты). Постоянная тупая и монотонная боль больше характерна для такого органа, как печень.
В области поясницы слева
Чаще всего левый бок начинает болеть после физических нагрузок. Состояние улучшается после отдыха. Также боль может возникать при диабете, защемлении корешка. Если в состоянии покоя она не проходит, причинами могут быть:
- сколиоз;
- остеохондроз (при малоподвижном образе жизни или неправильной осанке);
- позвоночные инфекции;
- нарушения кровообращения.
Защемление нерва
Чаще защемляется седалищный нерв — ишиас. Его миелиновая оболочка при этом не нарушается. Обычно это является следствием остеохондроза. При защемлении возникает резкая и острая боль, иррадиирующая в ногу, крестец, поясницу.
При компрессионной радикулопатии также сдавливаются корешки спинномозговых нервов из-за грыжи диска или уменьшения его высоты и, как следствие, расстояния между телами позвонков. Такая боль ощущается как «поверхностная», она резко усиливается при кашле, нагрузке или чихании.
Межпозвонковая грыжа
Грыжа — это экструзия ядра межпозвоночного диска в позвоночный канал. Чаще становится следствием невылеченного остеохондроза. Центральная часть выпячивается в сторону спинного мозга, сдавливая его. Даже малая нагрузка в таких случаях ведет к уменьшению высоты хряща и еще большему выпячиванию грыжи. Боль при этом острая и резкая, с отдачей в руку или ногу.
В области лопаток
Характеристика боли может указать на диагноз:
- Язва желудка — нарастающая тупая боль. Устраняется медикаментами.
- Межреберная невралгия — заболевание характеризуется острейшими болями при любом физическом усилии.
- Остеохондроз — головокружение, изменение давления, онемение рук.
- Обострение стенокардии — боль локализована в области левой лопатки, иррадиирует в грудь и под ключицу.
Боли вдоль позвоночника и в спине
Чаще возникают при ущемлении нервных окончаний. Обострения связаны с искривлением позвоночника. Если боль выражена не ярко, речь может идти о протрузии. С усилением болей можно думать об остеохондрозе. Боли вдоль позвоночника характерны для миозитов, переломов, истончения и изнашивания межпозвонковых дисков, спондилоартрита. Они всегда резкие и постоянные.
Причины боли ниже поясницы
Такая боль связана чаще с остеохондрозом и спондилоартрозом. Реже такие ощущения могут появляться при:
- заболеваниях половой сферы у женщин (эндометрите, аднексите, вульвите, цервиците, оофорите);
- беременности;
- менструации;
- язвенном колите;
- аппендиците;
- заболеваниях простаты или мочевого пузыря — у мужчин.
Причина 2. Дегенеративно-дистрофические заболевания
Вызваны изнашиванием межпозвоночных дисков, хрупкостью костей, потерей эластичности тканей позвоночника. Причем такие изменения не обязательно возрастные. Сегодня и молодые люди страдают от артрита, спондилеза, остеохондроза.
Со временем патологические процессы в позвоночнике приобретают дегенеративный, т. е. необратимый характер. В этом случае приходится применять хирургические методы лечения — замену суставов, оперативное восстановление позвонков и других структур. В дегенеративную форму часто перетекает артроз, остеопороз, радикулит.
Конечно, такие изменения не проходят бессимптомно. Часто пациенты отмечают прострелы, острую боль в местах поражения, ограничение подвижности, колющие боли, хруст, боль при определенных движениях (например, в пояснице при наклоне вперед). Как правило, человек может четко определить, в каком именно месте болит.
Лечением дегенеративно-дистрофических заболеваний занимается ревматолог, остеопат, мануальный терапевт, травматолог, невролог и ряд других специалистов. Не знаете, к кому обратиться? Запишитесь для начала к врачу-терапевту.
Ситуации, требующие срочного обращения к врачу
Срочного обращения к врачу требуют боли в спине, возникающие в следующих случаях:
- ушиб;
- неврологическая симптоматика в виде покалываний и онемений в конечностях;
- температура сочетается с болями в спине;
- онемение в руках и ногах, слабость и ощущение покалывания;
- изменилась походка или отнимаются ноги;
- в анамнезе есть онкологическое заболевание;
- без видимых причин снижается вес;
- нарушено мочеиспускание и дефекация — человек контролировать эти процессы не может;
- боль в спине иррадиирует в грудь, челюсть и шею;
- путается сознание и кружится голова;
- онемение в половых органах и слабость, «ватность» в ногах;
- судороги в ногах;
- проблемы с зачатием или эрекцией;
- проблемы с ЖКТ, при которых лечение у гастроэнтеролога не помогает;
- боли в области копчика, малого таза, усиливающиеся при смене положения тела;
- усиление боли при долгом положении сидя или стоя.
Выяснить причину боли вам помогут специалисты в центре АКСИС в Зеленограде. Здесь собрана диагностическая база из оборудования последнего поколения. Все врачи имеют высокую квалификацию и большой стаж работы.
Характер болей при остеохондрозе поясничного отдела
Следует различать первичные боли в позвонке поясничного отдела (связанные с дегенеративно-дистрофическими, воспалительными процессами и травмами позвоночника) и вторичные, “отраженные” боли, которые возникают из-за функциональных нарушений в мышцах и внутренних органах. Первичные ноющие боли в поясничном отделе возникают как бы сами по себе и редко сопровождаются дополнительными симптомами (обычно — уже на поздних стадиях, например, при запущенных протрузиях межпозвоночных дисков). Вторичные боли почти всегда сопровождаются вздутием, изменениями в мочеиспускании и дефекации (они редкие, частые, болезненные или имеют другие нехарактерные особенности), тошнотой, рвотой, болью в животе, повышением температуры. Тип боли в поясничном отделе тоже может многое сказать о проблеме:
- приступообразная (“хватает за нутро”) — болезни почек и органов малого таза;
- нарастающая с каждым днем — воспалительный процесс (например, в эпителиальном копчиковом ходе), абсцесс, киста;
- резкая колющая (в особенности, после травмы) — разрыв внутреннего органа (печени, селезенки, почки, мочевого пузыря и прочее) или сосуда, внутреннее кровотечение, язва желудка или кишечника, закупорка сосуда оторвавшимся тромбом (немедленно обращайтесь к врачу при подобных болях!);
- периодическая простреливающая — характерна для сдавливания спинномозговых корешков (корешковый синдром), может сопровождаться спазмами;
- тупая непрерывная — свидетельствует о заболевании печени, почек, селезенки, некоторых эндокринных желез;
- тянущая, усиливается при движении — травмы позвоночника и прилегающих тканей.
Диагностика
Чтобы выявить причину боли в спине, невролог назначает комплексное обследование:
- Анализы крови. Помогают выявить наличие инфекции и воспаление в виде лейкоцитоза и повышения СОЭ. Снижение гемоглобина укажет на анемию, у которой может быть множество причин и одна из возможных — онкология.
- МРТ (мед не оказывает услуги МРТ).
Визуализирует состояние всех составляющих позвоночника. Помогает дифференцировать вид и характер опухоли, определит расстояние между позвонками и степень сдавления корешков. - КТ. Выявляет переломы, позволяет находить мельчайшие осколки после травм. Все это в трехмерном изображении.
- Рентгенография. Самый бюджетный способ диагностики болей в спине и выявления состояния костной ткани. Назначается при подозрении на перелом, артрит, сколиоз, остеопороз, спондилоартроз.
- Электромиография (ЭМГ). Определяет показатели биоэлектрической активности мышц и окончаний периферических нервов.
- УЗИ сосудов шеи и головного мозга. В триплексном или дуплексном режиме используется для оценки проходимости кровотока по артериям и сосудам. Проверяется их состояние — толщина стенок, проходимость и пр.
Спондилолистез
Это состояние встречается у 5-7% населения, хотя диагностируется гораздо реже (чаще всего на хронические поясничные боли люди просто не обращают внимание). При спондилолистезе ножка одного из позвонков (как правило 5-го поясничного) деформируется, из-за чего позвонок «ползает» на нижний, выпячиваясь при этом вперёд или назад. Соответствующий участок позвоночника становится похож на лестницу, а не на столб.
Симптомы всё те же — боль в нижней части спины, иногда в ягодицах, редко может отдавать в нижние конечности. Смещённый позвонок может сдавливать корешки нервов, отходящих от спинного мозга, что и приводит к болевым ощущениям.
Лечение боли в спине
Существует несколько методов лечения спинных болей. Врач-невролог подберет вам оптимальное лечение с учетом возраста, образа жизни пациента, уровень физической подвижности и клинические проявления.
При медикаментозном лечении болей в спине обычно используют НПВС, анальгетики, миорелаксанты, витамины группы В. Попутно назначают физиотерапию, ЛФК, ИРТ, массаж, вытяжение позвоночника, мышечную релаксацию.
При болях в спине, чтобы лечение было качественным, желательно наблюдаться у одного врача. Это нетрудно сделать с квалифицированными специалистами центра АКСИС.
Кто такой невролог, что он лечит?
Специалист занимается лечением болезней центральной и периферической нервной системы. Боль в спине – это симптомы патологий ПНС, поэтому для поиска причины и установки диагноза обращаются к неврологу.
В компетенцию врача входит проверка:
- координации движений;
- силы мышц;
- чувствительности;
- указательных проб;
- рефлексов кожи и сухожилий;
- давления на тело разновесовыми предметами;
- равновесия при сомкнутых ногах, вытянутых руках и закрытых глазах.
Доктор изучает связи между нейронами, функции головного и спинного мозга.
К неврологу обращаются не только при боли в спине. Показания для визита к специалисту:
- частые головные боли и головокружения;
- потери сознания и обмороки;
- шум в ушах, мушки перед глазами;
- нарушенная координация движений и шаткость походки;
- судороги, покалывание рук и ног;
- мурашки;
- мышечная слабость;
- нарушения сна;
- плохая память, снижение остроты зрения и слуха.
Профилактика
Меры профилактики:
- научиться держать осанку и правильно стоять;
- не сутулиться;
- держать спину прямо при сидении, под ноги ставить подставку;
- правильно организовать место сна;
- не вскакивать резко после пробуждения — медленно потянуться, сделать несложные упражнения руками и ногами;
- распределять тяжести на обе руки — не носить все в одной руке, отказаться от сумки через плечо — лучше рюкзак;
- не носить ребенка на руках с прогибанием назад;
- поднимать тяжести, приседая на корточки;
- не мыть полы без швабры, наклоняясь вперед или стоя на коленях;
- сбалансировать питание достаточным количеством минералов и витаминов;
- отказаться от курения и спиртного;
- не забывать о физических упражнениях — плавание, скандинавская ходьба, йога;
- по утрам принимать контрастный душ;
- беречь печень, она вырабатывает коллаген для связок позвоночника и тел позвонков;
- укреплять иммунитет;
- контролировать вес;
- желательно каждые 6 месяцев проходить курс мануальной терапии по 5-10 сеансов (по рекомендации специалиста);
- избегать стрессов;
- не забывать про профосмотры у врача.
При появлении болей в спине обратитесь в мед. Здесь вам всегда окажут надлежащую помощь. Помните, любая болезнь легче поддается лечению на начальных стадиях.