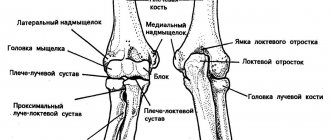
Так, проксимальный ряд находится со стороны лучевой и локтевой кистей. К нему относятся 4 кости:
- Ладьевидная — первая со стороны большого пальца. Соприкасается с ладьевидной костью и тремя из второго ряда. К ней прикрепляется сгибатель запястного канала. Эта кость больше других подвержена переломам.
- Полулунная — вторая от ладьевидной кости. Сверху расположены крючковидная, головчатая кости. Полулунная кость часто вывихивается.
- Трехгранная — соприкасается с полулунной, но находится немного кверху. Стыкуется с крючковидной костью из верхнего ряда. Трехгранная кость формирует часть арки, внутри которой лежит запястный канал. Ломается редко.
- Гороховидная — соприкасается только с трехгранной костью. Образует границу запястного канала со стороны локтя.
Другой ряд — дистальный находится со стороны ладони, состоит из таких костей:
- Трапеция — расположена над ладьевидной костью, под большим пальцем, поэтому от нее зависит его способность к движению. Трапеция соединяется с трехгранной, головчатой костями.
- Трапециевидная — расположена возле трапеции, отвечает за работу указательного пальца.
- Головчатая — руководит работой среднего, частично безымянного пальца. Соприкасается с трапецией, ладьевидной, полулунной, крючковидной костями. Головчатая кость ломается редко, поскольку находится в центре запястья, хорошо защищено.
- Крючковидная — находится под мизинцем, безымянным пальцем. Кость крайняя, поэтому склонна к переломам, из-за плохого кровоснабжения плохо заживает.
Почему болят руки в запястьях на сгибах
Через запястье проходит множество сосудов, нервов (лучевой, локтевой, срединный), их ответвлений. Суставы обеспечивают нормальное движение костей относительно друг друга. Мышцы-сгибатели отвечают за подвижность. Когда эти структуры повреждаются, при сгибании в запястье болит рука.
В зоне риска находятся спортсмены (травмы кисти распространены во многих видах спорта, возникают после удара (волейбол, баскетбол), из-за монотонных повторяющихся действий (теннис); люди, чья работа, связанная с однообразными движениями кисти (печатание на компьютере, вышивание, стрижка волос); больные диабетом, ожирением, артритом, подагрой; беременные (когда женщина вынашивает ребенка, объем воды в теле увеличивается, ткани отекают и давят на нервы запястья).
Травмы. Болит запястье левой руки при сгибании из-за растяжения связок, вывиха, перелома после падения на кисть. Появляется острая боль, которая впоследствие притупляется, приобретает ноющий характер. После травмы не сгибается кисть руки, болит, опухает запястье, появляется синяк. Определить, почему болит запястье левой или правой руки при сгибании, поможет рентген. Растяжение связок требует стягивающую повязку. Вывих вправляется, кисть фиксируется. При переломе врач накладывает гипс.
Профессиональные болезни. Любая работа, связанная с повторяющимися движениями в запястье, может вызывать микроповреждения и как следствие воспаление тканей вокруг суставов. Самые распространенные — болезнь Кинбека, туннельный синдром, стенозирующий теносиновит. Также возможен стрессовый перелом, если человек делает одинаковые движения несколько часов подряд без перерыва.
Туннельный синдром. Болезнь развивается у людей, чья работа связана с монотонными движениями кистями (художники, музыканты, офисные сотрудники). Туннельный синдром бывает также следствием артроза, сахарного диабета, гормональных сбоев, почечной недостаточности. Алкоголизм, опухоль, беременность (2 триместр) также могут способствовать развитию болезни при наличии травмирующего фактора. Туннельный синдром развивается из-за сдавливания срединного нерва между костями, сухожилиями, кистевой связкой. Симптомы патологии — боль, онемение в кистях, пальцам трудно удерживать предметы, застегивать пуговицы.
Болезнь Кинбека. Аваскулярный некроз возникает у рабочих, занимающихся тяжелым ручным трудом (столяров, слесарей, рубщиков). Недуг редко поражает обе кисти, обычно страдает рабочая конечность. Причина заболевания — сдавление полулунной кости, спровоцировавшее нарушение кровоснабжения с последующей деформацией сочленения.
Хруст в суставах: хватит переживать.
- Хруст – это абсолютно нормально, вреда нет. Но и пользы тоже.
- «Возможность хрустеть костяшками может быть отнесена к здоровью суставов»,— говорит автор исследования Каучак.
- Не вызывает артроз. Популярно мнение, что хрустеть умышленно вредно и это может вызывать различные заболевания опорно-двигательного аппарата (артрит, остеоартроз). Недавнее рентгенографическое исследование на 215 людях показало, что нет различий в риске заболеваний суставов у людей, которые хрустят пальцами и нет. Также не имеет значения частота, с которой выполняется эта манипуляция.
- Без паники. Если хруст в суставе не сопровождается болью, отеками, повышением температуры, то поводов для паники точно нет. Если какие-то из названных симптомов присутствуют, следует обратиться к врачу.
- Шнобель. Доктор Donald Unger провел собственный эксперимент. Он хрустел пальцами только одной левой руки каждый день на протяжении 60-ти лет, после чего не было выявлено никаких различий кистей. Ученый получил так называемую шнобелевскую (не нобелевскую!) премию за эту работу в 2009 году .
- Желание похрустеть. Если хруст вызывает дискомфорт, или желание хрустнуть суставом возникает как способ убрать неприятные ощущения в суставе, стоит найти специалиста, способного оценить функциональное состояние суставов (обычно нужна оценка биомеханических цепей, а не одного сустава) и мышц, участвующих в их движении (ортопед, врач ЛФК, реабилитолог, грамотный фитнес-тренер). Постоянное желание потянутся говорит о многочисленных мышечных спазмах.
- Невротический хруст пальцами. В другом исследовании обнаружили, что привычка хрустеть костяшками пальцев может коррелировать с наличием таких привычек, как курение, алкоголизм или страсть грызть ногти на руках, т.е. носить невротический или стрессовый характер. На это тоже стоит обратить внимание.
Симптоматическая картина и причины боли запястья
Преимущественно проявлениями патологии являются такие симптомы, как постоянная боль на сгибе кисти, усиливающаяся при нагрузке, а также запястья левой или правой руки при загибе назад.
Болезнь де Кервина известна как щелкающий палец. С патологией часто сталкиваются швеи, телефонисты, пианисты, прачки, постоянно выкручивающие мокрое белье. Причина — воспаление сухожильной сумки мышц, которые управляют движениями большого пальца. Стенозирующий теносиновит развивается на фоне травм с последующим присоединением бактериальной инфекции (стафилококков, стрептококков).
Сгибание пальца происходит свободно, при разгибании возникает дискомфорт. Он «застревает», щелкает, иногда долго выпрямляется. Кожа часто воспалена, запястье болит при прикосновении. Образуется рубцовая ткань, прощупывается она как плотная припухлость. Палец в пассивном состоянии не болит, но «стреляет» в запястье, когда кисть отводится в сторону, сжимается кулак.
Если запястье правой руки болит при сгибании, причиной может быть остеоартрит. Хрящ, расположенный на месте стыка костей, разрушается. Артроз встречается редко, в основном у людей, с тяжелой травмой кисти в прошлом. В большинстве случаев остеоартрит поражает одну конечность.
Боль часто возникает при ревматоидном артрите. В иммунной системе происходят сбои. Она принимает здоровые клетки организма за вражеские агенты, отправляет антитела для их уничтожения. Болезнь поражает запястья обеих рук.
Плохой кровоток. Онемение, покалывание наблюдаются, если человек долго лежал на одной конечности, неудачно согнув кисть. Из-за неестественного сжатия сосудов кровь к ладоням не поступала, спровоцировав онемение, покалывание. Ситуация быстро улучшается, когда человек снимает груз с руки — кровоток восстанавливается, конечность приходит в норму. Эти симптомы также могут предупреждать о болезнях сердца, сосудов. Когда миокард плохо работает, он слабо выбрасывает кровь, плазма не доходит до пальцев в нужном количестве.
Похожая картина наблюдается при атеросклерозе, когда холестериновые бляшки сужают просвет сосудов, тромбозе мелких вен, артерий. К ладоням не доходят питательные вещества, кислород, клетки начинают отмирать. Развивается некроз тканей. Это опасное состояние, срочно к доктору.
Лечение лучезапястного сустава
Как правило, лечение болей в лучезапястном суставе состоит из целого комплекса процедур, среди которых:
- массаж;
- рефлексотерапия;
- кинезиотерапия;
- физиотерапия;
- грязи и пр.
Кроме этого, понадобиться полная защита пораженного сустава со стороны самого пациента.
Руку категорически нельзя перегружать. При работе, которая связана с большими физическими нагрузками, нужно защищать сустав специальными ортопедическими приспособлениями, к примеру, напульсниками.
Это только возможные методы, применяющиеся для лечения проблем с суставом, точное лечение может назначить только врач!
Как диагностируется и лечится заболевание
Если боль не проходит, необходимо обратиться за медицинской помощью. Врач осмотрит пациента, расспросит о симптомах, даст оценку нервной проводимости, назначит такие обследования:
- Рентген, КТ — показывают состояние костей.
- МРТ — обнаруживает патологии в мягких тканях.
- Артроскопия — врач делает на запястье небольшой разрез, через который вводит камеру. Картинка проецируется на экран, позволяя врачу оценить состояние тканей.
- Пункция — исследуется жидкость, расположенная внутри сустава (при подозрении на остеоартрит).
По результатам обследования врач назначает противовоспалительные, обезболивающие препараты. Хороший эффект оказывают мази, антисептические растворы. Они проникают в ткани, снимают воспаление, боль. Для устранения опухолей, наростов может понадобиться хирургическое вмешательство.
Физиотерапия улучшит кровоток вокруг запястья, что способствует заживлению. ЛФК поможет в восстановительный период вернуть кисти подвижность.
Словом, берегите запястье, не нагружайте кисть, при необходимости обездвижьте шиной или повязкой. Смените род деятельности на занятие, которое не требует нагрузки на кисть. Если это невозможно, раз в час на 10 минут делайте перерыв во время работы.
Почему хрустят суставы?
Доподлинно причины такого явления не изучены и однозначного ответа, почему возникает такое явление, не существует. Для тех, кто столкнулся с этим досадным недугом крайне важно понять, что привело к его появлению, так как только так можно избавиться от проблемы. Кроме того, в борьбе с болезнью нет ничего эффективнее профилактики, которая также невозможна без понимания причин развития патологии.
Причины хруста в суставах
Современной медициной предложено несколько вариантов причин возникновения хруста в суставах. Так, самой популярной версией принято считать скопление газа в жидкости, которой окружена суставная сумка. При движении жидкость сдавливается и пузырьки газа лопаются, издавая неприятный хруст. Как правило, в таких случаях оснований для беспокойства нет, подвижность конечностей не ограничивается и болевых ощущений не возникает. Во-вторых, хруст в суставах может появиться вследствие развития серьезных заболеваний, среди которых остеоартрит и остеоартроз. Воспалительные процессы, нарушение обменных процессов и состава костной ткани, либо уменьшение количества синовиальной жидкости также провоцируют появление хруста и скрипа. И, наконец, причиной хруста может стать банальная травма, переохлаждение или индивидуальные особенности организма.
Что делать при появлении хруста в суставах
Первым шагом к решению проблемы с суставами должен стать визит к специалисту, так как самодиагностика еще опаснее сомнительных методов лечения. Только врач подберет оптимальную схему лечения и предложит максимально безопасный комплекс лечебной гимнастики. Однако, в любом случае рекомендуется нормализовать рацион питания, обогатив его белковой пищей, богатой кальцием и фосфором, исключив хотя бы на время лечения кофе и алкоголь. При этом обязательно принимать хондропротекторы – биологически активные добавки, которые восстанавливают прочность суставов, снимая воспаление и повышая эластичность связок.
Также важно больше двигаться, не пренебрегая пешими прогулками и упражнениями, направленными на повышение подвижности суставов. Обязательно взять за правило делать гимнастику сразу по пробуждении и несколько раз в течение дня разминаться. Однако спортивные подвиги при наличии хруста в суставах не уместны и все нагрузки должны быть умеренными. При появлении боли во время занятий отказываться от них совсем нельзя, следует лишь снизить активность и дать возможность больным суставам отдохнуть и восстановиться. Имеет смысл пользоваться фиксирующими повязками и поддерживающими бандажами.
Когда нужно обращаться к врачу с болью в запястье?
Срочно нужно обратиться к доктору, если:
- запястье болит более двух дней;
- боль в запястье сопровождает тугоподвижность, отек сустава и/или нарушение формы руки;
- невозможно осуществлять обычную физическую работу;
- после физических нагрузок боль усиливается , наблюдается нарушение чувствительности в какой-либо части руки;
- боль в запястье сочетается с одышкой или болью в груди, это может быть симптомом сердечного приступа. В этом случае необходима срочная помощь врача!