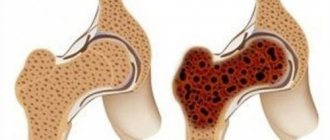
Рак костей представляет собой группу редких опухолей. Первичные злокачественные образования на 50% представлены остеосаркомой. Для костей таза более характерно развитие хондросаркомы. В большинстве случаев заболевания этой группы диагностируются у детей и молодых людей до 30 лет. Примерно десятая часть заболевших — пожилые люди, у которых развитие рака может быть спровоцировано другими болезнями костно-суставной системы.
- Причины и факторы риска развития рака костей таза
- Стадии заболевания
- Виды заболевания
- Клиническая картина остеосаркомы
- Как проявляется хондросаркома
- Метастазирование хондросаркомы
- Диагностика заболевания
- Методы терапии
- Осложнения
- Прогноз
- Профилактика
Причины и факторы риска развития рака костей таза
Факторами, которые предрасполагают к развитию заболевания, являются некоторые дисэмбриональные нарушения, а также лучевое и химическое воздействие на организм. В результате эксперимента на животных было выявлено возникновение рака костей после действия на организм радиоактивного стронция. Предопухолевыми состояниями считаются костно-хрящевые экзостозы и деформирующий остоз (болезнь Педжета).
Остеосаркома чаще всего развивается в период усиленного роста костей. Поэтому более подвержены риску возникновения данной опухоли подростки, особенно юноши.
Факторы, способствующие развитию саркомы Юинга
Достоверно подтвержденных причин и данных о факторах, влияющих на образование опухолей костей, нет. В некоторых случаях выявляется корреляция рака с травматическими разрушениями костной ткани или посттравматическими изменениями в ее структуре.
Ряд ученых полагают, что в основе — наследственная предрасположенность, обусловленная различного типа генными мутациями. В частности, речь про ген RB1 или болезнь Педжета, а также некоторые скелетные аномалии (энхондрома, костная аневризмальная киста). К неблагоприятным факторам относят длительно и в высоких дозах действующее ионизирующее облучение. Однако у подавляющего большинства заболевших связь с предрасполагающими факторами отсутствует.
Стадии заболевания
Основой стадирования рака костей является международная система TNM. Она включает в себя определение первичного чага опухоли, локального распространения образования, а также наличия отдаленных метастазов.
Таким образом, выделяются 4 стадии опухоли костей:
- Стадия I. Злокачественное образование не выходит за пределы кости или захватывает кортикальный слой, имеет высокий или средний уровень дифференцировки. Нет поражения лимфоузлов и отдаленных метастазов.
- Стадия II. Опухоль не распространяется за пределы кости или выходит за кортикальный слой, но имеет низкую степень дифференцировки или является недифференцированной.
- Стадия III. Новообразование любой степени дифференцировки без границ в пораженной кости.
- Стадия IV. Опухоль любого размера и любой дифференцировки с метастазами.
Данная система стадирования рака является основой оценки прогноза выживаемости пациента. Также она помогает при подборе тактики лечения, вида оперативного вмешательства.
Рак костей: сколько живут?
Прогноз при неоплазии костей зависит от множества факторов:
- места развития первичной опухоли;
- типа рака;
- размеров опухолевой массы до момента лечения;
- наличия/отсутствия метастазов;
- уровня ответа опухоли на проведенную терапию;
- общего состояния организма пациента;
- психологического настроя.
К неблагоприятным факторам, ухудшающим прогноз выживаемости пациента, относят высокий объем массы опухоли (100 мл и больше), поражение тазовых костей, метастазирование в различные лимфоузлы и костный мозг.
Виды заболевания
Выделяют несколько видов первичного рака, которые могут вызвать поражение костей таза. К ним относятся: остеосаркома, хондросаркома и саркома Юинга.
Остеосаркома
Остеогенная саркома является самым распространенным видом рака костей. Чаще всего, заболевание встречается у детей и молодых людей до 20 лет, однако болеют и пожилые люди в возрасте 60-70 лет. Излюбленная локализация остеосаркомы — бедренная и берцовая кость. Данная опухоль редко поражает кости таза.
Хондросаркома
Этот вид рака встречается преимущественно у людей в возрасте старше 40 лет. Хондросаркома состоит из клеток хрящевой ткани. Именно для этого вида рака наиболее распространенной локализацией являются кости таза.
Клиническая картина остеосаркомы
Заболевание проявляется прогрессивным увеличением в объеме пораженной части тела. Основные симптомы остеогенной саркомы костей таза:
- «Глубокая» нарастающая боль на протяжении нескольких недель или месяцев.
- Кожа над новообразованием может становиться гиперемированной, отечной. В этой области часто определяется выраженный венозный рисунок.
- При большом объеме поражения могут быть ограничены движения в тазобедренном суставе, в ряде случаев выявляется выпот в полости сустава.
В области роста опухоли может прощупываться болезненное плотное образование, которое спаяно с костью. Также может наблюдаться локальное повышение температуры кожи.
Как проявляется хондросаркома
Выраженность клинических проявлений хондросаркомы зависит от ее морфологического строения. Высокодифференцированные опухоли характеризуются длительным медленным ростом (на протяжении 4-5 лет) с малой выраженностью симптомов. Такие образования могут достигать значительных размеров. При анаплазированных хондросаркомах, которыми чаще болеют лица молодого возраста, симптоматика развивается быстрее, в среднем за 3 месяца.
Основными симптомами заболевания является боль в области роста опухоли. Боли постоянные, отличаются прогрессивным нарастанием интенсивности. Другие местные проявления (повышенный венозный рисунок, местное увеличение температуры, нарушение функции близко расположенного сустава) встречаются реже, чем при остеосаркоме и менее выражены.
Запись на консультацию круглосуточно
+7+7+78
Выводы
Хирургическое лечение нейрогенных опухолей крестца приводит к снижению интенсивности боли, однако не ведет к регрессу неврологических симптомов. Наиболее эффективным методом контроля симптомов и регресса симптомов компрессии корешков крестцового сплетения является метод en-bloc-резекции опухоли.
У пациентов со злокачественными нейрогенными опухолями крестца и крестцовой области максимальная выживаемость и максимальный безрецидивный период достигаются при еn-bloc-резекции опухоли. Данный вид хирургического вмешательства является сложным и часто сопряжен с развитием послеоперационных осложнений и негативных последствий, связанных с пересечением нервных образований.
Выбор стратегии лечения должен основываться на индивидуальных особенностях каждого случая и учитывать функциональный статус пациента и его возможности перенести лечение, соотнесение цели лечения и его последствий, а также биологические свойства конкретной опухоли.
Авторы заявляют об отсутствии конфликта интересов.
Диагностика заболевания
На основании жалоб и осмотра пациента, специалист может заподозрить рак костей таза, но поставить точный диагноз можно с помощью следующих инструментальных методов исследования:
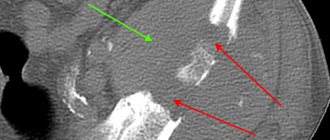
- Рентгенологическая диагностика. Выполнение снимка в двух проекциях является обязательным при подозрении на рак костей. Основными рентгенологическими симптомами злокачественного новообразования кости являются очаги деструкции пластического, литического или смешанного характера. Очаги не имеют четких границ. Нередким симптомом является периостит с игольчатым или луковичным рисунком.
- Остеосцинтиграфия. Степень выраженности злокачественного процесса в кости характеризуется интенсивностью накопления радиофармпрепарата. Данное исследование применяется как для выявления скрытых очагов внутри кости и за ее пределами, так и в целях дифференциальной диагностики с костными метастазами.
- Компьютерная томография позволяет уточнить границы опухолевого образования. С помощью КТ также можно определить характер расположения первичного очага по отношению к окружающим мягким тканям.
- Проведение гистологического исследования является обязательным для установления диагноза рака костей.
Иногда появляется необходимость проведения флебографии или ангиографии. Эти исследования помогают уточнить расположение сосудов вблизи новообразования перед выполнением операции.
Диагностика
Для постановки точного диагноза, выявления уровня распространенности онкологического процесса, используется совокупность диагностических процедур:
- Физикальное обследование.
- Рентгенографическое обследование места поражения в разных проекциях, ангиография.
- Ультразвуковое исследование различных систем и органов.
- КТ первичного опухолевого очага. Исследование позволяет максимально точно определить объем опухолевой массы, наличие или отсутствие ее распространения по костному каналу, связи с тканями, окружающими неоплазию (сосудами и нервными волокнами).
- Гистологическое исследование материалов биопсии из разных мест.
- При необходимости — консультация специалистов различного профиля.
- Анализы крови, позволяющие определить уровень лактатдегидрогеназы (ЛДГ). Он является показателем уровня повреждения клеток, резко повышающегося при онкозаболеваниях.
На основании комплекса данных ставится точный диагноз. Некоторые из этих методов, в частности КТ и МРТ, используются и для оценки результатов того или иного метода терапии. Для этого используются такие критерии:
- Полный эффект — регрессия тканного компонента опухоли, остеолитических очагов и метастазов.
- Частичный эффект — стабилизация онкологического процесса, редукция опухолевой массы в объеме 50 и более процентов от исходно определенного уровня.
- Прогресс заболевания — увеличение объема поражения, появление новых очагов, метастазов.
Методы терапии
Целью лечения является удаление опухоли вместе с частью здоровой кости и окружающей ткани (с учетом зональности), а также профилактика рецидивирования и метастазирования. Чаще всего используется комбинированное лечение рака с применением химиотерапии и/или лучевых методов в сочетании с оперативным вмешательством.
Хирургическое лечение
Объем операции определяется исходя из результатов гистологического исследования, размера опухоли, общего состояния пациента. Зачастую вместе с опухолью необходимо удалять и мышечно-фасциальное влагалище (принцип футлярности). Если граница фасции технически труднодоступна, то удаляют слой мышц, который ее окружает (принцип зональности). Эти особенности необходимо учитывать при планировании операции.
Золотым стандартом хирургического лечения являются органосохраняющие операции. Таким вмешательством при раке тазовых костей является межподвздошно-брюшная резекция.
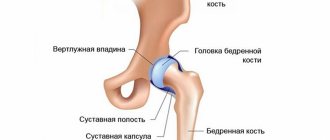
Если опухоль поражает тазобедренный сустав, то одномоментно может проводиться его эндопротезирование. Использование эндопротеза позволяет в короткие сроки улучшить качество жизни пациента на фоне полного восстановления функции конечности.
Лучевая терапия
Метод лучевой терапии подбирается с учетом морфологического типа рака и его радиочувствительности. Применяется такое лечение вместе с химиотерапией, а также в процессе предоперационной подготовки.
Химиотерапия
Чаще всего используется несколько препаратов, которые взаимно потенцируют действие друг друга. При наличии в костях таза солитарного (единичного) очага и последующем оперативном вмешательстве, химиотерапия проводится локально. Противоопухолевый препарат доставляется непосредственно в патологический очаг с помощью артериального катетера. Такой способ отличается высокой эффективностью, потому что способствует достижению повышенной концентрации препарата в опухоли. При генерализованном процессе используется системная химиотерапия.
Рак костей: лечение
После детального обследования назначается комплексная терапия. Последовательность традиционных методов лечения и их интенсивность выбираются специалистами в зависимости от стадии и особенностей протекания онкопроцесса.
Проводится многокомпонентная полихимиотерапия препаратами в разных комбинациях, с учетом ответа опухоли на проведенный курс лечения. Гистологически нормальным ответом опухоли на проведенный сеанс химиотерапии является наличие остаточного количества живых опухолевых клеток в очаге, в объеме менее 10%.
Саркома Юинга является радиочувствительной опухолью, поэтому для борьбы с ней назначается лучевая терапия. Однако она чаще проводится тем пациентам, в лечении которых была эффективна индукционная терапия. Облучение очага первичной опухоли кости проводится после 3-4 курса химиотерапии.
При обнаружении неоплазии на ранних стадиях проводится удаление опухоли, если это возможно. Объем операции определяется в каждом конкретном случае. Однако следует понимать, что радикальную резекцию очага не всегда можно выполнить, например, если поражены кости таза или позвоночник. Зато при относительной доступности неоплазии, расположенной в ребрах, ключице, малоберцовой кости, лопатке, верхних конечностях, этот вид лечения имеет существенные преимущества. Передовые хирургические методики позволяют проводить щадящие оперативные вмешательства, максимально сохраняющие орган. Такой сочетанный подход (ситуационно радикальная резекция опухоли с интенсивными методами и дозировками химиолучевой терапии) снижает вероятность рецидивов и распространения процесса на отдаленные органы.
При наличии метастазов в костный мозг, проводится интенсивная химиотерапия комбинированными мегадозами различных препаратов, с облучением большой площади тела и последующей операцией по пересадке костного мозга от донора.
Чрезвычайно важными для выживаемости пациентов являются реабилитационные мероприятия (психологические, медицинские, социальные). Они должны быть индивидуально-ориентированными, проводиться на различных этапах ведения больного: госпитальном, диспансерном. После выполнении органосохраняющих операций проводятся курсы лечебной гимнастики с целью восстановления подвижности прооперированной конечности.
Осложнения
Для злокачественных новообразований костей, особенно для остеосаркомы, характерно гематогенное метастазирование. Самая частая локализация метастазов — ткань легких, головного мозга.
Также нередко даже после полноценного лечения наблюдается рецидивирование рака костей. 95% локальных рецидивов образуются в течение 2 лет после оперативного вмешательства. В связи с этим показано проведение рентгенографии каждые 3 месяца в течение первого года после удаления опухоли, раз в полгода на втором году и в последующем — раз в год.
Резекция костей таза с удалением опухоли и эндопротезированием
Пациентка О. 25 лет обратилась в поликлинику по месту жительства с жалобами на хромоту, боли в паховой области справа преимущественно ночью, иррадиирующие в правый коленный сустав. Во время беременности на 6- 7 месяце боли распространились на кости таза, а также возникло уплотнение в области правой половины таза. Во время родов 01.01.2014 года отмечалась слабость в правой ноге, онемение конечности. Через неделю появились боли в нижней части спины. Осмотрена гинекологом , выполнены КТ головного мозга и брюшной полости, рентген легких и таза. При обследовании выявлено образование в области правой половины таза. Выполнена биопсия: гистологическая картина может соответствовать хондросаркоме (Grade 1). Нельзя также исключить хондробластический вариант остеосаркомы, но гистологически больше данных за хрящевую опухоль.
Заключение по рентгенологическому исследованию от 10.02.2014: на рентгенограмме костей таза определяется преимущественно литическая деструкция тела и горизонтальной ветви правой лонной кости со вздутием, спикулообразным периостозом и довольно четко ограниченным, большим экстраоссальным компонентом с участками патологического остеогенеза, общими размерами 10*9см. Патологический перелом горизонтальной ветви правой лонной кости. Рентгенологическая картина может соответствовать остеосаркоме правой лонной кости, осложненной патологическим переломом. На представленных снимках таза и КТ определяется литическая деструкция костей правой половины таза.
В марте 2014 года в нашей клинике пациентка оперирована. Ей выполнена резекция костей таза с удалением опухоли и эндопротезированием. Морфологический диагноз по данным исследования операционного материала — хондробластическая остеосаркома правой лонной кости, Grade 3, с инвазией мягких тканей. В краях резекции опухолевого роста не выявлено, как и во всех удаленных лимфатических узлах.
Послеоперационный период протекал без осложнений. В октябре 2014 года пациентка уже могла передвигаться самостоятельно без опоры. В настоящее время чувствует себя удовлетворительно.
Еще более интересный случай мы наблюдали 2 года назад. С хирургической точки зрения клиническая ситуация была непростой, но уникальность наблюдения заключается в том, что после операции больная смогла выносить и родить здорового ребенка.
Пациентка Б. 40 лет в декабре 2011 года обратилась в поликлинику по месту жительства с жалобами на сильные боли в правом тазобедренном суставе, хромоту. Выполнены 4 блокады, в дальнейшем консультирована неврологом, проводилась терапия корешкового синдрома консервативными препаратами без выраженного эффекта.
С течением времени жалобы нарастали, в июне 2012 года при обследовании по данным серии рентгенограмм патологии не выявлялось, однако по данным МРТ и КТ в ноябре 2012 в теле правой подвздошной кости определялся очаг остеолитической деструкции без четких контуров, размерами до 4,5х3,2х1,7см, структура очага неоднородна.
Пациентка поступила в нашу клинику, была обследована, поставлен диагноз хондросаркома подвздошной кости с разрушением кортикального слоя и подрастанием к прилежащим мягким тканям, Grade 2. Мелкий участок роста хондросаркомы (диаметром 0,6 см) обнаружен в проксимальном отделе шейки бедренной кости.
После необходимой подготовки пациентке выполнена резекция костей таза с удалением опухоли и эндопротезированием. В послеоперационном периоде осложнений не было, пациентка довольно быстро вернулась к самостоятельной двигательной активности. Реабилитация после проведенного хирургического вмешательства была настолько полной, что в 2014 году пациентка смогла выносить и родить ребенка.
Следует отметить, что выполнение одномоментного онкологического эндопротезирования в хирургии опухолей опорно-двигательного аппарата значительно сокращает время реабилитации пациентов, увеличивает качество их жизни. До начала применения эндопротезов подобные операции проводились без замещения дефекта. Пациенты, перенесшие оперативное вмешательство, передвигались с опорой, или без опоры, но значительно прихрамывая.