Считается, что первичные нарушения структуры межпозвоночного диска возникают в студенистом ядре, которое в норме имеет высокий тургор, обусловленный большим количеством воды, находящейся в связанном виде и входящей в структуру молекул протеогликанов [1, 2]. Такая высокая гидрофильность студенистого ядра обусловливает необходимые амортизационные свойства диска и обеспечивает его высокую устойчивость к вертикальным нагрузкам. При этом максимум биомеханической нагрузки сначала воспринимает студенистое ядро, как высокоспециализированная структура, а затем нагрузка распределяется на пластины фиброзного кольца, начиная с его внутренних слоев [3]. Постепенное гашение биомеханической нагрузки обусловлено последовательным растяжением пучков коллагеновых волокон фиброзного кольца.
Однако, по мнению многих авторов, ключевую роль в запуске механизмов дегенерации диска играют структурнометаболические нарушения хрящевой замыкательной пластинки (ХЗП) [4–8].
Цель настоящей работы — провести аналитический обзор данных литературы о роли повреждений хрящевой замыкательной пластинки в патогенезе дегенеративных нарушений межпозвоночного диска.
Структура хрящевой замыкательной пластинки
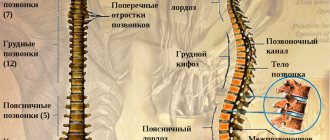
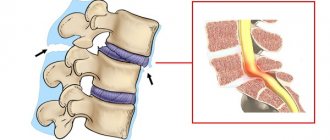
Функциональной единицей позвоночника является позвоночный двигательный сегмент (ПДС), состоящий из 2 смежных тел позвонков и расположенного между ними межпозвоночного диска. ПДС рассматривают как модифицированный сустав, в котором роль сочленяющихся костей играют тела смежных позвонков, хрящевые замыкательные пластинки — это своеобразный аналог суставных поверхностей, студенистое ядро играет роль синовиальной жидкости в полости сустава, а фиброзное кольцо — капсулы сустава [9–12].
Поскольку сустав не может функционировать без суставных поверхностей, то, по аналогии, и позвоночный двигательный сегмент не может функционировать без хрящевых замыкательных пластинок, которые отграничивают тела смежных позвонков от высокогидратированного студенистого ядра и препятствуют его выпячиванию в смежные тела позвонков. При повреждении или дегенерации хрящевой замыкательной пластинки нарушается «герметичность» студенистого ядра, и оно вступает в контакт с костной тканью, при этом высвобождаются провоспалительные цитокины — фактор некроза опухоли a (ФНОa), интерлейкины, которые индуцируют деструкцию кости.
Большинство авторов рассматривают хрящевую замыкательную пластинку как компонент межпозвоночного диска [13–18] наряду со студенистым ядром и фиброзным кольцом. Другие исследователи считают ее частью тела позвонка [19, 20], некоторые авторы рассматривают ее как самостоятельное анатомическое образование — переходную структуру [21, 22], отделяющую ткань межпозвоночного диска от тел позвонков.
Несмотря на то, что хрящевая замыкательная пластинка является неотъемлемым компонентом позвоночника, ее структура у человека и животных существенно отличается. У животных различных видов ХЗП имеет специфические особенности структурной организации. Повидимому, это связано в первую очередь со спецификой биомеханической нагрузки, приходящейся на позвоночник, в особенности с наличием или отсутствием вертикальной нагрузки, которая максимально выражена при бипедальности.
Так, у человека хрящевая замыкательная пластинка представлена гиалиновой хрящевой тканью типичной структурной организации [15]. Она состоит из большого количества слоев хондроцитов и матрикса, который содержит преимущественно коллаген II типа и протеогликаны. Коллагеновые волокна ХЗП расположены горизонтально. Фибриллы внутренних пластин фиброзного кольца вплетаются в матрикс гиалинового хряща замыкательной пластинки, отделяя ткань межпозвоночного диска от спонгиозной кости тел позвонков [14]. Таким образом формируется «закрытая упаковка», которая замыкает студенистое ядро в непрерывный волокнистый каркас, представленный по периферии фиброзным кольцом, а сверху и снизу — гиалиновыми пластинками, образуя единую систему волокон.
До настоящего времени не существует окончательного мнения по поводу кровоснабжения хрящевой замыкательной пластинки. Преобладает мнение о том, что ХЗП у здоровых взрослых людей, как и любой гиалиновый хрящ, не имеет сосудов и нервов [14, 17, 18, 23, 24]. Однако ряд исследователей указывают на присутствие сосудов в хрящевой пластинке [25–28]. Эти противоречия, повидимому, связаны с исследованием замыкательной пластинки в разные возрастные периоды.
Как известно, трофика диска осуществляется благодаря активно протекающим процессам диффузии молекул и ионов в ткань диска из хрящевых замыкательных пластинок. Таким образом осуществляются анаболические процессы и, соответственно, происходит обратный отток продуктов катаболизма. Однако, как показали некоторые данные [25, 26, 28], в хрящевой замыкательной пластинке (особенно в ее центральном отделе) содержится сеть мельчайших капилляров, которые были выявлены в результате инъекции контрастного вещества во внутрикостные сосуды. Именно эти капилляры играют ключевую роль в поступлении нутриентов в диск [29, 30]. С возрастом или в процессе дегенерации гиалиновой замыкательной пластинки, сопровождающейся ее петрификацией и оссификацией, эти капилляры кальцифицируются.
У детей хрящевые замыкательные пластинки намного толще, чем у взрослых. Cогласно данным P.P. Raj (2008) [24], они содержат множество сосудистых каналов, проходящих сквозь фиброзное кольцо и студенистое ядро. У взрослых хрящевые замыкательные пластинки тонкие, сквозь них проходят единичные сосудистые каналы, или же они полностью отсутствуют. ХЗП взрослого человека обычно имеют толщину менее 1 мм, которая варьирует в каждом отдельном диске и имеет тенденцию к максимальному истончению в центральном регионе, смежном со студенистым ядром [31, 32].
У человека переднезадний диаметр замыкательной пластинки последовательно увеличивается от шейного к поясничному отделу, в то время как у четвероногих, таких как теленок, овца и свинья, ее диаметр остается одинаковым на всем протяжении позвоночника [33]. При этом замыкательная пластинка имеет немного больший диаметр в шейном отделе позвоночника и меньший — в поясничном, за исключением таковой у теленка, у которого диаметр замыкательной пластинки поясничного отдела сходен с таковым у человека. В поясничном отделе приматов (орангутанга, шимпанзе) и кенгуру диаметр замыкательной пластинки меньше, чем у человека [34].
Замыкательная пластинка у кролика состоит из наружного слоя гиалинового хряща и внутреннего слоя костной ткани, которая чаще непосредственно граничит с наружными пластинами фиброзного кольца, реже отделена от них тонким слоем (2–3 ряда клеток) гиалинового хряща. Этот слой обнаруживается не во всех дисках и только в его средней части. Такая слоистая структура замыкательной пластинки, характерная для кроликов, отличает ее от таковой человека, состоящей только из гиалинового хряща [16].
Хрящевой слой замыкательной пластинки кролика образован типичными для гиалинового хряща хондроцитами, окруженными широкой капсулой, которые формируют колонки. Межклеточный матрикс гомогенный, базофильный при окраске гематоксилином и эозином. При окраске толуидиновым синим матрикс хряща имеет метахромазию, что указывает на высокое содержание в нем протеогликанов. Костный слой ХЗП имеет структуру, идентичную костной ткани позвонков: губчатая кость с широкими трабекулами, формирующими полости, заполненные костным мозгом [16].
Согласно данным D.M. Elliott [35], химический состав [36], структура, биомеханические свойства [37, 38] и характер гибели нотохордальных клеток [39] межпозвоночного диска крысы имеют сходство с таковыми у человека (при учете различий их геометрических параметров: высоты и площади диска). Это свидетельствует о том, что характерная организация и свойства ткани диска сохраняются у представителей разных видов животных и человека.
Согласно мнению некоторых авторов, у крысы хрящевая замыкательная пластинка отсутствует. Другие авторы указывают на ее присутствие [40, 41], однако указывают на отличительные особенности ее организации. A.J. Hayes и соавт. (2011) [41] в своей работе исследовали эмбриогенез компонентов межпозвоночного диска, включая хрящевую замыкательную пластинку, и проанализировали ее структуру у взрослых крыс линии Вистар. Авторы показали, что пучки коллагеновых волокон ХЗП крысы погружены во внутренний слой фиброзного кольца, формируя коллагеновый каркас вокруг студенистого ядра. Хрящевая замыкательная пластинка у крыс тонкая, представлена несколькими слоями коллагеновых волокон и расположенными между ними хондроцитами. При этом сама структура ХЗП напоминает волокнистый хрящ, а не является гиалиновым хрящом, как у человека.
Возрастные изменения хрящевой замыкательной пластинки и ее изменения при дегенерации
Дегенерация хрящевой замыкательной пластинки начинается в области ее контакта со студенистым ядром, что приводит к нарушению сбалансированного процесса поступления веществ в диск [3] и обратного оттока неутилизированных продуктов метаболизма. Это приводит, с одной стороны, к дистрофии клеток студенистого ядра, с другой — к накапливанию в нем продуктов катаболизма и последующей деструкции.
У детей в возрасте от 3 до 10 лет отмечено снижение плотности сосудов в хрящевой замыкательной пластинке. С другой стороны, с возрастом увеличивается количество облитерированных сосудов. Появляются первые трещины в замыкательной пластинке. Эти изменения наиболее четко прослеживаются в ее центре [18]. В замыкательной пластинке подростков (11–16 лет) наблюдается уменьшение количества кровеносных сосудов на фоне прогрессирования облитерации имеющихся, что оказывает неблагоприятное воздействие на поддержание структурной целостности матрикса диска. Уменьшение просветов и численности кровеносных сосудов коррелирует со значительным увеличением протяженности участков дезорганизации хряща, снижением клеточной плотности и появлением в нем трещин.
Повреждения замыкательной пластинки в возрасте 17–20 лет подобны таковым, имеющим место в предыдущей группе. N. Boos. и соавт. (2002) [18] отметили наличие сосудистых каналов в хрящевой замыкательной пластинке человека до третьей декады жизни. Редукция сосудов сопровождалась прогрессивным истончением замыкательной пластинки и микроскопическими протрузиями в смежную субхондральную кость. С 20 до 30 лет нарушения замыкательной пластинки сходны с отмеченными в более молодых группах, но они более многочисленны.
Для возраста 31–50 лет характерно значительное увеличение частоты и протяженности нарушений замыкательной пластинки. На четвертом десятилетии ее дезорганизация приводит к формированию многочисленных трещин и щелей, а также мукоидных и гранулярных изменений матрикса. В возрасте 51–70 лет нарушения ткани замыкательной пластинки наиболее выраженные. На протяжении шестого и седьмого десятилетий замыкательная пластинка замещается волокнистым хрящом с очагами фокальных некрозов. В пожилом возрасте дегенерация ХЗП может быть связана с инвазией сосудов и замещением кальцифицированного хряща костной тканью, что приводит к редукции путей поступления веществ и дегенерации студенистого ядра [15]. В оссифицированной замыкательной пластинке отмечены микропереломы и склероз кости. Некоторые исследователи отметили корреляцию между склерозом хрящевых замыкательных пластинок и дегенерацией диска [32, 42, 43]. У пожилых лиц старше 70 лет в замыкательной пластинке дезорганизация хряща и костной ткани остается на уровне нарушений, отмеченных в предыдущей группе [18].
Следует отметить, что возрастная дегенерация межпозвоночного диска имеет место у человека и животных, длительное время поддерживающих вертикальное положение тела. У крыс дегенерация межпозвоночного диска — явление редкое. Однако у песчаных крыс, которые значительное время проводят в положении стоя на задних конечностях, в зрелом возрасте (18 мес.) возникает радикулярный синдром. У более 50 % животных наблюдаются морфологические признаки дегенерации межпозвоночных дисков в поясничном отделе позвоночника [44, 45], что указывает на взаимосвязь между процессом дегенерации диска и бипедальностью. В связи с этим песчаные крысы являются удачной природной моделью для изучения дегенеративных заболеваний позвоночника.
При изучении (на протяжении 40 недель) пункционной модели остеохондроза у кроликов, полученной путем неполнослойного прокола фиброзного кольца [16], были обнаружены выраженные изменения в гиалиновом слое замыкательных пластинок интактных межпозвоночных дисков (смежных с поврежденными), которые начинались с 6й недели эксперимента и затем прогрессировали. Имели место некроз, деструкция, кальциноз, оссификация, истончение и фрагментация гиалинового хряща, сопровождающиеся репаративной реакцией. К 40й неделе в части дисков замыкательные пластинки содержали лишь отдельные фрагменты хряща, окруженные костной тканью. Подобные изменения, особенно оссификация ХЗП, были отмечены при старении и дегенерации межпозвоночных дисков у человека [46].
Причины субхондрального остеосклероза позвоночника
Субхондральный остеосклероз позвоночника развивается по разным причинам. В основном это возрастные дегенеративные процессы, развивающиеся на фоне нарушения кровоснабжения отдельных участков тела. Геронтологические изменения больше характерны для пожилых людей в возрасте старше 70-ти лет.
У молодых пациентов существуют другие причины остеосклероза замыкательных пластинок тел позвонков. Они включают в себя следующие факторы негативного влияния:
- деформация тел позвонков в результате отложения солей и образования остеофитов;
- искривления позвоночного столба в виде гиперкифоза, гиперлордоза или сколиоза;
- дистрофические изменения в окружающих позвоночный столб мышечных тканях;
- нарушение процесса микроциркуляции крови и диффузного обмена с тканями позвоночного столба;
- последствия травматического воздействия (удары, переломы, подвывихи, растяжения связочного аппарата, разрывы мышечного волокна и т.д.);
- травмирование позвоночника в процессе прохождения плодом родовых путей;
- генетические факторы предрасположенности (если в семье есть установленные случаи остеосклероза, то следует внимательно относиться к своевременной диагностике патологии);
- гиподинамия или ведение образа жизни с преимущественно сидячей работой и отсутствием регулярных достаточных физических нагрузок на мышечный каркас спины;
- тяжелый физический труд, сопровождающийся постоянным подъемом тяжестей, превышающих фактические возможности человека;
- опухолевые процессы в области позвоночного столба;
- различные инфекционные и воспалительные процессы.
До недавнего времени считалось, что остеохондроз является непосредственной причиной остеосклероза тел позвонков. Но благодаря многочисленным научным исследованиям была выявлена противоположная взаимосвязь между этими двумя патологиями. На самом деле остеосклероз замыкательных пластин тел позвонков является непосредственным фактором риска развития остеохондроза в молодом возрасте.
Роль апоптоза в патогенезе дегенерации хрящевой замыкательной пластинки
В настоящее время появляется все больше данных о связи дегенерации диска с апоптозом хондроцитов [47–53]. При этом первично апоптоз хондроцитов активизируется в хрящевой замыкательной пластинке [54, 55]. Полагают, что ему предшествует нарушение структуры хрящевого матрикса, в результате которого происходит обособление хондроцитов и нарушение их трофики. Известно [1], что не только хондроциты оказывают влияние на структуру хрящевого матрикса, но существует и обратная связь, когда имеет место регулирующая функция матрикса на структуру клетки. Деструкция матрикса приводит к нарушению взаимодействия на уровне «матрикс — клетка — матрикс», при этом нарушение структуры хрящевого матрикса вызывает структурные, а затем и функциональные изменения хондроцитов, что, в свою очередь, приводит к нарушению биосинтеза компонентов матрикса такими деструктивно измененными клетками.
Нарушение взаимодействия «матрикс — клетка» индуцирует патологический апоптоз хондроцитов, когда гибель клетки осуществляется в более короткий срок, чем он запрограммирован физиологически. В процесс патологического апоптоза хондроцитов хрящевой замыкательной пластинки вовлечены сигнальные молекулы — члены суперсемейства фактора некроза опухоли — FasL (Fasлиганд) и TRAIL (TRAIлиганд) и их пары (система Fasлиганда с Fasрецептором, система TRAIL/DR4/DR5) [50, 52, 56]. Таким образом обеспечивается связь лиганда апоптоза и его рецептора на мембране хондроцита [57], что приводит к индукции апоптоза.
Активизация процесса апоптоза имеет место как в хрящевой замыкательной пластинке, так и в тканях студенистого ядра и фиброзного кольца. Однако самым ранним индикатором дегенерации диска является активизация апоптоза именно в ХЗП [8]. В результате нарушения структуры замыкательной пластинки и блокирования диффузии питательных веществ в диск прогрессирует апоптоз в хондроцитах студенистого ядра, а затем и фиброзного кольца. Именно в дисках с высокой степенью дегенерации зафиксирована наиболее высокая частота апоптоза хондроцитов, что было выявлено с помощью оценки экспрессии рецепторов клеточной смерти DR4 и DR5 (death receptor4 и DR5) и их лиганда TRAIL (TNFrelated apoptosisinducing ligand — связанный с фактором некроза опухолей апоптозиндуцирующий лиганд), являющегося триггером апоптоза. Экспрессия этих рецепторов коррелировала с прогрессированием дегенеративных изменений в межпозвоночных дисках [49]. По некоторым данным [48], при дегенерации межпозвоночного диска имеет место не повышение, а снижение экспрессии Fasлиганда в клетках студенистого ядра.
В связи с этим следует отметить имеющий место значительный прогресс в области генной инженерии, позволяющей регулировать экспрессию генов апоптоза клеток студенистого ядра на уровне блокирования экспрессии Fasлиганда с помощью метода РНКинтерференции [50]. Применение короткой двухцепочечной интерферентной РНК (short interferense RNA — siRNA) приводит к нарушению процесса транскрипции РНК (инактивации иРНК Fasлиганда) или последующей трансляции, что в конечном итоге ведет к ингибированию апоптоза клеток студенистого ядра.
Wu Jingping и соавт. (2010) [40] исследовали влияние возраста и весовой нагрузки на морфологию хрящевой замыкательной пластинки и апоптоз хондроцитов у крыс. Для этого ими была создана модель бипедальных крыс путем ампутации передних конечностей (45 животных) и специальных условий содержания животных. Контролем служили интактные крысы (n = 40) того же возраста. По достижении животными 3, 6, 9 и 12 месяцев забивали по 8 крыс из каждой группы. Были проанализированы парафиновые срезы (окрашенные гематоксилинэозином и с помощью TUNEL), изготовленные в сагиттальной плоскости на уровне L4–L5 позвоночника. Подсчитывали количество апоптотических и жизнеспособных клеток в хрящевых замыкательных пластинках, их толщину, проводилась оценка степени дегенерации ХЗП. Первоначально апоптоз был обнаружен в хрящевой замыкательной пластинке. Он усиливался с возрастом и приводил к заметному снижению плотности клеток. Темпы апоптоза хондроцитов в ХЗП 6месячных бипедальных крыс были значительно выше, чем у животных контрольной группы. При сравнении показателей бипедальных крыс 6 и 9месячного возраста было отмечено статистически достоверное увеличение темпов апоптоза у животных старшей возрастной группы (P <� 0,05). Было выявлено наличие отрицательной корреляции между количеством жизнеспособных клеток хрящевой замыкательной пластинки и степенью ее дегенерации (r = –0,97, P < 0,05). При этом группа бипедальных крыс имела более тяжелую степень дегенерации ХЗП, более отчетливое утолщение ее кальцифицированного слоя и больше структурных дефектов хряща. Исходя из этих данных авторы [40] делают вывод, что вертикальная весовая нагрузка является ключевым фактором повышения апоптоза хондроцитов и дегенерации хрящевой замыкательной пластинки.
Экспериментальные повреждения хрящевой замыкательной пластинки
Экспериментальные модели, воспроизводящие повреждение хрящевой замыкательной пластинки, дают возможность проследить дегенеративные изменения, протекающие в межпозвоночном диске. На многих экспериментальных моделях была показана роль травматического повреждения хрящевой замыкательной пластинки в прогрессировании дегенерации диска [4–8].
W.C. Hutton и соавт. [58] моделировали нарушение трофики диска у собак путем введения костного цемента в область тела позвонка, смежную с одной либо двумя хрящевыми замыкательными пластинками. Через 70 недель они обнаружили дегенеративные изменения в области экспериментальных дисков по сравнению с контрольными дисками тех же животных. В эксперименте на овцах вызывали нарушение кровоснабжения в замыкательных пластинках межпозвоночных дисков поясничного отдела позвоночника [59], затем с помощью титановой фольги предотвращали восстановление васкуляризации. Было показано, что данный способ вмешательства приводил к значительному снижению количества сосудистых почек, подходящих к студенистому ядру диска [60].
В эксперименте на 6 домашних свиньях S. Holm и соавт. [5] разработали модель дегенерации диска, имитирующую таковую у человека. Для этого животным выполняли перфорацию краниальной хрящевой замыкательной пластинки с проникновением отверстия в студенистое ядро. Через 3 месяца после операции проводили исследование компрессионных свойств на уровне L2–L4двигательных сегментов, а также измеряли внутридисковое давление в поврежденных дисках. Наблюдали значительное снижение содержания воды в наружном отделе фиброзного кольца с вентральной стороны позвоночника. Внутридисковое давление студенистого ядра было значительно снижено.
Гистологические и гистохимические исследования показали заметное снижение содержания протеогликанов в студенистом ядре, а также уменьшение плотности клеток в этой области. Студенистое ядро теряло свою гелеобразную структуру, не имело характерной окраски, а в фиброзном кольце наблюдалось расслоение пластин.
S. Sobajima и D.G. Anderson [4, 6] на модели раневого повреждения фиброзного кольца у кроликов показали, что начало дегенерации диска связано с патологической генной экспрессией. Было обнаружено, что после рассечения диска экспрессия генов коллагена II типа и аггрекана, а также тканевого ингибитора металлопротеиназы TIMP1 была снижена [6], в то время как экспрессия коллагена I типа была повышена. Подтверждением этому служат данные [4] о повышении генной экспрессии коллагеназ ММР1 и ММР13.
В работах многих авторов подчеркивается, что статическимеханическая нагрузка является одним из важных факторов, индуцирующих апоптоз хондроцитов [8, 53, 61]. На 24часовой органной культуре межпозвоночных дисков и хрящевых замыкательных пластинок копчикового отдела позвоночника мышей было показано, что с увеличением нагрузки (0; 0,2; 0,4; 0,8; 1,0 мкПа) количество апоптотических клеток в диске увеличивалось, особенно в области ХЗП [53].
Методом TUNEL было выявлено увеличение частоты апоптоза клеток в межпозвоночных дисках хвостового отдела позвоночника мышей, которое наблюдалось при статическом сжатии дисков (выше 1 мкПа) с помощью специальных устройств [61]. Частота апоптоза хондроцитов коррелировала с продолжительностью и интенсивностью применяемой компрессии.
В эксперименте на 40 половозрелых новозеландских кроликах [8] животным обнажали верхние и нижние края тел позвонков С4 и С5 и верхний край С6позвонка. С дорсальной стороны по обнажившейся поверхности тела позвонка внутрь вводили костный цемент для того, чтобы нарушить питательные пути хрящевой замыкательной пластинки, и в этих условиях оценивали ее структуру. Через 4 и 8 недель в образцах хрящевой замыкательной пластинки проводили идентификацию апоптоза хондроцитов TUNELметодом, а иммуногистохимическим методом в межпозвоночных дисках определяли экспрессию коллагена II типа. Было показано достоверное увеличение количества апоптотических клеток в хрящевой замыкательной пластинке в оба срока наблюдения. Между частотой апоптоза хондроцитов замыкательной пластинки и экспрессией коллагена II типа была обнаружена выраженная отрицательная корреляционная зависимость. Апоптоз хондроцитов хрящевой замыкательной пластинки приводит к снижению экспрессии коллагена II типа в межпозвоночном диске и вызывает его дегенерацию. Подобную зависимость подтвердил F. Wang [62] на первичной культуре хондроцитов хрящевой замыкательной пластинки, который показал снижение жизнеспособности клеток с увеличением частоты апоптоза.
D. Haschtmann и соавт. [7] впервые разработали экспериментальную модель травматического повреждения межпозвоночного диска in vitro. Для этого в органной культуре образцов, включающих хрящевую замыкательную пластинку и межпозвоночный диск 4 половозрелых бургундских кроликов, с помощью специального устройства производили разрыв замыкательной пластинки с применяемой энергией разрыва 1,2 Дж. Это во всех случаях приводило к формированию грыжи студенистого ядра сквозь поврежденную замыкательную пластинку. Через 9 дней культивирования проводили анализ на наличие некротических или апоптотических клеток в диске и определение экспрессии проапоптотических генов, а также других генов, принимающих участие в процессе дегенерации, таких как гены матриксных металлопротеиназ. Повреждения клеток оценивали путем измерения активности лактатдегидрогеназы (ЛДГ). Было обнаружено значительное повышение активности ЛДГ в опытных образцах по сравнению с контролем. Кроме того, имело место постоянное повышение экспрессии гена каспазы3 во всех отделах диска. Экспрессия проапоптотических протеинов, таких как FasL и TNFa, была повышена в студенистом ядре, в то время как транскрипты металлопротеиназ ММР1 и ММР13 (коллагеназ) повышались во всех структурных отделах диска.
Эти исследования показали, что разрывы хрящевой замыкательной пластинки приводят как к некротической, так и к апоптотической гибели клеток студенистого ядра и фиброзного кольца. Более того, экспрессия клетками студенистого ядра проапоптотических протеинов FasL и TNFa может приводить к прогрессированию апоптоза, индуцированного клеточными рецепторами Fas и TNFa. Избыточная экспрессия ФНОa и ММРаз может повреждать метаболизм диска. Быстрый биологический ответ диска на повреждение замыкательной пластинки показал, каким образом может инициироваться дегенерация межпозвоночного диска.
Фрагменты хрящевой замыкательной пластинки в послеоперационном материале больных с грыжей диска
Традиционно принято считать, что при повреждении либо дегенерации хрящевой замыкательной пластинки имеет место формирование грыж Шморля [9]. При этом сквозь образовавшиеся дефекты (разрывы) гиалиновой замыкательной пластинки в тело смежного с ней позвонка проникает студенистое ядро. Грыжи Шморля в большинстве случаев протекают асимптомно. При исследовании аутопсийных образцов R.C. Hilton и соавт. [63] установили, что грыжи Шморля наблюдались более чем в 70 % случаев, с одинаковой частотой среди лиц старше и младше 50 лет, что указывает на то, что они возникают в течение жизни относительно рано.
Однако наблюдения многих исследователей [64–68] свидетельствуют о том, что разрывы хрящевой замыкательной пластинки, на фоне ее выраженной дегенерации, зачастую могут приводить не только к грыжам Шморля, но и к формированию так называемых грыж разрывного типа, при которых в экструзионных эпидуральных и субдуральных [68] или секвестрированных грыжах [65, 67] присутствуют фрагменты хрящевой ткани. Одним из важных условий для возникновения грыж такого типа является наличие у пациента дорсального углового дефекта тела позвонка [68]. На этом фоне разрывы хрящевой замыкательной пластинки на участке, равном 1/3 ее протяженности с дорсальной стороны позвоночника, приводят к выпячиванию грыжевого материала в направлении канала спинного мозга. При сравнении МРизображений двух групп пациентов с угловым дефектом дорсальной области тел позвонков было обнаружено, что в группе больных с невыраженным угловым дефектом хрящевой материал присутствовал в 40 % случаев, тогда как у пациентов с выраженным дефектом — в 82 % (Р = 0,019 по Фишеру).
Такой тип грыжеобразования чаще всего встречается у лиц среднего возраста (31–45 лет). У молодых индивидуумов частота его встречаемости увеличивается с возрастом, а у лиц пожилого и старческого возраста снижается. Имеется также прямая зависимость между весом послеоперационных грыжевых масс (в граммах) и наличием в них фрагментов хрящевой замыкательной пластинки [68].
По данным некоторых авторов [66], в грыжевых образцах шейного отдела позвоночника лиц зрелого и пожилого возраста присутствовали фрагменты гиалинового и волокнистого хряща, а грыжа хрящевой замыкательной пластинки была преобладающим типом грыжеобразования на этих участках. Сходные результаты были получены и на поясничном отделе позвоночника [64] при детальном изучении 100 пациентов с грыжами диска. Было обнаружено, что в 44 % случаев свободные фрагменты грыжи содержали главным образом материал замыкательной пластинки, а у 54 % пациентов — студенистое ядро.
G. Schmid и соавт. [68] показали, что примерно у 50 % пациентов имел место разрывной тип образования грыжи в поясничном отделе позвоночника на уровне L4–L5 и L5–S1. При этом экструзионный материал грыжи содержал гиалиновый хрящ замыкательной пластинки, количество которого составляло 5–50 % от общего объема грыжевых масс. С помощью МРисследований была установлена корреляция между интенсивностью изменений сигнала в средней части замыкательной пластинки и наличием хрящевого материала в грыже диска пациентов. Взаимосвязь между количеством хрящевого материала в грыже диска и степенью дегенерации гиалиновой замыкательной пластинки подтверждает гипотезу о том, что разрывы гиалиновой пластинки являются источником образования грыжи диска разрывного типа.
Эти данные хорошо согласуются c данными М. Tanaka и соавт. [65] о том, что большинство разрывов диска имеется в его внутренних или промежуточных отделах на границе раздела фиброзного кольца и гиалиновой замыкательной пластинки. Разрывной тип грыжеобразования также связан с образованием концентрических и радиальных трещин фиброзного кольца и преобладает у пожилых лиц. Однако этот тип грыж может также иметь место у значительного процента молодых пациентов, особенно при наличии у них грыжи диска большого размера.
Клинические наблюдения показали, что в аутопсийных дисках с выраженной дегенерацией и разрывами фиброзного кольца с выпадением студенистого ядра были обнаружены разрывы гиалиновой замыкательной пластинки [65]. Авторы выяснили, что между хрящевой замыкательной пластинкой и субхондральной костью имеется непрочная связь, в то время как между хрящевой замыкательной пластинкой и внутренними волокнами фиброзного кольца связь прочная. После проведения аутопсийных исследований было установлено, что фрагменты гиалиновой замыкательной пластинки с прикрепленными к ней волокнами фиброзного кольца могут отделяться от тела позвонка и образовывать секвестрированную грыжу [65, 67]. Подтверждением этому являются данные [67], полученные при исследовании материала грыж диска послеоперационных больных, в котором фрагменты замыкательной пластинки были обнаружены в 49 % случаев.
Субхондральный остеосклероз позвоночника – что это такое?
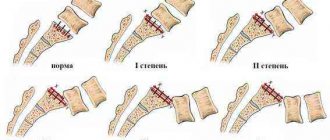
Для начала стоит разобраться в вопросе о том, как развивается остеосклероз позвоночника, что это такое и чем опасно для здоровья человека в будущем. Итак, остеосклероз тел позвонков – это патологический процесс, при котором происходит замещение нижнего хрящевого слоя плотной костной тканью с разряженной структурой. Эта патологически измененная ткань не обладает защитными свойствами хряща и не может выдерживать повышенные нагрузки. Поэтому субхондральный остеосклероз позвонков уже на начальной стадии развития выдается себя периодически возникающими тупыми болями в том отделе ползвоночка, где развиваются очаги.
Субхондральный остеосклероз тел позвонков – это расположение очагов измененной ткани на костной поверхности непосредственно под хрящевыми волокнами. Этот патологический слой еще больше ограничивает диффузные обмен, практически полностью перекрывая доступ к ресурсам надкостницы.
Очаги склерозироавнной ткани могут захватывать всю костную поверхности или локализоваться на ограниченном пространстве. В зависимости от этого выраженность клинической картины варьируется от умеренных признаков до выраженных симптомов и стремительного ухудшения состояния пациента.
Выводы
1. Хрящевая замыкательная пластинка, являясь компонентом межпозвоночного диска, выполняет барьерную и трофическую функцию, обеспечивая пространственное разграничение студенистого ядра и тел позвонков, а также поступление нутриентов в диск и выведение из него продуктов катаболизма.
2. Дегенерация межпозвоночного диска начинается с изменений хрящевой замыкательной пластинки: апоптоза хондроцитов, кальцификации хрящевого матрикса и блокирования транспортных путей диска.
3. Экспериментальные повреждения хрящевой замыкательной пластинки стимулируют дегенерацию диска и способствуют формированию грыж диска.
4. Наличие фрагментов хрящевой замыкательной пластинки в послеоперационном материале больных с грыжами диска подтверждает ее роль в патогенезе грыжеобразования.
5. Вероятность присутствия материала хрящевой замыкательной пластинки в грыже диска возрастает, когда имеет место угловой дефект тела позвонка, который является одним из важных потенциальных источников грыжи диска разрывного типа.
Лечение субхондрального остеосклероза
Начинать лечение субхондрального остеосклероза необходимо с диагностики и устранения всех предполагаемых причин. В нашей клинике мануальной терапии доктор начинает работать сначала с собранными сведениями анамнеза. Пациенту даются практические рекомендации по изменению образа жизни, рациона питания, распределения физической активности в течение дня.
В дальнейшем для лечения остеосклероза разрабатывается индивидуальный курс терапии. В зависимости от стадии патологического процесса могут применяться следующие методики:
- тракционное вытяжение позвоночного столба позволяет увеличить пространство между телами позвонков и снять статическую нагрузку с субхондрального слоя;
- остеопатия и массаж улучшают микроциркуляцию крови и лимфатической жидкости, что ускоряет процесс восстановления склерозированных тканей;
- рефлексотерапия запускает процесс восстановления тканей;
- лечебная гимнастика и кинезитерапия улучшают состояние мышечного каркаса спины и повышают уровень защиты всех тканей позвоночного столба от дегенерации и разрушения.
Запишитесь на бесплатную консультацию, и наш врач вертебролог даст вам индивидуальные рекомендации по проведению комплексного лечения.