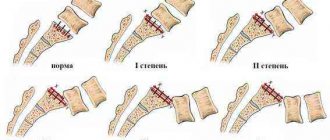
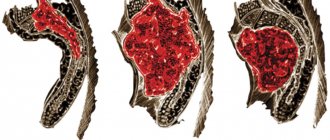
Клиновидная деформация тел позвонков выражается в том, что происходит дегенерация костной ткани и меняется форма. Клиновидная деформация позвонков может быть врождённой (при нарушении остеогенеза на внутриутробном этапе развития) или приобретенной (напрмиер при остеогенном воспалительном процессе, компрессионном переломе и т.д.). У детей клиновидный позвонок может быть единичным. У взрослых зачастую деструкции и деформации подвергается сразу несколько позвонков, расположенных в грудном или поясничном отделе.
Распознать эту патологию очень сложно. На начальной стадии она практически не дает никаких клинических симптомов. Постепенная деформация позвоночного столба создает предпосылки для быстрого разрушения межпозвоночных дисков. Признаки остеохондроза зачастую становятся манифестными (первичными) симптомами клиновидного позвонка как у взрослых, так и у детей.
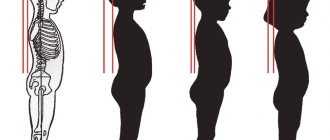
В процессе своего развития это ортопедическое заболевание приводит к тому, что человек испытывает постоянные тянущие тупые боли в области спины и поясницы. Они значительно усиливаются при длительном статическом напряжении мышечного каркаса спины. Поэтому пациенты зачастую не контролируют свою осанку – у них начинается процесс искривления и формирования «круглой спины» на фоне постоянной сутулости. В ряде случаев развивается сколиоз, сочетанный с чрезмерным грудным кифозом.
После искривления позвоночника начинают доминировать клинические признаки нарушения функции вегетативной и центральной нервной системы. Позже возникает клиническая картина недостаточности кровоснабжения структур головного мозга и миокарда. Может значительно снижаться жизненный объем легких.
Не стоит допускать развития подобных состояний. Клиновидный позвонок – это состояние, при котором возможно скорректировать работоспособность мышечного каркаса спины таким образом, что негативные последствия развиваться не будут. Поэтому обратитесь на прием к мануальному терапевту в нашей клинике и получите исчерпывающую консультацию. Первый прием для каждого пациента предоставляется совершенно бесплатно.
О заболевании
Картина протекания заболевания
Клиновидный позвонок — это аномалия развития скелета, проявляющаяся в недоразвитии тела и дуги позвонков. Обычно болезнь является врожденной, но иногда бывает следствием приобретенных патологий костной системы.
Нормальный позвонок состоит из тела, дуги, позвоночного канала. Тело расположено впереди, дуга — сзади. От дуги отходят остистые и суставные отростки. Отростки связывают между собой позвоночник и мышцы.
Формирование позвоночника начинается с самого зачатия. Сначала образуются перепончатые позвонки, затем они заменяются хрящевой тканью. Окостенение хрящей происходит на 8 неделе внутриутробного развития. Иногда происходит сбой и сосуды зародыша врастают неправильно. Таким образом дуга или тело позвонка развиваются только наполовину, сам он становится клиновидным.
Степени и классификация
С точки зрения развития клиновидные позвонки бывают неактивными и активными.
Неактивные остаются в неизменном виде всю жизнь, могут быть срощенными с соседними позвонками. Такое явление называют блокировкой. Активные продолжают расти и развиваться. Это неблагоприятный вариант течения болезни, так как приводит к сильной деформации позвоночника.
Клиновидная деформация позвонков может быть активной и неактивной
Очаг локализации может находиться в любом отделе, но чаще всего аномалия встречается в нижнегрудном или верхнепоясничном отделе. Позвонок может быть искривлен в передней, задней или боковой частях. Также деформация может быть одиночной, двойной или множественной.
Иногда два клиновидных позвонка располагаются между двумя нормальными в зеркальном положении. Таким образом, они нейтрализуют друг друга. Это называется «альтернирующие» позвонки. Такой вариант событий считается самым благоприятным, так как искривление локально.
Код по МКБ
По МКБ 10 имеет шифр Q76.4.
Распространённость
Наиболее тяжелая аномалия — это несколько деформированных с одной стороны позвонков, расположенных рядом друг с другом. К счастью, подобное явление встречается очень редко.
Причины клиновидной формы позвонков
Клиновидная форма позвонков может возникать по многим причинам, рассмотрим лишь основные из них. Начать стоит с описания самого позвонка. Это сложная по своему строению составная кость. В её составе определяется прямоугольное кубовидное основание. От него отходят боковые дуги, остистые отростки. Эти структуры образуют овальное кольцо, которое впоследствии становится частью стенок спинномозгового канала.
Амортизационная и физическая нагрузка оказываются на прямоугольную кубовидную часть позвонка. От разрушения его предохраняют межпозвоночные хрящевые диски. Они внутри заполнены студенистой жидкостью пульпозного ядра – она равномерно распределяет все нагрузки.
На внутриутробном этапе развития плода заостренная клиновидная форма позвонков возникает в тех случаях, когда происходит нарушение закладки эпифизарной пластины. На поздних стадиях беременности негативное влияние может оказывать развитие кровеносных сосудов. При их недостаточности деформируется основание позвонков.
Факторы риска развития патологии у плода – это:
- неправильно составленный рацион питания будущей матери;
- курение и употребление алкогольных напитков родителями в период зачатия малыша;
- артериальная гипертензия, особенно сочетанная с нефропатией и эклампсией у беременных;
- болезни эндокринной системы у женщины (сахарный диабет, гипофизарная недостаточность, повышенная продукция гормонов надпочечников и щитовидной железы);
- работа в условиях загрязнения окружающей среды вредными газами и солями тяжелых металлов;
- радиационное воздействие на растущий плод;
- употребление антибиотиков и ряда других фармакологических препаратов.
Приобретенные формы клиновидной деформации позвонков могут развиваться в любом возрасте. Часто заболевание манифестирует в возрасте 6 – 7 лет или при начале полового созревания в 12 – 14 лет. Затем ортопедическая патология развивается крайне медленно. Выраженные клинические симптомы могут возникать у человека в возрасте 25 – 30 лет.
Быстрая деформация тел позвонков может быть спровоцирована следующими причинами:
- метастазы опухолей в основание позвонка;
- гнойное расплавление костной ткани при остеомиелите, туберкулезе или сифилисе;
- дистрофических дегенеративных процессах в тканях позвоночного столба;
- травматическое воздействие, вызывающее компрессионные переломы, трещины и т.д.;
- опухоли позвоночника;
- грудной и поясничный остеохондроз в стадии выраженной протрузии фиброзного кольца межпозвоночного диска.
В период климактерической менопаузы клиновидная деформация тел позвонков у женщин может быть связана с развитием остеопороза. Поэтому при обнаружении патологии обязательно проводится денситометрия с целью определения плотности костной ткани. По мере необходимости назначается коррекционная, в том числе и гормональная заместительная терапия.
Причины
Основная причина образования клиновидных позвонков — это сбой в развитии эмбриона.
Деформироваться позвоночник может по причине наследственностиПровоцирующими факторами являются:
- Наследственная патология. Обычно это болезнь Шейерман-Мау, которая передается через поколение.
- Эндокринные нарушения у матери.
- Плохое питание беременной.
- Инфекции, особенно перенесенные в первом триместре.
- Неблагоприятная экологическая обстановка.
- Тяжелый труд во время беременности.
- Сильные стрессы.
Что касается приобретенной болезни, то она может быть спровоцирована следующими факторами:
- Травмы спины.
- Новообразования в позвоночнике.
- Воспалительный процесс в позвоночнике.
- Остеопороз.
- Системные заболевания, связанные с нарушением обмена веществ.
- Гранулематоз (воспаление сосудистых стенок).
Видео: «Кифоз: как выпрямить горб на спине?»
Методы диагностики ↑
Поскольку для назначения эффективного лечения врачу крайне важно иметь четкое представление о состоянии каждого позвонка и характере имеющихся клиновидных деформаций, для диагностики могут использоваться различные методы.
Они могут иметь различную степень информативности в зависимости от вида клиновидной деформации и места расположения полупозвонка.
Магнитно-резонансная томография
Читать также…. Как лечить спондилолистез?
МРТ или магнитно-резонансная томография, по мнению многих специалистов – метод первого выбора при дифференциальной диагностике клиновидной деформации позвонков.
В отличие от других методов лучевой диагностики, МРТ дает более полную картину, позволяя изучить состояние позвонков, спинного мозга, эпидурального пространства, дисков, дурального мешка.
Клиновидная деформация позвонков нередко возникает именно в результате поражения спинного мозга.
Поэтому данный метод исследования и целесообразно применять, обследуя пациентов с симптомами, указывающими на возможность клиновидного смещения позвонков или их деформации.
Радионуклидный метод
Радионуклидный метод, или остеосцинтиграфия, применяется при дифференциальной диагностике клиновидных деформаций позвонков, особенно в тех случаях, когда она вызвана метастатическими поражениями.
Радионуклидный метод используется в сочетании магнитно-резонансной томографией, поскольку она имеет более ограниченные возможности при диагностике локальных поражений позвонков.
Фото: изображение, полученное при остеоцинтиграфии
Рентгеновская компьютерная томография
Рентгеновская компьютерная томография позволяет:
- достаточно объективно оценить состояние пораженного позвонка, паравертебральных мягких тканей, диска;
- точно определить патоморфологический субстрат поражения.
- благодаря контрастному усилению, подтвердить или исключить онкологическую природу патологических процессов.
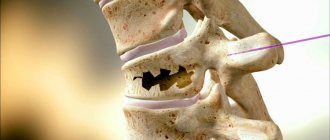
Фото: клиновидная деформация позвонка
Однако метод имеет ряд существенных недостатков:
- позволяет увидеть степень распространения патологических процессов только на уровне нескольких позвоночных сегментов;
- реконструкция РКТ производится исключительно в аксиальной плоскости, что не всегда дает возможность получить изображение хорошего качества;
- данные о содержимом позвоночного канала также малоинформативны.
Последствия
Если заболевание не было диагностировано в раннем возрасте (2-4 года) и не начато лечение, то это приведет к серьезным последствиям. Болезнь будет прогрессировать, а коррекция станет невозможной, так как с 6 и до 20 лет происходит окончательное окостенения позвоночника.
Наиболее тяжелые последствия патологии:
- Сколиоз, кифоз, лордоз.
- Горб.
- Нарушение работы внутренних органов.
- Ухудшение кровоснабжения мозга кислородом.
Все это приводит к внешним уродствам, инвалидности, летальному исходу.
Симптомы
Если деформация позвонков выражена сильно, то клиническая картина будет яркой. Однако, симптомы являются нехарактерными, поэтому пациенты часто относятся к ним несерьезно или связывают с другими болезнями.
Наиболее типичные проявления клиновидных позвонков:
- Сильный болевой синдром, усиливающийся после физической нагрузки, длительного нахождения в одном положении. Боль локализуется в том участке позвоночника, где произошла деформация.
- Затруднение дыхания и одышка. Случаются при клиновидных позвонках грудного отдела. Это обусловлено уменьшением объема легких.
- Мигрени (при аномалии в шейном отделе).
- Повышенная утомляемость.
- Сбои в работе органов ЖКТ.
- Смещение внутренних органов.
- Сутулость.
- Деформация грудной клетки.
- Одностороннее расхождение ребер.
Диагностика
А знаете ли вы, что…
Следующий факт
Для диагностики клиновидных позвонков требуется пройти обследование нескольких специалистов: невролога, вертебролога, ортопеда. Для оценки состояния внутренних органов могут понадобиться дополнительные консультации пульмонолога, кардиолога, гастроэнтеролога.
Обнаружить деформацию удается при помощи рентгена позвоночника, но данный метод не является достаточно информативным. Например, альтенирующие позвонки обнаружить с помощью рентгенографии очень сложно. Также трудно понять состояние межпозвонковых дисков, кровотока и других важных моментов, необходимых для выбора терапии.
Наиболее информативным исследованием является МРТ. С его помощью точно определяют наличие патологии в дисках, эпидуральном пространстве. Если есть подозрение на новообразование или метастазы в позвоночнике, назначают КТ. Данный метод исследует конкретный отдел позвоночного столба.
Вы можете больше узнать о начальных стадиях искривления позвоночника в следующих статьях:
- Сколиоз 1 степени
- Сколиоз 2 степени
- Кифоз 1 и 2 степени
Публикации в СМИ
Наиболее часто у взрослых ломаются менее прочные позвонки в местах перехода одной физиологической кривизны в другую: нижние шейные, верхние грудные, нижние грудные и верхние поясничные. Причины: осевая нагрузка на позвоночник, резкое или чрезмерное сгибание или разгибание позвоночника. Классификация переломов по стабильности. Стабильность определяется целостностью заднего связочного аппарата и межпозвонковых суставов • Стабильные повреждения •• Отрыв угла •• Клиновидная компрессия менее 50% высоты тела позвонка •• «Взрывные» переломы, возникающие при осевой нагрузке без сгибания и разгибания позвоночника; при этом ломаются замыкательные пластины позвонка, центральные отделы межпозвонкового диска внедряются в тело позвонка и разрывают его изнутри на несколько фрагментов по принципу гидравлического удара • Нестабильные повреждения •• Вывих и переломовывих позвонка •• Перелом с клиновидной компрессией более 50% высоты тела позвонка в переднем отделе •• Флексионно-ротационный перелом.
Клиническая картина • Боль в повреждённом отделе позвоночника • Кровоподтёк и ссадины в точке приложения силы • Изменения физиологической кривизны: сглаженность поясничного лордоза, усиление грудного кифоза, сколиоз • Симптом вожжей — напряжение длинных мышц спины в виде валиков с обеих сторон остистых отростков повреждённых позвонков • Боль при пальпации остистых отростков повреждённых позвонков • Выступание кзади остистого отростка и увеличение межостистых промежутков на уровне травмы • При переломе поясничных позвонков — боли в животе, напряжение мышц передней брюшной стенки, псевдоабдоминальный синдром — клиника острого живота, развивающаяся при раздражении или повреждении солнечного сплетения и пограничного симпатического ствола забрюшинной гематомой • Симптом Силина — усиление боли при пальпации остистых отростков во время поднятия прямых ног в положении лёжа на спине. Диагностика. Проводят рентгенологическое исследование в двух проекциях, при необходимости — прицельную рентгенографию, томографию позвоночника, рентгенографию в боковых проекциях, КТ, МРТ. На рентгенограммах выявляют клиновидную деформацию тела позвонка в боковой проекции.
Лечение • Перелом нижнегрудных и поясничных позвонков •• Пациента транспортируют на специальных носилках со щитом, исключающим сгибание позвоночника •• Одномоментная репозиция с последующим наложением корсета показана при клиновидной компрессии более 50% тела позвонка ••• Анестезия: в межостистый промежуток над сломанным позвонком вводят 20 мл 0,5% р-ра прокаина (способ Белера), п/к вводят анальгетик ••• Репозицию проводят по методам Уотсона–Джонса–Белера (разгибание позвоночника на столах разной высоты) или Дэвиса (подтягивание вверх за ноги больного, лежащего вниз лицом) ••• Накладывают экстензионный гипсовый корсет, оставляя спину открытой на 4–6 мес ••• Назначают физиотерапию, массаж, ЛФК •• Функциональный метод Древинг–Гориневской показан при компрессии менее 1/3 высоты тела позвонка ••• Назначают постельный режим и продольное вытяжение за подмышечные ямки на наклонном щите на 1,5–2 мес ••• ЛФК назначают с первых дней постельного режима для создания мышечного корсета •• Метод постепенной репозиции ••• Репозицию проводят, поэтапно увеличивая разгибание позвоночника путём подкладывания широких валиков под поясничную область в течение 7–10 сут ••• Проводят ЛФК, массаж, физиотерапию ••• На 15–20 сут накладывают экстензионный корсет на 4–6 мес •• Открытую заднюю фиксацию позвоночника применяют при неосложнённых сгибательных переломах ••• Сломанный позвонок расправляют до операции одномоментно или постепенно ••• Применяют фиксацию остистых отростков, дужек, поперечных отростков повреждённого отдела позвоночника ••• После операции назначают ЛФК, массаж для укрепления мышц спины •• При «взрывных» переломах удаляют костные отломки, тело позвонка замещают костным трансплантатом • Перелом среднегрудных и верхнегрудных позвонков. При переломах верхних грудных позвонков до TV применяют вытяжение не за подмышечные ямки, а за голову петлёй Глиссона.
МКБ-10. T08 Перелом позвоночника на неуточнённом уровне
Лечение
Выбор тактики лечения зависит от первоначальных данных. Учитываются: стадия патологии, активность клиновидных позвонков, наличие сопутствующих заболеваний. Применяют консервативное лечение и хирургическое вмешательство.
Консервативное лечение
Консервативное лечение назначают при незначительных искривлениях, болезни Шейерман-Мау. Операцию проводить нецелесообразно, так как она травматична и требует длительной реабилитации.
Консервативное лечение используют, если искривления незначительные, такие как при болезни Шейерман-Мау
Для исправления патологии используют следующие методы:
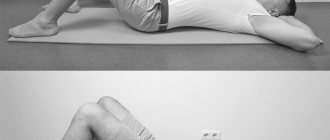
- Лечебная физкультура.
- Массаж.
- Мануальная терапия.
- Плавание.
- Ношение ортопедических изделий.
- Санаторно-курортное лечение.
Лечебная физкультура предполагает выполнение специального комплекса, разработанного врачом. Каждый день необходимо делать гимнастику для укрепления мышечного корсета и восстановления гибкости спины.
Массаж выполняется специалистом по лечебному массажу. У пациента нормализуется кровообращение, обмен веществ, укрепляются мышцы. Рекомендовано проходить 2 курса в год по 10 сеансов.
Мануальная терапия основана на щадящих методиках. Решающее значение имеет квалификация специалиста. Нельзя прерывать курс лечения, даже если усиливаются болевые ощущения. Плавание — это самый оптимальный и полезный вид активности при проблемах со спиной. В воде происходит расслабление мышц, с другой стороны, развиваются и укрепляются отдельные мышечные группы.
При сколиозе или кифозе используют специальные ортопедические изделия. Например, корсет Шено, бостонский корсет, простой поддерживающий бандаж. Эти приспособления применяют даже при выраженных искривлениях. Они поддерживают спину в нужном положении, снимают излишнюю напряженность мышц.
Применение лекарственных препаратов имеет симптоматический характер. Для снятия болевого синдрома и уменьшения воспаления используют нестероидные противовоспалительные препараты, миорелаксанты, спазмолитики. Выбор средства осуществляет врач после полного обследования.
Хирургическое лечение
Хирургическое лечение позволяет стабилизировать деформированные позвонкиЕсли патология достигла большой степени и продолжает прогрессировать, то единственным выходом остается хирургическое вмешательство.
Оно показано в следующих случаях: сколиоз или кифоз 3-4 степени, нарушение работы внутренних органов, выраженный болевой синдром, который не купируется обычными препаратами, нарушение мозгового кровообращения.
При клиновидных позвонках используют следующие методы операций:
- Спондилодез — сращивание позвонков с применением имплантов.
- Переднезадний эпизиоспондилодез. Устанавливается специальная конструкция, которая блокирует рост костной ткани на выпуклом участке. При этом на вогнутой стороне позвонки продолжают расти. Данный метод используют для лечения детей, у которых развитие позвоночника еще не завершено.
- Эксция позвонка. Удаляют деформированный позвонок полностью или его часть.
Видео: «Техника проведения операции по исправлению позвоночника»
Все о клиновидной деформации позвоночника
Для устранения любой проблемы с позвоночником требуется большое количество времени. Клиновидная деформация позвоночника не является исключением. Процесс лечения состоит из многих этапов и зависит от степени деформации, места возникновения, наличия прочих заболеваний, возраста пациента и многих других факторов.
Причины появления патологических изменений
Деформация возникает по разным причинам, из них выделяют такие:
- Врожденные. Формируется при внутриутробном развитии. На развитие плода влияет: стрессы, питание, состояние окружающей среды, генетика (генетические дефекты), медикаменты, которые принимает женщина во время беременности и перенесенные в этот период инфекционные заболевания.
- Приобретенные. Возникают при заболеваниях позвоночника, переломах, вывихах, опасных условиях труда, остеопорозе и онкологических болезнях. При диагностике выделить отдельную причину невозможно, чаще всего это несколько проблем, которые в итоге привели к такому последствию.
Классификация клиновидной деформации
В зависимости от места: боковая, передняя и задняя. По количеству пораженных позвонков: единичная, двойная и множественная. Чаще всего такая аномалия формируется в нижней части груди реже – в верхних отделах позвоночника.
Позвонки с клиновидной деформацией способны дальше развиваться и расти, но это может привести к прогрессированию патологии. Если они не растут, то часто срастаются с соседними позвонками и нарушают подвижность в этой области. Это все может спровоцировать нарушение функционирования внутренних органов, самого позвоночного столба, а также мышц, нервов и сосудов и в итоге привести человека к инвалидности.
Симптомы
При клиновидной деформации позвоночника самое первое, что начинает беспокоить, это боль в поврежденном месте. Сначала она временная, если человек перенапрягся или совершил резкое движение, перенес что-то тяжелое. Но если вовремя не обратится к врачу, то возникают постоянные болевые ощущения.
При прогрессировании деформации боль становится больше и начинает отдавать в разные места (в пах, живот, ноги, руки). Появляется онемение, жжение, слабость, быстрая утомляемость, снижаются рефлексы и чувствительность. При сильном искривлении появляется дискомфорт и боль в груди, повышение давления, затрудненное дыхание, нарушение пищеварения, в итоге возникает парез или паралич.
При развитии патологии в шейном отделе симптоматика немного меняется. Характерно для этого типа патологии нарушения сна, головные боли и обмороки. Аномалия вынуждает человека отказаться от работы и является косметическим дефектом, который доставляет дискомфорт и может привести к депрессии.
Диагностика изменений в позвоночном столбе
Данную патологию можно обнаружить и при стандартном наружном осмотре, но в более сложных случаях и для большей информативности специалисты могут также назначить рентген, УЗИ, МРТ и КТ. Обязательно сдается общий и биохимический анализ крови, которые могут показать отклонения в работе организма в целом, и гормональные тесты. Также доктора рекомендуют проходить полный комплекс обследования, в который входит поход к неврологу, травматологу, хирургу и кардиологу.
Лечение назначается индивидуально, исходя из множества факторов, анализов пациента и степени деформации. Но в любом случае, реабилитация позвоночника
занимает большое количество времени.
Она может включать в себя:
- Консервативное лечение. Если нет значительных деформаций и осложнений, то в таком случае обходятся устранением симптомов и профилактикой для предотвращения дальнейшего развития болезни.
- Медикаментозная терапия. Лекарства доктор назначает только в том случае, если есть сильные боли, которые не проходят. В зависимости от степени боли подбираются препараты и их форма (таблетки, мази, уколы).
- Физиотерапия. Физиотерапевтические процедуры назначают в качестве вспомогательной терапии, для того чтобы устранить отечность или воспалительные процессы, расслабить, нормализовать кровообращение. Массаж входит в такой вид лечения. Но это должен быть лечебный массаж, который делает профессионал с медицинским образованием.
- Лечебная гимнастика и плавание. Это скорее профилактика до или после проблем с позвоночником. Регулярные походы в бассейн и спорт укрепят мышечный корсет и помогут избавиться от болей. Лечебная гимнастика подбирается для каждого человека индивидуально, в зависимости от степени деформации и физического состояния.
- Ортопедическая коррекция. Иногда специалисты предлагают носить специальный корсет, который нацелен на вытяжение позвоночника
. - Хирургическое лечение. Если деформация дальше прогрессирует и вышеперечисленные методы не помогают, то назначают операцию.
Профилактика
Необходимо постоянно следить за своим здоровьем. Проблемы с позвоночником отражаются на качестве жизни человека.
Профилактика врожденной патологии:
- Обязательно следить за питанием. Необходимо употреблять достаточное количество фруктов, витаминов, белка и кальция.
- Беречь себя от болезней. Избегать инфекций.
- Если работаете на опасном предприятии, то следует на время беременности отказаться от трудовой деятельности.
- Не перенапрягаться.
- Больше свежего воздуха.
- Необходимо отказаться от вредных привычек (алкоголь, сигареты и т.д.)
- Не принимать лекарственные препараты (даже витамины) без одобрения их вашим врачом.
Если уже поставлен диагноз, тогда необходимо укрепить свой мышечный корсет. Если это ребенок, то разнообразьте его досуг, запишите в спортивные секции, ограничьте использование гаджетов и т.д.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Прогноз и профилактика
Прогноз заболевания зависит от нескольких факторов:
- стадии патологии;
- активности клиновидных позвонков;
- возраста пациента;
- своевременности диагностики и терапии.
Наиболее благоприятным прогноз будет, если клиновидные позвонки не растут и искривление носит локальный характер. Неблагоприятный прогноз бывает при активных позвонках. В этом случае рост позвоночного столба происходит неравномерно и может привести в формированию горба.
Профилактикой заболевания является:
- Здоровый образ жизни.
- Избегание травм спины, излишних физических нагрузок.
- Своевременное лечение инфекционных заболеваний.
- Занятие физкультурой.
- Регулярные профилактические осмотры ортопеда для пациентов из группы риска.
- Правильно подобранная мебель для сна и работы.
Профилактика
Клиновидная деформация– заболевание, с которым нужно активно бороться, а не пускать ситуацию на самотек. Усугубление аномалии может привести к серьезным проблемам с позвоночником,негативно отразиться на работе сердца, дыхательной и нервной системы.
Особенно внимательными к своему здоровью следует быть будущим мамам.
Профилактика клиновидной деформации у плода:
- Внимательно следите за своим питанием и образом жизни, обязательно несколько раз в день гуляйте на свежем воздухе. В рационе обязательно должны быть белки, кальций, витамины группы В.
- Избегайте контактов с инфекционными больными.
- Если вы работаете на вредном производстве, предоставьте в отдел кадров справку о беременности, которая дает право перейти на легкий труд. Чем дольше вы работаете в опасных условиях, тем выше риск того, что у ребенка будут серьезные проблемы со здоровьем.Это касается не только клиновидной деформации мышц.
- Бережно относитесь к своему здоровью – при любом недомогании следует обращаться за медицинской помощью. У беременных ослаблен иммунитет, поэтому могут дать о себе знать хронические и заболевания, ранее протекающие бессимптомно. Особенно такой «сюрприз» может возникнуть уже женщин, которые не занимались планирование беременности.
- Откажитесь от вредных привычек, иначе клиновидная деформация –еще не самое страшное, с чем вам придется столкнуться.
- Избегайте стрессовых ситуаций – не зря женщин всячески оберегают от лишних переживаний и негативных эмоций. Стрессы являются одной из основных причин развития опасных для жизни патологий.
- Не принимайте лекарственные препараты без рекомендации врача –обычное обезболивающее, которое вы всегда принимали до беременности, может негативно отразиться на развитии ребенка. Если нет возможности проконсультироваться со специалистом, хотя бы внимательно читайте инструкцию.
Профилактика прогрессирования клиновидной деформации мышц
Если у человека уже диагностирована клиновидная деформация мышц, нужно приложить усилия, чтобы ситуация не усугубилась. Лучший способ поддерживать здоровье своего позвоночника – укрепление мышечной системы с помощью спорта. Это не значит, что необходимо круглосуточно истязать ребенка физическими нагрузками. Регулярного посещения одной-двух спортивных секций будет достаточно.