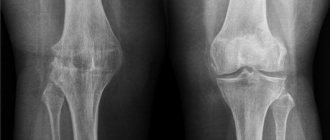
Артроз коленного сустава наряду с артрозом тазобедренного сустава является одним из наиболее широко распространённых дегенеративных заболеваний опорно-двигательного аппарата. В возрасте 50 лет артроз коленного сустава уже встречается у 40% популяции и с возрастом эта цифра планомерно увеличивается.
Учитывая высокую распространённость остеоартроза коленного сустава разработан прогрессивный лечебный алгоритм включающий: модификацию физической активности, лечебную физкультуру, физиотерапию, внутрисуставные и околосуставные инъекции глюкокортикострероидов, препаратов гиалуроновой кислоты, богатой тромбоцитами плазмы, и при отсутствии эффекта от этих консервативных мер – хирургическое лечение.
К хирургическому лечению первичного артроза коленного сустава относятся две основные группы операций – эндопротезирование и корригирующие остеотомии. Артроскопия при первичном гонартрозе отличается низкой эффективностью и зачастую не даёт даже временного облегчения.
При наличии деформации в коленном суставе и преимущественном поражении одного компартмента (половины) коленного сустава корригирующие остеотомии позволяют избавиться от боли с сохранением собственного сустава.
Ниже рассмотрим показания и противопоказания к этой операции, правильный подбор пациентов, хирургическую технику, методы фиксации и возможные осложнения.
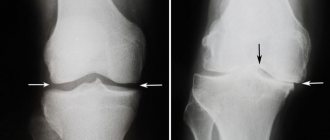
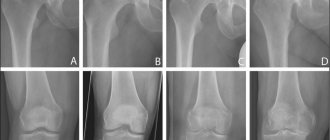
Нарушение механической оси в коленном суставе вызывает неравномерное распределение нагрузки и ассиметричный износ суставного хряща. Чаще встречается артроз с варусной деформацией коленного сустава (ноги «колесом»), при этой форме артроза износ происходит во внутреннем отделе коленного сустава.
Противопоказания к высокой вальгизирующей остеотомии большеберцовой кости:
- индекс массы тела более 35
- нестабильность коленного сустава
- разгибательная контрактура более 15 градусов
- сгибательная контрактура (более 60 градусов)
- выраженный артроз пателло-феморального сустава
При правильной селекции пациентов эффективность высокой вальгизирующей остеотомии большеберцовой кости крайне высока. 10 летняя выживаемость составляет 92%. Корригирующая остеотомия может дополняться процедурами, направленными на восстановление суставного хряща в медиальном отделе коленного сустава.
Согласно исследованию Schallberger в 2010 году, который ретроспективно анализировал долгосрочные результаты лечения медиального артроза коленного сустава при помощи высокой вальгизирующей остеотомии, 5летняя выживаемость составила 98%, 10-летняя 92%, 15 летняя 71%. Всего в долгосрочной перспективе тотальное эндопротезирование потребовалось в 24% случаев. Удовлетворённость пациентов составила 80 %, средний балл по шкале ВАШ был 0, рентгенологически отмечено практически полное отсутствие прогрессирования артроза.
Knee Surg Sports Traumatol Arthrosc. 2011 Jan;19(1):122-7. doi: 10.1007/s00167-010-1256-4. Epub 2010 Sep 7.
High tibial valgus osteotomy in unicompartmental medial osteoarthritis of the knee: a retrospective follow-up study over 13-21 years.
Schallberger A1, Jacobi M, Wahl P, Maestretti G, Jakob RP.
Итак, если ваши колени не сходятся, а ноги напоминают по своей форме колесо, вы физически активны, и боль в коленном суставе связана с первичным медиальным артрозом – высокая вальгизирующая остеотомия большеберцовой кости — это ваш выбор.
Возможные осложнения
Некоторые осложнения возникают уже во время проведения остеотомии, другие — в реабилитационном периоде.
- Неправильное сращение костей. Происходит по причине неправильной фиксации фрагментов костной ткани во время операции. При таком осложнении нужно повторное вмешательство.
- Несращение костей. Может возникнуть из-за тяжелых сопутствующих патологий, курения, нарушенного кровоснабжения прооперированного участка, остеопороза. Для лечения проводится повторная операция и назначается специальная реабилитация.
- Компартмент-синдром. Возникает, если во время хирургической манипуляции мышцы сильно сдавливались жгутом. Для лечения назначают определенные препараты, если случай тяжелый, проводят фасциотомию.
- Неправильная работа суставов, расположенных рядом с операционным полем. Такое осложнение характерно для отсутствия или нарушения правил реабилитации. Назначается ЛФК.
- Инфекции. Их могут заносить во время оперативного вмешательства или при неправильном уходе за раной. Для лечения назначают антибиотик, в тяжелых случаях потребуется ревизионная операция.
- Повреждение нервов — ошибка хирурга или особенность расположения нервных окончаний у пациента. Восстановить функцию поврежденного нерва нельзя.
- Тромбоэмболия. Происходит при неправильном назначении антикоагулянтов, позднем вставании с кровати, невозможности ношения компрессионного трикотажа. Чтобы устранить такое осложнение, нужно высокие дозы антиагрегантов и антикоагулянтов.
Восстановительный период
Консолидация остеотомированной области происходит не ранее чем через 4 месяца, поэтому назначенный врачом реабилитационный режим тщательно должен соблюдаться все это время. Полное cращение перелома, так как физиология каждого отдельного организма неповторима, у пациентов отмечается в различные сроки. Но в среднем кость срастается в течение 4-6 месяцев.
На протяжении всего послеоперационного периода следует четко придерживаться ортопедического режима: дозированный постельный режим, ходьба на костылях без опоры на проблемную ногу, запрет на отдельные виды движений и положений тела, занятия ЛФК и т. д. Заострим внимание, что неотъемлемой мерой для успешного восстановления выступает лечебная физкультура. Без нее невозможно полноценно восстановить баланс мышц, отвечающих за работу опорно-двигательного аппарата. Для скорейшего выздоровления также прописываются процедуры физиотерапии и массажа.
Для купирования послеоперационной боли и воспаления пациенту выписываются лекарства из серии НПВС. Обязателен к назначению специально подобранный курс лечения антибиотиком, чтобы не допустить инфекционного заражения. Среди лекарственных средств также рекомендуются препараты кальция и витамина Д, стимуляторы процессов репарации, витамины группы В, антиагреганты.
Только после подтвержденной рентгеном полностью состоявшейся консолидации разрешается ходить, полноценно опираясь на конечность. Досрочная осевая нагрузка ведет к осложнениям, которые нередко устраняются исключительно повторной операцией.
Деротационный метод
Суть метода состоит в устранении патологического разворота кости относительно сустава, провоцирующего проблемы с ходьбой. Анормальный разворот в медицине называется ротационной дисплазией. Для патологии характерна избыточная антеторсия, сопровождающаяся децентрацией бедренной головки по отношению к вертлужной впадине. Клиническая ситуация отражается в основном на походке: так как нога ротирована кнутри, походка приобретает типичные признаки косолапости. Такое нарушение также может предрасполагать к вывиху ТБС, появлению боли. Бедренная деротационная хирургия предназначена для сокращения угла антеторсии до нормальных показателей. Эффект достигается за счет проведения подвертельной поперечной остеотомии с фиксацией восстановленной области (спицами, винтами, пр.) для ее благополучного сращения в непорочной позиции.
Подготовительный этап
В предоперационном периоде проводится тщательное обследование пациента. Подготовка включает прохождение:
- рентгенографии проблемного сочленения (при необходимости направляют на КТ, МРТ);
- электромиографии;
- ихнометрии, подографии;
- электрокардиограммы;
- общего, биохимического анализа крови;
- клинического анализа мочи;
- коагулограммы;
- теста на ревматоидный фактор;
- исследования кальциево-фосфорного обмена;
- теста на темпы ремоделирования, образование новой костной ткани;
- флюорографии;
- осмотра у анестезиолога и отдельных врачей узкой специализации (кардиолога, эндокринолога или др.).
Накануне перед вмешательством следует прекратить употребление пищи примерно за 8-12 часов. На ночь и непосредственно перед процедурой пациенту ставят клизму для очищения кишечника.
Процесс операции
Хирургическое лечение начинается с введения наркоза. Какой конкретно вид анестезии применить, определяет врач-анестезиолог на стадии предоперационной подготовки. Как правило, это – общий наркоз. Отдельной категории пациентов может быть назначен спинальный или эпидуральный наркоз. Процесс хирургии проходит под рентген-контролем.
- Во время интраоперационного сеанса хирург делает длинный, глубокий разрез мягких тканей послойно в проекции пораженного сочленения.
- Разрезанные кожные и мышечные структуры разводят в стороны, фиксируют ранорасширителем, который дополнительно будет защищать их и нервно-сосудистые пучки от ятрогенных повреждений в процессе выполняемых манипуляций.
- После широкого обнажения фрагмента кости, нуждающейся в коррекции, специалист приступает к остеотомии. Рассекание костной пластинки выполняется остеотомом или долотом.
- Сначала на линии предполагаемого разреза на кости делаются зарубки (ориентирные метки с предварительным углублением) лезвием рабочего инструмента. Затем переходят к основной остеотомии.
- Для образования режущего эффекта применяют несильное ударное воздействие хирургического молотка по наковаленке рукоятки остеотома или долота. Чтобы механическая сила концентрировалась правильно, под зону рассечения подкладывается специальное основание в виде валика.
- После проделанной остеотомии костные отломки сопоставляются в правильном положении и последовательно закрепляются устройствами остеосинтеза.
- По окончании операции проводится очищение операционного поля, извлечение из раны расширителя. Далее следуют дезинфекция и послойное ушивание раны с установкой дренажа. При адекватной фиксации гипсовая иммобилизация не требуется.
Лечение у лучших специалистов
сделает все, чтобы ваше лечение было максимально эффективным. Мы сотрудничаем с ведущими немецкими клиниками и можем порекомендовать врача, который специализируется именно на вашей проблеме. Одним из уникальных немецких медиков, чьей специализацией является остеотомия, является доктор медицинских наук, ортопед-травматолог Свен Шеффлер. В его активе:
- сотрудничество с Олимпийским Спортивным центром;
- создание уникального нового концепта «Возвращение к спорту!»;
- лечение и реабилитация игроков профессиональных футбольных клубов Германии, России, Украины, Беларуси и пр.;
- лечение и реабилитация профессиональных гандболистов, волейболистов, гимнастов, боксеров и пр.;
- ежегодное проведение около 800 оперативных вмешательств;
- активная научная деятельность (автор более 50-ти научных трудов).
Доктор Шеффлер является достойным представителем всемирно известной немецкой медицины. Он занимается лечением как профессионалов-спортсменов, так и обычных людей. Наши специалисты помогут вам пройти лечение у лучших медиков Германии!
Почему стоит приезжать на лечение именно в Германию?
Кроме общих причин и преимуществ лечения в Германии, которые мы описали в этом разделе сайта, в Германии врачи никогда не отказываются лечить пациентов, которые уже приехали на лечение в их клинику. Если врачи согласились принять Вас на лечение, то домой никого не отправят, а будут бороться до победы над болезнью. При принятии решения о необходимости использования той или иной методики немецкие врачи исходят из состояния пациента и целесообразности лечения, но никогда не отказывают в дальнейшем лечении только из-за возраста или состояния пациента, как это часто бывает в постсоветских странах. Если становится очевидно, что остановить развитие болезни уже невозможно, пациенту предлагают продуманную программу, чтобы максимально облегчить страдания и убрать боль.
Разновидности вмешательства
Оперативное вмешательство бывает закрытого и открытого вида. Остеотомия закрытого типа предполагает манипуляции остеотомом из минимального доступа (кожный разрез равен 2-3 см) без обнажения кости. Открытая методика базируется на использовании широкого доступа (длина разреза 8-12 см) с обнажением костного сегмента, который посредством остеотома будет пересекаться.
- Закрытая тактика.
Задействуется в единичных случаях, при этом преимущественно по способу поперечного сечения. Несмотря на малоинвазивность, процедура сопряжена повышенными рисками повреждения нервных стволов и крупных сосудов вследствие плохой визуализации операционного поля. При закрытом доступе рассечение мышц, скелетирование (отделение надкостницы) и пересечение кости, грубо говоря, происходят вслепую. - Открытая остеотомия
. Эта хирургическая тактика более востребована в ортопедии. Обзор оперируемого участка вполне достаточный для того, чтобы работать с режущими инструментами высокоточно, не контактируя с важными нервно-сосудистыми образованиями. Специалисты отмечают, что при более обширной инвазии по отношению к кожно-мышечным структурам открытая технология в ряде случаев оказывается продуктивнее и гораздо безопаснее.
Хирургия методом остеотомии широко практикуется и в России, и за рубежом. Цена в Москве на нее – от 40 тыс. рублей. В Германии самое простое вмешательство выполняется за 15000 евро. В Израиле расценки примерно такие: процедура 1 ст. сложности стоит порядка 20 тыс. долларов, а, к примеру, по удлинению одной ноги – от 55 тыс. у. е. и выше.
По цели вмешательство классифицируют на 4 основные разновидности:
- корригирующая операция для коррекции деформации;
- вмешательство для удлинения/укорочения кости;
- деротационная процедура – исправление патологической ротации элемента кости;
- для повышения опорных функций.
Конкретно сам процесс остеотомирования в зависимости от цели может быть реализован согласно одному или нескольким техническим приемам. Приемы характеризуются геометрическими особенностями прохождения линии костного излома. Изначально существует 2 варианта выполнения искусственного перелома – линейный и фигурный. В них входят следующие подтипы:
- поперечный
– направляющая линия прямая, проходит горизонтально; - косой
– делается наклонный распил в разных плоскостях под определенным углом; - z-образный
– рассекающая костный сегмент полоса напоминает букву «Z»; - лестничный –
рассечение кости имеет ступенчатую форму; - сферический
– место излома представляет собой плавную дугообразную кривую; - углообразный –
пересекающая линия состоит из двух лучей, образующих угол, вершина которого направлена книзу; - клиновидный
– комбинация из двух косых разрезов или сочетание косого и поперечного вида с высвобождением костного клина.
Остеотомия не относится к операции, раз и навсегда решающей проблему с коксартрозом! Она помогает только несколько улучшить качество жизни пациента и способствовать сокращению прогрессирования дегенераций. Разрушение хряща суставных поверхностей на последних стадиях (3-4 ст.) является абсолютным показанием к протезированию.