Пателлофеморальный артроз — это крайне распространенное патологическое состояние, характеризующееся поражением хрящевой части сочленения надколенника и кости бедра. Данный диагноз ставится, когда появляются признаки нарушения структуры хрящевой ткани на фоне любых физических нагрузок.
На данном этапе развития артроза еще не наблюдается появления острых симптомов, способных негативно отразиться на качестве жизни пациента. Наиболее часто это патологическое состояние проявляется у молодых пациентов от 25 до 35 лет. Возникновение признаков артроза нельзя оставлять без внимания, т.к. прогрессирование заболевания может стать причиной нарушения подвижности сочленения и инвалидности.
Что это такое и почему он возникает?
Коленная чашечка, т. е. надколенник, прилегает хрящом, выстилающим внутреннюю часть этого элемента, к хрящевой поверхности бедренной кости, формируя пателлофеморальное сочленение. Развитие артроза пателлофеморального сочленения диагностируется, когда в этой области начинается воспалительный процесс. В норме надколенник, который соединяется с сочленением сухожилиями и связками, при движении сустава не соприкасается с бедренной костью.
Однако при влиянии различных неблагоприятных факторов происходит разрушение хряща надколенника и повреждение крестообразных связок. Из-за этого наблюдается патологическое трение чашечки и бедренной кости. Это приводит к появлению воспалительного процесса. В дальнейшем данное нарушение становится причиной критического повреждения хрящевой поверхности надколенника и развития пателлофеморального артроза коленного сустава.
Наиболее часто появление данной патологии является результатом систематических физических перегрузок коленного сустава при активных занятиях спортом, длительном пребывании в положении стоя, переносе тяжестей и т. д. К другим факторам, повышающим риск развития этой патологии, относятся:
- возрастное снижение эластичности соединительной ткани;
- эндокринные нарушения;
- ношение неудобной обуви;
- травмы колена;
- врожденные патологии строения элементов сустава и мышц бедра;
- инфекции;
- лишний вес;
- ревматоидный артрит;
- мышечная дистрофия.
В действительности любая нагрузка, способная стать причиной смещения наколенника относительно своей оси, может спровоцировать появление пателлофеморального синдрома.
Если своевременно не будет начато лечение, заболевание переходит в остеоартроз, сопровождающийся поражением не только хрящевых поверхностей, но и головки бедренной кости.
Пателлофеморальный артроз коленного сустава: Консервативное лечение
Большинство повреждений задней поверхности надколенника лечатся консервативными методами. Например, такая временная патология как «колено бегуна» встречается у пациентов более молодого возраста и лечится путем подбора правильных нагрузок и физиотерапии. При диагностике данной травмы стоит избегать лишних тренировочных нагрузок, так как боли с передней стороны колена могут возникнуть снова.
Физиотерапия и адаптация образа жизни
Симптомы заболевания пателлофеморальный артроз стабилизируются путем укрепления мышц бедра, а так же потери лишнего веса. Боли в надколеннике можно сократить, если избегать такие нагрузки как положение приседа и поднятие по лестнице. Упражнения на растяжение мышц улучшают латеральную (боковую) подвижность и ход надколенника в надколенниковой поверхности бедренной кости.
Ортопедические протезы
При сильных болях в надколеннике помогают ортопедические протезы (ортезы), которые на время ограничивают подвижность пателлы и освобождают ее от нагрузок. Специалисты нашей клиники окажут Вам квалифицированную помощь при выборе данного вида лечения болевого синдрома.
Болевая терапия и медикаменты
При помощи болеутоляющих и противовоспалительных медикаментов (нестероидные противовоспалительные препараты) контролируют ход заболевания.
Инъекционное лечение
При сложных воспалениях помогает инъекция кортизона. Однако данный метод не рекомендуется использовать постоянно. Инъекции внутрисуставной смазки (гиалуроновая кислота) улучшают способность скольжения коленного сустава, но не используются как форма этиотропной терапии ретропателлярного артроза. Успешной данная форма лечения может быть только при наличии определенного количества суставной поверхности, а так же при долгосрочном положительном результате.
Границы консервативного лечения
Когда отсутствует хрящевая поверхность и происходит трение костей друг о друга, консервативное лечение почти бессильно. Высококвалифицированные ортопеды-хирурги клиники Геленк-Клиник рассмотрят каждый случай в индивидуальном порядке и постараются помочь пациенту консервативными методами. Если же врач установит, что консервативное лечение не принесет желаемого результата, пациенту будут предложены другие формы лечения пателофеморальной патологии.
Классификация по степеням
Главная классификация данного патологического состояния основана на выраженности повреждений элементов сочленения:
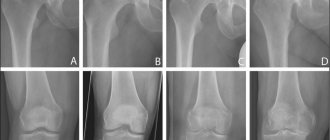
- При 1 степени пателлофеморального артроза даже при проведении рентгенографии не выявляются какие-либо признаки нарушения целостности хрящевых поверхностей. При первой степени течения заболевания уже имеется воспалительный процесс, который сопровождается появлением незначительных симптомов.
- При 2 степени патологического процесса при проведении рентгенографии выявляются признаки нарастающего дегенеративно–дистрофического процесса, который распространяется на обширные участки хрящевой ткани. При этой стадии течения патологии уже наблюдается появление выраженной симптоматики.
- При 3 степени на рентгеновском снимке видны обширные дегенеративно–дистрофические изменения хрящевых поверхностей надколенника и бедренной кости. Кроме того, присутствуют выраженные признаки поражения головки кости. При третьей стадии заболевание сопровождается острой симптоматикой и ограничением подвижности сочленения.
Трансплантация аутологичных клеток хряща
Трансплантация аутологичных клеток хряща подразумевает трансплантацию аутогенного суставного хряща пациента в поврежденную область за надколеником. Этот метод имеет смысл лишь тогда, когда повреждена только одна суставная поверхность. Если повреждены обе суставные поверхность, данный метод оперативного лечения не проводится.
При незначительных повреждениях хряща существует возможность нарастить его заново. Во время артроскопического вмешательства от менее перегруженного ретропателлярного хряща отделяется небольшая часть размером рисового зерна. При помощи полученной хрящевой массы в специальной лаборатории образуется большое количество хрящевых клеток. Спустя 6-8 недель эти клетки пересаживаются на пораженные места за надколенником. Примерно через 3 месяца из хрящевых клеток образуются крепкая хрящевая ткань с устойчивой гидравлической проницаемостью. Трансплантация аутологичных клеток хряща подходит более молодым пациентам. Регенерация хрящевой поверхности предотвращает артрозные заболевания, а так же имплантацию пателлофеморального протеза.
Частичный пателлофеморальный протез: Металлический имплантат на бедре между двумя бедренными мыщелками покрывает надколенниковую поверхность бедренной кости. Соединение полиэтиленового и титанового имплантата с обратной стороны надколенника образует скользящую поверхность. Наши специлиалисты цементированным имплантатам предпочитают конструкции HemiCAP. © 2med
Медицинский запрос
Проявляющиеся симптомы
На начальной стадии развития данного заболевания клинические проявления выражены слабо, что затрудняет диагностику. Сначала появление болевого синдрома наблюдается после физических нагрузок. Неприятные ощущения быстро исчезают после кратковременного отдыха. Кроме того, на наличие патологии на ранней стадии ее развития может указывать хруст в колене при его сгибании. Через короткий период все клинические проявления пателлофеморального артроза могут исчезать.
На поздних стадиях развития заболевания фазы острого течения становятся более продолжительными. Помимо интенсивного болевого синдрома, появляются признаки отечности сочленения. Нога в колене сильно увеличивается в размере. При любом движении неприятные ощущения усиливаются. Кроме того, постепенно у пациентов появляется нарушение походки, выраженное хромотой. При интенсивном поражении хрящевой ткани сочленения хруст и щелчки в колене появляются при любых движениях.
В дальнейшем клинические проявления заболевания становятся интенсивными. Пациент теряет возможность нормально передвигаться без приема обезболивающих средств. На последней стадии патологического процесса наблюдается полное блокирование сустава.
- Феморопателлярный артроз — симптомы и лечение
Краткие сведения
Пателлофеморальный артроз (лат. Patella – надколенник) характеризуется поражением хрящевой ткани надколенника и бедренной кости. Обычно диагноз ставят на фоне нарушения нормальной структуры хряща при малейшей физической нагрузке. При первичной постановке диагноза тяжелых признаков патологии не наблюдается. При дальнейшем прогрессировании данный тип артроза может проявляться неприятными признаками.
Чаще всего заболевание обнаруживают у молодых пациентов, ведущих активный образ жизни, в возрасте 20-40 лет. Обычно наблюдается поражение одной коленной чашечки, реже – две. Существуют неблагоприятные усложняющие маркеры, включающие вывих коленной чашечки у человека (пателлы), которые нередко случаются у лиц с данным типом артроза.
Пателлофеморальный артроз — признаки
При обнаружении пателлофеморального синдрома не следует заниматься самолечением. Необходимо посетить травматолога, чтобы назначили корректирующую терапию с целью замедления развития патологии. В противном случае артроз доставит в будущем много неудобств. Терминальная стадия развития пателлофеморального артроза нередко приводит к инвалидности.
Диагностика
При появлении признаков пателлофеморального артроза пациенту необходимо обратиться за консультацией к таким узконаправленным специалистам, как ортопед и травматолог. Специалист сначала выполняет сбор анамнеза и оценку имеющихся у пациента жалоб. При проведении осмотра врач оценивает возможность нормального сгибания и разгибания сустава в положении сидя и стоя. Кроме того, выполняется тщательная пальпация коленной чашечки при согнутом и разогнутом суставе.
Обязательно пациента просят напрячь бедренные мышцы. При этом проводится оценка расположения надколенника при попытках его удержания пальцами. Помимо расположения чашечки, врач при осмотре может предварительно оценить состояние и функциональность связок и мышц. Для уточнения характера повреждений назначаются следующие инструментальные и лабораторные исследования:
- рентген;
- КТ;
- артроскопия;
- общий и биохимический анализы крови.
В тяжелых случаях часто назначается магнитно-резонансная томография. МРТ позволяет выявить даже незначительные нарушения структуры хрящевых элементов сочленения. После того как будет проведена комплексная оценка состояния, врач может определить, как лечить это патологическое состояние.
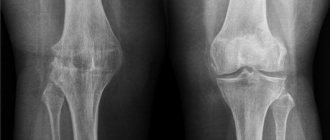
Рентген пателлофеморального сустава
Пателлофеморальный артроз вызывает несоответствие формы надколенника по отношению к надколенниковой поверхности бедренной кости. Путем обследования модели движения надколенника при сгибании и разгибании ноги, специалист может сузить круг возможных причин заболевания. © Prof. Dr. Sven Ostermeier Рентгенография коленного сустава в прямой проекции является одним из важнейших методов диагностики суставной щели в пателлофеморальном суставе. Во время данного обследования ноги пациента согнуты. Таким образом, можно определить более точное расстояние пателлы к надколенниковой поверхности бедренной кости. Кроме того, специалисты клиники Геленк-Клиник в г. Фрайбург в Германии проводят рентген колена в боковой проекции: Если снимок показывает сужение суставной щели, это указывает на постепенный износ хряща вследствие воспалительного процесса.
Как лечить заболевание?
В зависимости от степени запущенности пателлофеморального синдрома терапия может проводиться как консервативными, так и оперативными методами. При консервативном подходе к терапии данного заболевания пациенту в первую очередь подбираются лекарственные препараты для подавления воспаления, устранения симптомов и недопущения дальнейшего разрушения суставных поверхностей.
Помимо всего прочего, в схему консервативного лечения включаются физиотерапевтические процедуры, ЛФК, ношение ортезов и специальной ортопедической обуви и т.д. Ограничено можно использовать народные средства.
Лекарственные препараты
Для стабилизации состояния сустава при артрозе в первую очередь пациенту подбираются препараты из числа нестероидных противовоспалительных средств. К медикаментам данной группы относятся:
- Ибупрофен.
- Диклофенак.
- Кеторолак.
- Индометацин.
- Кетопрофен.
Кроме противовоспалительных препаратов в форме таблеток, пациентам прописываются мази и гели, способствующие устранению воспалительного процесса, улучшающие местное кровообращение и помогающие восстановить эластичность поврежденных связок и мышц. К таким медикаментам относятся:
- Диклак гель.
- Вольтарен.
- Випросал.
- Никофлекс.
- Апизатрон.
- Финалгель.
Для компрессов и растирок пораженного сустава рекомендуется использовать Димексид. При наличии выраженного болевого синдрома может быть показано внутрисуставное введение анестетиков, хондропротекторов и глюкокортикостероидов. Часто пациентам с прогрессирующим пателлофеморальным артрозом назначаются длительные курсы таблетированных форм хондропротекторов. К таким медикаментам относятся:
- Хондроитин.
- Терафлекс.
- Структум.
- Дона и т.д.
Помимо всего прочего, нередко в схему терапии включаются поливитамины. Они способствуют устранению имеющегося в организме дефицита полезных веществ и запуску регенерационных процессов.
- Лечение деформирующего артроза коленного сустава 1,2,3 степени, его причины и симптомы
Физиотерапия
При комплексном консервативном лечении пателлофеморального артроза применяется ряд физиотерапевтических процедур. Нередко при этом заболевании используется лазерная терапия. Эта процедура предполагает воздействие на пораженную область сустава особого пучка ультрафиолетового и инфракрасного цвета. Курс лечения составляет 5–7 процедур. Этот физиотерапевтический метод лечения особенно эффективен при 1 и 2 стадии патологического процесса.
Кроме того, часто при терапии артроза применяется магнитотерапия. Данный физиотерапевтический метод позволяет добиться выраженного улучшения примерно у 50% пациентов. Нередко при этом патологическом состоянии назначается сухая и жидкая криотерапия. Более эффективным является жидкий вариант проведения процедуры.
Для устранения неприятных ощущений в колене, наблюдающихся при этом заболевании, часто назначаются процедуры парафиновых обертываний, лечение грязями и озокеритовые ванны. В данном случае лечебный эффект в большей степени достигается за счет дозированного воздействия тепла.
Также при терапии этого патологического состояния нередко применяется электрофорез с Димексидом, серой, цинком, литием и другими веществами.
Лечебные упражнения
Существует специальная гимнастика для укрепления мышц и сухожилий, поддерживающих колено. На ранних стадиях пателлофеморального артроза такие упражнения позволяют добиться положительного эффекта даже без других консервативных методов терапии. При этом заболевании колена лучший эффект дают статические упражнения.
Хорошо помогают разработать коленные суставы медленно выполняющихся полуприседания. Темп выполнения упражнения должен быть максимально медленным. За один подход следует делать 10–15 приседаний. Если пациенту ведет сидячий образ жизни, ему рекомендуется выполнять данное упражнение через каждый час.
Кроме того, может быть рекомендована легкая растяжка. Для ее проведения необходимо встать прямо и делать выпады вперед и назад поочередно каждой ногой. За один подход следует делать 20–30 таких движений каждой ногой.
Еще одно эффективное упражнение для разработки коленного сустава выполняется в положении лежа на спине. В этом положении следует согнуть левую ногу в колене, а правую, вытянув носок, приподнимать над поверхностью на 15–20 см. Следует задержаться в таком положении на протяжении 20–30 секунд, а затем сменить положение ног. За один подход нужно сделать 5 таких упражнений на каждую ногу. Если состояние позволяет, нужно сделать 2 подхода с интервалом в 5–7 минут.
Народные средства
Различные народные средства при терапии пателлофеморального артроза можно использовать только в качестве вспомогательных методов терапии.
- Артроз коленного сустава лечение в домашних условиях
Желательно перед применением различных составов на основе трав и природных компонентов проконсультироваться с врачом.
Положительный эффект при этом заболевании может быть достигнут при ежедневном использовании компрессов на основе йода, медицинской желчи, нашатыря, меда и глицерина. Все компоненты нужно брать в равных пропорциях. Данные ингредиенты следует тщательно перемешать и поместить в затемненное место на 2 недели. Перед нанесением состав следует немного подогреть. Компресс накладывается на пораженное сочленение на 20–30 минут.
Кроме того, при лечении пателлофеморального артроза можно использовать компрессы на основе чистотела. Для приготовления средства нужно взять примерно 50–70 г сочных листьев и цветов этого растения и измельчить до состояния кашицы. Кашицу нужно приложить к колену и прикрыть марлей. Компресс следует держать на протяжении 30 минут. Данным средством следует лечиться 7 дней.
Проведение операции
Если консервативное лечение не позволяет добиться выраженного улучшения состояния, пациенту может быть назначено оперативное лечение. Наиболее часто назначается артроскопия. Эта процедура предполагает выполнение небольшого разреза, через который вводится лапароскоп, оснащенный камерой и источником света. Эта процедура позволяет оценить состояние сустава изнутри и при необходимости заменить пораженные участки хряща искусственной тканью.
Нередко выполняется латеральный надрез, который предполагает рассечение связки в области коленной чашечки. Это позволяет нормализовать физиологическое расположение сустава. После этого требуется комплексная реабилитация для восстановления нормального функционирования сочленения.
Анатомия расстройства
Коленный сустав — это так называемое вращающееся шарнирное соединение. Это означает, что он может сгибаться и поворачиваться. Сустав состоит из трёх костей, бедренной кости, голени и коленной чашечки. Артроз пателлофеморального сочленения коленного сустава является одной из наиболее распространённых причин боли в колене у пациентов среднего возраста и часто ассоциируется с нарушением паллотемоферола.
Пателла — это кость, которая защищает колено, но иногда из-за травмы или другой проблемы перестает функционировать.
Правильный диагноз устанавливается путём изучения истории пациента и физического и рентгенографического обследования колена.
Возможные причины заболевания
Возможные причины заболевания
Пателлофеморальный артроз, или синдром пателлофеморальной боли, является типичным заболеванием сустава надколенника (пателлофеморальный сустав). Причины заболевания могут также находиться в области мускулатуры спины, тазобедренного сустава или ног.
Одной из самых распространённых причин является перелом коленного сочленения, который может привести к повреждению кости. Кроме того, причиной могут быть нарушения положения позвоночника и тазобедренного сустава, которые приводят к неправильному расположению, из чего следует перегрузка сухожилия или повышение давления в колене. Результатом является характерная жгучая или пульсирующая боль. А также возможны изменения анатомии в самом коленном суставе.
Причиной возникновения болей может стать ретропателларный остеоартрит (изменения хряща в коленной чашечке), вызванный чрезмерными напряжениями, которые хрящ не выдерживает. К ним относится, например, любой тип комбинации постоянной перегрузки (особенно в сгибании колена), смещения осей ноги, постоянные вывихи надколенника или повреждения сустава (например, падение на колено).
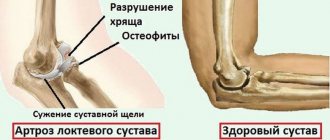
Остеоартроз и феморопателлярный артроз
Остеоартроз — это хроническая дегенерация суставного хряща и сопутствующий дисбаланс между накоплением кости и срывом. Остеоартроз представляет собой сложное явление, включающее как физические, так и метаболические факторы.
В суставе хрящ покрывает костяные концы и способствует низкой подвижности суставов. Хрящевые клетки обновляются в той же степени, в какой они деградируют. Сустав сохраняет свою неограниченную способность двигаться.
Если возобновление клеток медленнее, чем ухудшение и/или физический стресс (удары, повторяющиеся трения) слишком сильный, метаболический баланс сустава нарушается. Износ хряща начинается с трещин, которые постепенно становятся глубже, до появления правильных кратеров (изъязвления).
Пателлофеморальный синдром как проявление пателлофеморального остеоартроза коленного сустава — заболевание, характерное для пожилых людей, требует гораздо более серьёзного и долгосрочного лечения. Вначале применяется первый набор препаратов, которые улучшают микроциркуляцию крови, регулируют обмен веществ, уменьшают кровоток, замедляют дегенерацию хряща. Следующим этапом является назначение физической терапии, в том числе:
- электрофорез;
- ультразвуковое излучение;
- радоновые и скипидарные ванны, а также грязелечение.
По результатам рентгенологического обследования и лабораторных испытаний врач выписывает комплекс лекарств и процедур, которые могут потребоваться для операции.
Ещё одним заболеванием, относящимся к пателлофеморальному синдрому, является феморопателлярный артроз, который чаще всего возникает у спортсменов. В народе это состояние называют «колено бегуна», так как ноги спортсменов подвержены большим нагрузкам и травмам. Следует отметить, что этим видом артроза женщины спортсменки болеют чаще, чем мужчины.
Лечение феморопателлярного артроза коленного сустава первоначально заключается в снятии болевых симптомов. Для этого делают холодные компрессы, натирают колено противовоспалительными мазями.
Обязательно нужно прекратить физические нагрузки и обеспечить покой. Хорошо помогает массаж больного колена.
Но нужно помнить, что эта болезнь никогда не пройдёт сама по себе. Необходимо обратиться к ортопеду, травматологу, артрологу. Врач исследует колено и назначит лечение. Диагностика этого расстройства проводится с помощью рентгена.
Симптомы пателлофеморального синдрома
Кардинальный симптом пателлофеморального болевого синдрома — боль. Боль может быть односторонней, двусторонней или чередующейся. На начальных этапах боль может быть меньше, и со временем она будет увеличиваться в значительной степени, так как движение колена не является гладким, а мышцы напрягаются при движении. Другие болевые симптомы:
- Боль в области коленной чашечки.
- Временная боль после длительного напряжения коленного сустава.
- Боль усиливается после тренировки, при подъёме по лестнице, во время сидения на корточках.
Пациенты часто жалуются на ограниченную подвижность или типичное ощущение растяжения, вызванное опухолью в области надколенника.
Частичный пателлофеморальный протез коленного сустава
Причины имплантации протеза
- Изолированный артроз пателлофеморального сустава.
- Неудачное консервативное лечение.
- Неудачное оперативное лечение на связках.
- Боли и ограничения в повседневной жизни.
- Хорошее состояние менисков
- Хорошее состояние крестообразных связок
- Стабильность суставов и радиус движений в норме.
Прогресс медицинских технологий в изготовлении протезов, а так же современное понимание о том, как устроен пателлофморальный сустав способствуют улучшению результатов лечения.
Результаты операции по имплантации частичного пателллофеморального протеза полностью зависят от качества обследования, медицинских показаний, а так же от точного размещения компонентов. Ключ к успеху в данном случае — это опыт.
Вес пациента играет немаловажную роль в сохранении протеза: Чем больше весит человек, тем меньше сохраняется ретропателлярный протез.
Когда имплантируют частичный пателлофеморальный протез?
Если суставный хрящ и пателла находятся в стадии разрушения либо изношены полностью, проводить суставосохраняющее лечение уже не имеет смысла. Однако если не повреждена другая часть коленного сустава — внутренний и внешний тибиофеморальные суставы между бедренной костью и костью голени — частичное протезирование надколенника является очень хорошей альтернативой.
Преимущества частичного пателлофеморального протезирования
Чтобы пателлофемморальный артроз не затронул главные компоненты коленного сустава, необходимо своевременное проведение операции. При помощи данного вмешательства наши специалисты сохраняют природное строение коленного сустава и заменяют только поврежденную область. Вовремя проведенная операция по частичному пателлофеморальному протезированию предотвращает полное эндопротезирование на долгие годы.
Когда запрещается проводить частичное пателлофеморальное протезирование?
Противопоказания
- Ревматические воспаления
- Остеопороз в продвинутой стадии
- Бактериальные инфекции
- Нестабильность мягких тканей и сухожилий
Если артроз затрагивает и другие отделы коленного сустава, изолированная операция по протезированию надколенника уже не имеет смысла.
Для того, чтобы пателлофемморальный протез продержался много лет, на коленом суставе не должны были проводиться операции по коррекции его нестабильности и формы. Продольная ось коленного сустава должна быть выпрямлена. Вальгусная либо варусная деформация нежелательна. Однако если пациенты обращаются с подобной патологией ног, врачи проводят такое сопровождающее вмешательство как остеотомия большеберцовой кости для выпрямления оси.
Для более точного разъяснения причин и противопоказаний частичного пателлофеморального протезирования пациенту необходимо обратиться к опытным специалистам.
Тотальное эндопротезирование является хорошим методом лечения артроза коленного сустава. Однако однополюсное/частичное протезирование позволяет сохранить связки и части хрящевой костной ткани в здоровых отделах колена, а так же способствует улучшению сгибательных функций.
Надколеннико-бедренный протез HEMICAP®
За последние годы развития эндопротетики надколеннико-бедренный протез HEMICAP® зарекомендовал себя с хорошей стороны. Имплантация этого вида протеза проводится без использования цемента. Задняя часть протеза имеет костесохраняющую шероховатую структуру. Через небольшой разрез под контролем артроскопа в большеберцовую ость вставляют винт. Благодаря специальной структуре, аналогичной настоящей, компенсируется локальное повреждение хряща и восстанавливается исходное положение сустава. Прочное соединение поверхности протеза и костей позволяет пациентам заниматься спортом без боли.
Боковой рентген после имплантации пателлофеморального протеза.
Имплантация других протезов подразумевает использование цемента, но крепление кости с протезом HemiCAP® обеспечивает длительную стабильность имплантата и без цементной массы. В отличие от других цементированных протезов пателлофеморального сустава, имплантация протеза HemiCAP® не подразумевает отделения костного вещества. Современная медицина предлагает различные виды таких протезов, для того, чтобы восстановить форму любой надколенниковой поверхности бедренной кости.
Задняя поверхность коленной чашечки не всегда покрывают полиэтиленовым имплантатом: Если хрящевая поверхность еще интактна, ее сохраняют и используют для скольжения протеза.
Если структура хряща за надколенником сильно повреждена, для достижения максимального скольжения используют полиэтиленовый имплантат. С двух сторон надколенника вставляется скользящий пластиковый «вкладыш» из прочного высокосшитого полиэтилена..
Локальный артроз может быть остановлен при помощи надколеннико-бедренного протеза HEMICAP без использования цементного вещества и необходимости отделения костного вещества феморопателлярного сустава.
Такая замена в коленном суставе позволяет сохранить исходные функции в колена. Опытные специалисты нашей клиники соблюдают анатомическую форму коленного сустава и таким образом сохраняют скольжение суставных поверхностей без боли. Зачастую данная операция проводится в малоинвазивной форме, что сокращает послеоперационный период и намного легче переносится больным.
Имплатация цементированного пателлофеморального протеза
Во время данного вмешательства суставная поверхность освобождается от оставшегося хряща и затем выравнивается. Для укрепления скользящих поверхностей, от хрящевой поверхности осторожно отделяется небольшая частица. При имплантации пателлофеморального протеза обратная сторона коленной чашечки покрывается подходящим по форме полиэтиленовым «вкладышем». При замене изношенного сустава часть большеберцовой и бедренной кости иссекается и заменяется на компонент из металла. Компоненты пателлофеморального протеза фиксируются прочным костным цементом.
Медицинский запрос
Диагностика и лечение
Диагностика этого расстройства довольно проста, она не требует каких-либо лабораторных анализов или аппаратной диагностики. Пациент лежит на спине и полностью расслабляет колени, врач выполняет пальпацию коленной чашки, смещая её попеременно в одном направлении, затем в другом направлении, определяя болезненную точку. Боль также будет возникать при сокращении мышц тазобедренного сустава.
Независимо от того, что является источником боли, должен быть проведён тщательный физический осмотр. Необходима дополнительная визуализация, чтобы избежать поспешных хирургических процедур. В частности, перед началом любого лечения необходимо исследовать возможные причины повреждения хряща, чтобы затем начать целенаправленную терапию.
Если боль не проходит через определённое количество времени, могут диагностировать пателлофеморальный артроз коленного сустава 2 степени, который отличается следующими симптомами:
- Локализация боли. Острые или тянущие болевые ощущения, которые могут отдавать в верхнюю часть бедра, появляются в передней части колена.
- Боли появляются после нагрузки во время выполнения физических упражнений, беге, спуске или подъёме по лестнице, приседаниях, поднятии тяжестей и так далее. В состоянии покоя все болевые ощущения проходят.
Пателлофеморальный артроз колена второй степени может стать причиной развития хронической стадии заболевания.
Консервативная терапия
Специальные и многоступенчатые методы лечения этого типа заболеваний не требуют дорогостоящих и редких лекарств. Сначала терапия всегда должна быть консервативной. С помощью специальных, облегчающих программ эта болезнь во многих случаях управляема, даже если лечение может занять много времени. Консервативное лечение включает:
- противовоспалительные препараты.
- упражнения по укреплению квадрицепса.
- физическую терапию.
- модификацию активности.
Специальные повязки могут положительно повлиять на состояние надколенника. В начале лечения в тяжёлых случаях применяются анальгетические инъекции.
Эти меры дополняются корректировкой повседневной деятельности (исключая глубокое сгибание колена), назначением противовоспалительных препаратов, строгим контролем веса и физиотерапией.
Профилактика и домашние методы лечения
Лучшим методом для профилактики и лечения остеоартрита, а также для первоначального лечения пателлофеморального синдрома являются:
- ванны с морской солью и порошкообразной горчицей;
- настойки для растирания на основе ромашки, клевера, льняного семени;
- травяные отвары (бузины, ромашка, боярышник, чистотел, облепиха, арника);
- сбалансированная диета, включающая такие продукты, как овощи, фрукты (особенно слива), молочные продукты, крупы.
Рекомендуется избегать чрезмерного употребления соли и сахара. И главное, появление болезненных симптомов в колене не должно игнорироваться врачом. Любое заболевание, если оно своевременно и правильно диагностировано, можно вылечить.
Баскетболисты, танцоры, бегуны – это неполный перечень тех спортсменов, которые находятся в группе риска по заболеванию пателлофеморальным артрозом колена
Пациент может заподозрить этот диагноз у себя при следующих симптомах: хруст, пощелкивание в колене, прихрамывание без видимой причины, отечность в верхней части колена, покраснение, боль. Именно боль считается явным признаком того, что у человека имеется пателлярный артроз.
В зависимости от того, какая интенсивность этого состояния, можно выделить следующие стадии заболевания:
- 1 степень. Клинические проявления пока очень малы. Болезненность почти не проявляется. При пателлофеморальном артрозе 1 степени человек может испытывать чувство усталости ног, в особенности в области колена, а снижение активности не дает ощущение восстановления тканей сустава.
- 2 степень. Пателлофеморальный артроз коленного сустава 2 степени отличается усилением болезненности. Появляется она после тренировок, длительной ходьбы или иной нагрузки на ноги. В состоянии покоя эти ощущения исчезают.
- 3 степень. Периодические боли, которые сейчас появляются намного чаще, обусловлены происходящими дистрофическими изменениями внутри сочленения. Это можно увидеть и на рентгеновском снимке (сужение просвета между костями). Стабильная двигательная функция при пателлофеморальном артрозе 3 степени становится недоступной.
На компьютерную и магнитно-резонансную томографию направляют пациентов, у которых имеется отягощенная клиническая картина. При смежных заболеваниях (псориазе в области колена) также нелишним будет направить пациента на полное исследование этой зоны
Лечение пателлофеморального артроза коленного сустава – только комплексное. Оно должно включать в себя следующие мероприятия.
Пациенту назначают противовоспалительные средства (перорально и наружно) для снятия воспаления, уменьшения болевых синдромов (Диклофенак, Ибупрофен). Для стимуляции регенеративных процессов назначают препараты, в составе которых есть компоненты, схожие с мягкими структурами сочленения (Хондроитин, Терафлекс). Нелишними будут и обычные витаминные комплексы для укрепления всего организма.
Они считаются более эффективными, чем таблетки и мази. В зависимости от необходимого эффекта могут использоваться как противовоспалительные средства, так и хондропротекторы. Очень популярными и полезными для суставов считаются инъекции гиалуроновой кислоты. Они способствуют синтезу коллагена, который ответственен за эластичность хрящей.
Речь идет о грязелечении, ультрафиолете, электрофорезе, магнито-, бальнео- и парафинотерапии. Они увеличивают местный иммунитет, так необходимый в вопросе восстановления. Необходимо пройти полностью прописанный специалистом курс, чтобы достичь желаемого эффекта.
Она не должна стеснять ступню, а также быть анатомически правильной (иметь небольшой подъем с внутренней стороны – супинатор). Раньше ортопедическую обувь можно было приобрести только в специализированных салонах. Сегодня даже производители масс-маркета стараются думать не только о красоте ног своих потребителей, но и об их здоровье, а потому выпускают специальные линии для тех, кто длительное время проводит на ногах.
При пателлофеморальном артрозе второй степени и выше может потребоваться хирургическое вмешательство
Методом артроскопии можно не только обследовать область колена, но и провести необходимые манипуляции по удалению участков, подвергшихся повреждению, а в крайних случаях – замене деформированной зоны. Латеральный надрез может потребоваться при необходимости рассечения связки коленной чашечки. Таким способом ей придают нормальное физиологическое положение.
Коленный сустав – один из самых подвижных во всем организме. Здесь сосредоточено огромное количество костей, связок, хрящей и мышц. Нарушение функционирования только одного участка негативно сказывается на работе всего аппарата – колена. Лечение пателлофеморального артроза коленного сустава необходимо проводить совместно с врачом.
Лечение
Следует проконсультироваться с ортопедом при наличии следующих условий:
- История смещения надколенника.
- Прямой удар в колено и подозрение на перелом надколенника или рассекающий остеохондрит (длительно существующие боль и / или отек).
- Повторный подвывих надколенника, не поддающийся физиотерапии (можно предположить дисплазию ПФ сустава).
При наличии центральной сенситизации необходимо проконсультироваться со специалистом по обезболиванию.
Физическая терапия
Наиболее распространенные мероприятия по лечению ПФБС перечислены ниже:
- Мануальная терапия.
- Упражнения с открытой и закрытой кинетической цепью.
- Укрепление квадрицепса.
- Тейпирование надколенника.
- Ортезирование коленного сустава.
- Укрепление проксимальной мускулатуры.
- Обучение.
Тейпирование колена по МакКонелли
Какие методы лечения не подкреплены современными доказательствами?
- В упражнениях с открытой и закрытой цепью не было отмечено существенной разницы в зависимости от типа упражнения.
- Необходимы дополнительные доказательства для изучения долгосрочных эффектов тейпирования надколенника, механизма действия и направления силы (медиальное, нейтральное, латеральное).
- Нет никаких серьезных данных относительно массажа, термотерапии, чрескожной электростимуляции, электростимуляции и тренировок с биологической обратной связью.
Какие методы лечения подтверждаются наилучшими имеющимися доказательствами?
- Tyler и соавт. отметили значительную роль функции мышц бедра в лечении ПФБС. В 93% случаев лечение было успешным при улучшении силы сгибателей бедра и нормализации тестов Обера (оценка илиотибиального тракта/напрягателя широкой фасции бедра) и Томаса (оценка сгибателей бедра).
- В отчете Mascal была зафиксирована слабость абдукторов, экстензоров и наружных ротаторов бедра при тестировании 2 пациентов с ПФБС. Лечение состояло из тренировки мышц бедра, таза и туловища, что привело к значительному уменьшению боли, улучшению кинематики ПФ сустава при динамическом тестировании; это также положительно повлияло на скорость возвращения к исходному уровню функции.
- Whittingham исследовал эффективность ежедневного тейпирования надколенника и физических упражнений в отношении боли и функции у лиц с ПФБС. Результаты его работы показали, что тейпирование надколенника может быть полезно в сочетании с укрепляющими упражнениями для увеличения скорости восстановления.
Были рассмотрены 2 статьи, посвященные влиянию ортезирования стопы на ПФБС. Оба исследования показывают, что использование ортопедических средств у пациентов с чрезмерной пронацией приводило к уменьшению боли / скованности (правда в этих исследованиях использовалось несколько вмешательств, включая ортезирование). Пациенты с пателлофеморальной болью могут извлечь выгоду из ортезирования стопы, если у них имеется чрезмерная пронация стопы и / или чрезмерная внутренняя ротация нижней конечности при опоре на стопу и увеличенный угол Q. Тем не менее, необходимы дополнительные исследования для оценки эффективности такого лечения у пациентов с ПФБС.
Укрепление квадрицепса
Безболезненные упражнения очень важны при лечении ПФБС. Изометрические упражнения при полном разгибании колена (надколенник не соприкасается с мыщелками бедра) можно использовать в начале терапии, поскольку они минимизируют нагрузку на пателлофеморальный сустав при одновременном укреплении четырехглавой мышцы бедра. Для примера ниже представлены два упражнения.
Упражнение с выпрямленной ногой.
- Пациент располагается в положении лежа на спине, одно колено согнуто под углом 90 градусов (если это больная нога, то упражнение должно выполняться при отсутствии боли), стопа стоит на плоскости опоры; другая нога полностью разогнута. Пациент поднимает выпрямленную ногу и держит ее в течение 10 секунд. Контролируйте, чтобы пациент сохранял нормальный поясничный лордоз и не компенсировал его своим тазом.
Упражнение на сжатие подушки.
- Пациент удобно сидит с опорой под спину. Обе ноги выпрямлены. Положите под одно колено подушку или свернутое полотенце (это колено может быть слегка согнуто). Пациент пытается вдавить подушку/полотенце в стол, выпрямляя колено (работает четырехглавая мышца).
Упражнения с открытой и закрытой кинетической цепью
Упражнения, выполняемые в условиях закрытой кинетической цепи более функциональны, чем упражнения в открытой кинетической цепи. Они характеризуются более низкой нагрузкой на ПФ суставе, особенно в терминальных диапазонах полного разгибания (от 0 до 40 градусов сгибания колена). Поэтому упражнения следует выполнять в этом диапазоне. В качестве примера можно взять приседания. Убедитесь, что колени пациента не выходит за линию пальцев стоп — как только это произойдет, нагрузка на ПФ сустав станет слишком высокой, что может спровоцировать боль.
Если пациент не может переносить упражнения в закрытой цепи, то упражнения в открытой цепи могут стань неплохой альтернативой, поскольку здесь проще контролировать нагрузку (при условии, что упражнения безболезненны). При использовании упражнений в закрытой цепи пациент должен оставаться в пределах безболезненного диапазона движений (от 40 до 90 градусов сгибания колена).
Медиальная широкая мышца бедра
Копенгагенские приведения
Тренировка МШМБ уместна у некоторых пациентов с ПФБС, но не у всех. Обследование МШМБ должна включать оценку включения, поперечное сечение мышцы, выносливость и способность включаться под разными углами сгибания колена, а также использоваться функционально. Следует избегать слишком большого внимания к селективной активации МШМБ, поскольку нет никаких доказательств того, что ее можно изолировать. Тем не менее, она чрезвычайно важна для центрирования надколенника, и поэтому, хотя данная мышца активна на протяжении всей амплитуды, ее основная роль заключается в сгибании от 0 до 30 градусов. Потребность в улучшении функции МФШБ усиливается при дисплазии межмыщелковой ямки, высоком стоянии надколенника, повреждении медиальной пателлофеморальной связки или при наличии большого настояния между бугристостью большеберцовой кости и межмыщелковой ямкой.
Особенно неблагоприятно на МФШБ влияет отек и / или боль. 10 мл жидкости будут ингибировать МФШБ, но 40 мл — ингибировать латеральную широкую мышцу бедра. Точно так же боль вызывает задержку включения МФШБ, и чем больше боль, тем больше задержка. Это помогает объяснить, почему пациенты после травмы и/или операции, у которых часто бывает выпот в суставе, развивают ПФБС. Это также объясняет, почему разрешение выпота является основной целью (наряду с уменьшением боли).
Тренировка МФШБ должна осуществляться в пределах 0-30 градусов, включать в себя поддержание выносливости и назначаться с тоническим компонентом, чтобы сохранить постуральную функцию мышцы.
Недавнее исследование (Benjafield, 2014) показывает, что упражнения, ориентированные на МФШБ, вызывают изменение угла наклона волокон МФШБ (относительно оси бедренной кости). Угол волокна может изменяться от 40 до 70 градусов).
Тренировка мышц бедра
Реабилитационная программа при ПФБС должна также включать в себя укрепляющие упражнения для абдукторов и наружных ротаторов бедра. В одном исследовании было доказано, что боль во время повседневной деятельности была меньше, а функциональность была лучше, когда упражнения для колена сочетались с упражнениями для бедра.
Другое исследование показало, что пациенты с ПФБС имели худшие характеристики эксцентрического отведения бедра по сравнению со здоровыми людьми. Таким образом, рекомендуется использовать эксцентрические упражнения для укрепления абдукторов бедра.
Проприоцептивная тренировка
Посмотреть эту публикацию в Instagram
Публикация от Семинары для врачей и тренеров (@physiosapiens.ru)
Доказано, что качество проприорецепции в колене у пациентов с ПФБС снижается. Даже при одностороннем ПФБС (т.е. проприоцепция снижается в обоих коленях). Поэтому проприоцептивная тренировка (при отсутствии боли) коленного сустава должна быть частью реабилитационной программы.
Электротерапия
Некоторые пациенты могут страдать от ПФБС из-за (нервно-мышечного) дисбаланса между медиальной и латеральной широкими мышцами бедра. Основной причиной является мышечная атрофия МФШБ и чрезмерное/аномальное латеральное смещение надколенника из-за относительного увеличения силы латеральной широкой мышцы. При нервно-мышечном дисбалансе между медиальной и латеральной широкими мышцами электростимуляцию МФШБ следует рассматривать как дополнение к консервативной (физической) терапии, поскольку она является селективной и не приводит к увеличению напряжения на ПФ суставе.
Ортезирование стопы
Существует несколько клинических предикторов, которые позволяют определить, получит ли пациент пользу ортезирования стопы или нет.
- Лица с ПФБС, которые носят менее поддерживающую обувь.
- Те, кто сообщает о более низком уровне боли.
- Демонстрируют меньшую амплитуду дорсифлексии голеностопного сустава.
- Пациенты, которые сообщает о немедленном уменьшении боли с помощью ортезирования стопы при выполнении приседаний на одной ноге.
Какие выбрать ортезы? В исследованиях использовались готовые ортопедические стельки, изготовленные из этиленвинилацетата средней плотности. Они значительно улучшили функциональные показатели у лиц с ПФБС через 12 недель, и эти улучшения были больше, чем те, которые наблюдались сразу после применения ортезов. Эти улучшения могут быть важны для долгосрочной профилактики развития остеоартрита коленного сустава у некоторых лиц с ПФБС (однако необходимы дальнейшие исследования).
Видео по теме:
Словосочетание артроз пателлофеморального сочленения используется только врачами травматологами или хирургами. В мировой классификации болезней МКБ-10 данное заболевание называется пателлофеморальный синдром коленного сустава.
Согласно данным ВОЗ, около 13% всех больных, которые жалуются на боль в коленях, имеют патологические изменения в месте пателлофеморального соединения.
Обычно заболевание возникает на фоне других воспалительных процессов, но бывают случаи, когда причиной могут быть травмы или неправильные занятия спортом. Одним из факторов развития недуга является пожилой возраст.
Содержание
Дифференциальная диагностика
Различные заболевания могут провоцировать боль в переднем отделе коленного сустава, не будучи ПФБС:
- Болезнь Гоффа.
- Синдром илиотибиального тракта.
- Тендинит собственной связки надколенника.
- Остеоартрит коленного сустава.
- Повреждение суставного хряща.
- Повреждение медиального мениска.
- Киста Бейкера.
- Повреждение передней и задней крестообразных связкок.
- Отраженная боль из тазобедренного сустава (например, фемороацетабулярный импинджмент, остеоартрит тазобедренного сустава).
- Отраженная боль из поясничного отдела.
Причины заболевания
Начало пателлофеморального артроза коленного сустава провоцируется истончением суставного хряща надколенника. После того, как происходит нарушение функции хрящевой ткани, возникают нарушения в двигательных функциях коленного сустава. Усиливается трение костей, начинаются дегенеративно-дистрофические процессы. Основным звеном патогенеза заболевания является нарушение трофических и регенеративных возможностей хряща.
Причиной такого состояния могут стать следующие факторы:
- генетические аномалии соединительной ткани,
- метаболические заболевания,
- гормональные заболевания,
- дисплазия и повреждения хрящевой ткани,
- увеличение нагрузок на сустав,
- ожирение 3-й и 4-й стадии,
- постоянные травмы колена,
- воспалительные и аутоиммунные процессы,
- старение и снижение регенерации в тканях,
- недостаток полезных веществ и витаминов,
- воспалительные заболевания кожи над коленом.
Иногда точную причину обнаружить не удается, в таком случае диагностируют идиопатический артроз.
Упражнения и диета
Диета и упражнения ЛФК на любой из стадии артрозной патологии – неотъемлемая часть лечебной программы. Сильно деформированное колено, дабы не провоцировать усиление болезненных ощущений, необходимо разгрузить посредством снижения массы тела. Конечно, похудение касается исключительно людей, у которых вес превышает нормальные значения. Пациенту рекомендуется лечебное питание для коррекции массы тела, специально разработанное лечащим врачом. Рацион питания разрабатывается таким образом, чтобы количество поступивших с пищей микроэлементов и витаминов удовлетворяло потребностям организма, при этом лишние килограммы уходили.
Лишний вес недопустим.
Врачи запрещают употреблять алкоголь, блюда из жирных сортов мяса, различного рода консервы, фаст-фуды, острые и копченые продукты, сладкие газированные напитки и вредные сладости, белых сортов хлебобулочные изделия, сдобу, жирные соусы и кремы, жареную пищу. Предпочтение следует отдавать блюдам из постного мяса, крупяным продуктам (кроме риса и манки), свежим овощам и фруктам, бобам, свежевыжатым сокам из апельсина и граната, кисломолочной продукции. Режим питания должен быть дробным: принимать пищу следует пятикратно в сутки небольшими порциями.
Придерживайтесь здорового рациона.
Вы должны осознавать, что диета обязательно должна сочетаться с особыми физическими нагрузками. Комплекс упражнений, составленный специалистом, важно выполнять под его наблюдением. Сустав посредством ЛФК на запущенной стадии, конечно, не восстановится, зато вы сможете снизить степень последствий дегенеративно-дистрофического заболевания на мышцы ноги и опорно-двигательный аппарат в целом. Конкретно проблемный коленный сустав сейчас нельзя напрягать, так как его можно легко травмировать, чем еще больше усугубить и без того нелегкое качество жизни. Поэтому неквалифицированный подход здесь даже и не рассматривается!
Важно! На третьей стадии похудение и лечебная гимнастика в основном необходимы в качестве подготовки к предстоящей операции. Такие предоперационные мероприятия за счет укрепления мышечного аппарата позволят легче перенести реабилитационный период, скорее восстановить утраченную двигательную функциональность прооперированной конечности, достичь лучших послеоперационных результатов.
Симптоматика
Клиническая картина при артрозе пателлофеморального соединения колена развивается очень медленно, существуют случаи и бессимптомного течения болезни. Заболевание длительное время протекает латентно (скрыто), и только в период обострения у пациента могут появляться конкретные жалобы.
Первое, на что обращает внимание больной – это ощущение дискомфорта при ходьбе или при движениях в колене. После небольшого отрезка времени возникает нарастающая боль, щёлканье и хруст. Характерным симптомом всех артрозов является утренняя скованность, которая проходит через полчаса или час.
Обычно пателлофеморальный артроз возникает без признаков воспаления, это говорит о том, что заболевание не приводит к повышению температуры и развитию общей интоксикации.
Боль чаще резкая, интенсивная, локализуется в передней части колена, иногда отдаёт в боковые отделы, боль усиливается при сгибании ноги в коленном суставе.
При запущенных стадиях недуга боль может носить постоянный характер.
Повреждение хамстрингов (хамстринг-синдром)
Хамстринги — это мышцы задней группы бедра. Резкие движения и смены направления довольно часто приводят к их травме и растяжению. Важно подобрать правильную нагрузку, чтобы окончательно их не дорвать, растяжение и постепенное укрепление с бегом, резкими остановками и сменой направлений.
Профилактика и лечение:
— Укрепление задних мышечных групп бедра в комплексе с растяжением
— Физиотерапия
— Медикаментозное лечение
— Мануальные техники
Классификация
Пателлофеморальный артроз имеет три стадии течения болезни. Для каждой степени характерны свои клинические особенности и рентгенологические изменения. Нужно понимать, что при каждой степени врач назначает разное лечение и подбирает соответствующие реабилитационные мероприятия.
С увеличением степени заболевания нарастают дистрофические изменения в суставе и его фиксирующем аппарате.
1 степень
Первая или ранняя степень характеризуется тем, что у больного нет конкретных жалоб. Иногда во время работы или длительного стояния на одном месте может возникать незначительный дискомфорт, который проходит после прекращения нагрузки. Незаметно для пациента возникает постепенное уменьшение амплитуды движений. Иногда утром после пробуждения может быть небольшая скованность.
Рентгенологическая картина практически без изменений, может быть незначительное истончение хряща и реакция надкостницы.
2 степень
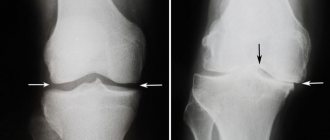
Пателлофеморальный артроз коленного сустава 2 степени имеет выраженную симптоматику со специфическими рентгенологическими и клиническими признаками. В начале второй стадии возникает частый дискомфорт в коленном суставе, надколеннике и в латеральных частях пателлофеморального сочленения. Возникает утренний дискомфорт, который длится более часа, при ходьбе или при нагрузке на колени возникает резкая боль, не позволяющая продолжать движение. Из-за боли снижаются функциональные возможности коленного сустава. На рентгенограмме отчетливо видно сужение пространства между надколенником и бедром, утончение хряща и появление небольшого количества остеофитов.
3 степень
Третья или терминальная степень характеризуется тем, что почти исчезает хрящевая ткань, происходит трение костей. Больной не может нормально ходить, боль возникает и в состоянии покоя и не проходит после прекращения нагрузки. Боли сильные локализуются возле надколенника и в его боковых поверхностях. Утренняя скованность может длиться около нескольких часов. На рентгенограмме заметно полное отсутствие пространства между надколенником и бедром. На снимках визуализируется большое количество остеофитов. Происходит полное изменение пателлофеморального сочленения. Лечение, как правило, симптоматическое и хирургическое.
Колено бегуна (пателлофеморальный болевой синдром)
Часто случается, когда надколенник смещается от места его центровки. При этом очень часто хрящ изнашивается, что вызывает боль вокруг надколенника. Особенно когда вы поднимаетесь вверх и вниз по ступенькам, приседаете, сидите длительное время с согнутыми коленями.
Профилактика и лечение:
⁃ Правильно подобранная физическая нагрузка (упражнения)
⁃ Тейпирование с центрированием надколенника
⁃ Правильно подобранная обувь
⁃ PRP-терапия и препараты гиалуроновой кислоты (только по назначению врача!)
Диагностика
Прежде чем назначить лучевые методы исследования, врач должен провести объективное обследование пациента осмотреть кожу возле поражённого сустава, проверить функции сгибания и разгибания. Также необходимо собрать анамнез, расспросить больного о возможных причинах, из-за которых мог резвиться артроз.
После осмотра необходимо проанализировать жалобы больного и предположить стадию болезни. Иногда на первоначальном этапе происходит много диагностических ошибок, поскольку симптоматика может быть вялой, или пациент не придаёт должного значения некоторым мелочам.
После осмотра и опроса врач выбирает метод лучевой диагностики, обычно это:
- рентгенография в стандартных проекциях,
- компьютерная томография (КТ),
- магнитно-резонансная томография (МРТ).
Для дополнения картины назначают параклинические исследования, которые включают:
- общий анализ крови,
- общий анализ мочи,
- биохимию крови,
- СОЕ,
- С-реактивный белок.
После анализа всех данных можно установить точный диагноз и назначить правильное лечение.
Диагностика патологии
Если у пациента возникают тревожащие признаки, с помощью которых можно заподозрить развитие дистрофически-дегенеративного состояния, необходимо скорее обратиться за помощью к травматологу-ортопеду. Врач должен провести первичный осмотр и направить пациента на сдачу анализов и проведение рентгена. Если в ходе проведения рентгенографии наблюдается сомнительная картина в диагностике болезни, можно для дообследования отправить пациента прости такие виды инструментальных исследований:
- МРТ или УЗИ, если имеются признаки поражения мягких тканей или подозрение на артрит. По показаниям могут назначить исследование крестцового сочленения для дифференциального выявления болезни Бехтерева на начальных стадиях.
- КТ. Этот метод позволяет увидеть патологические изменения в суставах и хрящах до того момента, пока они не станут видны на рентгеновском снимке. Компьютерная томография позволяет выявить неблагоприятные патологические изменения в суставах до начала проявления клинической картины болезни.
- Артроскопия – наиболее точный метод диагностики. С помощью исследования можно обнаружить все возможные патологические изменения в суставах на любой стадии развития болезни.
Рентгенография позволяет рассмотреть признаки болезни на 2 и 3 стадии развития, когда уже возник дискомфорт, чувство скованности и хруст в коленях. Наблюдается сужение суставной щели, признаки воспаления и деформации в хрящевой пластине.
Чтобы дифференцировать патологию от других схожих состояний (различные виды артритов), требуется провести ряд лабораторных анализов, включающий:
- Биохимический анализ крови с почечными пробами.
- Ревматоидный фактор.
- Общий анализ крови с определением СОЭ.
- С-реактивный белок.
- Общий анализ мочи.
Проведение данных анализов позволяет исключить другие грозные патологии, такие как реактивный или ревматоидный артрит, подагру.
Методы лечения
В лечении пателлофеморального артроза коленного сустава должны использоваться новые комбинации терапевтических препаратов с различных фармакологических групп. Для достижения максимального терапевтического эффекта необходимо устранить причины, которые могут провоцировать обострение заболевания.
Терапия бывает таких видов:
- консервативная,
- хирургическая,
- физиотерапевтическая,
- упражнения ЛФК с целью восстановления пателлофеморального сочленения.
Медикаментозное лечение пателлофеморального соединения коленного сустава включает приём таких препаратов:
- НПВС (в инъекциях и таблетках),
- хондропротекторы,
- обезболивающие,
- витаминопрепараты,
- гормональные препараты (при острой необходимости).
Перед началом лечения патологии предварительно проконсультируйтесь с врачом.
При запущенных второй или третьей стадиях болезни используют хирургическое лечение.
Используют такие варианты вмешательства:
- Артроскопия при помощи специальных эндоскопов. Хороший способ диагностики и удаления дистрофических изменений. Также с помощью данной методики в полость сустава можно вводить лечебные препараты и проводить откачивание суставной жидкости.
- Боковой релиз. Данный способ направлен на коррекцию положения коленной чашечки. При помощи хирургического инструментария разрезают наружные связки и восстанавливают положение надколенника.
Физиотерапевтические методы лечения направлены на устранение патологии в пателлофеморальном сочленении. При проведении процедур улучшаются процессы кровообращения и метаболизма в хрящевой ткани.
Наиболее распространённые методы:
- грязевые ванны,
- магнитотерапевтические мероприятия,
- электрофорез с противовоспалительными мазями,
- парафинотерапия,
- иглоукалывания,
- водные процедуры.
Физиотерапия является дополнительным методом лечения и назначается только после полного обследования.