Травматолог-ортопед > Статьи > Мозаичная хондропластика коленного сустава
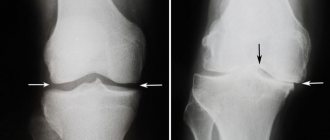
Суставной хрящ любого сустава, в том числе и коленного, обладает крайне низким потенциалом самовосстановления. Глубокие дефекты хряща с высокой вероятностью приводят к остеоартриту. Частота таких дефектов составляет около 5% в общей структуре повреждений коленного сустава.
Локальное травматическое повреждение коленного сустава, вид через артроскоп.
Лечение локальных хондральных дефектов до сих пор остается сложной и противоречивой проблемой ортопедии. Многолетние усилия врачей и исследователей направлены на поиск оптимального решения, которое позволило бы восстанавливать “изношенный” гиалиновый хрящ в области максимальной нагрузки.
В начале 60-х годов была предложена технология сверления субхондральных отверстий, с целью стимуляции роста стволовых клеток, которые, как казалось, должны были обеспечить регенерацию хряща. Эта техника получила достаточно широкое распространение в 90-х годах и получила название “микрофрактурирование”. Она нашла свое применение у достаточно ограниченной группы пациентов — у молодых людей с небольшим и “свежим” повреждением хряща.
В 1983 году М. Бриттберг, Л. Петерсон начали применять аутологичные культивируемые хондроциты для лечения повреждений хряща. Суть этого метода состоит в получении и культивации хондроцитов пациента, и дальнейшую их трансплантацию на периостальном лоскуте. Результаты этой технологии вполне удовлетворительны, но сам метод технически достаточно сложный. В настоящее время чаще используется матричная имплантация аутологичных хондроцитов артроскопическим методом.
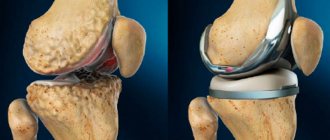
В 90-х годах прошлого века также были предложены и активно использовались разнообразные техники остеохондральных транспалантаций. Под этим термином подразумевается пересадка костно-хрящевых фрагментов из одной области сустава в другую, где имеется участок разрушенного хряща.
Схематичное изображение мозаичной пластики.
Исторические аспекты мозаичной пластики коленного сустава
Сначала были разработаны процедуры трансплантации крупных остеохондральных трансплантатов, полученных из надколенника, медиальной и латеральной поверхностей мыщелков, межмыщелковой борозды. Эти методы были слишком инвазивны и не позволяли получить достаточно конгруэнтные трансплантаты, и к тому же часто приводили к нарушению биомеханики сустава.
Поэтому было предложено использовать нескольких цилиндрических остеохондральных трансплантатов. Успешная операция с использованием этой техники была продемонстрирована Matsusue et al. в 1993 году. В ходе операции был успешно закрыт дефект бедренного мыщелка размером в 15 мм, обусловленный разрывом передней крестообразной связки. Эта методика получила название мозаичная пластика хряща (“Mosaicplasy”).
Мозаичная пластика — вопросы по биомеханике и гистологии
Есть несколько вопросов к мозаичной пластике коленного сустава:
Каков минимальный размер дефекта хряща, который можно закрывать мозаичной пластикой?
Исследования на трупах показывает, что максимальное давление на периферии дефекта отмечается при его размере более 10 мм. Поэтому это пороговое значение и используется для определения показаний к операции.
Снижает ли нагрузку на хрящ мозаичная пластика?
Было установлено, что деструкция хряща на площади в 16 мм (около 2 см2) приводит к росту периферического напряжения на 92%, что еще больше усиливает разрушение хряща и способствует усилению болевого синдрома. При трансплантации трех 8-мм трансплантатов периферическое напряжение увеличивается только на 35%
Откуда лучше всего брать трансплантаты?
Оптимальным местом забора являются участки с наименьшей нагрузкой, достаточной толщиной и кривизной поверхности аналогичной участку-получателю.
Исследования показали, что наименьшую нагрузку в коленном суставе испытывают боковая и латеральная поверхности мыщелков бедренной кости. Именно из этих участков и забирают трансплантаты.
Имеет ли значение кривизна трансплантатов?
Восстановление кривизны сустава, максимально приближенной к исходной, очень важно для равномерного распределения нагрузки. Поэтому очень важно подбирать кривизну трансплантатов.
Важна ли толщина хряща на донорском фрагменте?
Толщина хряща напрямую зависит от нагрузки и варьируется в разных отделах сустава. Естественно, что в донорских участках хрящ несколько тоньше(в среднем 1,8 мм), а в участках, требующих восстановления, толще — до 2,5 мм. Однако больших проблем эта разница не доставляет.
Артроскопия или артротомия — что лучше при заборе трансплантата?
В исследовании Keeling et al. было показано, что трансплантаты, полученные с помощью артроскопии, имели несоответствие размером до 1 мм в 69% случаев, а с помощью артротомии — в 57%. Было отмечено, что артроскопия более сложна при заборе трансплантата с боковой поверхности мыщелков, к тому же она повышает риск краевых переломов.
От чего зависит стабильность трансплантата?
В исследованиях на животных были установлены следующие факты:
- трансплантаты диаметром 11 мм и длиной 15 и 20 мм обладают лучшей вертикальной стабильностью;
- идеальная подгонка длины трансплантата к глубине “посадочного гнезда” обеспечивает повышение стабильности в 2-3 раза;
- трансплантаты с фиксацией press-fit более стабильны (этот эффект достигается за счет того, что сам пересаживаемый костнохрящевой фрагмент чуть шире отверстия для имплантации).
Что будет, если кривизна трансплантата не соответствует кривизне восстанавливаемого участка?
В исследовании на овцах было показано, что несоответствие кривизны до 1 мм допустимо — хрящ сохраняется; если же несоответствие достигает 2 мм и более, то происходит асептический некроз трансплантата и он постепенно рассасывается.
Зависит ли жизнеспособность хряща трансплантата от усилия при его фиксации?
При силе надавливания при фиксации до 10 МПа хондроциты не страдают, если же надавливать с усилием выше 15 МПа происходит повреждение хряща. Поэтому рекомендуется вводить трансплантат несколькими несильными надавливаниями, чем одни интенсивным.
СТЕПЕНИ ПОВРЕЖДЕНИЕ СУСТАВНОГО ХРЯЩА.
В норме толщина суставного хряща составляет 1-6 мм, процессы образования и разрушения хряща находятся в равновесии и регулируются уровнем нагрузок. При развитии остеоартроза это равновесие постепенно нарушается, деструктивные процессы начинают превалировать, что ведет к нарушению структуры и механических свойств хряща. Постепенно происходит истончение хряща, его разволокнение, образуются трещины и дефекты хряща. Параллельно происходят патологические изменения в других суставных структурах сустава, синовиальной жидкости, капсуле сустава, субхондральной кости. По степени и глубине повреждения хряща различают несколько стадий повреждения. I степень — размягчение, разрыхление, уменьшение упругости поверхностного слоя хряща. II степень — истончение, разволокнение поверхностного слоя хряща, образование трещин, эрозий, не достигающих глубоких отделов хряща и субхондральной кости. III степень — истончение, разволокнение хряща с образованием глубоких трещин, дефектов и эрозий, достигающих глубоких отделов хряща и субхондральной кости, образование зон склероза субхондральной кости, появление остеофитов (патологических разрастаний костной ткани). IV степень — полнослойные дефекты хряща с обнажением субхондральной кости, наличием костной деформации.
Что происходит с донорским участком?
Контрольная артроскопия показала, что донорский участок остается пустым, лишь через достаточно продолжительное время происходит его незначительное опускание и образование фиброзной ткани в глубине.
Проводились эксперименты по заполнению дефекта остеопериостальной пробкой из большеберцовой кости, но это все равно не обеспечивает заполнения кости.
Кратко резюмируя все вышесказанное, можно сделать следующие выводы:
- остеохондральные трансплантаты с боковых и медиальных поверхностей мыщелков, а также из области межмыщелковой борозды позволяют успешно исправлять хрящевые дефекты;
- диаметр трансплантата должен быть чуть больше посадочного отверстия;
- длина трансплантата должна быть равна глубине отверстия;
- предпочтительна посадка методом press-fit;
- остеохондральный имплантат долгое время остается жизнеспособным и обеспечивает нормальное функционирование сустава.
Преимущества и недостатки применения остеохондральных трансплантатов
Краткий перечень преимуществ:
- остеохондральный трансплантат, используемый для мозаичной хондропластики, это вполне жизнеспособная функциональная единица, позволяющая восстанавливать разрушенный гиалиновый хрящ;
- размер трансплантата достаточно легко подгоняется под размер посадочного участка;
- процедура носит одностадийный характер — не требуется промежуточных этапов в виде выращивания клеток в лаборатории;
- низкий риск осложнений.
Недостатки:
- сложность в выборе участков с необходимой кривизной для обеспечения лучшей конгруэнтности;
- при взятии большого числа донорских трансплантатов высок риск послеоперационной боли в суставе.
Кому показана мозаичная хондропластика коленного сустава
Этот вид операций предпочтительно выполнять у пациентов с очаговым разрушением суставного хряща в местах наибольшей нагрузки. Происходит это обычно в результате прямого травмирующего воздействия и при остеохондрите. Предположить локальное повреждение можно клинически — на основании боли, усиливающейся в определенном положении сустава.
Пациенту обязательно проводится рентгенография колена. Желательно проведение КТ и МРТ коленного сустава. При этом Кт обладает большей специфичностью и позволяет выявлять поверхностные хрящевые дефекты, МРТ же больше подходит для оценки степени остеохондрита и для подбора донорских участков.
МЕХАНИЗМЫ РАЗВИТИЯ ОСТЕОАРТРОЗА, ФАКТОРЫ РИСКА.
Остеоартроз может быть как первичным (идиопатическим), без четко определенной причины возникновения, так и вторичным, развившимся вследствие определенной травмы или заболевания. Факторами риска развития артроза могут быть травмы суставов, возрастные изменения, нарушения двигательного режима, избыточная масса тела, неравномерное распределение нагрузок, вызванное врожденной или приобретенной деформацией опорно-двигательного аппарата, генетические факторы, воспалительные, обменные, ревматические заболевания и тд. Типичными симптомами артроза являются боли при нагрузках и движениях, усиление болей к концу дня, скованность суставов после периода неподвижности, утренняя скованность, хруст в суставах. По мере прогрессирования процесса отмечается постепенное усиление болей, появление болей в покое, ограничение подвижности суставов, отечность и деформация в области суставов, сужение суставной щели, образование дефектов хряща и костных разрастаний. Так же одним из компонентов развития остеоартроза является нарушение нормального состава и вязко-эластичных свойств синовиальное жидкости, которая играет важную роль в «питании и смазке» суставного хряща.
Техника мозаичной хондропластики
Положение пациента — на спине с согнутой под 120° ногой. Рентгеновский снимок с контрольной меткой позволяет убедиться, что степень сгибания колена достаточна для доступа к донорскому участку кости.
Далее осуществляется артроскопический доступ к мыщелку бедренной кости с поврежденным участком хряща. Производится очистка участка кюреткой и иссечение краев для получения ровного здорового контура. Затем вводится зонд с метками — с его помощью измеряют точный размер дефекта. Если дефект слишком большой или расположен очень далеко, операцию делают с помощью артротомии (открытым доступом).
Следующим этапом делают разрез тканей и получают доступ к тому участку кости, откуда будут брать трансплантат. Используется перекрестный принцип: если восстанавливают дефект на медиальном мыщелке, то трансплантат берут с боковой поверхности латерального и наоборот. Забор ткани осуществляется трубчатым долотом. Очень важно в момент “вбивания” долота сохранять точную перпендикулярность по отношению к поверхности хряща.
Количество забираемых цилиндрических костно-хрящевых фрагментов варьируется от трех до пяти и зависит от их размера: чем больше трансплантат, тем меньше их требуется. Обычно берут 3 трансплантата диаметром 10-11 мм или 5-6 диаметром 5-7 мм.
После получения необходимого количества костно-хрящевых фрагментов выполняется сверление первого “посадочного гнезда” на дефектном участке хряща. Осуществляется это также трубчатым долотом, но диаметр его на 1 мм меньше того, которое применялось для извлечения трансплантатов. Длина посадочного отверстия измеряется, под него подгоняется длина трансплантата, который осторожно фиксируется на предназначенное для него место способом press-fit. Процедуру повторяют необходимое количество раз. При этом отверстия сверлят таким образом, чтобы они были не параллельны и расходились веером от гипотетического центра кривизны мыщелка, это позволяет максимально точно восстановить кривизну суставной поверхности.
Анатомия плечевого сустава
Главная
Лечение
Артроскопия плечевого сустава
Анатомия плечевого сустава
Плечевой сустав образован суставной впадиной лопатки и головкой плечевой кости. Суставные поверхности покрыты гиалиновым хрящом и их размеры не соответствуют друг другу. Площадь головки в три раза больше площади впадины лопатки. Конгруэнтность суставных поверхностей увеличивается за счет суставной губы, которая располагается по краю суставной впадины.
Суставная капсула фиксируется на лопатке по краю суставного хряща суставной впадины и по наружному краю суставной губы; на плечевой кости суставная капсула прикрепляется по анатомической шейке. Суставная капсула просторная и слабо натянута. В нижнем отделе она тонкая, а на остальном протяжении подкрепляется вплетающимися в нее сухожилиями мышц (надостной, подостной, подлопаточной и малой круглой мышц).При движениях в плечевом суставе указанные мышцы оттягивают суставную капсулу и не дают ей ущемляться между суставными поверхностями костей.
Суставная капсула на плечевой кости в виде мостика перекидывается над межбугорковой бороздой, где залегает сухожилие длинной головки двуглавой мышцы плеча, которое начинается от надсуставного бугорка и края суставной губы, проходит через полость плечевого сустава и далее идет в межбугорковой борозде. В полости плечевого сустава сухожилие двуглавой мышцы плеча покрыто синовиальной мембраной, которая сопровождает его в межбугорковой борозде на 2-5 см ниже уровня анатомической шейки, затем заворачивается кверху и, следуя вдоль сухожилия, переходит в синовиальную мембрану суставной капсулы.
На внутренней поверхности суставной капсулы располагаются три суставно-плечевые связки. Они прикрепляются с одной стороны к анатомической шейке плечевой кости, с другой — к суставной губе лопатки. Верхняя и средняя связки разделяются отверстиями сумки, расположенной под подлопаточной мышцей. Связки укрепляют переднюю поверхность капсулы плечевого сустава.
Кроме того, плечевой сустав имеет мощную клювовидно-плечевую связку. Она представляет собой уплотнение фиброзного слоя капсулы, которое простирается от наружного края клювовидного отростка к большому бугорку плечевой кости.
Клювовидно-акромиальная связка, располагается над плечевым суставом и вместе с акромионом и клювовидным отростком лопатки образует свод плеча. Свод плеча защищает плечевой сустав сверху и тормозит вместе с натяжением суставной капсулы отведение плеча и поднятие руки кпереди или в сторону выше уровня плеча. Дальнейшее движение конечности вверх совершается за счет движения вместе с ней лопатки.
Плечевой сустав трехосный, по форме относится к шаровидным суставам. Благодаря тому, что плечевой сустав является наиболее подвижным суставом человеческого тела, рука обладает значительной свободой движения.
Мозаичная хондропластика надколенника и большеберцовой суставной поверхности
Как мы знаем, в коленном суставе имеется еще две суставных поверхности — внутренняя сторона надколенника и суставная поверхность большеберцовой кости. Они также могут повреждаться и требовать “ремонта”.
В случае с надколенником мозаичная хондропластика не представляет сложностей. Она всегда проводится открытым способом, так как требует вывихивания надколенника. Источником трансплантатов обычно служит межмыщелковая бороздка, а сами костно-хрящевые фрагменты имеют меньшую толщину — не более 12 мм (при операции на бедренных надмыщелках их длина составляет 15-18).
Провести мозаичную хондропластику суставной поверхности большеберцовой кости коленного сустава технически достаточно сложно. Для этого необходима направляющая лигаментопластика передней крестообразной связки — этим обеспечивается доступ к месту операции. Источники трансплантатов все те же.
Послеоперационный период и реабилитация
В раннем послеоперационном периоде к оперированному колену прикладывают пузыри со льдом — это снижает риск гемартроза. Также нежелательно применение антикоагулянтов, так как они увеличивают риск гемартроза.
Нагружать сустав можно уже на следующий день, если проводилась пластика с одним трансплантатом, но только с ограничением объема сгибания. В противном случае рекомендуется полностью исключить нагрузку на сустав сроком до 3-х недель, а в дальнейшем на протяжении 3-4 постепенно ее увеличивать. Через 10 недель пациенту разрешается бегать.
НЕ МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ОСТЕОАРТРОЗА.
Лечение остеоартроза должно носить комплексный характер, включающего как медикаментозное, так и не медикаментозное лечение. Огромное значение при не медикаментозном лечении имеет правильный двигательный режим и регулярные занятия лечебной физкультурой (ЛФК). Суставам жизненно необходимо движение. Причем основная нагрузка при занятиях ЛФК должна быть направлена на циклические движения в суставах и укрепление мышц конечности, без существенной осевой нагрузки на пораженные суставы. Это могут быть как простые упражнения, выполняемые в домашних условиях — прогулки, плавание, многократное поднятие прямой ноги, в положении лежа, сгибания-разгибания в коленном суставе, поднятие на носки…, так и более специализированные занятия на тренажерах, и с инструктором. При этом следует избегать выраженных осевых нагрузок на суставы, поднятия тяжестей, бега, прыжков, нескоординированных движений. Так же очень важно уменьшить нагрузку на суставы, за счет снижения повышенного веса. Коррекции веса и улучшению метаболизма должно способствовать и правильно организованное питание. Кроме этого необходимо использование удобной обуви, а так же различных средств ортопедической коррекции — супинаторов, наколенников, ортезов, при необходимости средств дополнительной опоры. Достаточно часто, в комплексном лечении остеоартроза, применяется физиотерапия. Это может быть электор или фонофорез с гидрокортизоном (или другими препаратами), магнитотерапия, переменные электромагнитные поля, лазеротерапия, криотерапия, ударно-волновая терапия, и тд. Выбор метода физиотерапии проводится врачом, с учетом показаний и противопоказаний к данному виду лечения. Так же к не медикаментозному лечению относятся массаж, рефлексотерапия, санаторно-курортное лечение, различные виды народной медицыны.