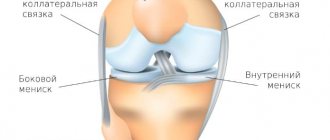
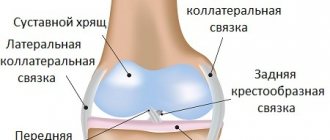
Суставной хрящ любого сустава, в том числе и коленного, обладает крайне низким потенциалом самовосстановления. Глубокие дефекты хряща с высокой вероятностью приводят к остеоартриту. Частота таких дефектов составляет около 5% в общей структуре повреждений коленного сустава.
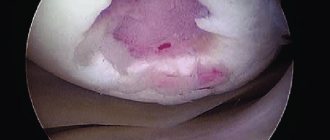
Локальное травматическое повреждение коленного сустава, вид через артроскоп.
Лечение локальных хондральных дефектов до сих пор остается сложной и противоречивой проблемой ортопедии. Многолетние усилия врачей и исследователей направлены на поиск оптимального решения, которое позволило бы восстанавливать “изношенный” гиалиновый хрящ в области максимальной нагрузки.
В начале 60-х годов была предложена технология сверления субхондральных отверстий, с целью стимуляции роста стволовых клеток, которые, как казалось, должны были обеспечить регенерацию хряща. Эта техника получила достаточно широкое распространение в 90-х годах и получила название “микрофрактурирование”. Она нашла свое применение у достаточно ограниченной группы пациентов — у молодых людей с небольшим и “свежим” повреждением хряща.
В 1983 году М. Бриттберг, Л. Петерсон начали применять аутологичные культивируемые хондроциты для лечения повреждений хряща. Суть этого метода состоит в получении и культивации хондроцитов пациента, и дальнейшую их трансплантацию на периостальном лоскуте. Результаты этой технологии вполне удовлетворительны, но сам метод технически достаточно сложный. В настоящее время чаще используется матричная имплантация аутологичных хондроцитов артроскопическим методом.
В 90-х годах прошлого века также были предложены и активно использовались разнообразные техники остеохондральных транспалантаций. Под этим термином подразумевается пересадка костно-хрящевых фрагментов из одной области сустава в другую, где имеется участок разрушенного хряща.
Схематичное изображение мозаичной пластики.
Исторические аспекты мозаичной пластики коленного сустава
Сначала были разработаны процедуры трансплантации крупных остеохондральных трансплантатов, полученных из надколенника, медиальной и латеральной поверхностей мыщелков, межмыщелковой борозды. Эти методы были слишком инвазивны и не позволяли получить достаточно конгруэнтные трансплантаты, и к тому же часто приводили к нарушению биомеханики сустава.
Поэтому было предложено использовать нескольких цилиндрических остеохондральных трансплантатов. Успешная операция с использованием этой техники была продемонстрирована Matsusue et al. в 1993 году. В ходе операции был успешно закрыт дефект бедренного мыщелка размером в 15 мм, обусловленный разрывом передней крестообразной связки. Эта методика получила название мозаичная пластика хряща (“Mosaicplasy”).
Мозаичная пластика — вопросы по биомеханике и гистологии
Есть несколько вопросов к мозаичной пластике коленного сустава:
Каков минимальный размер дефекта хряща, который можно закрывать мозаичной пластикой?
Исследования на трупах показывает, что максимальное давление на периферии дефекта отмечается при его размере более 10 мм. Поэтому это пороговое значение и используется для определения показаний к операции.
Снижает ли нагрузку на хрящ мозаичная пластика?
Было установлено, что деструкция хряща на площади в 16 мм (около 2 см2) приводит к росту периферического напряжения на 92%, что еще больше усиливает разрушение хряща и способствует усилению болевого синдрома. При трансплантации трех 8-мм трансплантатов периферическое напряжение увеличивается только на 35%
Откуда лучше всего брать трансплантаты?
Оптимальным местом забора являются участки с наименьшей нагрузкой, достаточной толщиной и кривизной поверхности аналогичной участку-получателю.
Исследования показали, что наименьшую нагрузку в коленном суставе испытывают боковая и латеральная поверхности мыщелков бедренной кости. Именно из этих участков и забирают трансплантаты.
Имеет ли значение кривизна трансплантатов?
Восстановление кривизны сустава, максимально приближенной к исходной, очень важно для равномерного распределения нагрузки. Поэтому очень важно подбирать кривизну трансплантатов.
Важна ли толщина хряща на донорском фрагменте?
Толщина хряща напрямую зависит от нагрузки и варьируется в разных отделах сустава. Естественно, что в донорских участках хрящ несколько тоньше(в среднем 1,8 мм), а в участках, требующих восстановления, толще — до 2,5 мм. Однако больших проблем эта разница не доставляет.
Артроскопия или артротомия — что лучше при заборе трансплантата?
В исследовании Keeling et al. было показано, что трансплантаты, полученные с помощью артроскопии, имели несоответствие размером до 1 мм в 69% случаев, а с помощью артротомии — в 57%. Было отмечено, что артроскопия более сложна при заборе трансплантата с боковой поверхности мыщелков, к тому же она повышает риск краевых переломов.
От чего зависит стабильность трансплантата?
В исследованиях на животных были установлены следующие факты:
- трансплантаты диаметром 11 мм и длиной 15 и 20 мм обладают лучшей вертикальной стабильностью;
- идеальная подгонка длины трансплантата к глубине “посадочного гнезда” обеспечивает повышение стабильности в 2-3 раза;
- трансплантаты с фиксацией press-fit более стабильны (этот эффект достигается за счет того, что сам пересаживаемый костнохрящевой фрагмент чуть шире отверстия для имплантации).
Что будет, если кривизна трансплантата не соответствует кривизне восстанавливаемого участка?
В исследовании на овцах было показано, что несоответствие кривизны до 1 мм допустимо — хрящ сохраняется; если же несоответствие достигает 2 мм и более, то происходит асептический некроз трансплантата и он постепенно рассасывается.
Зависит ли жизнеспособность хряща трансплантата от усилия при его фиксации?
При силе надавливания при фиксации до 10 МПа хондроциты не страдают, если же надавливать с усилием выше 15 МПа происходит повреждение хряща. Поэтому рекомендуется вводить трансплантат несколькими несильными надавливаниями, чем одни интенсивным.
Показания к проведению артроскопии голеностопного сустава
Артроскопия голеностопного сустава при переломе таранной кости.
Наиболее часто артроскопия голеностопного сустава проводится по следующим показаниям:
Рассекающий остеохондрит
Это асептическое заболевание, характеризующееся некротизацией частей хряща и кости со временем, с дальнейшим отделением некротизировавшихся участков и образованием свободных хондральных тел. Заболевание встречается у лиц молодого возраста. В процессе артроскопии производится удаление некротизировавшихся тканей, фиксация жизнеспособных участков хряща, устранение очагов воспаления, санация суставной поверхности (дебридмент).
Импинджмент-синдром
Так именуется соударение костных структур сустава. Различают передний и задний импинджмент-синдром голеностопа, каждый из которых имеет свои особенности. В обоих случаях край большеберцовой кости соударяется с таранной костью, происходит защемление суставной капсулы и синовиальной оболочки, что сопровождается болевой симптоматикой и ограничением движений вплоть до блокады. Передний — наиболее распространен среди профессиональных спортсменов, часто интенсивно разгибающих стопу (баскетболисты, футболисты), и является следствием травм, в основном, связочного аппарата, задний – у артистов балета.
Предрасположенностью к заднему импинджменту может послужить ostrigonum — у некоторых людей бугристость таранной кости может быть отдельной костью. Импинджмент сопровождается периодическим воспалением, что впоследствии приводит к образованию костных разрастаний (остеофитов), соединительно-тканных рубцовых структур, спаек. Артроскопически удаляют остеофиты и другие патологически измененные ткани, патологические сращения. Функция сустава восстанавливается, как правило, полностью.
Повреждения хрящевой ткани
Могут быть травматической или дегенеративной этиологии, единичные или множественные, с полным отрывом частей хряща или без него. Тактика лечения избирается каждому пациенту индивидуально в зависимости от сроков, причин особенностей, распространения деформаций хряща. Оценивается возможность восстановления его целостности и фиксации отделившегося фрагмента, восстановление гладкой поверхности (абразивная хондропластика, дебридмент).
Хронический синовит голеностопного сустава
Довольно частая патология, обусловленная множеством факторов, при которой болевой синдром носит постоянный ноющий характер, может наблюдаться некоторая отечность и ограничение подвижности. Синовит (воспаление синовиальной оболочки сустава) при упорном рецидивировании лечат хирургически. Артроскопически производится полное или частичное удаление оболочки (синовэктомия). Впоследствии таким пациентам показано наблюдение и комплексное лечение во избежание осложнений.
Что происходит с донорским участком?
Контрольная артроскопия показала, что донорский участок остается пустым, лишь через достаточно продолжительное время происходит его незначительное опускание и образование фиброзной ткани в глубине.
Проводились эксперименты по заполнению дефекта остеопериостальной пробкой из большеберцовой кости, но это все равно не обеспечивает заполнения кости.
Кратко резюмируя все вышесказанное, можно сделать следующие выводы:
- остеохондральные трансплантаты с боковых и медиальных поверхностей мыщелков, а также из области межмыщелковой борозды позволяют успешно исправлять хрящевые дефекты;
- диаметр трансплантата должен быть чуть больше посадочного отверстия;
- длина трансплантата должна быть равна глубине отверстия;
- предпочтительна посадка методом press-fit;
- остеохондральный имплантат долгое время остается жизнеспособным и обеспечивает нормальное функционирование сустава.
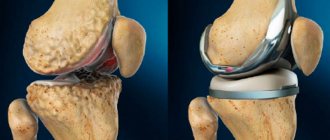
Противопоказания
- Необратимое разрушение сустава, выраженная деформация костей стопы, не позволяющие правильно установить эндопротез.
- Острые воспалительные заболевания (инфекционные и асептические) в зоне планируемой операции (в костях, мягких тканях, на коже).
- Остеопороз (разреженность костной ткани) в нижних отделах ноги.
- Значимые нарушения кровоснабжения и иннервации оперируемой конечности.
- Длительная гормонотерапия накануне операции.
- Острые инфекционные заболевания в недавнем прошлом.
- Состояние иммунодефицита.
- Декомпенсированные соматические заболевания (сердечная недостаточность, сахарный диабет и пр.)
- Детский возраст (из-за продолжающегося роста ребёнка).
Преимущества и недостатки применения остеохондральных трансплантатов
Краткий перечень преимуществ:
- остеохондральный трансплантат, используемый для мозаичной хондропластики, это вполне жизнеспособная функциональная единица, позволяющая восстанавливать разрушенный гиалиновый хрящ;
- размер трансплантата достаточно легко подгоняется под размер посадочного участка;
- процедура носит одностадийный характер — не требуется промежуточных этапов в виде выращивания клеток в лаборатории;
- низкий риск осложнений.
Недостатки:
- сложность в выборе участков с необходимой кривизной для обеспечения лучшей конгруэнтности;
- при взятии большого числа донорских трансплантатов высок риск послеоперационной боли в суставе.
Кому показана мозаичная хондропластика коленного сустава
Этот вид операций предпочтительно выполнять у пациентов с очаговым разрушением суставного хряща в местах наибольшей нагрузки. Происходит это обычно в результате прямого травмирующего воздействия и при остеохондрите. Предположить локальное повреждение можно клинически — на основании боли, усиливающейся в определенном положении сустава.
Пациенту обязательно проводится рентгенография колена. Желательно проведение КТ и МРТ коленного сустава. При этом Кт обладает большей специфичностью и позволяет выявлять поверхностные хрящевые дефекты, МРТ же больше подходит для оценки степени остеохондрита и для подбора донорских участков.
Консультация ортопеда-травматолога
В первую очередь необходима очная консультация ортопеда-травматолога. Только опытный травматолог, специализирующийся на лечении патологии стопы и голеностопного сустава, может правильно оценить его состояние и возможности лечения – консервативного или оперативного, определить необходимость и возможность эндопротезирования. Для этого нужно провести рентгенографию сустава в 2х проекциях и компьютерную томографию голеностопного сустава.
Если принято решение о замене сустава, пациент проходит предоперационное обследование (лабораторное – анализы крови, мочи; ЭКГ, флюорографию, консультации смежных специалистов – стоматолога, уролога/гинеколога, терапевта), а доктор планирует операцию.
Записаться к врачу
Техника мозаичной хондропластики
Положение пациента — на спине с согнутой под 120° ногой. Рентгеновский снимок с контрольной меткой позволяет убедиться, что степень сгибания колена достаточна для доступа к донорскому участку кости.
Далее осуществляется артроскопический доступ к мыщелку бедренной кости с поврежденным участком хряща. Производится очистка участка кюреткой и иссечение краев для получения ровного здорового контура. Затем вводится зонд с метками — с его помощью измеряют точный размер дефекта. Если дефект слишком большой или расположен очень далеко, операцию делают с помощью артротомии (открытым доступом).
Следующим этапом делают разрез тканей и получают доступ к тому участку кости, откуда будут брать трансплантат. Используется перекрестный принцип: если восстанавливают дефект на медиальном мыщелке, то трансплантат берут с боковой поверхности латерального и наоборот. Забор ткани осуществляется трубчатым долотом. Очень важно в момент “вбивания” долота сохранять точную перпендикулярность по отношению к поверхности хряща.
Количество забираемых цилиндрических костно-хрящевых фрагментов варьируется от трех до пяти и зависит от их размера: чем больше трансплантат, тем меньше их требуется. Обычно берут 3 трансплантата диаметром 10-11 мм или 5-6 диаметром 5-7 мм.
После получения необходимого количества костно-хрящевых фрагментов выполняется сверление первого “посадочного гнезда” на дефектном участке хряща. Осуществляется это также трубчатым долотом, но диаметр его на 1 мм меньше того, которое применялось для извлечения трансплантатов. Длина посадочного отверстия измеряется, под него подгоняется длина трансплантата, который осторожно фиксируется на предназначенное для него место способом press-fit. Процедуру повторяют необходимое количество раз. При этом отверстия сверлят таким образом, чтобы они были не параллельны и расходились веером от гипотетического центра кривизны мыщелка, это позволяет максимально точно восстановить кривизну суставной поверхности.
Как проходит операция
Операция проводится под эпидуральной анестезией. Делается укол в области позвоночника, «отключающий» чувствительность тела ниже пояса на время операции.
- Разрезав мягкие ткани, хирург бережно отодвигает в сторону нервы, сосуды и связки, не пересекая их, но обеспечивая доступ к суставу.
- Далее врач удаляет суставную сумку, рубцово изменённые ткани и очень экономно иссекает деформированные участки большеберцовой и таранной костей, формирующих голеностопный сустав.
- Затем в подготовленное ложе устанавливает все компоненты искусственного сустава, в том числе полимерный вкладыш, служащий прокладкой между металлическими деталями.
- Установка эндопротеза производится методом пресс-фит (плотной посадкой в кость). Имплант имеет особое покрытие, облегчающее его врастание в костную ткань. Это позволяет эндопротезу прочно фиксироваться в кости.
- Затем хирург накладывает швы на мягкие ткани.
После операции делается рентгеновский снимок для контроля правильности установки протеза.
По окончании операции сустав фиксируется ортезом. Пациент переводится в стационар госпиталя.
Мозаичная хондропластика надколенника и большеберцовой суставной поверхности
Как мы знаем, в коленном суставе имеется еще две суставных поверхности — внутренняя сторона надколенника и суставная поверхность большеберцовой кости. Они также могут повреждаться и требовать “ремонта”.
В случае с надколенником мозаичная хондропластика не представляет сложностей. Она всегда проводится открытым способом, так как требует вывихивания надколенника. Источником трансплантатов обычно служит межмыщелковая бороздка, а сами костно-хрящевые фрагменты имеют меньшую толщину — не более 12 мм (при операции на бедренных надмыщелках их длина составляет 15-18).
Провести мозаичную хондропластику суставной поверхности большеберцовой кости коленного сустава технически достаточно сложно. Для этого необходима направляющая лигаментопластика передней крестообразной связки — этим обеспечивается доступ к месту операции. Источники трансплантатов все те же.
Абразивная хондропластика
Все методики из первой группы списка основаны на одном принципе: специальным шилом или сверлом в хряще проделываются отверстия, через которые в зону дефекта выходят мезенхимальные стволовые клетки – родоначальницы клеток соединительной ткани. Организм пытается закрыть эти дефекты – и на их месте через несколько месяцев появляется волокнистый хрящ.
Методика абразивной хондропластики применяется давно, но имеется существенный недостаток: волокнистый хрящ не такой прочный и упругий, как исходный гиалиновый. Помимо недостаточной стабильности, он не всегда заполняет дефект целиком. Поэтому этот способ можно использовать для отсрочки проведения эндопротезирования суставов.
Послеоперационный период и реабилитация
В раннем послеоперационном периоде к оперированному колену прикладывают пузыри со льдом — это снижает риск гемартроза. Также нежелательно применение антикоагулянтов, так как они увеличивают риск гемартроза.
Нагружать сустав можно уже на следующий день, если проводилась пластика с одним трансплантатом, но только с ограничением объема сгибания. В противном случае рекомендуется полностью исключить нагрузку на сустав сроком до 3-х недель, а в дальнейшем на протяжении 3-4 постепенно ее увеличивать. Через 10 недель пациенту разрешается бегать.
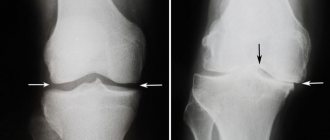
Повреждение суставного хряща колена
Микрофрактуринг
Этапы микрофрактуринга. Слева: Удаление поврежденного хряща. В центре: Формирование с помощью шила отверстий в субхондральной кости. Справа: Иллюстрация репаративного ответа, приводящего к образованию новых здоровых клеток хрящевой ткани.
Целью микрофрактуринга является стимуляция роста нового суставного хряща за счет формирования в зоне повреждения новых кровеносных сосудов. С помощью острого инструмента, называемого шилом, в поврежденной суставной поверхности формируются множественные отверстия. Эти отверстия формируются в костной пластинке, расположенной под слоем хряща. Это приводит к развитию репаративного ответа. В область повреждения прорастают новые сосуды и новые клетки, из которых формируется новый хрящ.
Микрофрактуринг выполняется артроскопически. Эта операция лучше всего подходит молодым пациентам с одиночным очагом повреждения хряща и здоровой субхондральной костью.
Нормальный здоровый хрящ коленного сустава (слева). Значительный дефект суставного хряща коленного сустава (в центре). Перфорация субхондральной кости в зоне дефекта шилом для микрофрактуринга (справа).
Туннелизация
Туннелизация, как и микрофрактуринг, стимулирует образование здорового хряща. При этом в зоне дефекта с помощью сверла или спицы также формируются множественные отверстия. Это стимулирует развитие репаративного ответа.
Туннелизация также выполняется артроскопически, однако эта техника менее точна по сравнению с микрофрактурингом, а нагревание сверла может привести к повреждению некоторых тканей.
Абразивная хондропластика
Эта операция аналогична туннелизации, однако здесь вместо сверел или спиц используются высокоскоростные боры, с помощью которых поврежденный хрящ удаляется до субхондральной кости.
Абразивная хондропластика выполняется артроскопически.
Имплантация аутологичных хондроцитов (ИАХ)
ИАХ — это двухэтапная операция, которая заключается в культивировании новых хрящевых клеток и последующей их имплантации в область дефекта хряща.
Первым этапом у пациента забираются здоровые клетки хрящевой ткани. Делается это на участке суставной поверхности, не подверженной нагрузкам. Этот этап выполняется артроскопически. Ткань, содержащая здоровые хрящевые клетки — хондроциты, — направляется в лабораторию. Там клетки культивируются на протяжении 3-5 недель, чем добиваются увеличения их числа.
Вторым этапом выполняется артротомия, т.е. открытая операция на суставе, в ходе которой эти хрящевые клетки имплантируются в область дефекта. Дефект суставного хряща предварительно обрабатывается. Зона дефекта затем закрывается лоскутом надкостницы, которая подшивается по периферии дефекта, а зона шва дополнительно герметизируется фибриновым клеем. Раствор, содержащий взвесь выращенных в лаборатории хондроцитов, с помощью шприца вводится в дефект под надкостничную «заплатку».
ИАХ наиболее эффективна у молодых пациентов с одиночными дефектами хряща диаметром более 2 см. Преимуществом этого метода является то, что здесь используются собственные клетки пациента, что исключает риск отторжения. Недостатки — два этапа операции и необходимость открытого доступа в сустав. Все вместе занимает несколько недель.
Остеохондральная аутотрансплантация (мозаичная пластика)
При остеохондральной аутотрансплантации хрящ перемещается из одной части сустава в другую. Здоровая хрящевая ткань — трансплантат — забирается с участка, который не подвержен нагрузкам (ненагружаемая зона). Трансплантат имеет форму цилиндрической пробки, состоящей из хряща и субхондральной кости. В области дефекта формируется соответствующий ему по размерам цилиндрический канал, в которой эта пробка устанавливается. Таким образом восстанавливается ровная суставная поверхность.
Эта остеохондральная пробка может быть одной либо их может быть несколько. Такая операция называется мозаичной пластикой.
Остеохондральная аутопластика применяется при относительно небольших дефектах хряща. Это связано с тем, что участки сустава, где можно забрать трансплантат без ущерба для функции сустава, достаточно ограничены. Операция может выполняться артроскопически.
Мозаичный вариант остеохондропластики
Остеохондральная аллотранслантация
Если дефект хряща слишком велик, чтобы выполнить аутопластику, можно подумать об аллопластике. Аллоткани — это ткани трупного происхождения. Как и при аутопластике, они представляют собой блоки, состоящие их хряща и субхондральной кости. В лабораторных условиях такие блоки обрабатываются и стерилизуются. Предварительно они тестируются на отсутствие инфекций, передающихся с кровью.
Аллотрансплантаты обычно больше аутотрансплантатов. Им можно придать форму, точно соответствующую форме дефекта.
Аллопластика чаще всего выполняется открыто.
Стволовые клетки и тканевая инженерия
Современные исследования сосредоточены на новых способах создания здоровых тканей человеческого тела. Наука, занимающаяся этим, называется тканевая инженерия. Факторы роста, которые стимулируют образование новых тканей, можно выделить и использовать в т.ч. для стимуляции роста новой хрящевой ткани.
Другим предметом исследования являются мезенхимальные стволовые клетки. Это клетки предшественницы всех остальных клеток человеческого тела. Источником их является живые ткани организма, например, костный мозг. Если поместить такую клетку в специфическую среду, она даст рост новым клеткам, аналогичным клетками соответствующей ткани организма.
Есть надежда, что стволовые клетки, помещенные в области поврежденной суставной поверхности, будут стимулировать рост нового гиалинового хряща.
Тканевая инженерия все еще находится на экспериментальной стадии своего развития. Большинство работ в этой области проводится в научных центрах и являются частью различных клинических исследований.