Дифференциальный диагноз суставного синдрома
Каковы отличия воспалительных синовитов от дегенеративного поражения суставов?
Каковы клинические варианты дебюта артрита при различных заболеваниях?
Какие лабораторные тесты наиболее информативны?
Суставный синдром — практически универсальное проявление ревматических заболеваний; его дифференциальный диагноз лежит в основе определения нозологической формы, а значит, служит обоснованием выбора терапевтического подхода. В развернутых стадиях заболевания, когда налицо органические изменения органов и тканей, диагностическая проблема значительно упрощается. Серьезный анализ требуется в дебюте, часто представленном исключительно артралгиями.
Обследование больных, жалующихся на артралгии, имеет целью выявить, какие именно структуры костно-мышечной системы являются источником боли или дисфункции. Суставы состоят из поверхностей суставного хряща, кости, связок и синовиальной оболочки. Суставная щель не является незаполненным пространством, как это нам кажется при рассматривании рентгенограмм, а представлена суставным хрящом, прозрачным для рентгеновских лучей, следовательно, можно оценить степень деструкции хряща рентгенологически путем измерения расстояния между двумя костными поверхностями. Хрящ отличается от кости более эластичным составом, имеет меньший коэффициент трения и, что самое важное, не обладает восстановительными способностями кости. Следовательно, нужно рассматривать повреждение хряща как необратимый процесс.
Дефект или потеря хряща может происходить двумя путями:
- механическая абразия, как это бывает при остеоартрозе;
- эрозирование как следствие воспалительного синовита при ревматоидном артрите или других ревматических заболеваниях.
Синовия распространяется между костно-хрящевыми границами с обеих сторон, в норме она не покрывает суставный хрящ. Поверхность ее представлена одним или двумя слоями синовиоцитов, способных к морфологической адаптации, отражающей функцию, выполняемую клеткой в данный момент, — синтетическую либо фагоцитарную. Гистологическая картина начальной стадии воспалительного синовита сходна при большинстве заболеваний. Например, нельзя отличить анкилозирующий спондиллит от ревматоидного артрита при биопсии синовиальных оболочек. Только в некоторых ситуациях, например в случае туберкулезного артрита, диагноз может базироваться на данных биопсии.
С течением ревматоидного артрита процесс приобретает следующие характерные черты: развивается эрозивный синовит, разъедающий и хрящ и кость. Гипертрофированные в ходе воспалительного процесса синовиальные ворсины прикрепляются к смежному краю суставного хряща, наползая на его поверхность. Такая воспалительно измененная ткань замещает хрящ. Эта замещающая хрящ ткань известна как паннус и образована фиброзной тканью, инфильтрованной клетками хронического воспаления, включая тучные клетки. У края суставного хряща паннус замещает костную ткань, обусловливая возникновение эрозий, выявляемых при рентгенологическом исследовании. Паннус может также проникать через субхондральную костную пластинку и разрастаться в субхондральной кости.
Поскольку хрящ разрушается быстрее, на рентгенограмме прогрессирующий эрозивный синовит проявляется вначале как потеря хряща, затем как периартикулярная эрозия кости. Важно отметить, что персистирующий синовит препятствует образованию остеофитов по соседству с убывающей хрящевой тканью. Итак, рентгенологическими признаками хронического персистирующего синовита являются:
- утрата хряща;
- узурация кости, примыкающей к местам истончения хрящевых пластинок;
- отсутствие признаков остеофитов.
По мере прогрессирования заболевания уменьшается васкуляризация синовии (по сравнению с более ранними стадиями), что, с одной стороны, связано с фиброзом как этапом эволюции заболевания, а с другой — с развивающейся вследствие фиброза неподвижностью. Формируется так называемый «выгоревший ревматоидный артрит». Выражение это можно считать неудачным, так как, хотя физическое обследование выявляет отсутствие гипертермии, выпота и гиперемии, у больных сохраняется утренняя скованность, повышение СОЭ и, что более важно, при динамическом рентгенологическом наблюдении увеличивается узурация кости.
Дегенеративные заболевания суставов имеют совершенно другие характеристики.
- Отсутствие синовита. (Этим, кстати, объясняется низкая эффективность противовоспалительных препаратов при данном заболевании.)
- Дефект хряща локализуется в местах механических повреждений. Нередко наблюдается соседство практически нормального хряща с участками, где хрящ совершенно изношен.
- Появление остеофитов по соседству с участками хрящевых дефектов.
Только на поздних стадиях остеоартрозов болевой синдром может возникать и при нагрузке и в покое и нарушать ночной сон. Так как хрящ не обладает регенеративной способностью, однажды возникший симптомокомплекс имеет тенденцию к прогрессированию. Однако в случаях обычных бытовых нагрузок хрящ изнашивается очень постепенно и ухудшение нарастает исподволь, годами. Симптомы же синовита сохраняются в покое и лишь акцентируются при нагрузке.
Утренняя скованность, характерная для ревматоидного артрита, анкилозирующего спондилита и других системных заболеваний, продолжается обычно не менее двух часов. Этот симптом связывают с физиологическим падением уровня кортикостероидов в крови в предутренние часы и с аккумуляцией цитокинов из воспалительной жидкости во время сна. Утренняя скованность при остеоартрозах скоропреходяща, длится не более 20 минут и не совпадает с объективными симптомами. Длительность утренней скованности при системных ревматических заболеваниях находится в прямой зависимости от выраженности воспалительных реакций. Например, одним из важных критериев ремиссии ревматоидного артрита является полное исчезновение утренней скованности.
За исключением подагры, синовит представляет собой проявление системных заболеваний, у больных выявляются признаки генерализованного процесса. Остеопороз, напротив, формируется из-за местных механических воздействий и, естественно, не сопровождается системностью.
Остеоартроз поражает почти исключительно суставы, испытывающие весовую нагрузку, — тазобедренный, коленный, первый плюснефаланговый. Полиартроз, как правило, носит семейный характер и обусловлен генетической неполноценностью хряща и связочного аппарата. Появление же дефигураций в локтях, пястно-фаланговых, лучезапястных суставах следует рассматривать как проявление воспалительных реакций.
Как только дегенеративное поражение сустава начинает проявляться клинически, типичные его признаки можно обнаружить и на рентгенограмме. В то же время начальные стадии синовита рентгенонегативны. Узурация костей видна лишь при далеко зашедшем процессе. Дифференциально-диагностические характеристики суставного синдрома при остеоартрозе и системных синовитах представлены в таблице.
При многих системных заболеваниях диагноз становится очевидным только через несколько месяцев, когда формируется классический симптомокомплекс. На ранних стадиях всегда возникают значительные диагностические трудности. Однако существуют определенные характерные варианты дебютов:
- острый моноартрит,
- мигрирующий артрит,
- интермитирующий артрит,
- распространяющийся артрит.
Острый моноартрит чаще всего встречается при септических поражениях и синовитах, при микрокристаллических артритах. Оба диагноза верифицируются довольно легко с помощью диагностической пункции культуральным или кристаллогическим анализом синовиальной жидкости.
Термин «мигрирующий» артрит используется в тех случаях, когда в первоначально пораженном суставе воспаление полностью стихает и процесс возобновляется в следующих. Это вариант встречается довольно редко и характерен для ревматизма и гонококкового артрита.
Интермитирующие вспышки артрита после продолжительного периода ремиссии встречаются при подагре, спондилите, псориатическом артрите и артритах, связанных с кишечной инфекцией.
Наиболее неспецифичен распространяющийся артрит: в этом случае при сохраняющемся воспалении в первоначально пораженном суставе в процесс вовлекаются все новые суставы.
При постановке диагноза очень важно учитывать данные семейного анамнеза, например сведения о наличии в семье узелков Гебердена, подагры, спондилита, СКВ, гемохроматоза.
При физикальном обследовании суставов необходимо принимать во внимание три параметра: болезненность (чувствительность), припухлость, подвижность. Для синовитов характерна болезненность (чувствительность) на всем протяжении сустава. Если боль локализуется лишь в определенном участке (точке) сустава, следует думать о местной, локальной причине ее возникновения, такой как бурсит, тендовагинит или перелом. Костная крепитация и образование остеофитов есть кардинальная черта дегенеративного заболевания суставов. Тогда как выпот и утолщение синовии типичны для синовита. Важно помнить, что припухание мягких тканей не обнаруживается при физикальном обследовании осевых суставов и редко выявляется в проксимальных суставах, таких как плечевой или бедренный. В дополнение к протоколу изучения амплитуды движения можно отметить, есть ли значительная разница между пассивным и активным объемом движения. Такая разница указывает на то, что поражение связано с мышечной слабостью, разрывом сухожилия или неврологической патологией, но не с костной блокадой.
Анализ вовлечения в процесс конкретного сустава может быть очень важен, так как некоторые суставы никогда не поражаются при определенных заболеваниях и, наоборот, для многих нозологий есть типичные локализации.
Височно-нижнечелюстной сустав, например, часто вовлекается в процесс при ревматоидном артрите, но никогда не поражается при подагре. Шейный отдел позвоночника часто бывает поражен при РА, спондиллоартрите и остеоартрозах, но никогда при гонококковом артрите или подагре. Суставы гортани поражаются в трети всех случаев ревматоидного артрита и крайне редко при других типах воспалительных поражений суставов. Характерные симптомы воспаления суставов гортани — боли в горле, локализованные в области гортани и сопровождающиеся изменением голоса. Оба признака могут быть выражены только в течение нескольких часов утром. Синовиты обычно развиваются в ненагруженных весом суставах верхних конечностей, тогда как остеопороз не наблюдается в локтевых, метакарпальных или лучезапястных суставах. Спондилит, как правило, прогрессирует с сакроилеального сустава вверх по позвоночнику, локализация поражения которого может быть различной. Ревматоидный артрит, в свою очередь, поражает только шейный отдел и не вызывает болей в пояснице.
Было замечено, что некоторые суставы никогда не поражаются в дебюте ревматоидного артрита. Это так называемые суставные исключения — дистальные межфаланговые, пястнофаланговый сустав большого пальца, проксимальный межфаланговый пятого пальца кисти.
Изучение области олекранона часто бывает очень плодотворным при оценке ревматических заболеваний, так как здесь чаще всего локализуются ревматоидные узелки, подагрические тофи или псориатические бляшки. Ревматоидные узелки часто также располагаются в области подвздошных костей, на ушах, вдоль позвоночника и при физикальном обследовании могут быть неотличимы от тофи. Однако ревматоидные узелки могут определяться уже на ранних этапах заболевания, весьма характерны для первоначальной вспышки и имеют обыкновение уменьшаться в размерах с течением времени. Тофусы же нередко возникают раньше чем через несколько лет после того, как пациенту поставлен клинически явный диагноз. Иногда для проведения специфической диагностики требуется биопсия узелка или аспирация содержимого тофуса для идентификации кристаллов. Подагра четко диагностируется при выявлении кристаллов мочевой кислоты в синовиальной жидкости, аспирированной из воспаленного сустава. Уровень мочевой кислоты в сыворотке может указать лишь на предрасположенность к подагре.
При проведении рентгенологического исследования следует помнить, что: 1) остеопороз неспецифичен и часто является следствием неподвижности, связанной с болью; 2) сужение суставной щели свидетельствует о потере хряща; 3) новые костные разрастания указывают на остеосклероз, являются признаком остеофитов и отсутствия синовита; 4) отек мягких тканей лучше всего диагностируется при физикальном обследовании.
Важно помнить, что рентгенологическое исследование демонстрирует состояние костей, а не хряща или синовиальной оболочки и, так как разрушение хряща требует времени, обычно рентгенологическая картина отстает от клинической на несколько недель. Более специфическая информация появляется через три-четыре года, когда возникает эрозирование (узурация) суставного хряща грануляционной соединительной тканью — паннусом.
Наиболее информативным лабораторным тестом при ревматоидном артрите является латекс-тест, направленный на выявление ревматоидного фактора.
Какова диагностическая ценность латекс-теста?
Примерно у 5% здоровых молодых людей и у 15% пожилых латекс-тест положителен. Так как ревматоидным артритом заболевает примерно 1% населения, можно констатировать, что только 15-20% людей из числа серопозитивных страдают ревматоидным артритом. Только 85% больных с установленным диагнозом серопозитивны. Таким образом, очевидно, что латекс-тест не подтверждает и не исключает наличия заболевания. Латекс-тест также часто положителен при других системных заболеваниях соединительной ткани, а также при некоторых хронических воспалениях, таких как туберкулез, подагра, бактериальный эндокардит.
Выявленный однажды положительный титр ревматоидного фактора сохраняется в течение всего заболевания. Следовательно, нет особенной нужды в повторных исследованиях у больных с очевидным ревматоидным артритом. Однако на начальных этапах серологические тесты бывают, как правило, отрицательными, и становятся положительными по мере развития заболевания.
Данная реакция имеет прогностическое значение. В целом у серопозитивных больных процесс течет неблагоприятно, часто вовлекаются подкожные ревматоидные узелки. Следует отметить, что выявляемость ревматоидного фактора увеличивается с возрастом. Вообще классический дебют заболевания, проявляющийся типичным симптомокомплексом, высоким титром ревматоидного фактора свойствен больным 55-65 лет. У данной группы больных процесс быстро прогрессирует, рано развивается эрозирование суставных поверхностей.
Отрицательные результаты исследования ревматоидного фактора при длительном наблюдении тяжело болеющего пациента заставляют искать другое заболевание, протекающее с ревматоидоподобным суставным синдромом.
| Отличие дегенеративного поражения суставов от воспалительных синовитов | ||
| Субъективные симптомы | 1. Симптоматика только при нагрузке | 1. Симптоматика имеется и в покое |
| 2. Противовоспалительные средства малоэффективны | 2. Помогает противовоспалительная терапия | |
| 3.Постепенно прогрессирующее ухудшение | 3. Течение в виде атак | |
| 4. Нет признаков острого воспаления | 4. Обострения в виде вспышек | |
| 5. Нет системных проявлений | 5. Системность | |
| 6. Нет утренней скованности | 6. Утренняя скованность | |
| Объективные симптомы | 1. Преимущественное поражение суставов, испытывающих нагрузку весом | 1. Локти, кисти, пястно-фаланговые суставы |
| 2. Хруст и гипертрофия костей | 2. Отек мягких тканей | |
| 3. Рентгенологические признаки локального дефекта хряща гиперостозов | 3. Рентгенологические признаки могут отсутствовать. Характерны диффузная утрата хряща и отсутствие новых костных разрастаний | |
| Лечение | Хирургическое | Медикаментозное |
Травматический артрит
Наибольшее сходство с подагрой по остроте воспалительных проявлений имеют септический и особенно травматический артриты, хотя частота встречаемости их значительно ниже по сравнению с подагрой. В случае травматического артрита выяснение провоцирующего фактора может лишь частично помочь в постановке правильного диагноза, так как и при подагре зачастую наблюдается хронологическая связь с травмой, что и объясняет обращение пациентов в первую очередь к травматологу или хирургу. Рентгенологическое исследование дистальных отделов стоп может оказаться неинформативным, поскольку при первом приступе подагрического артрита еще не бывает характерного рентгенологического симптома «пробойника» (будет обсуждаться далее). Уровень мочевой кислоты в момент приступа также может не превышать лабораторную норму, что объясняется перераспределением уратов в крови с преципитацией их в кристаллы. В данном случае практически единственным методом для верификации диагноза является пункция пораженного сустава. В классических случаях в пользу травматического артрита будет свидетельствовать выявление гемартроза. При отсутствии примесей крови необходимо оценить уровень воспалительной реакции, что может быть затруднено из-за небольшого количества синовиальной жидкости, полученной из этого сустава. Однако для выявления кристаллов МУН достаточно получить минимальное количество жидкости (не более капли). Дополнительным фактом, свидетельствующим в пользу подагрического артрита, может быть довольно быстрое купирование последнего НПВП, особенно в начале болезни.
Пирофосфатная артропатия
Пирофосфатная артропатия (ПАП) — разновидность микрокристаллических артропатий. Развивается преимущественно у лиц пожилого возраста (обычно не моложе 55 лет), примерно одинаково часто у мужчин и женщин. Клинические и рентгенологические различия подагры и ПАП суммированы в табл. 2. Описаны случаи обнаружения обоих видов кристаллов у одного больного. В 90 % случаев при ПАП поражаются коленные, плечевые суставы и мелкие суставы кистей. Примечательно, что начало подагры с артрита коленных суставов не является казуистикой, особенно при наличии травм в анамнезе, и наоборот, встречается псевдоподагра с вовлечением ПФС. Вовлечение мелких суставов кистей при подагре наблюдается чаще на поздней стадии болезни, а плечевые суставы можно считать суставами «исключения» даже на поздней стадии.
Для верификации диагноза на ранней стадии ключевым моментом является поляризационная микроскопия синовиальной жидкости, что позволяет выявить кристаллы пирофосфата кальция. На более поздних стадиях ПАП появляется характерная рентгенологическая картина: хондрокальциноз, чаще менисков, но также и суставного хряща.
Анкилозирующий спондилоартрит
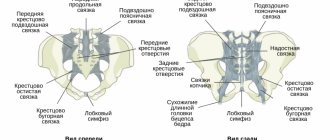
Достаточно часто приходится разграничивать подагру и анкилозирующий спондилоартрит (АС). Это связано с тем, что для данных заболеваний характерна схожесть ряда признаков, а именно: мужской пол, частое вовлечение суставов нижних конечностей, моноартрит, внезапное возникновение артрита. Тем не менее клиническая картина АС имеет свои особенности. Это боли в позвоночнике со скованностью и ограничением экскурсии грудной клетки, ночные боли в нижней части спины с иррадиацией в ягодицы, большая длительность артрита (от нескольких недель до месяцев). Рентгенологическое исследование показывает наличие сакроилеита. Помогает в диагностике АС определение HLA-B27, выявляемого почти у 90 % пациентов.
* Критерии А и В (выявление кристаллов) являются самостоятельными.
↑
Псориатическая артропатия
Серьезные трудности вызывает дифференциальная диагностика подагры с псориатической артропатией. Для последней характерно поражение дистальных межфаланговых суставов, хотя могут воспаляться любые суставы. Сходными могут быть рентгенологические изменения суставов (за исключением классической картины «карандаша в стакане» и «пробойника»). Главным признаком, заставляющим проводить диагностический поиск, является ГУ, нередко сопровождающая псориатический артрит и являющаяся косвенным признаком активности кожных проявлений. Следует помнить, что даже при наличии кожного псориаза окончательный диагноз поражения суставов устанавливается после исследования синовиальной жидкости на кристаллы. В нашей практике встречалось сочетание кожного псориаза и подагры, подтвержденной выявлением кристаллов.
Клиническая картина подагрического артрита
Классический подагрический артрит: острая, внезапно начинающаяся, как правило, в ночные или утренние часы, боль в области плюснефалангового сустава I пальца.
Острая атака с быстрым развитием выраженной боли и припухлости сустава, которые достигают максимума в течение 6–12 ч, является высокодиагностическим признаком для подагры, особенно когда она сопровождается эритемой кожи (рис. 1).
Артрит этой локализации может возникать и при других заболеваниях, тем не менее наличие таких типичных признаков, как выраженные гиперемия и припухлость в сочетании с резкой болезненностью в ПФС I пальца, заставляет клиницистов думать именно о подагрическом артрите.
Характерны провоцирующие факторы: прием алкоголя, обильное потребление мясной и жирной пищи, посещение бани (гиповолемия), операции, микротравмы, связанные с длительной нагрузкой на стопу или вынужденным положением (нахождение за рулем, в самолете и др.).
Типичные ошибки
Сочетание артрита с высоким уровнем мочевой кислоты в крови облегчает диагностику. Но, как показывают наши наблюдения, диагноз подагры устанавливают только на 7–8-й год болезни. Связано это прежде всего с особенностью течения подагрического артрита, особенно в начале болезни: довольно быстрое купирование артрита даже без лечения, быстрое облегчение боли при применении нестероидных противовоспалительных препаратов (НПВП) либо анальгетиков. Имеют значение характерологические особенности больных: крайне низкий уровень комплайентности, что отчасти обусловлено половым диморфизмом болезни: подагрой страдают в основном мужчины социально активного возраста (45–50 лет).
Кристаллы МУН.
Независимым и достаточным признаком для диагностики подагры является выявление кристаллов МУН в наиболее доступных для исследования средах — синовиальной жидкости. Формирование кристаллов МУН и возникающее в ответ воспаление составляют патогенетическую суть болезни. Изучение феномена формирования кристаллов МУН показало их уникальность и облигатность для подагры. Их обнаружение — абсолютная достоверность диагноза (рис. 2а).
Тофусы.
Кристаллы МУН, являясь следствием ГУ, откладываются в виде депозитов, называемых тофусами. Как правило, микродепозиты обнаруживаются во многих органах и тканях, а в случае хронического течения подагры образуются и макротофусы.
Тофус описывается морфологами как своеобразная гранулема, состоящая из кристаллических масс, окруженных инфильтратом из воспалительных клеток (рис. 2б). Белки, липиды, кальций, полисахариды также являются компонентами тофуса. Наиболее известны подкожные тофусы, так как они легко обнаруживаются. Чаще они локализуются в области пальцев стоп и кистей, коленных суставов, на локтях и ушных раковинах. Такие же депозиты образуются в почках, сердце, суставах, в структурах позвоночника. Наконец, недавно нами был обнаружен феномен отложения кристаллов МУН в слизистой оболочке желудка.
Наиболее доступна для исследования синовиальная жидкость, при этом кристаллы могут обнаруживаться даже в невоспаленных суставах. Для выявления кристаллов используется поляризационная микроскопия. Кристаллы МУН обладают двойным лучепреломлением, имеют игловидную форму, голубую или желтую окраску в зависимости от расположения по отношению к лучу; размер их может варьировать от 3 до 20 мм. В целом, несмотря на межлабораторные различия, чувствительность и специфичность этого метода оцениваются как высокие.
Острый кальцифицирующий периартрит
Эпизоды боли и воспаления в суставах, в том числе и в области ПФС I пальца, могут отмечаться при остром кальцифицирующем периартрите. Наиболее часто поражаются крупные суставы: тазобедренные, коленные, плечевые. Депозиты аморфных гидроксиапатитов, формирующиеся в острой стадии в связках или суставной капсуле, в дальнейшем могут исчезать, а затем вновь появляться, вызывая повторные атаки артрита. Чаще кальцифицирующий периартрит встречается у женщин либо у пациентов с уремией, находящихся на гемодиализе.
Септический артрит
Септический артрит клинически сходен с подагрическим и также характеризуется развитием гиперемии, гипертермии, боли, отечности и нарушений функции сустава. Септический артрит сопровождается лихорадкой, повышением СОЭ, лейкоцитозом, что не характерно для подагры или наблюдается при позднем хроническом полиартикулярном ее течении. Причинами септического артрита могут быть внутрисуставные инъекции лекарственных препаратов при ревматоидном артрите (РА) и остеоартрозе (ОА), а также иммуносупрессия.
Подагра и септический артрит могут развиться у одного больного, поэтому при обнаружении бактерий в синовиальной жидкости следует исследовать ее и на наличие кристаллов МУН.