3 Февраль 2020
118711
0
4.1 из 5
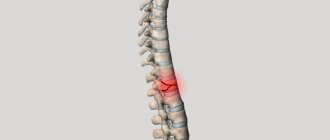
На переломы позвоночника приходится около 2–2,5 % травм. Среди них наиболее распространены компрессионные переломы, являющиеся серьезным испытанием для организма и психики человека. Они могут возникать в связи с самыми разнообразными причинами, но всегда требуют немедленного лечения консервативным, а в тяжелых случаях и хирургическим путем.
Что такое компрессионный перелом?
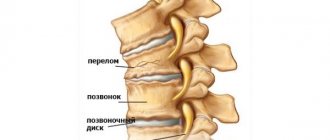
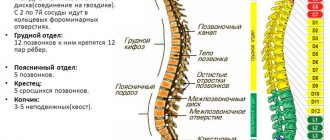
Позвоночник образован 33 позвонками, каждый из которых имеет тело и 2 дуги с отростками разной величины. Отростки дуг соседних позвонков соединяются между собой, образуя межпозвоночные суставы, а между поверхностями тел позвонков для предупреждения их трения, смягчения ударов при ходьбе и других нагрузках находятся межпозвоночные диски.
Позвоночник здорового человека способен выдержат нагрузку до 400 кг.
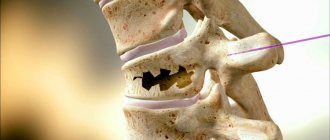
При сильной компрессии наблюдается сжатие одного или целой группы позвонков, в результате чего их форма изменяется, и могут возникать трещины или даже отделение костных фрагментов. Поэтому компрессионным переломом называют травму спины, при которой происходит сплющивание, т. е. уменьшение высоты одного или нескольких позвонков под действием перпендикулярно направленной нагрузки на позвоночник. В большинстве случаев они наблюдаются в грудном и поясничном отделе. Компрессионные переломы шейных позвонков практически не встречаются.
Причины возникновения компрессионных переломов
Чаще всего компрессионные переломы становятся уделом людей пожилого возраста. Это обусловлено тем, что они нередко страдают остеопорозом, т. е. заболеванием костной ткани, провоцирующим снижение плотности и истончение костей. В результате кости, и позвонки в частности, становятся хрупкими и легко ломаются даже под действием незначительных по силе травмирующих факторов. Иногда больному с запущенным остеопорозом достаточно совершить неосторожное движение, согнуться или даже кашлянуть, чтобы возник компрессионный перелом позвоночника.
Но и у молодых людей и даже детей без патологий костей диагностируются компрессионные переломы позвоночника. В большинстве случаев они становятся следствием мощного внешнего механического воздействия на спину, сила которого превосходит физиологический потенциал прочности костной ткани.
Среди основных причин, приводящих к нарушению целостности позвонков, находятся:
- падения с высоты на спину, ягодицы и в особенности ноги;
- поднятие тяжестей рывком с нагрузкой на спину, а не на ноги;
- спортивные травмы;
- автомобильные аварии;
- ныряние с ударом головой о дно или какой-либо предмет;
- сильные удары в спину;
- приседания со штангой;
- образование метастаз злокачественных опухолей в позвоночнике или туберкулез костей.
Среди пожилых людей женщины значительно чаще болеют остеопорозом, чем мужчины. Поэтому и компрессионные переломы у них наблюдаются значительно чаще. В то же время среди молодых людей с переломами позвоночника чаще сталкиваются мужчины.
Компрессионный перелом может возникать в любом из 33-х образующих позвоночник позвонков. Но чаще наблюдаются травмы поясничного и грудного отделов. Поэтому в подавляющем большинстве случаев диагностируются переломы 11 и 12 грудных позвонков, а также 1 поясничного позвонка.
Виды
Компрессионные переломы различаются по степени компрессии позвонков, их видоизменению и наличию осложнений.
По степени сдавливания тел позвонков выделяют 3 вида компрессионных переломов позвоночника:
- 1 степень – высота тела позвонка уменьшилась менее чем на 20–30% от его исходной величины;
- 2 степень – сжатие позвонка достигает 50%;
- 3 степень – высота позвонка уменьшается более чем на 50%.
В зависимости от тяжести и направления приложенной к позвоночнику нагрузки, а также его исходной прочности позвонки могут деформироваться по-разному. Поэтому различают:
- клиновидные переломы, при которых тело позвонка сжимается только с одной стороны, в результате чего он приобретает форму клина, обращенного острым концом внутрь тела;
- компрессионно-отрывные, сопровождающиеся отделением и перемещением передне-верхней части позвонка вперед и вниз, что сопровождается образованием неровных краевых поверхностей и травмированием связок;
- осколочные – наиболее тяжелый вид перелома, при котором позвонок дробится на несколько фрагментов, способных повреждать спинной мозг и провоцировать тяжелую неврологическую симптоматику.
Таким образом, различают неосложненные и осложненные переломы. В первом случае больных беспокоят только болевые ощущения в области пораженного позвонка, иногда иррадиирущие в конечности или грудь. Во втором случае происходит повреждение нервных корешков, что приводит к появлению неврологических симптомов и их постепенному нарастанию.
Основная опасность компрессионных переломов заключается в том, что в первые сутки после получения травмы иногда человек может самостоятельно передвигаться, не придавая серьезности болевым ощущениям в области спины. Но через несколько часов или даже дней может наступить частичный или полный паралич.
Компрессионные переломы позвоночника, возникающие на фоне остеопороза, часто протекают бессимптомно или с минимальными нарушениями состояния.
При отсутствии своевременно оказанной медицинской помощи неосложненный компрессионный перелом может переходить в осложненный. Это потребует более сложного и длительного лечения.
Медикаменты
Большинство пациентов в острой стадии переломы получают анальгетики. С помощью контроля болей пациент может легко вставать и передвигаться и избежать проблем , возникающих из-за иммобилизации .
Корсетирование
Большинству пациентов назначается использование жесткого корсета , который подбирается индивидуально . Корсет позволяет резко уменьшить объем движений и зафиксировать сломанный позвонок . Пациентам, которые носят специальный корсет , можно двигаться, но значительно ограничить напряженные действия, такие как подъем и сгибание.
Контроль двигательной активности
. Постельный режим, как правило, рекомендуется в течение нескольких дней, так как длительная иммобилизация приводит к ослаблению мышечного корсета, а при наличии остеопороза — к дальнейшей потере костной массы и прогрессированию остеопороза.
Коррекция остеопороза
. Препараты для укрепления костей, такие как бисфосфонаты (Actonel, Boniva и Fosamax), помогают стабилизировать или восстанавливать потерю костной массы. Это критическая часть лечения, которая помогает предотвратить дальнейшие переломы при осевых нагрузках на позвонки.
Симптомы
Для компрессионных переломов характерны:
- острая боль в месте поражения, способная отдавать в руки (при поражении грудного отдела) и ноги (при травме поясничного отдела), а также усиливаться при нажатии;
- повышение температуры кожи и отечность мягких тканей в проекции пораженного позвонка;
- ограничение подвижности, мышечная слабость;
- общая слабость, затуманенность сознания;
- тошнота и рвота;
- асимметрия позвоночника;
- образование выпуклости.
Если компрессионный перелом спровоцирован ударом о что-либо, на коже спины в месте проекции пораженного позвонка могут присутствовать ссадины, синяки или как минимум покраснение кожи.
При осложненных переломах затрагиваются нервные корешки, проходящие в непосредственной близости от позвоночного столба. В таких случаях может наблюдаться:
- снижение чувствительности рук или ног;
- парезы и параличи конечностей;
- нарушение работы тазовых органов, что проявляется непроизвольным отведением мочи и кала, у мужчин может уменьшаться чувствительность половых органов и возникать эректильная дисфункция.
Характерным признаком наличия перелома позвоночника является резкое усиление боли в месте повреждения при аккуратном надавливании на голову.
Характер симптомов так же сильно зависит от локализации перелома. Так, при поражении позвонков грудного отдела возможно:
- затруднение дыхания;
- боли в области грудной клетки и сердца;
- онемение кожи ног;
- нарушение работы органов ЖКТ;
- нарушение мочеиспускания и дефекации.
В то же время травмы поясничного отдела часто сопровождаются:
- опоясывающими болями или отдающими в ягодицы и ноги;
- нарушениями работы мочеполовой системы;
- сложностями при переворачивании и подъеме ног;
- потерей сознания;
- проходящей хромотой;
- параличом ног.
Травмы шейного отдела провоцируют:
- боли в шеи, распространяющиеся на затылок, плечевой пояс, руки и усиливающиеся при поворотах головы и нажиме на область поражения;
- головокружения;
- неприятные ощущения при глотании;
- шум в ушах;
- рефлекторный гипертонус мышц шеи;
- дискомфорт при вдохе.
Грудной отдел
Основные задачи реабилитации при компрессионных переломах грудного отдела позвоночника решаются посредством ЛФК. При помощи выполнения определенных упражнений обеспечивается физиологически нормальная подвижность не только всех центральных сегментов, но и всей спины, восстанавливается мышечный тонус, устраняются боли в лопаточно-грудинной зоне и нормализуется осанка. Приведем примеры некоторых полезных упражнений. Средняя частота повторов – 10 раз.
- Занять положение стоя. Ноги поставьте на уровне ширины бедер, руки на поясе. На вдохе прогнуться назад, несколько приподняв плечи и подав их назад, на выдохе – округлить спину, направив плечи кпереди.
- Теперь немножко усложняем задачу, делая то же самое, но с поворотом корпуса вправо/влево: поворачиваемся в одну сторону и разводим плечевой пояс, возвращаемся в исходное положение и округляем спину, обращая плечи вперед.
- Переходим к новому заданию. Позиция та же, только руки вытянуты вдоль туловища. Проделать боковые наклоны: наклониться в одну сторону, рука наклоняющейся части скользит по боку конечности вниз, при этом противоположную руку одновременно подтягиваем в сторону подмышечной впадины. Аналогично наклоняем корпус в другую сторону. На каждую сторону – 10 повторений.
- Стать на четвереньки с опорой на ладони выпрямленных верхних конечностей. На вдохе делаем изгиб в спине, таз двигается назад, голова опускается вниз. На выдохе, выгибаем спину дугой кверху (как кошка), плавно запрокидывая голову, при этом живот подтягиваем.
- Частично меняем предыдущую позу – опора в руках теперь приходится на зону предплечья. Отрываем от пола правую руку, беремся за плечо, немного поворачиваем грудь вправо и делаем 5 пружинистых движений этой плечелопаточной частью с акцентом «вверх». По аналогичной схеме работаем с левой стороной.
- Лечь на пол животом вниз, опора на предплечья, грудная клетка открыта. Когда зажил грудной перелом, поза «сфинкса» на данную линию позвоночника благотворно влияет, узнайте у ортопеда, может ли ваша реабилитация содержать этот вид разминки. Методика выполнения: потянуть голову вверх по направлению к потолку (почувствуйте, как расправляются ребра), задержитесь в этой позиции на несколько секунд, после чего расслабьтесь, опустив голову в пол.
- Лечь на бок (голова на полу), ноги согнуть в коленях (колени вместе), обе руки вытянуть перед собой вперед, сомкнув в ладошках. Далее скользящим движением верхней руки, как бы раскрываясь, проходимся ею по внутренней поверхности соседней руки, потом по грудной клетке, в итоге кладем ее на пол. В момент так называемого «раскрытия» поворачивайте голову по ходу движения конечности, в итоге лопатки ложатся на плоскость. Таз и ноги должны оставаться все время в и. п. Затем снова «собраться», повторить задачу. После пяти раз повернуться на другую сторону и по аналогии воспроизвести упражнение.
- Поясничная часть
Реабилитация при компрессионном переломе поясничного отдела позвоночника преследует аналогичные цели. Это – возобновить полноценную функциональность скелетно-мышечной системы, сделать ее выносливой и крепкой, сбалансировать осанку. Какую зарядку предлагают выполнять своим подопечным ЛФК-инструкторы и врачи-ортопеды?
- Лежа на спине, выполнять одновременное сгибание коленных и тазобедренных суставов. Таким образом, отлично тренируется пояснично-крестцовая область и мышцы живота.
- И. п. не меняем. Поднять прямые ноги вверх. Делать разведение конечностей в стороны с последующим сведением. Когда сводятся друг к другу ноги, их нужно слегка скрещивать.
- Немалую пользу приносит всем известное упражнение под названием «велосипед». Останавливаться на методике не будем, думаем, каждый знает, как имитируется езда на велосипеде в лежачей позиции.
- Перевернуться на живот, развести руки в стороны. Оторвать грудь от поверхности вместе с руками, удержаться в такой позиции, сколько вам позволяет ваша физическая подготовка, после чего опуститься и расслабиться. Отметим, что стопы не отрываются от пола. Если кому-то будет удобнее, можно руки вытягивать перед собой.
- И. п. остается прежним, но ноги нужно немного развести, а руки вытянуть прямо перед собой. Отрывая грудинный комплекс (вместе с руками) и ноги от опоры, выполнить их одновременный подъем с прогибом в спине. Зафиксировать позу, задержаться в ней как можно дольше. Опуститься, немного отдохнуть, затем повторить.
- Стать на колени. Таз и спина строго в вертикальном положении, руки на поясе. Выполнять ходьбу на коленях по прямому вектору вперед, потом назад. Усложняем задачу: начинаем ходить по кругу, вначале по часовой стрелке, после чего – в обратном направлении.
Диагностика
Пациенты с болями в спине должны быть осмотрены травматологом или вертебрологом. На основании осмотра, анамнеза и результатов проведенных тестов врач может предположить наличие перелома. Для подтверждения диагноза, а также уточнения вида и степени перелома больным назначаются:
- рентген позвоночника в прямой и боковой проекции – основной метод диагностирования переломов, позволяющий определить, какой позвонок поврежден и степень его разрушения;
- КТ – дает более полные данные о состоянии позвоночника и позволяет оценить стабильность поврежденного сегмента;
- МРТ – высокоинформативный метод исследования, дающий исчерпывающую информацию о состоянии межпозвоночных дисков, связок и состоянии позвоночного канала.
Для оценки степени сохранности спинного мозга при компрессионных переломах может назначаться миелография. Пожилым людям проводится денситометрия, дающая оценку плотности костной ткани. Благодаря этому можно диагностировать остеохондроз или отбросить этот фактор, как причину наступления компрессионного перелома позвоночника.
МРТ
МРТ необходимо в тех случаях, когда есть моторные или сенсорные нарушения в нижних конечностях. Радикулярная боль или подозрение на компрессию спинного мозга также является показанием для МРТ.
Магнитно-резонансная томография важна потому, что она обеспечивает наилучшую визуализацию нервных структур позвоночника. Кроме того, МРТ можно выполнить с использованием контраста, что позволяет более качественно диагностировать такие состояния как кровоизлияние, опухоль или инфекцию с наибольшей чувствительностью.
Лечение компрессионных переломов позвоночника
Больные с такими травмами становятся пациентами травматологов, вертебрологов или даже нейрохирургов. Именно эти специалисты с самого первого дня должны курировать лечение компрессионного перелома и подбирать оптимальную тактику лечения. Для каждого пациента она выбирается строго индивидуально.
Подбор лечения осуществляется с учетом многих факторов, среди которых:
- расположение перелома;
- количество пострадавших позвонков;
- степень их сжатия;
- наличие неврологических или других осложнений;
- присутствие сопутствующих заболеваний и т. д.
В результате врач разрабатывает наиболее эффективную стратегию лечения. Она может заключаться в применении консервативных методов или немедленном проведении хирургического вмешательства, но всегда направлена на устранение болевого синдрома, стимулировании регенерационных процессов, устранение компрессии нервных корешков и восстановление тонуса мышц спины.
Консервативное
При легких неосложненных компрессионных переломах 1-й степени лечение возможно без операции. В таких случаях проводят скелетное вытяжение для восстановления нормального положения позвонков и фиксируют тело для консолидации кости с помощью гипсовой повязки, специального бандажа или ортопедического корсета. Они способствуют уменьшению нагрузки на позвоночник, снижают риск развития осложнений и формируют подходящие условия для благоприятного восстановления.
Пациентам назначают на несколько недель постельный режим. В некоторых случаях при слабой интенсивности восстановительных процессов его приходится придерживаться несколько месяцев. В течение этого времени периодически проводят аппаратное вытяжение позвоночника.
Матрас заменяют на жесткий щит. Именно на нем приходится проводить практически все время, лежа на спине.
Традиционно вставать и самостоятельно передвигаться можно через 2 месяца, а сидеть не ранее чем через 4 месяца.
Также больным назначаются:
- медикаментозная терапия;
- ЛФК;
- физиотерапевтические процедуры;
- массаж.
Медикаментозная терапия
Применение лекарственных средств является обязательным компонентом терапии, даже если планируется проведение операции и после нее. Пациентам с компрессионными переломами позвоночника назначаются:
- анальгетики (нередко наркотические) – используются для устранения сильных болей;
- новокаиновые блокады – оказывают выраженный и продолжительный обезболивающий эффект;
- антибиотики – применяются для устранения риска развития инфекционных осложнений травмы;
- кортикостероиды – используются для устранения воспалительного процесса;
- хондропротекторы – способствуют активизации регенерационных процессов в пораженных позвонках и хрящевых телах;
- иммуномодуляторы – необходимы для укрепления ослабшего иммунитета;
- препараты кальция и витамина D – способствуют укреплению костной ткани.
Комплекс лекарственных средств, а также метод их введения каждому пациенту подбирается индивидуально врачом. В течение пребывания в стационаре необходимые лекарства могут вводиться внутривенно и внутримышечно.
ЛФК
Пациентам даже в первое время после получения травмы показаны регулярные занятия ЛФК, поскольку мышцы неизбежно будут ослабевать из-за вынужденного сохранения постельного режима и иммобилизации позвоночника. Изначально они выполняются из положения лежа и заключаются в выполнении несложных дыхательных упражнений и проработке суставов. Это позволяет избежать мышечной атрофии, развития застойных явлений в легких и нарушения трофики тканей, вызванных нарушением кровообращения.
Постепенно сложность занятий увеличивается. По мере восстановления больного добавляются более активные упражнения. Они позволяют проработать мышцы спины. Это укрепит их и снизит нагрузку на позвоночник.
Физиотерапевтические процедуры
Сеансы физиотерапии показаны примерно через 45 дней после получения травмы. Наиболее эффективными считаются:
- УФО;
- электрофорез с чередованием препаратов кальция и фосфора;
- УВЧ;
- рефлексотерапия;
- парафиновые или озокеритовые обертывания;
- электростимуляция;
- соллюкс;
- ультразвуковая терапия.
Обычно курс физиотерапевтического лечения включает 10–12 процедур, длительность каждой из которых составляет 10–15 минут.
Массаж
Первые сеансы массажа могут проводиться не ранее, чем через 2 месяца после начала реабилитации. При этом важно найти квалифицированного специалиста, действия которого будут способствовать восстановления позвоночника, а не провоцировать разрушение уже достигнутых результатов.
Операция при компрессионном переломе позвоночника
Далеко не всегда состояние пациента и характер травмы позволяют проводить лечение безоперационным путем. Хирургическое вмешательство показано при:
- 2 и 3 степенях компрессионного перелома;
- травмах, осложненных смещением позвонков, образованием осколков;
- компрессии нервных корешков и стенозе позвоночного канала;
- отсутствии эффекта от консервативной терапии.
Современная хирургия и нейрохирургия в частности шагнули далеко вперед. Сегодня оперативное лечение компрессионных переломов позвоночника возможно предельно щадящими способами через точечный прокол мягких тканей, даже не требующий наложения швов. К числу таковых относятся вертебропластика и кифопластика. Эти микрохирургические вмешательства практически лишены интра- и послеоперационных рисков, обладают высокой эффективностью и обеспечивают быстрое восстановление.
В более осложненных ситуациях, когда кифопластика или вертебропластика не могут быть применены, пациентам назначается хирургическая фиксация позвонков специальными пластинами, сетками, ламинарными контракторами или проводится транспедикулярная фиксация.
Наиболее сложной и травматичной является полная замена сломанного позвонка искусственным имплантатом или аутотрансплантатом. В подобных ситуациях провести все необходимые манипуляции возможно только в ходе ламинэктомии.
Но операция – только первый этап лечения компрессионного перелома позвоночника. После нее пациент нуждается в получении полноценной консервативной терапии и реабилитации.
Вертебропластика
Вертебропластика – современная щадящая микрохирургическая операция, принадлежащая к числу чрескожных процедур. Она подразумевает повышение прочности сломанного позвонка за счет введения в него специального полимерного состава, называемого костным цементом. Поскольку костная ткань позвонков губчатая, заполнение ее пустот полимером позволяет добиться надежной консолидации костных фрагментов и предотвратить компрессионные переломы данного позвонка в дальнейшем.
Костный цемент является специально разработанным для данных целей материалом, в основе которого лежит полиметилметакрилат. Он отличается высокой безопасностью и биосовместимостью при высокой вязкости и прочности.
Для его введения используется специальная пункционная игла, которую вводят в поврежденный позвонок под рентген-контролем. Как правило, для этой цели используют аппарат КТ или ЭОП.
Костный цемент готовят только после установки канюли в нужное положение, так как он очень быстро затвердевает. В руки нейрохирурга он попадает в виде двух отдельных составляющих: жидкого мономера и порошкообразного полимера. В момент их соединения происходит реакция химического превращения, сопровождающаяся активным выделением тепловой энергии. В результате образуется кремообразная масса, которая хорошо растекается по всем полостям тела позвонка и за 8–10 минут затвердевает. В результате формируется высокопрочный конгломерат, не подверженный компрессионным переломам в дальнейшем.
В состав костного цемента специально включаются антибактериальные и рентген-контрастные вещества. Первые необходимы для устранения риска развития инфекционно-воспалительных осложнений после операции, а вторые для оценки качества заполнения тела позвонка костным цементом.
Вертебропластика – операция с доказанной высокой эффективностью. После нее у 85% больных улучшение состояния наблюдается практически мгновенно, а у оставшихся 15% — спустя некоторое время. При этом общая длительность вертебропластики не превышает 40 минут, она не требует общего наркоза, что исключает связанные с ним риски, и позволяет избежать длительной госпитализации.
Но восстановление целостности позвоночника с помощью этой методики невозможно при:
- компрессионных переломах, сопровождающихся уменьшением высоты позвонка более чем на 70%;
- индивидуальной непереносимости веществ, входящих в состав костного цемента;
- поражении позвоночника метастазами злокачественных опухолей.
После вертебропластики остается только крохотная рана от иглы, которая не требует наложения швов. Поэтому после операции не остается рубцов, а рану закрывают стерильным пластырем.
Кифопластика
При компрессионных переломах чаще прибегают к помощи кифопластики, которую можно назвать более совершенной версией вертебропластики. Это обусловлено тем, что она способна не только восстановить целостность позвонка и укрепить его, но и вернуть нормальные размеры. Поэтому кифопластика проводится при компрессионных переломах с уменьшением высоты позвонка более чем на 70%.
Это становится возможным благодаря предварительному введению в тело позвонка специального баллона. В него нагнетают физиологический раствор, в котором растворено рентген-контрастное вещество. Это позволяет отслеживать с помощью рентген-аппарата характер восстановления размеров и положения травмированного позвонка и при необходимости корректировать его.
После того, как анатомически нормальное положение позвонка будет восстановлено, баллон удаляют, тут же готовят костный цемент и немедленно заполняют им образовавшееся пространство. По истечении 10 минут он затвердевает, после чего канюлю удаляют, а рану закрывают стерильной повязкой.
Кифопластика в отличие от вертебропластики имеет минимальный риск распространения костного цемента за пределы прооперированного позвонка, а также позволяет одномоментно устранять кифотическую деформацию позвоночника.
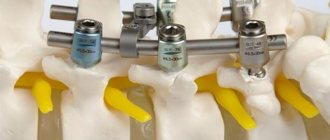
Транспедикулярная фиксация
При нестабильных переломах микрохирургические вмешательства не показаны. В таких ситуациях зафиксировать позвонки в нужных положениях возможно посредством транспедикулярной фиксации. Эта методика хирургического вмешательства применяется со средины прошлого века и хорошо изучена.
Операция подразумевает выполнение разреза мягких тканей и оголение остистых отростков и дуг позвонков. Каждый позвонок имеет особую точку, в которой пересекаются поперечный и суставный отростки. В ней выполняется отверстие специальным зондом, в которое вкручиваются титановые винты необходимого типа и размера.
Титан – прочный металл, обладающий высокой прочностью. Поэтому устанавливаемые в позвоночник винты надежно фиксируют костные структуры и исключают риск их деформации. На поверхности винтов есть колпаки, которые исключают риск их перекоса и развития нежелательных последствий.
После того как все винты будут установлены в нужные точки, в них вводятся пружинистые штанги. В результате этого нагрузка на конструкцию распределяется равномерно.
При выполнении транспедикулярной фиксации опытным нейрохирургом риск повреждения нервных волокон и кровеносных сосудов минимален. Но эта операция не рекомендована при тяжелых сопутствующих заболеваниях или беременности.
Ламинэктомия
При тяжелых переломах, требующих удаления костных осколков, показано проведение ламинэктомии. Эта операция самая травматичная для организма и подразумевает выполнение крупного разреза. Но она дает хороший доступ хирургу к травмированному позвонку, что облегчает ему работу и позволяет удалить острые отломки.
В ходе ламинэктомии удалению могут подвергаться как остистые отростки, дужки позвонка, так и его тело. Это позволяет устранить компрессию нервных волокон и устранить угрожающие спинному мозгу костные фрагменты или неподлежащие восстановлению другими методами позвонки. При ламинэктомии могут удаляться также и межпозвоночные диски, а в образовавшееся пространство вводят имплантат подходящего вида. Это могут быть костные трансплантаты, сформированные из собственных костей пациента, и имплантаты, изготовленные из искусственных инертных материалов.
Таким образом, в ходе операции увеличивается высота позвонка за счет раскрытия его дуг и устранения костных фрагментов. Но она подразумевает длительной и порой сложный восстановительный период.
Вертебропластика
Эта процедура наиболее полезна для уменьшения боли. Она также укрепляет поврежденную кость, позволяя пациентам восстанавливаться быстрее. С помощью иглы, под контролем рентгена, в область трещины позвонка вводится цементирующее вещество, полиметилметакрилат (ПММА). Цемент затвердевает в течение 15 минут. Это фиксирует кость и предотвращает дальнейшее разрушение и снижает болевые проявления у более 80% пациентов.
Реабилитация
Даже достижение полной консолидации костей не является поводом для прекращения проведения реабилитационных мероприятий. В общей сложности она может занимать 6 месяцев и более, вплоть до нескольких лет. При этом не всегда возможно полное выздоровление, но на полноту восстановления напрямую влияет, насколько точно пациент выполняет врачебные рекомендации.
В первые 2 месяца показано соблюдение постельного режима, причем больной должен быть обеспечен жестким ортопедическим матрасом, а также ношение корсета. При тяжелых компрессионных переломах реабилитацию проводят в специализированных центрах.
Пациентам рекомендуется максимально обогатить рацион продуктами, содержащими кальций, фосфор, витамины группы В, цинк и магний. Достаточное количество этих микроэлементов в организме будет благоприятствовать укреплению костей и быстрой регенерации тканей. Поэтому в меню вводят:
- кисломолочные продукты;
- орехи, в частности миндаль;
- морепродукты;
- бананы, латук, свеклу, капусту;
- овсяную и гречневую кашу;
- печень;
- бобовые.
В то же время следует отказаться от продуктов и блюд, препятствующих всасыванию кальция, в частности жирной пищи, алкоголя, полуфабрикатов, крепкого чая и кофе. Стоит также ограничить потребление дрожжевой выпечки, поскольку пациенты вынуждены вести малоподвижный образ жизни, что требует меньшего количества калорий для поддержания нормальной жизнедеятельности.
Соблюдать правила питания важно. Это позволит не только оптимизировать регенерационные процессы, но и избежать связанных с малоподвижным образом жизни нарушений пищеварения, болей в желудке и запоров.
В рамках реабилитации также показаны:
- Дыхательная гимнастика – эффективный метод профилактики скованности суставов, который начинают практиковать с первых дней восстановления. Занятия проводятся совместно с врачом, который может правильно подобрать необходимую нагрузку и учесть особенности компрессионных переломов шейного и грудного отделов позвоночника.
- ЛФК – первые занятия проводятся под контролем специалиста, а интенсивность и продолжительность занятий наращивают медленными темпами. Комплекс упражнений всегда разрабатывает врач, самодеятельность в этом вопросе абсолютно неуместна. Характер упражнений подбирается в зависимости от расположения травмы и общей физической подготовки больного.
- Физиотерапия – комплексное физиотерапевтическое воздействие указанными выше методами в сочетании с правильно проведенным массажем ускоряет выздоровление и возращение больного к нормальному образу жизни.
После окончания основного этапа реабилитации пациентам рекомендуется санаторно-курортное лечение, в рамках которого будет проводиться гидротерапия, парафиновые, озокеритовые или грязевые обертывания и другие процедуры.
Шейная зона
После снятия гипса реабилитация после перелома шейного позвоночника предусматривает восстановление подвижности соответствующего сегмента, укрепление мышечно-связочного аппарата шеи и верхнего плечевого пояса. Вместе с этим налаживаются координационные способности, происходит полная адаптация к социально-бытовым условиям.
Удивительно, но все вышеизложенные методы оптимально подходят после такой травмы позвоночно-двигательного тела, как перелом шейного отдела позвоночника, реабилитация с включением в комплекс ЛФК этих приемов, естественно, должна быть одобрена специалистом. Что же касается основополагающих упражнений, они изложены ниже.
- Для начала нужно разогреть плечелопаточную часть, что позволит увеличить кровоток в шее. Для этого займите вертикальное положение, поставьте руки на плечи. Выполняйте спокойные вращательные движения в плечевых суставах – 10 раз назад, а затем столько же вперед. Окончив, опустите руки и встряхните ими.
- И. п. такое же, как в первом упр. №1. Теперь верхние конечности разведите в разные стороны, выпрямив их, и снова поставьте на плечи. Следите за тем, чтобы в тот момент, когда вы развели руки, они оставались на одной горизонтальной плоскости с плечами, то есть, не задирайте и не занижайте их. После 10-15 повторений опускаем вниз конечности, которые хорошо потрудились, и немножко потрясите ими, заодно и отдохнете.
- Скрестите руки в пальцах, расположите их на лоб (внутренней стороной ладошек к лобной области). Оказывайте сопротивление голове верхними конечностями, давя беспрерывно лбом на ладони 5 секунд. Проще говоря, представьте, будто вы хотите опустить голову, но совершению данного действия мешает препятствие. Обратите внимание, что голова при этом никуда не опускается, а остается на месте, но вы чувствуете напряжение на задних участках шеи. На счет «пять» расслабиться, руки убрать со лба. Делаем 5-7 подходов.
- Следующий способ разминки базируется на том же принципе, но «замок» располагаем на затылке, нажим головой производится кзади. Следите, чтобы позвоночник не сгибался, а голова не откидывалась. Поработать с этой разновидностью зарядки, соблюдая время и частоту сетов согласно методике №3.
- Как для растяжки, баланса, силы шейных мышц, так и благотворного воздействия на дыхательный центр и работу сердца используют сведение разведение плеч. Человек при этом стоит, руки располагаются вдоль туловища. На практике это выглядит следующим образом: напрягаем плечевые мышцы и обращаем плечи вперед так, как будто вы хотите их сомкнуть, затем раскрываем плечики, выпрямляемся и пытаемся свести лопатки друг к другу.
- Исходную позицию сохраняем. Теперь одновременно вести правую руку по боковой поверхности туловища к подмышке и поворачивать голову вправо, при этом плечо приподнимается и касается подбородка. Теперь проведем идентичную манипуляцию с обратной стороной.
Такая плодотворная реабилитация после перелома шейного отдела позвоночник, а точнее его биомеханику, приведет в изумительное состояние. Безусловно, тренировки должны реализовываться систематически, причем не сугубо в этот сложный период, а желательно всю жизнь.
Возможные осложнения
При получении травмы спины или просто резко возникшей боли необходимо сразу же обращаться к врачу, особенно пожилым людям и тем, кто по долгу службы вынужден регулярно поднимать тяжелые предметы. Только своевременно начатое, грамотно подобранное лечение компрессионного перелома способно минимизировать риски развития осложнений и последующей инвалидизации человека.
Поскольку между телами позвонков и их дугами проходит спинной мозг, его повреждение – самое опасное осложнение компрессионного перелома. Именно он отвечает за способность человека полноценно двигаться.
При компрессионных переломах, особенно сочетающихся с отделением осколков возможно ущемление нервных корешков спинного мозга, питающих его кровеносных сосудов, а также его самого. В более тяжелых случаях возможна контузия или даже разрыв спинного мозга, что приведет к необратимому параличу.
Если вовремя не начать лечение травма может спровоцировать вторичные дегенеративные и неврологические нарушения:
- сегментарная нестабильность позвонков;
- искривление позвоночника или формирование горба (кифотическая деформация), что особенно типично для людей пожилого возраста;
- стойкие двигательные нарушения;
- протрузии и грыжи межпозвоночных дисков;
- сколиоз, радикулит;
- формирование костноструктурных мозолей;
- нарушение работы внутренних органов, включая органы мочеполовой системы, что может провоцировать недержание мочи и кала, а у мужчин дополнительно и эректильную дисфункцию;
- остеохондроз и образование межпозвоночных грыж.
Они склонны постепенно прогрессировать и также приводить к параличам. Поэтому лучше не медлить и сразу же обращаться к травматологу или вертебрологу.
Прогнозы
При переломах 1 степени при своевременном правильно подобранном лечении и строгом соблюдении всех врачебных рекомендаций прогноз благоприятный, особенно если травма случилась у молодого человека. В таких ситуациях трудоспособность восстанавливается полностью и в дальнейшем риск появления межпозвоночных грыж находится в рамках средних показателей.
При компрессионных переломах 2 и 3 степени не исключено появление болей в будущем, существенно возрастает риск развития остеохондроза, радикулита, протрузий и грыж межпозвоночных дисков.
Таким образом, компрессионные переломы позвоночника являются достаточно распространенным явлением, особенно у людей пожилого возраста, и в то же время опасной травмой, способной привести к инвалидизации или даже смерти. Лечение, начатое с первых дней, позволяет избежать столь печальных последствий и вернуть человека к нормальной жизни. Поэтому при наличии показаний к операции не стоит бояться и отказываться, ведь современные микрохирургические методы отличаются высокой эффективностью и безопасностью.