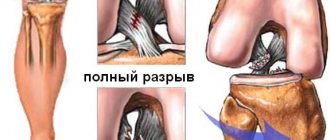
Причины и симптомы травм коллатеральной локтевой связки
Вышеупомянутая связка обычно травмируется во время занятий некоторыми видами спорта
, такими, например, как метание копья, бейсбол, футбол, регби, теннис и волейбол, после дислокации локтя или в ходе хирургической операции. Во время занятий спортом человек нарушает правильную механику броска и получает травму.
Возникает боль с внутренней стороны локтя, особенно при движениях, имитирующих попытку бросить мяч. Во время травмы слышен характерный щелчок
или треск. Примерно через сутки появляются отеки и гематомы с внутренней стороны предплечья. В локте ощущается скованность, полностью выпрямить его невозможно. Пальцы руки немеют, сложно выполнять мелкие движения.
Диагностика
Диагноз ставится на основании: осмотра, анамнеза, инструментальной диагностики и анализов.
Сначала врач проводит физикальный осмотр пациента для постановки предварительного диагноза. Ему нужно оценить место повреждения, определить, имеются ли: болевой синдром, отек, гипертермия, деформация и гематома. И если симптомы диагностируются, производится оценка их выраженности. Травматолог должен уточнить обстоятельства и время получения травмы, были подобные случаи в прошлом, принималась ли терапия, и если да, то какая.
Также требуется провести функциональные тесты для определения двигательной способности сустава. Невозможность движения в любом из направлений будет указывать на повреждение, а чрезмерная его подвижность – говорить о полном разрыве.
Основные методы диагностики:
- Рентгеновское исследование – информативно только при полном разрыве.
- МРТ – поможет оценить состояние мягких тканей.
- Артроскопия – при введении эндоскопа можно оценить состояние повреждения и сразу провести лечение.
- УЗИ – наиболее эффективный вариант для оценки состояния связочного аппарата.
Для уточнения деталей течения патологии врач может назначить: общий анализ крови и мочи, биохимический анализ и ревмопробы.
Лечение травмы коллатеральной локтевой связки
Лечебные мероприятия будут зависеть от степени сложности травмы
. При легком повреждении ткани вполне могут самовосстанавливаться.
Консервативные методы лечения
будут включать: применение НПВС (ибупрофен и аспирин), анальгетиков, воздействие на зону травмы холодом. Обязательно ограничение серьезных нагрузок на локоть, по показаниям накладывается шина, применяются физиотерапевтические методы лечения.
Хирургическое вмешательство
при травме коллатеральной локтевой связки обычно необходимо только тем пациентам, у которых диагностирован полный разрыв связки и имеется выраженный болевой синдром, нарушены функции конечности или существует угроза разрыва.
Пациентам с острым разрывом связки, а также тем, кому консервативное лечение не помогло или им во что бы то ни стало нужно вернуться к спортивной деятельности, рекомендована хирургическая реконструкция
, когда связка восстанавливается с использованием других тканей. Такое вмешательство называют «операция Томми Джона» (по имени спортсмена, чью карьеру удачно спас доктор Франк Джоб).
Реконструкция связки выполняется при помощи всевозможных трансплантатов мягких тканей, но самый распространенный вариант – это взятие ткани из предплечья сухожилий мышцы palmaris
, это практически идеальная замена для поврежденной связки.
Травмы локтя у спортсменов
В результате многократно повторяющихся бросков возможно развитие самых разных повреждений. Проблема чаще всего бывает связана с внутренней частью локтевого сустава, где в момент броска концентрируются самые значительные нагрузки.
Тендинит сгибателей
Повторяющиеся броски могут приводит к раздражению и воспалению сухожилий мышц сгибателей/пронатора, которые прикрепляются к плечевой кости на внутренней поверхности локтевого сустава. Спортсмены при этом жалуются на боль по внутренней поверхности локтевого сустава при бросках, а в наиболее тяжелых случаях боль сохраняется и в покое.
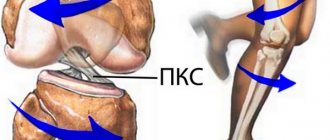
Повреждение локтевой коллатеральной связки (ЛКС)
Чаще всего у спортсменов-метателей повреждается именно эта связка. Травмы ЛКС по степени тяжести могут варьировать от минимального ее повреждения и воспаления до полного разрыва. Спортсмен с повреждением ЛКС будет жаловаться на боль по внутренней поверхности локтевого сустава и отмечать снижение скорости броска.
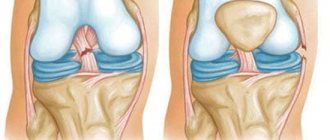
Вальгусно-разгибательная перегрузка (ВРП)
В момент броска локтевой отросток и плечевая кость ротируются друг относительно друга. Со временем это приводит к вальгусно-разгибательной перегрузке — состоянию, при котором защитный хрящевой покров локтевого отростка изнашивается и по периферии суставной поверхности формируются костные разрастания — остеофиты. Спортсмены с ВРП отмечают боль и отек в зоне максимального контакта костей друг с другом.
Здесь показаны патологические костные разрастания на задней и внутренней поверхности локтевого отростка при ВРП.
Стрессовый перелом локтевого отростка
Стрессовые переломы возникают тогда, когда наступает утомление мышц, и они утрачивают способность поглощать приходящиеся на них нагрузки. Это приводит к увеличению нагрузок на суставы и кости, что постепенно может приводит к нетравматическому перелому кости — стрессовому перелому.
Наиболее распространенным вариантом стрессового перелома у спортсменов-метателей является перелом локтевого отростка. Спортсмены при этом жалуются на острую боль в области локтевого отростка, которая усиливается при бросках или других интенсивных физических нагрузках, иногда сохраняется в покое.
Неврит локтевого нерва
В положении сгибания локтевого сустава локтевой нерв натягивается вокруг костного выступа суставного конца плечевой кости, где он располагается. У спортсменов-метателей такое перерастяжение нерва происходит постоянно, в результате чего он может смещаться из своего нормального положения, что сопровождается болезненным щелчком. Это ведет к воспалению нерва — состоянию, которое называется неврит.
Спортсмены с невритом локтевого нерва предъявляют жалобы на боль, имеющую характер электрических прострелов от внутренней поверхности локтевого сустава и распространяющуюся по ходу локтевого нерва на предплечье. Во время броска или сразу после него спортсмен может отмечать онемение, парестезии или боль в области безымянного пальца и мизинца, которые могут сохраняться и в период покоя.
Неврит локтевого нерва встречается не только у спортсменов. Подобные ощущения могут возникать, когда вы просыпаетесь утром или долго держите локоть в положении сгибания.
Осложнения лечения
Вероятные осложнения подразумевают невозможность вернуться к занятиям спортом. Кроме того, возможны потеря способности бросать мяч в полную силу, боль при активном размахе и сокращение амплитуды движений, скованность в районе локтя.
Во время хирургических вмешательств могут возникать такие осложнения, как кровотечения и инфекции. Также в некоторых случаях невозможно восстановить физиологическую стабильность поврежденного сустава. Вероятны также повреждение локтевого нерва и раздражение кожных покровов после забора трансплантата.
Лечение лигаментоза Профилактика атеросклероза
Клиническая картина
Классические симптомы растяжения локтевого сустава:
- болезненность с момента получения травмы;
- отек разной степени;
- покраснение кожи над участком повреждения;
- местная гипертермия;
- возможно повышение общей температуры до 37,5 °С;
- слабость, головокружение, упадок сил.
При тяжелом течении заболевания и полном разрыве связки наблюдаются потеря сознания, болевой шок и отсутствие возможности движений пораженной конечностью.
Рентгенодиагностика опухолевых поражений костей
Рентгенография – первичный метод диагностики опухолевых поражений костной ткани. Поэтому на первом этапе важно оценить факт инвазивного роста, состоявшуюся деструкцию костей, либо опровергнуть это и найти достоверные признаки доброкачественности процесса.
Основой такой оценки будет несколько важных положений:
- Границы образования:
- a. Четкие контуры со склеротическим ободком – обычно является признаком доброкачественности
- b. Четкие контуры – обычно является признаком доброкачественности
- c. Размытые контуры – обычно является признаком злокачественности
- Периостальная реакция:
Periosteal Reaction, Rich S. Rana, Jim S. Wu, Ronald L. Eisenberg, AJR:193, October 2009
Солидное утолщение – доброкачественная периостальная реакция на фоне остеомы
Bone tumor — Systematic approach and Differential diagnosis, Henk Jan van der Woude and Robin Smithuis, Radiology department of the Onze Lieve Vrouwe Gasthuis, Amsterdam and the Rijnland hospital, Leiderdorp, the Netherland, 2010
Слоистая (по типу “луковой кожуры”) периостальная реакция с прерывистостью контура – агрессивная реакция на фоне саркомы Юинга
Bone tumor — Systematic approach and Differential diagnosis, Henk Jan van der Woude and Robin Smithuis, Radiology department of the Onze Lieve Vrouwe Gasthuis, Amsterdam and the Rijnland hospital, Leiderdorp, the Netherland, 2010
Остеохондрома плечевой кости: представляет собой экзостоз (красная стрелка) с хрящевой “шапкой” (синий круг)
Костные опухоли
Схематическое изображение типичной локализации и морфологических характеристик костных опухолей
Bone tumor — Systematic approach and Differential diagnosis, Henk Jan van der Woude and Robin Smithuis, Radiology department of the Onze Lieve Vrouwe Gasthuis, Amsterdam and the Rijnland hospital, Leiderdorp, the Netherlands, www.radiologyassistant.nl 2010
Аббревиатуры
ABC — аневризмальная костная киста, CMF — хондромиксоидная фиброма, EG — эозинофильная гранулема, GCT — гигантоклеточная опухоль, FD — фиброзная диспалзия, HPT — гиперпаратироидизм с опухолью Брауна, NOF — неоссифицирующая фиброма, SBC — простая костная киста
Липома внутренней поверхности нижней трети плеча, экспансивный рост: оттесняет мышечные пучки, инвазии окружающих тканей нет. Так же структура образования гомогенна и представлена только жировой тканью
Метастаз мелкоклеточного рака легкого в дистальные отделы плечевой кости: инвазивный рост с деструкцией кости, инвазия окружающих мягких тканей и капсулы сустава, реактивный отек прилежащих мягких тканей
Шваннома лучевого нерва нижней трети плеча, признак “мишени” по МРТ
Soft-Tissue Tumors and Tumorlike Lesions: A Systematic Imaging Approach, Jim S. Wu, MD Mary G. Hochman, MD Radiology: Volume 253: Number 2—November 2009
Аневризмальная костная киста дистальных отделов плечевой кости, экспансивно распространяется по латеральным отделам, в кистозных полостях уровни жидкости (стрелки)
Сосудистые мальформации
Очень важно разграничить термины “гемангиома” и “сосудистая мальформация”, так как специалисты, напрямую не связанные с лечением таких патологий, часто путают термины, что приводит к неправильной тактике обследования и лечения пациентов, расходует время и финансы.
В 1846 году немецкий ученый Робин Вирхов предложил термин “гемангиома” для описания гиперваскулярных образований на коже, основываясь на их макроскопическом строении, описывая таким образом сосудистые мальформации, сосудистые опухоли и гиперплазии. Разобрав этимологию термина гемангиома, можно понять, что научный подход времен начала познания аномалий развития сосудистой системы относил сосудистые мальформации к опухолям. Такой подход предполагал лечение гемангиом как опухолевых образований.
С развитием методов морфологической и клинической диагностики, классификация Вирхова претерпевала постоянные изменения. Принципиально подход к интерпретации сосудистых мальформаций был изменен в 1982 году, когда Малликен и Гловацки предложили классификацию, разделяющую понятия сосудистая мальформация и гемангиома. Сосудистая мальформация не предполагает опухолевого или первично гиперпластического тканевого роста, лишь аномальные сосудистые сети с различными вариантами комбинации сосудов. Гемангиома же предполагает наличие опухоли или гиперплазии, первично развившейся из ткани сосуда. (Mulliken JB, Glowacki J: Hemangiomas and vascular malformations in infants and children: A classification based on endothelial characteristics. Plast Reconstr Surg 69:412-422, 1982 2.; Mulliken JB, Glowacki J: Classification of pediatric vascular lesions. Plast Reconstr Surg 70:120-121, 1982).
В 1996 году на римском симпозиуме Международного общества по изучению сосудистых аномалий мировое научное сообщество официально заменило термин “гемангиома” на “сосудистая мальформация”, приняв новую классификацию.
В настоящее время общественно принята классификация ISSVA:
ISSVA classification for vascular anomalies (Approved at the 20th ISSVA Workshop, Melbourne, April 2014) https://www.issva.org/.
Венозная мальформация мягких тканей локтевой ямки: патологическая сеть венозных сосудов (желтая стрелка), в просвете патологических сосудов флеболиты (красная стрелка), характерный признак венозной мальформации