1.Что такое разрыв мышц?
Скелетные мышцы нашего организма оплетают костный каркас, поддерживая его в нужном положении и обеспечивая точные движения. По внутренним ощущениям мы всегда можем оценить, посильна ли нагрузка, связанная с той или иной задачей. Однако в ряде случаев – при крайней необходимости, в экстренных ситуациях, при молниеносном развитии событий и срабатывании защитных рефлексов, нагрузка превосходит заложенные ресурсы. Мышцы выполняют непосильную работу даже во вред себе и, как результат, травмируются.
Основные свойства наших мышечных волокон – это эластичность при растяжении и сократительная способность при изменении положения тела или каком-либо действии. Во время резких движений, при падении, прыжке в соседних мышцах может возникнуть рассогласованность. Они сокращаются одновременно, тогда как в норме сокращение части мускулатуры должно сочетаться с расслаблением соседних волокон. Этот конфликт приводит к тому, что ткани получают патологическое растяжение и разрывы.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Разрыв (растяжение связок)
Терминология
Надорвал, потянул, растянул, порвал, разорвал, – все эти глаголы очень часто звучат в отношении так называемых связок. Думается, каждый из нас интуитивно понимает, о чем идет речь: долго сохраняется ноющая боль, и надо бы поберечь это место, не делать резких движений в пораженном суставе, а еще можно туго забинтовать эластичным бинтом, и на всякий случай приложить что-нибудь «от растяжения связок»… но все равно какое-то время будет болеть.
Связка, или лигамент (латинское слово «ligamentum» происходит от «ligare» – связывать) представляет собой анатомический элемент, обеспечивающий целостность сустава. Это означает, что суставная сумка и головка подвижной (поворотной) кости удерживаются на определенном расстоянии (вернее, в оптимальном диапазоне расстояний) и не могут отдалиться друг от друга за некоторый предел: их механически «не пускают» связки, по мере запаса прочности предохраняя сустав от вывиха. Функционально лигаменты делятся на тормозящие, укрепляющие и направляющие.
Эти связующие жгуты образованы продольно-волокнистой соединительной тканью (которая в данном случае как нигде соответствует своему названию) и содержат два базовых для нее белка – более грубый, прочный, «рубцовый» коллаген и гибкий упругий эластин. Коллагена больше, однако присутствие эластина все же обеспечивает связкам определенную растяжимость, что в свою очередь дополнительно повышает стрессоустойчивость сустава, его способность амортизировать и компенсировать приложенные силы. К сопрягаемым костям связки крепятся через периост (надкостницу), врастая волокнистыми окончаниями в эту кровоснабжающую и иннервирующую оболочку кости. Кровеносные артериолы и проводниковые нервы располагаются в связках вдоль соединительнотканных волокон, чем и обусловлена высокая болевая реактивность связок в ответ на механические повреждения.
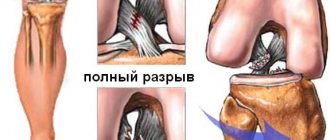
Поскольку связки обладают некоторой эластичностью (пусть и незначительной), растяжение и обратное сокращение – это нормальный для них процесс. То, что в обыденной речи мы называем «растяжением связок», – шипя и морщась от боли, – на самом деле представляет собой микроразрыв связочных волокон. Возможен и макроразрыв, и полный отрыв связки вместе с фрагментом надкостницы – в случаях, когда действующие на сустав силы настолько велики, что превосходят отнюдь не маленький запас прочности связок.
Микро- и макроразрывы связочного аппарата являются если не самой частой, то уж точно одной из наиболее распространенных травм, получаемых человеком. Очевидно, что чаще всего страдают наиболее активные и нагружаемые суставы: коленный, голеностопный, лучезапястный, плечевой, локтевой, тазобедренный и т.д.
2.Каковы симптомы разрыва мышц?
Нарушение анатомической целостности мышечных волокон вызывает сильную боль и попытку принять вынужденное щадящее положение тела, при котором пораженные мышцы наименее растянуты. Нередко разрыв вызывает судороги, которые долго не удаётся снять. Если кожа в месте травмы не повреждена, начинается интенсивное внутреннее кровоизлияние, которое вызывает отёк, покраснение. Образовавшаяся гематома может проявиться через какое-то время в виде обширного синяка.
Двигательная активность в поражённой области становится невозможной из-за сильной боли при любых попытках пошевелиться. Если пучок мышц разорван полностью, определённые движения просто невозможны. При частичном разрыве функция сохраняется, но острый болевой синдром вынуждает пострадавшего оставаться в полном покое.
Диагностика при этой травме не представляет сложностей. Симптомы очевидны и ярко выражены. Может лишь возникнуть необходимость дифференцировать травму от более тяжёлых нарушений. Если необходимо исключить перелом, назначается рентгенологическое исследование.
Посетите нашу страницу Травматология и Ортопедия
Коленный сустав и роль передней крестообразной связки
Коленный сустав – не только одни из самых крупных, но и сложных в человеческом теле. Его образуют мыщелки (расширяющиеся концы) бедренной и большеберцовой кости. Между ними находится надколенник или коленная чашечка, который закрывает сустав в момент его сгибания. Мыщелки костей покрыты гладким гиалиновым хрящом, обеспечивающим легкость их скольжения и, соответственно, движения.
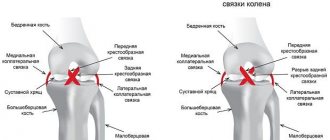
Кроме того, коленный сустав не является конгруэнтным, т. е. образующие его кости неплотно примыкают друг к другу. Закрывают образующиеся между ними зазоры специальные хрящевые прослойки серповидной формы – мениски. Они не только выполняют функцию амортизатора, но и повышают стабильность коленного сустава. Но главным образом задача обеспечения стабильности этого крупного сустава лежит на группе связок, представленной:
- передней и задней крестообразной связками (ПКС и ЗКС);
- большеберцовой коллатеральной связкой;
- малоберцовой коллатеральной связкой.
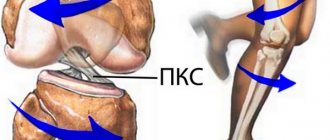
Передняя крестообразная связка (ПКС) расположена непосредственно в центре коленного сустава и защищает голень от чрезмерного смещения кпереди и внутрь. Она одним концом фиксирована к наружному мыщелку бедренной кости, а вторым – к углублению на большеберцовой кости, частично переплетаясь с менисками. ЗКС расположена перпендикулярно ПКС, образуя таким образом крест, за что они и получили свои названия.
В среднем длина ПКС составляет 3 см, а ширина 0,7—1,2 см.
Передняя крестообразная связка образована плотно переплетенными коллагеновыми волокнами, которые почти не способны растягиваться. Это и обуславливает высокий риск ее повреждения при приложении слишком большой нагрузки, а в дальнейшем развития нестабильности коленного сустава и повышения риска возникновения артроза.
ПКС имеет двухпучковую структуру, хотя некоторые авторы выделяют и третий пучок, называемый промежуточным. Традиционно в ней различают 2 пучка (передневнутренний и задненаружный). В момент задействования коленного сустава при движении они находятся в сложном взаимодействии. Именно благодаря такому строению коленный сустав имеет оптимальный уровень стабильности при любом угле сгибания. При этом передняя крестообразная связка практически полностью лишена кровеносных сосудов, но имеет нервные окончания.
Из всех связок коленного сустава именно ПКС травмируется чаще всего.
3.Лечение при разрыве мышц разной степени
В зависимости от тяжести травмы больному требуется разный объём медицинской помощи. Период восстановления также весьма индивидуален. Разрывы мышц классифицируются по двум критериям:
- открытый или закрытый разрыв;
- полный или частичный.
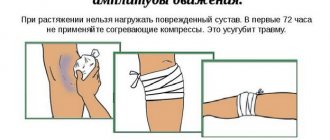
Первая помощь при травме мышечных волокон оказывается на месте и включает:
- фиксацию поражённой зоны в положении, обеспечивающем максимальное сближение разошедшихся частей мышцы;
- наложение льда для остановки кровотечения;
- при открытом разрыве необходимо обработать края раны антисептическими средствами.
Мер первой помощи может быть достаточно при частичном разрыве. В этом случае дальнейшее срастание поврежденных тканей происходит при условии полного покоя.
Однако оценить тяжесть травмы неспециалисту затруднительно.
Рекомендуется отвезти пострадавшего в ближайший травмпункт для диагностики и получения квалифицированной консультации. Лечебный план по итогам обследования может включать:
- наложение льда на зону травмы по определенной схеме;
- последующее лечение теплом;
- обезболивающие и противовоспалительные препараты;
- сначала покой, а затем физиопроцедуры, направленные на разработку и восстановление.
При разрыве мышц требуется от 4 до 12 недель для лечения и восстановления. Эта травма опасна тем, что мышцы могут срастись неправильно и сформировать пожизненный дефект. При любых подозрениях на то, что процесс реабилитации затягивается или не даёт должного результата, необходимо обратиться к травматологу.
Врач проведёт промежуточные исследования и внесёт коррективы в лечебную тактику.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Лечение повреждений ПКС
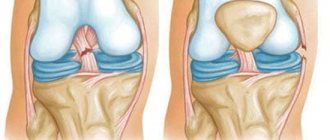
Лечение травм передней крестообразной связки начинают с применения консервативных методов, при условии, что не возникла нестабильность голени в коленном суставе и отсутствуют другие серьезные повреждения, например, разрывы менисков. Частичные разрывы ПКС, как правило, не вызывают развития нестабильности голени, так как сохранивший целостность ее фрагмент способен обеспечить достаточный уровень стабилизации сустава.
Даже полные разрывы не всегда требуют оперативного вмешательства, поскольку ПКС может со временем срастись с задней крестообразной связкой и при отсутствии высоких нагрузок обеспечит достаточный уровень стабильности сустава. Тем не менее при полных разрывах передней крестообразной связки, особенно у спортсменов и пациентов молодого возраста, ортопеды-хирурги не всегда могут полагаться на высокое качество срастания оторвавшейся передней крестообразной связки с задней. Поэтому чаще при полных разрывах ПКС все же проводится хирургическое вмешательство, кроме детей и подростков с незакрытыми зонами роста.
Также операция при повреждениях ПКС проводится через 5—6 недель после получения травмы при отсутствии эффекта от применения консервативных методов, т. е. при:
- сохранении чувства «провала» в колене;
- выскальзывании или подворачивании голени;
- непослушности коленного сустава.
Сразу же после травмирования колена нельзя стараться вставать и самостоятельно передвигаться, так как это может привести к еще большему повреждению внутрисуставных структур. Важно обеспечить пострадавшей ноге полный покой, приложить холод и даже стараться не опираться на нее.
Консервативное лечение
Таким образом, в остром периоде при свежих травмах всегда начинают с консервативного лечения. Оно направлено на устранение отека мягких тканей и болевого синдрома. В этих целях на 2—3 дня назначаются обезболивающие препараты, холодные компрессы, и может проводиться пункция коленного сустава для удаления крови. Ноге обеспечивают полный покой, а в дальнейшем ограничение нагрузки с допущением частичной опоры на нее и ограничением амплитуды движений.
Иммобилизация коленного сустава может быть достигнута за счет наложения гипсовой лонгеты или специального ортеза. Гипс полностью фиксирует ногу и делает движения в колене невозможными. Ортез же может либо обеспечивать полную фиксацию, либо допускать выполнение движений с заданной амплитудой. Регулировка осуществляет специальными шарнирами, но самостоятельно менять их положение недопустимо. Только ортопед может точно оценить степень поражения ПКС и задать безопасную амплитуду движений.
При отсутствии повреждений других структур коленный сустав может быть полностью иммобилизован только на время острого периода. Более продолжительная иммобилизация может только ухудшить ситуацию и привести к контрактуре, т. е. стойкому ограничению подвижности колена в результате образования спаек.
После завершения острого периода, т. е. спустя несколько дней после получения травмы, устранения сильных болей и гемартроза, пациентам назначают выполнение специально подобранных упражнений. Но ношение ортеза не отменяют! Их регулярное выполнение позволит сохранить необходимую мышечную силу и постепенно добиться восстановления объема движений в коленном суставе.
Таким образом, основным методом консервативного лечения повреждений ПКС является ЛФК. При отсутствии дополнительных повреждений, т. е. при сохранении целостности менисков, других связок коленного сустава, назначенные врачом упражнения выполняют с нарастающей амплитудой и постепенно увеличивающейся интенсивностью. Но категорически запрещено выполнять любые движения, которые могут спровоцировать нестабильность коленного сустава. Поэтому важно строго следовать разработанной ортопедом программе ЛФК и не выполнять самостоятельно упражнения, полученные из других источников, хотя правильно настроенный ортез поможет избежать подобных ошибок.
Крепкие мышцы бедра помогают стабилизировать коленный сустав, что крайне важно при повреждениях ПКС.
Через 3—5 недель после травмы обязательно проводится повторный осмотр пациента ортопедом. В этот раз по-новому оценивают состояние коленного сустава с проведением тех же диагностических тестов. Если в этот период отсутствуют признаки его нестабильности, лечение считают успешным и врач разрешает снять ортез, а также рекомендует постепенно увеличивать нагрузку при занятиях ЛФК. При этом абсолютно нормальным является снижение физических возможностей колена. Для полноценного восстановления его нормального функционирования потребуется еще несколько недель, в течение которых важно систематически тренировать бедренные мышцы.
Но если спустя 3—5 недель после травмы все еще сохраняются боли и присутствуют другие признаки нестабильности коленного сустава, в том числе выскальзывание, подкашивание голени, показано проведение хирургического вмешательства. Также операция будет показана в случаях развития хронической передне-медиальной нестабильности, когда после снятия ортеза и кажущейся положительной динамики, функции колена не восстанавливаются в полном объеме спустя несколько недель.
Диагностика в Германии
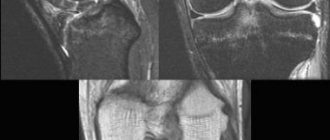
Диагностика такой патологии, как палец лыжника, то есть острого разрыва связки, не представляет затруднений. Основываясь на данных анамнеза, врач делает предположение о варианте патологии и подтверждает диагноз назначением рентгенографического обследования. Кроме разрыва связки на рентгенограмме будет определяться наличие или отсутствие повреждения костных структур.
При застарелом повреждении, когда возникают сомнения в диагнозе, назначается МРТ пораженной кисти. Кроме инструментальных исследований, проводятся обязательные общеклинические анализы. Также, при необходимости проведения операции, назначаются обследования для определения общего состояния, такие как рентгенография легких и ЭКГ.
Хирургическое вмешательство
Хирургическое лечение разрыва связки большого пальца руки в Германии проводится минимально инвазивным способом – с использованием артроскопии.
Показаниями к хирургическому лечению служат:
- полный разрыв связки;
- застарелое повреждение;
- травма связки с отрывом костных отломков;
- неэффективность консервативной терапии в течение 10-14 дней.
В ходе артроскопического лечения специалист проводит 2 разреза длиной в несколько миллиметров в проекции пораженного сочленения. Это определяет минимальную травматизацию здоровых тканей, а значит – отсутствие послеоперационных осложнений и сравнительно короткую реабилитацию.
Палец лыжника в Германии ликвидируется путем сшивания поврежденной связки и восстановления целостности капсулы сочленения. Кроме того, выполняется пластика костных структур (при необходимости) путем наложения фиксирующих винтов, пластин и проволоки. Часто используются резорбируемые системы, которые с течением времени рассасываются и выводятся из организма.