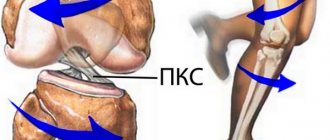
Пластика крестообразной связки — инвазивное вмешательство, целью которого является восстановление крестообразной связки. Оно предусматривает артроскопическую операцию на суставе, которая заключается в удалении повреждённой связки и её замене трансплантатом. Пластику крестообразной связки коленного сустава ещё называют реконструкцией или трансплантацией.
В ЦЭЛТ вы можете получить консультацию травматолога-ортопеда.
- Первичная консультация — 3 000
- Повторная консультация — 2 000
Записаться на прием
Артроскопическая пластика задней крестообразной связки коленного сустава (без учета стоимости расходного материала) — 130 000 — 170 000 руб.
Артроскопическая пластика нескольких связок коленного сустава (без учета стоимости расходного материала) — 140 000 — 180 000 руб.
Артроскопическая пластика передней крестообразной связки коленного сустава (без учета стоимости расходного материала) — 115 000 — 150 000 руб.
В стоимость входит:
проведение операции, консультация анестезиолога, анестезиологическое пособие, все перевязки, медикаменты, питание и пребывание в стационаре, послеоперационное наблюдение лечащим врачом.
30-90 минут
(продолжительность процедуры)
1-2 дня в стационаре
Показания
- ревматоидном или бактериальном артрите;
- подагре;
- пирофосфатной артропатии;
- охронозе;
- синовиальном хондроматозе;
- виллезо-нодулярном синовите;
- гемангиоме;
- синовиоме.
Противопоказания
- тяжёлое соматическое состояние;
- высокий риск появления осложнений;
- гнойно-воспалительные заболевания кожи и подкожной клетчатки ноги;
- костный или фиброзный анкилоз коленного сустава.
Информация: реконструкция крестообразной связки
- Длительность пребывания в клинике: 3 дня
- Амбулаторная реабилитация: в течение 4 недель
- Самое раннее время отлета домой: 10 дней после операции
- Рекомендуемое время отлета домой: 14 дней после операции
- Принятие душа возможно: через 7 дней
- Продолжительность нетрудоспособности: 6 недель (в зависимости от рода деятельности)
- Удаление швов: 7-12 дней
- Езда за рулем автомобиля возможна: через 6 недель
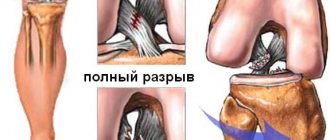
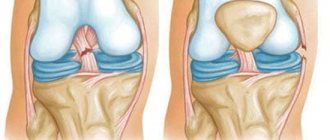
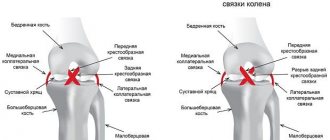
Передняя и задняя крестообразные связки являются центральными опорами колена и его основными стабилизаторами. Хорошо видно повреждение передней крестообразной связки. При разрыве ПКС могут быть повреждены и боковые связки коленного сустава. © Istockphoto.com/MedicalArtInc Разрыв связки приводит к нестабильности сустава, что в будущем ведет к значительному износу и повреждению коленного сустава. В Германии каждый год происходит 350.000 травм колена с разрывом крестообразной связки. В 80% случаев проводится лечение с помощью пластики крестообразной связки (реконструкции ACL). Клинические и экспериментальные исследования показывают, что спонтанного заживления разрыва крестообразной связки не бывает. Наоборот, существующая нестабильность влечет за собой развитие вторичных повреждений таких как разрыв мениска и развитие артроза колена.
При разрыве крестообразной связки не обязательно сразу проведения трансплантации крестообразной связки. Часто удается сшить (реконструировать) частично надорванную крестообразную связку. Так крестообразные связки, оторванные от кости в местах крепления в бедренной кости или голени, могут быть заново зафиксированы.
Для нас очень важно, в зависимости от механизма повреждения, предложить пациенту подходящий метод лечения разрыва крестообразной связки.
Эффективность хирургического лечения разрыва ПКС
Когда перед пациентом стоит задача возвращения в спорт, единственным эффективным способом лечения является операция пластики передней крестообразной связки. Удовлетворяющий результат достигается в 85-93% оперативных вмешательств (Hofbauer V., Valentine P., 2010; Mihelic R., Jurdana H. 2011). При этом возвращение в спорт на прежний уровень происходит в 50-70% случаев.
Причины, по которым не достигается максимальный результат и возвращение физической активности на прежний уровень:
- Неправильная оценка варианта неустойчивости – недооценка ротационной стабильности. Зачастую разрыв ПКС происходит вместе с другими повреждениями коленного сустава. Без их восстановления невозможно его полноценное функционирование.
- Неправильная техника реконструкции – технические ошибки хирурга или технологии: основная – не учитывается индивидуальная анатомия (погрешности технологий, «направители», неправильная интерпретация анатомического строения или игнорирование) и пр.
- Нарушение биологических условий для восстановленного трансплантата: костные тоннели, особенности формирования трансплантата для последующего приращения и лигаментизации, особенности его фиксации (конструктивные особенности фиксаторов).
- Отсутствие индивидуальной адекватной реабилитации или ее несоответствие возможностям сустава и трансплантата.
- Отсутствие врачебного контроля состояния колена и трансплантата до полного окончания реабилитации (до его приращения и полноценного кровоснабжения).
Приоритеты успешной операции по реконструкции ПКС.
Прежде всего, это учет биологических процессов, а именно:
- Анатомии, т.е. индивидуальных особенностей анатомического строения сустава – т.е. правильного расположения трансплантата. Несмотря на то, что коленный сустав приблизительно похож, у каждого человека есть свои особенности и правильным расположением для каждого является то, как была расположена связка до травмы.
- Выбор формы и характеристик трансплантатов. Трансплантат должен быть анатомически правильной формы с высокой степенью прочности и приживляемости.
- Создание биологических условий для приращения трансплантата к костной основе.
- В процессе реабилитации важно обеспечить ему активное кровоснабжение, для того, чтобы связка набрала силу и лигаментизировалась.
- С началом активных движений нужно создать такие условия, чтобы трансплантат не имел никаких негативных предпосылок для механических повреждений и сохранил созданное при операции натяжение.
Подробнее об артроскопии коленного сустава: «».
Реконструкция крестообразной связки по методу ACL
В настоящее время этот метод применяется как стандартная процедура лечения, если разрыв передней крестообразной связки составляет свыше 50% её диаметра.
Есть несколько вариантов этого метода. Но принцип везде один и тот же: при пластике как задней так и передней крестообразной связки собственное сухожилие пациента является аутологичным трансплантатом, заменяющим разорванную крестообразную связку.
Сухожилие протягивается через туннель, просверленный в бедре и голени. После этого трансплантат крестообразной связки фиксируется в туннеле.
Различие вариантов состоит в следующем:
1. Выбор трансплантата
— сухожилие полусухожильной мышцы/ Gracilis сухожилие, или сухожилия связки надколенника (Patelladrittelsehne)
2. Выбор материала
для закрепления имплантата (нити, винты, полиэтиленовые штифты).
Какой метод будет использоваться- решается индивидуально, до начала операции.
Откуда берется трансплантат крестообразной связки?
Если используется сухожилие полусухожильной мышцы/ Gracilis сухожилие, то оно изымаются длиной около 25 см через короткий разрез на внутренней стороне голени. Во время послеоперационного периода оставшиеся части сухожилия заживают, так что не наблюдается существенной потери прочности.
Пластика крестообразной связки: на подготовительном этапе изымается часть полусухожильной полусухожильного сухожилия. Затем трансплантат обрабатывается и растягивается для достижения максимальной прочности на растяжение. Место забора в каждом случае выбирается индивидуально. Но мы предпочитаем забор сухожилия надколенника или полусухожильного сухожилия © FH Orthopedics
Если используется одна треть сухожилия надколенника, то через короткий разрез на передней части колена ниже коленной чашечки изымается треть средней части сухожилия надколенника на краях с небольшими фрагментами кости из надколенника и большеберцовой костей.
Для проведения пластики крестообразной связки малоинвазивным методом мы обычно используем треть сухожилия из передней части коленного сустава, т.к по сравнению с другими методами (например, пластики с Hamstring сухожилием), пациент испытывает меньшую боль.
Особенно использование трети сухожилия надколенника имеет явные преимущества. Трансплантат изымается с небольшим фрагментом кости из коленной чашечки, который значительно облегчает закрепление трансплантата в колене. Эти фрагменты кости вростают в местах крепления трансплантата и стабилизируют трансплантат крестообразной связки. Трансплантат из трети сухожилия надколенника выдерживает нагрузки до 1800-2000 кг, что ненамного ниже максимально возможной нагрузки 2400 кг у природной крестообразной связки. поэтому это сухожилие очень приближается по своим свойствам к естественной крестообразной связке.
При использовании подколенного сухожилия для реконструкции крестообразной связки наблюдаются меньшие послеоперационные боли. Но для заживления требуется больше времени, так как подколенное сухожилие не может быть изъято с фрагментами кости. Длина подколенного сухожилия позволяет сложить его вчетверо, что значительно увеличивает его прочность. Трансплантат выдерживает 2400 кг нагрузки, и таким образом соответствует прочности и жесткости естественной крестообразной связки.
«Ошибки» при пластике передней крестообразной связки искусственным трансплантатов
Введение. Повреждение передней крестообразной связки (ПКС) коленного сустава является одной из самых распространенных связочных травм. По данным зарубежной литературы в США, ежегодно, насчитывается около 200000 травм ПКС [1], в основном, у спортсменов, занимающихся таким спортом как футбол, регби, лыжи. Вероятность повреждения ПКС у них в 10 раз выше, чем у спортсменов других видов спорта. Причем у женщин, которые занимаются футболом, баскетболом, регби происходило повреждение ПКС в 4 раза чаще, чем у мужчин занимающихся этими же видами спорта [2]. В механизме травмы ПКС присутствуют нервно-мышечные и биомеханические нарушения, трансформация коллагеновых волокон, гормональные факторы, анатомические и структурные факторы [3].
В связи с высокой частотой повреждений ПКС, в США каждый год выполняется около 100000 реконструкций ПКС [4].
Пластика ПКС производится двумя группами трансплантатов: аутоткани (фрагмент сухожилия четырёхглавой мышцы, связки надколенника, сухожилие полусухожильной мышцы и т.д.) и синтетические имплантаты (LARS-связки, ДОНА-М, лавсан и т.д.). Методика реконструкции для обоих видов трансплантатов идентичная за исключением методик забора материала. Однако получить идеального расположения тоннелей для проведения трансплантата, а также фиксацию его интерферентными винтами удаётся не всегда. Поэтому результаты операции варьируют даже у одного и того же хирурга.
Цель исследования: провести анализ ошибок и осложнений при пластике ПКС.
Материалы и методы. В период с 2009 по 2012 г. на базе Саратовского научно-исследовательского института травматологии и ортопедии было пролечено более 200 пациентов, которым была выполнена пластика ПКС с использованием синтетического трансплантата «Дона-М». Из них для проведения данного исследования было отобрано 78 пациентов (58 мужчин и 21 женщины), которые могли пройти контрольное обследование спустя как минимум 8 месяцев после операции (в среднем 16 месяцев, от 8 до 24). Средний возраст пациентов составлял 28±2 лет. Механизм повреждений ПКС у 58 больных (75%) — бытовая травма, у 15 пациентов — 20% спортивная травма и в 5% случаев (5 больных) — травма, полученная в результате дорожно-транспортного происшествия.
Всем больным оперативные вмешательства выполнялись двумя хирургами по одной и той же методике.
Методы исследования включали объективную (рентгенологическую) оценку результатов пластики, рентгенологические снимки в двух стандартных проекциях производили сразу после операции и в сроки от 8 месяцев до 1,5 лет после операции.
Пластика ПКС производилась по руководству производителя LARS (France). По методике тоннель в большеберцовой кости во фронтальной плоскости по отношению к оси кости должен составлять 45-55º, а в сагиттальной 25º. Точка выхода большеберцового канала на большеберцовом плато должна отступать на 1/3 от его переднего края или в 7мм от передних волокон ЗКС, что соответствует середине анатомического прикрепления ПКС. На наружном мыщелке бедра топическая точка для проведения канала должна соответствовать анатомическому прикреплению ПКС. Тоннель в бедренной кости во фронтальной плоскости по отношению к оси кости должен составлять 45-55º, а в сагиттальной 10-25º (рис. 1). Фиксация трансплантата производится титановым интерферентным винтом внесуставно. При этом идеальным положением винта считается его максимально близкое расположение к суставной поверхности, что исключает возникновение «синдрома дворников». Всем пациентам проводился рентгеноконтроль в послеоперационном периоде.
Исследовались следующие показатели:
- Расположение тоннелей в бедренной и большеберцовой костях в прямой и боковой проекциях.
- Угол проведения тоннелей по отношению к оси конечности.
- Глубина введения интерферентных винтов.
Рис. 1. Углы тоннелей и введение винтов соответствует рекомендации производителя.
Результаты и обсуждение. Оценка результатов пластики осуществлялась с использованием рентгенографии в стандартных проекциях (прямой и боковой).
Таблица 1. Отклонение расположения тоннелей от нормы
Из табл. 1 следует, что при проведении тоннелей в бедре на снимках в прямой проекции смещение тоннелей от нормы на 5-8мм было у 57% пациентов, а в боковой проекции — у основной массы пациентов (75,9%) отклонение от нормы составляло 3-5 мм. На рентгенологических снимках голени в прямой и боковой проекции тоннели были смещены на 5-8 мм. На рис. 2 представлена рентгенограмма пациента с отклонением расположения тоннелей на 8 и более мм.
Рис. 2. Тоннели расположены с отклонением от нормы более 8 мм.
Таблица 2. Углы проведения тоннелей
В табл. 2 указано что угол проведения тоннеля в бедре на прямой проекции был смещен на 10-20° у 55,7% пациентов, а в боковой до 10° у 79,7%. Угол проведения тоннеля в голени, так же как и бедре на прямой проекции был смещен на 10-20°, а в боковой до 10°. На рис. 3 представлена рентгенограмма пациента, у которого углы проведенных тоннелей смещены на 20-30°.
Рис. 3. Смещение углов тоннелей от нормы на 20-30°.
Таблица 3. Положение винта в тоннеле
Из табл. 3 следует, что недостаточное введение винта в бедре составляло 3-5 мм на прямой и боковой у 48,1% и 50,6% соответственно. В голени так же составляло 3-5мм в обеих проекциях у 69,6% пациентов.
Как следует из полученных результатов, большинство оперативных вмешательств имело отклонение от стандартной методики в пределах допустимых значений. На рис. 4 предоставлены рентгенограммы пациента с недостаточным введением винтов на >8 мм.c
Рис. 4. Недостаточное введение винтов на >8 мм.
Оценку результатов лечения 78 больных проводили через 12 месяцев. Большинство пациентов 85% вернулись к прежнему уровню спортивной активности и трудовой деятельности. При этом внутрисуставной выпот наблюдали у 3 (3,8%) пациентов, причем во всех случаях количество аспирируемой прозрачной синовиальной жидкости не превышало 10-20 мл. Ограничение амплитуды движений более 30° отмечали 9 пациентов (11,5%). Физикальная и инструментальная оценка капсульно-связочного аппарата оперированного коленного сустава показала, что разница в переднем смещении голени не превышала 1-2 мм у большинства пациентов 69 (88,4%), переднее смещение величиной 3-5 мм диагностировали у 3 (3,8%) пациентов, смещение на 5 и более мм отмечалось у 1 пациента (1,2%).
При исследовании симптома pivot-shift через 12 месяцев после операции отсутствие ротационного смещения голени на стороне оперированного сустава выявляли у 69 (88,5%) пациентов. Плавное соскальзывание наружного мыщелка большеберцовой кости обнаружили у 7 (8,9%) пациентов, заметный перескок в 1 (1,3%). Грубое перемещение наружного мыщелка голени кзади диагностировали у 1 (1,3%) пациента.
В целом 71 (91%) пациентов смогли вернуться к прежнему уровню физической активности.
Обсуждение. Артроскопическая пластика ПКС — одно из самых сложных эндоскопических вмешательств на коленном суставе. Этому способствует и травматичность самой операции (по меркам малоинвазивных операций) и необходимость точной установки имплантата. На исход лечения влияет множество факторов, важнейшими из которых является — анатомичное проведение имплантата и особенность его фиксации. Как показывают результаты проведённого исследования, даже у одного оперирующего хирурга вероятность различного введения интерферентных винтов при постановке имплантата — достаточно велика. Однако в мировой литературе отсутствуют точные данные границ «допустимой нормы», в пределах которых возможно то или иное положение винтов. Хотя именно положение фиксаторов может оказать критическое влияние на результаты лечения. В первую очередь, это самое часто встречающееся осложнение — синдром «дворников», при котором происходит расшатывание имплантата, и расширение канала в большеберцовой или бедренной кости. Синдром «дворников» возникает в случаях, когда винты недостаточно близко введены к суставной поверхности. Чаще всего это происходит со стороны голени.
Угол проведения каналов также играет большую роль в процессе послеоперационного функционирования коленного сустава. При этом важно как его положение во фронтальной, так и в сагиттальной плоскостях. Наиболее часто встречающейся «ошибкой» при этом является проведение канала в бедре кпереди от его нормального расположения. Она приводит к тому, что при максимальном сгибании в коленном суставе происходит чрезмерное натяжение имплантата, и он проскальзывает между интерферентными винтами, что приводит к рецедиву нестабильности. Угол проведения каналов во фронтальной плоскости в меньшей степени влияет на результат лечения.
Выводы
- При проведении артроскопической пластики ПКС одним из ключевых моментов является правильное формирование тоннелей, соблюдение углов при проведении тоннелей, и максимально близкое расположение интерферентных винтов к суставной поверхности.
- У одного и того же хирурга при выполнении пластики ПКС без применения интраоперационно рентгеноконтроля, возможны отклонения от стандартной методики выполнения до 23,8% случаев.
Подготовка трансплантата для реконструкции крестообразной связки
После забора сухожилие подготавливается к трансплантации в соответствии с нормами и требованиями к трансплантатам. После забора подколенное сухожилие складывается в 4 слоя, очищается и предварительно растягивается © FH Orthopedics. Перед имплантацией сухожилие складывается, очищается и предварительно растягивается. Если изымается треть сухожилия надколенника, то угловатые края кости заглаживаются, им придается форма, обеспечивающая оптимальное положение трансплантата в туннеле, проходящем в бедренной и большеберцовой кости.
Подготовка коленного сустава для пластики крестообразной связки
Одновременно к трансплантации подготавливается и колено. Имплантат крестообразной связки должен быть, как и естественная крестообразная связка, прочно закреплен в бедре и голени. С этой целью в обеих костях просверливаются анатомически соответствующие каналы. В этих каналах концы трансплантата надежно закрепляются. В местах крепления в течение нескольких месяцев происходит врастание имплатата в кость.
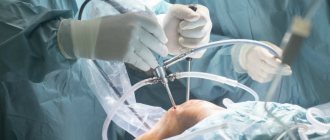
Снимок во время артроскопии коленного сустава: пересадка имплантата крестообразной связки. © Gelenk-Klinik.de
Лечение сопутствующих травм колена
Успешное проведения операции по пластике крестообразной связки включает в себя лечение сопутствующих повреждений в повреждений. При повороте (кручении) коленного сустава могут быть повреждены другие структуры в колене. Опытный хирург-ортопед во время операции на крестообразной связке всегда проверяет колено на разрыв мениска и повреждение хряща. После того, как лечение завершено, имплантат крестообразной связки вводится через артроскопически (минимально-инвазивно) подготовленный канал в колено. Закрепление имплантата крестообразной связки, его положение, а также функции проверяются несколько раз в прямой видимости.
Будьте внимательны к себе!
Если бы у людей, получивших травму колена, появилась возможность заглянуть внутрь своего сустава, у них пропало бы желание откладывать лечение в долгий ящик. Когда ломается предмет первой необходимости, что вы делаете? Конечно же, сразу отдаете его в мастерскую. С коленным суставом, увы, не всегда так: зачастую мы изначально его не бережем, а потерявши плачем. Помните, что если своевременно не обратиться к врачу, то повреждение одного элемента коленного сустава непременно потянет за собой другие, а какие-то элементы (например, суставной хрящ) можно уже вообще не восстановить.
Фиксация имплантата крестообразной связки
Для стабильного закрепления связки трансплантат закрепляется в канале минимально-инвазивным методом с помощью рассасывающихся (т.е. биоразлагаемых) винтов. В случае плохого качества костной ткани (Osteoprose) используются титановые винты. © FH Orthopedics.
Для стабильности трансплантат фиксируется в туннеле специальными винтами. Эти винты изготовлены из саморассасывающегося материала и растворяются примерно через 2 года. Только в случаях плохого качества кости используются винты из титана. При других методах реконструкции крестообразной связки для фиксации используются петли, которые с одной стороны крепятся в туннеле, а с другой к трансплантату.
В голени ноги, где удаление фиксационного материала легкодоступно, можно также альтернативно использовать титановые винты или титановые скобки.
Благодаря артроскопической технике операции травмирование колена, по сравнению с открытой операцией, является незначительным, что влияет положительно как на послеоперационное восстановление так и на косметический результат.
Преимущества ACL пластики.
- Разрешена частичная нагрузка на ногу сразу после операции.
- Почти безболезненное изъятие сухожилий.
- Отсутствие осложнений
- Высокая прочность трансплантата
- Маленькие, косметически незаметные разрезы.
- Быстрое заживление костного канала
- Благодаря быстрому заживлению ран спортсмены могут быстро начинать тренировки
- Благодаря предварительной растяжке имплантата крестообразной связки достигается оптимальная стабильность коленного сустава
Пластика по методу «Легамис»
Для выполнения операции специалисты используют гипоаллергенную стальную втулку и полиэтиленовую нить, которые объединены в единую конструкцию. Втулка фиксируется в костной ткани голени, а нить крепится к кости бедра. При помощи нити хирург соединяет и стягивает порванные ткани, после чего крепит их к концу втулки. Это обеспечивает прочную фиксацию коленного сустава, что значительно ускоряет регенерацию после тяжелой травмы. Назначается пластика по методу «Легамис» только в том случае, если травма произошла недавно (не более 15-20 дней назад). Метод создан немецкими хирургами и используется преимущественно в престижных медицинских центрах Германии.
Возможные осложнения после реконструкции крестообразных связок
Расширение туннеля после пластики крестообразной связки
Большой диаметр туннеля является фактором риска, особенно во время ревизионной операции, например, после повторного разрыва крестообразной связки. Точная причина чрезмерного расширения туннеля не установлена. Расширение туннеля может происходить независимо от типа имплантата и метода крепления трансплантата крестообразной связки.
Ограничения подвижности и жесткость коленного сустава
Причиной ограничения подвижности как правило является артрофиброзис (arthrofibrosis). Это ограничение подвижности сустава из-за образования рубцовой ткани, что приводит к дефициту при разгибе коленного сустава. Часто инфекционные заболевания являются причиной образования этого типа рубцов после пластики крестообразных связок, но точная причина остается спорной. Есть основания предполагать, что слишком раннее начало наращивания мускулатуры после пластики крестообразной связки способствует началу arthrofibrosis.
Инфекции после пластики крестообразной связки
После операции по пластике крестообразных связки послеоперационная инфекция наблюдается редко. Если она возникает, то может иметь катастрофические последствия, вплоть до развития остеоартрита у молодых пациентов. Особенно длительность операции способствует возникновению инфекции, поэтому трансплантат должен быть обработан стерильно и как можно быстро.
Когда возможна нагрузка на ногу?
При нормальном течении процесса заживления полная нагрузка на ногу возможна уже через два дня после операции. По сравнению с другими методами операций по реконструкции крестообразной связки, метод ACL имеет большое преимущество, т.к. обеспечивает быстрое восстановление подвижности. Например, при полной иммобилизации в течение 7-10 дней теряется 50% мышечной массы в оперированного колена. Восстановление мышц в таком масштабе может занять до 1,5 лет. Часто, сбалансированное восстановление мышц после односторонней деградации мышц так и не достигается.
В период после операции основное внимание уделяется снятию отека коленного сустава
.
Впоследствии много внимания уделяется сохранению и увеличению диапазона подвижности сустава. На третьем этапе, который начинается примерно через 3-4 недели после операции, начинается более интенсивное наращивания мускулатуры. На этой стадии реабилитации необходимо активное участие пациента и аккуратное выполнение им дома необходимых упражнений.
Все происходит гораздо проще, чем кажется
В нашей клинике спортсмены – частые гости. Они порой удивляются, что разрыв ПКС может произойти вот так легко: при резком движении, ударе или скручивании. Но здесь нет ничего удивительного, так как коленный сустав функционирует строго в определенных плоскостях и любое, тем более резкое, его смещение или удар может привести к травме. Мила Кочетова в спорте с пяти лет, 12 лет профессионально занимается фехтованием. Травму колена получила на тренировке, играя в футбол, и год назад делала у нас операцию по замене ПКС. «В тот день у нас была игровая тренировка. Все произошло внезапно: стояла на воротах, когда рванула за мячом, ощутила резкую боль в колене. Результат – порванная ПКС», – теперь уже с улыбкой, успешно пройдя восстановление, вспоминает Мила.
Когда возможно занятие спортом
Так как после операции трансплантат вначале теряет прочность, возобновление занятий спортом разрешено не ранее чем через 6 месяцев. До этого времени трансплантату надо время, чтобы стабильно врости в сустав. После того, как врач дает разрешение на нагрузки коленного сустава, можно возобновить занятие всеми видами. После 1 года мы исходим из того, что прочность имплантата крестообразной связки достигает прочности естественной связки. Тем не менее, следует отметить, что коленный сустав в будущем обычно более подвержен травмам из-за немного более низкой способности координации сустава. Это особенно видно в контактных видах спорта на высоких скоростях (футбол, гандбол).
Плаванием и ездой на велосипеде можно начать заниматься через четыре недели после операции. В зависимости от вида спорта и интенсивности, начало занятия спортом следует обсудить с врачом.