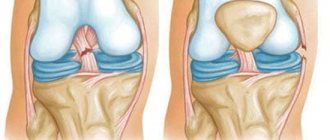
Дистрофические изменения
Дегенеративными изменения – это анатомические повреждения органа, появившиеся в результате травмы, нетипичного строения суставов или заболевания. Дегенерация мениска чаще всего является результатом травмы, порой даже неочевидной: один неудачный поворот голени может стать причиной повреждения хрящевого диска, который сопровождается сильной болезненностью.
Чаще всего из-за анатомического строения дегенерации подвергается медиальный мениск. Если наружный хрящ, амортизирующий движение коленного сустава, не имеет жесткой фиксации и смещается в любую сторону в случае необходимости, то медиальный жестко фиксирован в суставе, а его рожки находятся в непосредственной близости от мыщелков. Один резкий поворот голени – и мениск не успевает ускользнуть от сместившегося отростка кости, результат – его повреждение либо разрыв.
- отрыв от места крепления;
- разрыв рожек и тела мениска;
- чрезмерная подвижность в результате разрыва межменисковых связок;
- киста – образование внутри хряща полостей, заполненных жидкостью;
- менископатии – дистрофические изменения, развивающиеся под влиянием незначительных травм, а также как осложнение подагры, остеоартроза, ревматизма, туберкулеза и ряда других заболеваний.
Дистрофические изменения передней крестообразной связки коленного сустава в большинстве случаев являются следствием застарелых микротравм соответствующих структур, которые прогрессирует на фоне ряда неблагоприятных обстоятельств, в виде профессионального занятия спортом, ударных физических нагрузках на нижние конечности и так далее.
При этом длительный период времени симптоматика данного вида патологии может не проявляться вовсе либо иметь смазанные признаки.
Признаки могут быть в виде небольшой боли в колене, усиливающиеся после нагрузки на него, легкой припухлости в месте сустава, ухудшения его разгибательной или сгибательной функции, прочее.
Существует несколько разновидностей дистрофических изменений крестообразных связок колена. В частности к ним относят мукоидную дегенерацию, тендинит, лигаментит и интралигаментозное повреждение.
Под термином мукоидная дегенерация передней крестообразной связки современные врачи подразумевают начальную фазу патологического изменения соединительных тканей связочного аппарата, которые характеризуется накоплением и неправильным перераспределением в структуре мукополисахаридов и белков плазмы.
Мукоидная дегенерация развивается постепенно, связки при этом утолщены, но не разволокнены.
Также могут наблюдаться осложнение в виде поражения медиального мениска, остеоартроза с нарушением функции волокон, а также гонартроза. Вышеописанные проблемы влияют на сгибательную и разгибательную способность сустава, а также создают предпосылки к разрыву связочных волокон в дальнейшем из-за снижения их эластичности.
Под термином интралигаментозное повреждение передней крестообразной связки профильные специалисты подразумевает процесс необратимого замещения тканей связочный структур хрящевыми компонентами, что провоцирует отложение солей кальция и окостенения структуры в целом.
Сопутствующее нарушение двигательной функции коленного сустава оказывает патологическое влияние на весь опорно-двигательный аппарат.
К типичным причинам развития подобного состояния относят регулярные микротравмы передних связок, возрастное замедление обменных процессов с ухудшением кровообращения в них, воспалительные патологии в колене, а также наличие фонового деформирующего остеоартроза.
Чаще всего лигаментоз проявляется в виде отечности и сильного покраснения колена, наличия тупой боли в месте поражения связок.
На процедурах инструментальной диагностики оценивается структурные изменения эластичного компонента, определяется зона окостенения и отложения кальциевых солей, выявляется побочное либо вторичное заболевание коленного сустава, провоцирующего дальнейшее развитие проблемы.
В рамках комплексной терапии чаще всего требуется не только консервативное лечение и классическая физиотерапия с массажем и ЛФК, но также хирургическое вмешательство по удалению пораженных связок с их заменой на соответствующие синтетические либо донорские протезы.
Лигаментит
Лигаментит передней крестообразной связки коленного сустава в современной медицинской интерпретации является воспалительным процессом в связочном аппарате, развивающемся на фоне различных инфекционных заболеваний либо травм. К основной симптоматике данного патологического процесса относят болезненность в области сустава, его высокая чувствительность, регулярные появления контрактур, снижение суставной подвижности, появление отечности.
К развитию лигаментита могут приводить хронические инфекционные процессы в мягких тканях, травмы, регулярные ударные длительные нагрузки на нижнюю конечность наличие ряда системных заболеваний, в частности сахарного диабета, подагры и ревматоидного артрита.
В зависимости от тяжести развития патологии и его формы могут использоваться консервативные и оперативные методы лечения. В подавляющем большинстве случаев хирургическое вмешательство не требуется
Тендинит
Термин тендинит в отношении передней крестообразной связки коленного сустава имеет вторичное значение и обычно указывает на острые либо хронические воспалительные процессы в близлежащих сухожилиях. Несмотря на некоторую функциональную схожесть, эти два вида компонентов сустава являются различными структурами.
Если связки состоят из соединительной ткани и фиксируют суставную сумку, предотвращая чрезмерную подвижность колена, то сухожилия в основном выполняют функцию крепления, являясь, по сути, продолжениями мышц, с помощью которых последние фиксируются у кости.
Тендинит развивается постепенно и является хронической патологией, проявляется в виде болевого ощущения во время движения, локальными отеками, характерным хрустом во время активизации работы сустава, гипертермией кожных покровов.
Процедура лечения тендинита переднего креста коленного сустава полностью соответствует терапии сухожилий данного состояния. Преимущественно используется консервативный подход с использованием иммобилизации, холода, применяются нестероидные противовоспалительные средства, физиотерапии, массаж и иных манипуляции при необходимости по назначению хирурга, травматолога, ортопеда.
МРТ в диагностике острого повреждения передней крестообразной связки (ПКС)
РАЗРЫВ ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ НА МРТ
Исследования показывают, что чувствительность МРТ как метода диагностики разрыва передней крестообразной связки (ПКС) варьируется в пределах от 78% до 100%, а специфичность – в пределах от 68 до 100%. По данным недавних исследований, точность метода достигает 95%, с учетом всех ошибок в интерпретации снимков при диагностике проксимального, частичного или застарелого разрыва. Чувствительность также значимо снижается при наличии повреждений других крупных связок коленного сустава.
О роли МРТ в диагностике повреждений ПКС у детей имеется меньше данных по сравнению с таковыми у взрослых пациентов. Показано, что точность метода невысока в раннем подростковом возрасте; впрочем, согласно результатам исследования, проведенного на пациентах 5-16 лет, чувствительность метода достигала 95%, а специфичность — 88%.
При проведении высокоразрешающего МРТ мощностью 3 Тесла точность визуализации повреждений связки значимо не повышалась, несмотря на улучшенное отображение переднемедиального или заднелатерального пучков.
Большинство разрывов (около 70%) происходят в средней части связки; 7-20% – у места ее проксимального прикрепления. Только 3-10% разрывов приходятся на дистальный отдел в месте прикрепления связки к большеберцовой кости.
Сделать МРТ коленного сустава в Санкт-Петербурге
ПЕРВИЧНЫЕ (ПРЯМЫЕ) ПРИЗНАКИ РАЗРЫВА ПКС
Прямые признаки свежего разрыва ПКС (т.е. МРТ-феномены, отсутствующие в случае неповрежденной связки) позволяют с большой точностью диагностировать повреждение даже при отсутствии вторичных признаков:
- Отсутствие визуализации связки
- Очаговая неоднородность структуры
- Искривленность, изогнутость хода
- Патологическое положение оси связки
Чаще всего свежий разрыв изображается на снимках МРТ в виде отсутствия визуализации связки с ее замещением местным отеком и кровоизлиянием, обусловленными повреждением. Частичный разрыв, представленный на снимках в виде расширенной ПКС с сигналом повышенной интенсивности, но с визуализируемыми целостными волокнами, принято называть интерстициальным разрывом (или расслаивающим). Такую МР-картину следует отличать от мукоидной дистрофии (дегенерации) неповрежденной связки (будет обсуждено подробнее далее).
Отсутствие визуализации как первичный признак разрыва ПКС. Полное (или почти полное) отсутствие визуализации связки на сагиттальных снимках с воспалительным отеком и кровоизлиянием в месте ее обычной локализации является одной из самых частых картин при свежей травме. Примечание: нормальная связка иногда плохо видна на сагиттальных изображениях с коротким временем эхо (Т1-взвешенное или изображение в режиме градиентное эхо). Такая проблема отсутствует при анализе Т2-взвешенных изображений; кроме этого, изображения в разных плоскостях должны тщательно сопоставляться.
Отсутствие визуализации передней крестообразной связки как первичный признак ее повреждения. На сагиттальном Т2-взвешенном изображении в режиме быстрого спин-эхо с жироподавлением визуализируется замещение ПКС в межмыщелковой ямке гиперинтенсивным сигналом от отечной жидкости.
Очаговая неоднородность сигнала как первичный признак повреждения ПКС. На Т2-взвешенном изображении виден очаговый гиперинтенсивный отек и/или скопление жидкости в области проксимальной части ПКС.
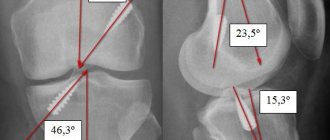
Положение оси ПКС считается патологическим, если ось заметно смещена в горизонтальном направлении по сравнению с линией, проведенной вдоль свода межмыщелковой ямки (линией Блуменсаата), на сагиттальных изображениях. Положение оси ПКС может быть также оценено количественно, но авторы не указывают на необходимость проведения такого анализа.
Искривление/нелинейность как первичный признак разрыва передней крестообразной связки. На Т1-взвешенном сагиттальном МР-изображении видна резко искривленная средняя часть ПКС (показано стрелкой). Нормальная связка обычно имеет мягко изогнутую выпуклостью вниз форму, в то время как волнистая или остро изогнутая форма указывает на патологические изменения.
Первичные признаки повреждения ПКС. На изображении в сагиттальной плоскости (вверху слева) отмечается высокоинтенсивное по сигналу нарушение целостности связки, имеющей фрагментированный вид. На корональной проекции в Т2-взвешенном изображении (вверху справа) и Т1-взвешенном изображении (внизу) отмечается отсутствие визуализации волокон, а также патологический отек и скопление жидкости в латеральной части межмыщелковой ямки.
Уплощенная ось дистальной части ПКС как первичный признак травмы. Этот признак обладает очень высокой специфичностью. Визуализация проксимальной части связки затруднена, что также подтверждает диагноз.
Незначительно уплощенная ось ПКС как первичный признак повреждения. На сагиттальном Т2-взвешенном изображении видна несколько более горизонтальная ось (указано стрелкой) по сравнению с осью свода межмыщелковой ямки, или линии Блюменсаата (указано стрелкой) у пациента с артроскопически подтвержденным разрывом передней крестообразной связки.
Культя частично или полностью разорванной ПКС может пролабировать в переднем направлении в переднюю часть межмыщелковой ямки, что приводит к «угловатому» виду связки; может образовывать узелки. Этот признак получил название признак bell-hammer, «признак молоточка» (bell-hammer sign) или «дооперационный синдром циклопа» (аналогичен классическому синдрому циклопа: очаговым фиброзным разрастаниям кпереди от трансплантата).
Наряду с оценкой сагиттальных и корональных изображений, необходимо тщательно изучать акисальные сканы на предмет первичных признаков. Сигнал от проксимального отдела ПКС в виде гипоинтенсивной тени овальной формы может быть ослаблен, фрагментирован, полностью или частично замещен кровоизлиянием или смещен в сторону от латеральной стенки межмыщелковой ямки.
Разрыв ПКС на аксиальном Т2-взвешенном изображении с режимом подавления жира. Отмечается отсутствие визуализации ПКС в верхней части межмыщелковой ямки. Помимо этого, имеет ся значительная экссудация в полость сустава и киста Бейкера.
ВТОРИЧНЫЕ (КОСВЕННЫЕ) ПРИЗНАКИ РАЗРЫВА ПКС
Прочие МРТ-феномены принято называть вторичными признаками. Чувствительность таких диагностических признаков весьма ограничена; таким образом, их отсутствие не позволяет исключить повреждение ПКС. Некоторые из этих признаков, впрочем, обладают специфичностью более 80% в диагностике повреждений ПКС (будет рассмотрено ниже). Как следствие, они могут помочь в установке диагноза в тех случаях, когда наличие первичных признаков представляется сомнительным.
К высокоспецифичным вторичным признакам относят ушибы и/или остеохондральные переломы, возникающие по механизму скручивания сустава, а также перелом Сегонда.
Повреждения костей по механизму скручивания (pivot-shift)
При наличии вращательного компонента повреждения ПКС имеет место наружная ротация латерального мыщелка бедренной кости относительно фиксированной большеберцовой кости. Этот поворот со смещением приводит к тому, что латеральный мыщелок бедренной кости «врезается» в задне-латеральную область суставной поверхности большеберцовой кости, что часто вызывает характерные костные повреждения обеих костей.
Повреждение латерального мыщелка бедренной кости происходит, чаще всего, вблизи переднего рога латерального мениска, но может быть смещено кзади, если повреждение произошло во время сгибания в коленном суставе. Повреждение большеберцовой кости вовлекает ее заднелатеральную часть.
При тяжелых травмах костные повреждения могут сопровождаться остеохондральными переломами. На МРТ в таких случаях видны субхондральные линии перелома, либо уплощение поверхности кортикального слоя. На сагиттальных сканах (и рентгеновских снимках в боковой проекции) может определяться «признак глубокой латеральной вырезки бедренной кости», который представляет собой увеличенную (глубиной более 1,5 мм) борозду между латеральным мыщелком бедренной кости и надколенником. Подобные переломы прекрасно визуализируются на МРТ, но часто остаются незамеченными на рентгеновских снимках. Такие переломы выглядят как незначительное кортикальное вдавление или как отрыв мелкого костного фрагмента в задней части суставной капсулы.
Остеохондральный перелом латерального мыщелка бедренной кости по механизму pivot-shift на сагиттальном изображении в режиме градиентное эхо у 17-летнего пациента с артроскопически подтвержденным разрывом ПКС. Перелом представлен локальным вдавлением кортикального слоя по суставной поверхности мыщелка (указано стрелкой) вблизи переднего рога латерального мениска.
Симптом глубокой латеральной вырезки бедренной кости как вторичный признак повреждения передней крестообразной связки. На рентгенограмме в боковой проекции необычно выделяется латеральная вырезка между мыщелком и надколенником. Такие находки должны навести на мысль о возможном повреждении по механизму pivot-shift.
Характерные повреждения по механизму скручивания, в частности остеохондральные переломы большеберцовой или бедренной костей указывают на повреждение ПКС с вероятностью более 90%. Впрочем, изредка такие повреждения встречаются без ассоциированного разрыва ПКС, чаще у детей или подростков.
Ушибы или импрессионные переломы медиальной части большеберцовой кости, возникающие по типу противоудара, также характерны для описанного механизма травмы. Чаще всего такие повреждения вовлекают задне-медиальную часть суставной поверхности большеберцовой кости или место вблизи прикрепления сухожилия полуперепончатой мышцы.
Медиальное повреждение большеберцовой кости в сочетании с травмой ПКС. Отмечается высокоинтенсивный сигнал от костного повреждения в заднемедиальной части суставной поверхности большеберцовой кости. Такая картина часто обнаруживается вследствие резкого поворота со смещением. Такое костное повреждение является признаком ротационного механизма травмы. В подобных случаях также часто встречаются разрывы медиального мениска (даже если разрыв мениска не виден, зачастую имеют место скрытые разрывы в области соединения мениска с суставной капсулой).
Тяжелое повреждение по типу противоудара в заднемедиальной зоне большеберцовой кости с импрессионным переломом у пациента 26 лет с артроскопически подтвержденным разрывом ПКС.
Ранее считалось, что МРТ-признаки подобных костных повреждений сохраняются до 6 недель. Сейчас же ясно, что такие повреждения продолжают быть заметными на МРТ в течение 12-14 недель после травмы.
Предположительно, такие видимые на МРТ повреждения костей могут быть диагностически значимыми для определения более высокой вероятности соответствующего повреждения хряща, что может повлечь за собой последующие дегенеративные изменения в суставе.
Переднее смещение большеберцовой кости
Смещение большеберцовой кости кпереди является МРТ-аналогом симптома переднего «выдвижного ящика», определяемого при физикальном обследовании пациента, и, таким образом, указывает на нарушенную функцию передней крестообразной связки. Специалист по лучевой диагностике должен искать этот признак на сагиттальных срезах, проведенных через центр латерального мыщелка бедренной кости. Если большеберцовая кость смещена кпереди так, что расстояние между вертикальными касательными линиями, проведенными через задний край бедренной и большеберцовой костей, превышает 5 мм, то следует заподозрить свежий или застарелый разрыв ПКС. Смещение меньшей степени оказывается недостоверным.
Патологическое смещение большеберцовой кости также можно заподозрить, если вертикальная касательная к задней поверхности кортикального слоя суставной поверхности большеберцовой кости проходит через задний рог мениска.
Переднее смещение большеберцовой кости как косвенный признак разрыва ПКС. На сагиттальном Т2- взвешенном изображении у пациента с артроскопически подтвержденным разрывом ПКС заметно умеренное переднее смещение большеберцовой кости. В результате, касательная линия, проведенная по заднему краю бедренной кости, проходит через задний рог латерального мениска (признак «непокрытого мениска»). В здоровом коленном суставе эта линия проходит позади мениска. Этот признак следует искать на изображении в плоскости, проведенной через среднюю часть латерального мыщелка бедренной кости. Он характерен как для свежего, так и для застарелого разрыва связки.
Перелом Сегонда: взаимосвязь с повреждением ПКС
Перелом Сегонда является характерным переломом большеберцовой кости, который в 75-100% случаев ассоциирован с разрывом ПКС. Перелом Сегонда представляет собой эллипсовидный, вертикально направленный костный осколок, расположенный параллельно латеральному кортикальному краю большеберцовой кости примерно на 4 мм дистальнее суставной поверхности. Переломы Сегонда традиционно связывают с тракционным отрывом средней трети менискотибиальной связки от капсулы сустава; в последнее время в формировании перелома все больше подчеркивается возможная роль илиотибиального тракта и связочного комплекса латеральной коллатеральной связки.
Что такое перелом Сегонда? На Т1-взвешенном изображении виден характерный вытянутый костный фрагмент, расположенный вдоль проксимального и латерального края большеберцовой кости (указано стрелкой). Этот перелом ассоциирован с разрывом ПКС (в межмыщелковой ямке определяется культя связки).
Перелом Сегонда на рентгенограмме в передне-задней проекции виден линейный костный фрагмент, расположенный параллельно проксимальной латеральной поверхности большеберцовой кости (указано стрелкой). У пациентов с переломом Сегонда очень высока вероятность разрыва ПКС.
На МРТ переломы Сегонда нелегко заметить, и поэтому их часто пропускают. Часто внимание врача, оценивающего снимок, отвлекает напоминающий отек очаг усиленного сигнала в мозговом слое прилежащей латеральной части суставной поверхности большеберцовой кости. Костный фрагмент при переломе Сегонда в остром периоде выглядит на Т2-взвешенном изображении как высокоинтенсивный очаг отека в мозговом веществе; по прошествии времени сигнал становится изоинтенсивным по отношению к костному мозгу (или низкоинтенсивным, что соответствует склерозированию костной ткани) и может распространяться по ходу кости вниз.
На снимках в прямой проекции перелом Сегонда следует отличать от перелома бугорка Жерди, т.е. его травматического отрыва в переднебоковом направлении вследствии тракции илиотибиального тракта; этот перелом лучше виден на рентгеновском снимке в положении наружной ротации. В противоположность этому, перелом Сегонда лучше визуализируется на рентгеновском снимке в классической передне-задней проекции.
Отрывной (авульсионный) перелом межмыщелкового возвышения большеберцовой кости
На самом деле передняя крестообразная связка прикрепляется не непосредственно к межмыщелковому возвышению большеберцовой кости, а несколько латеральнее и кпереди. Таким образом, переломы межмыщелкового возвышения большеберцовой кости могут наблюдаться у пациентов с неповрежденной ПКС. Тем не менее, возможность повреждения ПКС следует иметь в виду при обследовании пациентов с такими переломами. Отрывной перелом межмыщелкового возвышения большеберцовой кости, сопровождающийся повреждением или функциональной недостаточностью ПКС, указывает, в большинстве случаев, на разгибательный механизм получения травмы. Среди взрослых лишь у 5% травматическое повреждение связки сопровождается отрывным переломом большеберцовой кости. Такие переломы чаще встречаются изолированно у детей, в то время как у взрослых они представляют собой серьезную травму, ассоциированную со многими другими повреждениями.
Вторичная функциональная недостаточность передней крестообразной связки вследствие дистального отрывного перелома большеберцовой кости. Отрывной перелом (показан стрелкой) виден в типичном месте дистального прикрепления ПКС вблизи межмыщелкового возвышения. Такая находка должна навести на мысль о возможном поражении ПКС, потому что ПКС прикрепляется чуть латеральнее межмыщелкового возвышения. У детей, чаще всего, это представляет собой изолированное повреждение (сопровождающееся вовлечением ПКС или без такового). У взрослых, однако, такие переломы образуются при приложении значительной силы; переломы часто оказываются протяженнее, чем ожидалось, и часто сопровождаются многочисленными другими повреждениями.
Отрывной перелом большеберцовой кости в месте прикрепления ПКС. На сагиттальном изображении в режиме градиентного эхо виден смещенный костный осколок в месте дистального прикрепления ПКС. Врач должен знать о возможности такого перелома, поскольку их часто пропускают. В неясных случаях может быть полезным КТ или второе мнение.
Было предложено несколько классификаций переломов межмыщелкового возвышения большеберцовой кости. Выбор метода лечения неоднозначен; в случае более крупных костных фрагментов часто проводится хирургическое вмешательство с целью их репозиции.
Сделать КТ коленного сустава в Санкт-Петербурге
ЧАСТИЧНЫЙ РАЗРЫВ ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ КОЛЕННОГО СУСТАВА
Частичное повреждение передней крестообразной связки занимает около 10-43% всех разрывов. У детей этот тип разрыва встречается чаще. Особенности ведения и лечения пациентов с такими повреждениями еще обсуждаются. Разрыв низкой степени, затрагивающий менее 25% связки по результатам артроскопии, обладает благоприятным прогнозом; разрыв на 50-75% с большой вероятностью может перейти в полный разрыв ПКС. В целом, лишь менее, чем 50% пациентов с неоперированным частичным разрывом могут вернуться к тому уровню активности, которым обладали до травмы.
МРТ позволяет с большой точностью отличить нормальную ПКС от патологически измененной, но является гораздо менее достоверным методом в диагностике частичных разрывов.
Van Dyck с соавторами перечислили основные особенности МРТ-картины при частичных разрывах ПКС. Во-первых, частичные разрывы могут быть похожими на полный разрыв. Переоценивание тяжести разрыва в таких случаях, к счастью, почти не влияет на исход, поскольку большинство частичных разрывов высокой степени переходят в полный разрыв, как только пациент возвращается к привычному уровню физической активности. Стоит еще раз подчеркнуть, что вторичные признаки разрыва ПКС (например, костные повреждения по типу pivot-shift) характерны как для полного, так и для частичного разрыва высокой степени, и поэтому не позволяют достоверно отличить полный разрыв от частичного.
Субтотальный разрыв передней крестообразной связки коленного сустава. Слева на Т2-взвешенном изображении заметно некоторое истощение ПКС; вероятно незначительное уплощение оси связки. В центре — тот же пациент на снимке в аксиальной плоскости: видна плохо различимая, фрагментированная связка. Справа — визуализируются типичные костные повреждения по типу pivot-shift в области латерального мыщелка бедренной кости и задне-латеральной поверхности большеберцовой кости. Тест Лахмана отрицательный. Из этих изображений видно, во-первых, что вторичные признаки разрыва (например, костные повреждения по типу pivot-shift) могут наблюдаться и при частичных разрывах, а во-вторых, что частичные разрывы высокой степени тяжело дифференцировать от полных разрывов.
Во-вторых, частичный разрыв может напоминать мукоидную дистрофию (дегенерацию) ПКС. Связка утолщена, волокна выглядят прямыми и неизмененными, но иногда перемежаются участками сигнала средней и высокой интенсивности. Это соответствует расслаивающему типу разрыва, менее тяжелому, чем поперечный разрыв, благодаря чему при физическом обследовании не выявляется функциональных нарушений сустава.
Частичное повреждение ПКС: следует дифференцировать с мукоидной дегенерацией ПКС. Пациент поступил с жалобами на боль, без предшествующей травмы в анамнезе. ПКС увеличена за счёт гиперинтенсивных участков, не соответствующих отеку, которыми перемежаются неповрежденные волокна ПКС. Дифференциальный диагноз включает в себя мукоидную дистрофию (довольно часто встречается) и расслаивающий частичный разрыв. Для установки диагноза необходимо уточнение анамнеза и проведение теста Лахмана.
В-третьих, МРТ-изображение с частичным повреждением связки может представлять собой норму. Об этом нужно помнить, и предполагать частичный разрыв в случаях, когда имеют место соответствующий механизм повреждения, определяемая физически нестабильность сустава, или же если имеются косвенные признаки повреждения передней крестообразной связки на МРТ (например, повреждения костей или переднее смещение большеберцовой кости).
Как уже было обсуждено ранее, полный или частичный разрыв ПКС может сформировать культю, которая пролабирует кпереди в передней области межмыщелковой ямки бедренной кости (т.н. признак молоточка или дооперационный циклоп-синдром). Lefevre et al. указывают, что несмотря на то, что этот признак не является типичным, он может оказаться полезным в диагностическом поиске. Этот признак представляет собой либо (1) выпирающую вперед культю ПКС, либо (2) гетерогенный узел с неоднородным сигналом, который проецируется кпереди от ПКС. Гистологическое исследование таких узлов выявляет дезорганизованные волокна ПКС, фиброз, воспаление и кровоизлияние, что напоминает собой гистологическую характеристику тканевых изменений при посттранплантационном циклоп-синдроме; как и у пациентов с посттранплантационными артрофибротическими изменениями, в таких случаях наблюдается ограничение подвижности в суставе.
Из сказанного выше становится ясно, что МРТ может оказать существенную помощь в диагностике и ведении частичных разрывов, и что нельзя игнорировать обнаруживаемые на снимках признаки, даже при отрицательном результате теста Лахмана. Также могут оказаться полезными дополнительные сканы в косо-корональной проекции, изображения с изотропным вокселем или в положении сгибания.
Сделать МРТ коленного сустава в Санкт-Петербурге
ПОВРЕЖДЕНИЕ ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ КОЛЕННОГО СУСТАВА: ЛЕЧЕНИЕ
Выбор метода лечения разрыва ПКС зависит от степени травмы и ваших конкретных целей и потребностей. Некоторые люди с подобной травмой могут продолжать вести привычный образ жизни, однако впоследствии страдать от долгосрочных последствий травмы. Что касается спортсменов, то для скорейшего возобновления физической активности лучшим выбором могут стать хирургия и физиотерапия.
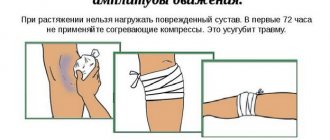
Что делать при травме передней крестообразной связки?
- Воздержитесь от физической активности до визита к врачу
- Создайте меры по обездвиживанию конечности (шина, тугой бинт)
- Держите ногу выше уровня сердца
- Положите лед на колено
- Используйте костыли, чтобы уменьшить давление на колено
ОПЕРАЦИЯ ПРИ РАЗРЫВЕ ПКС
Иногда требуется полное хирургическое восстановление связки с использованием подколенного сухожилия, донорского материала или искусственного материала. После операции может потребоваться до шести месяцев физиотерапии, чтобы восстановить полный диапазон движений и силы ног. Как правило, восстановительные операции имеют хорошие результаты. При правильном выборе метода лечения возможно полное выздоровление. Необходимым условием успешного лечения является точная оценка результатов МРТ. Если существуют сомнения или неточности в трактовке снимков, можно получить дополнительное второе мнение специализированного радиолога.
ЛЕЧЕНИЕ ЧАСТИЧНОГО РАЗРЫВА
Рекомендации лечения пациентов с частичным разрывом ПКС еще активно обсуждаются. В пользу выбора консервативного лечения указывают такие факторы, как пожилой возраст, отрицательный или близкий к отрицательному результат теста Лахмана, умеренная повседневная физическая активность и выявленное артроскопически повреждение менее 50% волокон ПКС. Реконструктивное хирургическое лечение больше подходит молодым и физически активным пациентам, пациентам с положительным тестом Лахмана, поражением более 50% волокон ПКС или вовлечением задне-латерального пучка по результатам артроскопии.
При подготовке текста использованы материалы:
https://emedicine.medscape.com/article/400547-overview#showall
Павел Попов
Кандидат медицинских наук, член Европейского общества радиологов
Причины возникновения патологии
Повреждение коленного мениска
Функционально ПКС коленных суставов помогает удерживать голень от смещения к внутренней части или вперед. Учитывая это становится более понятным механизм травмы, вызывающей растяжение или разрыв связки. Причины ее повреждения формулируют следующим образом:
- прямая травма в следствии удара по бедру, голени;
- непрямая травма (кручение на одной книги совмещенное с резким торможением).
Такой механизм разрыва ПКС как одновременное отклонение голени кнаружи и кручение бедра в противоположную сторону является самым распространенным. Часто такого рода повреждения диагностируются у игроков в баскетбол, волейбол и футбол. Во время игры спортсменам приходится во время бега резко разворачиваться или после совершения прыжка они вынуждены резко развернуть корпус в сторону, противоположную той, в которую развернута опорная нога.
При условии, что описанное движение будет иметь большую амплитуду, будет иметь место нарушение целостности одновременно трех структур:
- передняя крестообразная связка;
- внутренний мениск;
- внутренняя боковая связка.
Такого рода повреждение неофициально называется «взрывом коленного сустава». Впервые состояние было описано в 1950 году.
Противоположный вышеописанному механизм травмирования, предполагающий отклонение голени и кручение бедра в разные относительно друг другу стороны, может привести к разрыву наружного мениска.
Еще один механизм разрыва встречается у людей, занимающихся горными лыжами. Травмирование происходит на фоне падения. Результатом пронации голени является изолированное повреждение – разрыв, полный или частичный, передней крестообразной связки.
Важно: повреждение не сопровождается нарушением целостности менисков или иных структур аппарата коленного сустава.
После операции сшивания связок коленного сустава
В ортопедии и травматологии выделяется множество провоцирующих факторов, приводящих к развитию повреждения передней крестообразной связки.
Лечение разрыва ПКС.
Как правило, преимущество отдается консервативному лечению. Лишь при стойком нарушении функции и нестабильности показано хирургическое лечение. Необходимо еще при транспортировке больного в клинику обеспечить покой ноге и холод на травмированную область для снижения отека и во избежание нарастания гемартроза. Для фиксации применяют ортезы, как наиболее удобный вариант иммобилизации конечности.
Консервативная методика
Для купирования болевого синдрома и снижения воспалительной реакции назначают прием нестероидных противовоспалительных препаратов. При наличии гемартроза кровь из сустава удаляют при помощи пункции шприцем. Иногда назначается введение глюкокортикостероидов внутрисуставно. После снижения воспаления для скорейшей регенерации поврежденных структур может быть назначен курс внутрисуставных инъекций гиалуроновой кислоты или обогащенной тромбоцитами плазмы. Для скорейшего выздоровления назначают ЛФК, механотерапию, физиотерапию и др.
Артроскопия передней крестообразной связки
Артроскопия — самый современный и эффективный метод восстановления при разрыве ПКС.
Артроскопия выполняется в тех случаях, когда наблюдается нестабильность сустава, либо повреждены еще и другие ткани. Операция является малоинвазивным методом диагностики и лечения, так как полость не раскрывается, а хирургические инструменты вводятся в нее через два маленьких разреза на коже. Артроскоп позволяет визуализировать все структуры в многократном их увеличении, благодаря чему врач может наиболее точно поставить диагноз и приступить к хирургическому лечению.
Характерные симптомы
При любой формы дегенерации менисков наблюдается следующая характерная симптоматика:
- болезненность в зоне поражения;
- отечность;
- ощущение инородного тела при сгибании;
- щелчки и хруст во время движения;
- блокада сочленения при согнутом колене.
Травма
Существуют некоторые отличия проявлений при травматическом поражении и дегенерации мениска. Сразу после ушиба или удара возникает резкая боль, незначительный отек мягких тканей.
Поражение красной зоны хряща приводит к кровоизлиянию в суставную полость. Интенсивность болевого синдрома наблюдается разная. Иногда человек не может даже наступать на ногу, а в ряде случаев неудобства ощущаются только при определенных движениях.
Если нарушается целостность внутреннего мениска, то больной ощущает при сгибании конечности болезненность вдоль протяжения большеберцовой связки. А при пальпации мышцы передней части бедра отмечается снижение тонуса.
Когда подвергается повреждению наружный мениск, то боль при этом значительно усиливается при попытке повернуть голень вовнутрь, и отдает в наружную часть сустава. Если происходит отрыв мениска, то его отделившаяся часть может сильно затруднять движение.
Большой кусок хряща может даже заблокировать сустав в определенном положении. Симптоматика при травме зависит также и от того, какая часть мениска разрывается. Отторжение заднего рога заканчивается затруднением сгибательных движений, а повреждения тела и переднего рога сопровождается нарушением разгибания.
Поскольку мениск редко повреждается изолированно, то часто встречается нарушение его структуры с дегенеративными изменениями передней крестообразной связки. Сопровождается такая патология резко возникающим выраженным отеком.
Дегенерация
Дегенерация мениска в чистом виде чаще всего отмечается у людей после 40-45 лет. Это связано с появлением хронических заболеваний суставов и возрастных изменений тканей. Значительное нарушение структуры ткани приводит к тому, что для развития патологии не обязательно получение травмы.
Проблема возникает после обычного действия в виде приседания, подъема с кресла или кровати.
Если вас преследует ноющая боль в колене, которая то исчезает, то появляется с новой силой – уже можно предположить наличие изменений в мениске. Около 90% патологий коленного сустава приходится именно на повреждения «амортизатора».
Симптомы во многом зависят от характера патологии. Разрывы сопровождаются сильной болезненностью, блокадой ноги в полусогнутом состоянии и отечностью. При серьезном повреждении медиального мениска нередко происходит кровоизлияние в суставную полость – гемартроз. Значительной отечностью и сильной болью характеризуются также кистоз мениска.
Надрывы, отслоения от места прикрепления зачастую носят хронический характер и проявляются периодическим появлением болей и ощущением помехи в движении.
Существует такой диагностический тест: поднимитесь и спуститесь по лестнице или склону. При патологии мениска при движении вниз боль в колене усиливается.
Хроническим течением характеризуются и вторичные дегенеративно-дистрофические преобразования в медиальном мениске, то есть возникшие из-за других патологий организма или болезней. Часто в таких случаях отмечаются щелчки и прокаты* сустава в движении после длительного покоя, иногда появляется боль в коленях.
Нарастание симптомов происходит постепенно по мере истончения хрящевой прослойки и скопления в ней солей или кристаллов мочевой кислоты (последнее – при подагре). При отсутствии адекватного лечения финальной стадией менископатии становится контрактура – стабильное нарушение (ограничение) подвижности сустава.
* Прокаты – ощущения патологической подвижности, нестабильности и смещения суставных поверхностей костей.
Общими для всех видов дегенерации менисков являются следующие симптомы:
- болезненность,
- отечность,
- блокада сустава в согнутом положении или ощущение инородного тела в колене,
- щелчки и хруст,
- затекание коленей при долгом отсутствии движения.
Симптомы повреждения
Пациент часто может связать появление симптомов с воздействием травматического фактора. При разрыве связки и дисфункции сустава повреждаются сосуды, происходит кровоизлияние – гемартроз. Его нарастание дает усиление болей вплоть до того, что к больному месту невозможно прикоснуться. Это может затруднять диагностику. Во избежание обширного гемартроза необходимо приложить холод и удерживать его до приезда в клинику.
Симптоматика проявляется достаточно остро и со временем нарастает. Возникают жалобы на:
- Ощущение смещения, скручивания голени, нестабильность коленного сустава.
- Треск при травме.
- Сильная острая боль не только в зоне ушиба, но и в области суставной полости.
- Отечность, проявляющаяся в первые сутки.
- Боль усиливается при совершении движений.
Клиническая картина патологии
Отек колена
Повреждению ПКС чаще всего предшествует травма колена. Пострадавший ощущает острую боль и отмечает реактивное развитие отека. Разрыв связки часто сопровождается треском. Однако этот признак отмечается и при разрыве иных связок колена. Ощущение вывиха голени вперед или вбок – повод немедленно обратиться к врачу.
Разрыв передней крестообразной связки сопровождается излитием крови в полость коленного сустава – гемартроз. На протяжении первых нескольких дней после травмы, это состояние настолько ярко выражено, что исключает вероятность пальпации.
Классификация
Поскольку передняя крестообразная связка имеет два пучка, может повредиться лишь один из них или оба. Есть вероятность полного отрыва вместе с участком кости в месте ее крепления к голени (перелом Сегонда).
Выделяют три степени разрыва ПКС:
- Первая характеризуется растяжением, сопровождается умеренным болевым синдромом и отеком. Как правило, связка восстанавливается после таких случаев.
- Вторая – также присутствуют небольшие надрывы. Восстановление более длительное и режим играет решающую роль. Однако, вероятны рецидивы ввиду уменьшения ее прочности.
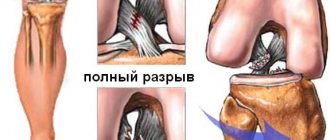
- Третья степень – полный разрыв. Боль резкая, интенсивная, сопровождается ограничением движения, нестабильностью сустава. Наиболее вероятен гемартроз (свободная кровь при повреждении сосудов). В данной ситуации решается вопрос об оперативном лечении.
Также по давности выделяют свежие разрывы — до 3-5 дней, несвежие – до 3-х недель и застарелые – более трех недель. От определения этих параметров зависит выбор тактики лечения.
Причины дегенерации
Анатомические особенности расположения и строения менисков обусловливают высокую частоту возникновения патологий как среди молодежи, так и среди людей зрелого возраста. Наиболее часто от разрывов, повреждений и кистоза страдают спортсмены, балерины, танцоры – то есть люди, находящиеся в постоянном движении и испытывающие высокие нагрузки.
- дисплазия – неправильное формирование коленного сустава;
- подагра, сифилис, туберкулез, ревматизм и прочие заболевания, способные поражать суставы;
- растяжения связок, а также их неверное формирование;
- плоскостопие (низкая амортизация стопы компенсируется повышенной нагрузкой на колено);
- высокие физические нагрузки;
- лишний вес.
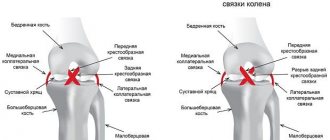
Строение передней крестообразной связки и коленного сустава
Коленный сустав – это сложнейшая анатомическая структура опорно-двигательной системы, в образовании которой принимают участие три кости: большая берцовая, бедренная, коленная чашечка.
Нормальное функционирование сустава невозможно без связок, соединяющие костные ткани в единый механизм и обеспечивающие его стабильность:
- передняя крестообразная связка;
- задняя крестообразная связка (ЗКС);
- внутренняя коллатеральная связка;
- собственная связка надколенника;
- внешняя коллатеральная связка.
Благодаря связкам движение колена возможно только в строго обозначенном диапазоне, что уберегает его от травмы. Малейшее превышение этой амплитуды ведет к разрывам связок или растяжениям. Бытует ошибочное мнение, что связки очень эластичны, но это совершенно неправильное утверждение.
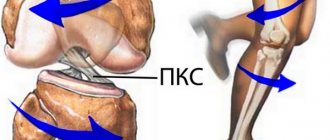
Передняя крестообразная связка является тем самым препятствием, ограничивающим подвижность голени относительно бедра кпереди. Она берет начало от края наружного мыщелка бедра и заканчивается у центральной части большеберцовой кости. С задней стороны ПКС находится ЗКС (задняя крестообразная связка). Чтобы понять причину такого названия крестообразных связок, необходимо посмотреть на них спереди – они образуют крест.
При рассмотрении анатомических особенностей передней крестообразной связки, стоит отметить, что ее длина составляет 25-30 мм, толщина – 7-12 мм.
Диагностирование патологии
Тест Лахмана
Ногу пострадавшего сгибают под прямым углом, голень оттягивается на проводящего тест. Степень смещения сравнивается со здоровой конечностью. Дополнительно вращается внутрь и наружу стопа.
В случае получения сомнительного или неточного результата, на голень фиксируется артрометр – специальный прибор, позволяющий оценить степень подвижности в автоматическом режиме.
Полученные цифры также сравниваются с показателями, снятыми со здоровой конечности.
Тест Лахмана
Нога сгибается в колене. Строго соблюдается угол в 20-30°. Специалист оценивает насколько голень смещается вперед, а также ощущения пострадавшего до и после манипуляции. Выделяется три степени недостаточности функций ПКС. Первая – смещение голени увеличивается на 1-5 мм. Вторая – показатель в пределах 6-10 мм. Третья – смещение составляет более чем 10 мм.
Проведению тестов предшествует пальпация. Однако из-за гемартроза и ярко выраженного болевого, отечного синдрома это затруднительно. Чтобы устранить эти явления пострадавшему проводят аспирирование или удаление шприцом крови из сустава.
Рентгенография
Позволяет исключить или подтвердить диагноз «перелом». Особенно, если предполагается перелом Сегонда. Чаще всего эта патология диагностируется у детей, а также подростков.
Точность в плане постановки диагноза у этого метода – 95%. Помогает обнаружить гематомы близ мыщелка бедренной кости, а также наружной части этого костного образования.
Методы лечения
Когда развивается дегенеративное повреждение менисков коленного сустава 1 и 2 степени, лечение заключается в купировании боли, улучшении кровотока и питания в суставе, восстановлении функциональности сочленения.
На начальных стадиях применяется консервативная терапия с использованием лекарственных препаратов, физиотерапии, ЛФК. При тяжелых состояниях и отсутствии эффективности обычной терапии приходится прибегать к операции.
Больному следует передвигаться с помощью костыля или палочки, в период реабилитации после хирургического лечения, или во время обострения и приема медикаментов. соблюдать полупостельный режим.
Хороший результат для временного щажения сустава дает ношение повязки или бандажа. При наличии выпота или крови в полости суставной сумки проводится пункция и эвакуация содержимого.
Для купирования боли пациенту следует принимать НПВС, анальгетики (Анальгин, Ибупрофен, Вольтарен). При сильном дискомфорте врач может применять местное введение новокаина или глюкокортикоидов (Преднизолон, Гидрокортизон).
В редких случаях используются опиоидные препараты коротким курсом (Промедол). Восстановить хрящевую ткань помогает длительное использование хондропротекторов. При наличии выявленной причины болезни следует соблюдать ограничение питания, принимать иммунокорректоры.
Физиотерапия
В острый период физиотерапевтические методы не используются. Но они оказывают положительное действие для ускорения реабилитации и предупреждения повторного обострения. Обычно применяется:
- УВЧ или СВЧ;
- озокерит;
- ударно-волновая терапия.
Методики способствуют притоку крови к области поражения, ускоряют заживление и восстановление хрящевой ткани.
Для укрепления мышц ног, снятия с них избыточного напряжения, а также предупреждения венозного застоя в больной конечности используются специальные упражнения. Первое время после снижения остроты патологического процесса движения следует проводить плавно и медленно.
Нагрузка увеличивается постепенно, изо дня в день, за счет количества повторов и подходов. Если во время движений возникает боль, напряжение или сильная усталость, следует прекратить упражнения и дать ноге отдых.
Операция
Оперативное вмешательство используется при полных разрывах менисков или безуспешном лечении препаратами, когда заболевание прогрессирует. Хрящевая прокладка удаляется через небольшие надрезы в колене. Потом проводится ее замена имплантантом. Хирургический способ используется только при условии отсутствия признаков острого воспаления.
Терапия при дегенеративных изменениях менисков полностью зависит от характера повреждений. Острые повреждения служат прямым показанием к применению консервативных методов лечения:
- В первую очередь, производится пункция сустава, устраняющая его отечность и восстанавливающая подвижность. Иногда требуется несколько процедур, так как активная экссудация (выделение воспалительной жидкости) в суставе продолжается до трех-четырех дней.
- Назначают анальгетики, предпочтение отдается наркотическим средствам (Промедолу и его производным), потому как другие препараты в данном случае, как правило, не в состоянии избавить пациента от боли.
- Хондропротекторы обеспечивают организм необходимыми веществами для восстановления поврежденного участка мениска.
- Противовоспалительные средства.
- На этапе реабилитации вспомогательным средством служат физиотерапевтические методы – озокерит, УВЧ, ионофорез, ударно-волновая терапия.
- На 14 суток на распрямленную ногу накладывают шину, обеспечивающую фиксацию сустава в требуемом положении.
При разрывах показано оперативное вмешательство: через два миниатюрных разреза в коленный сустав вводят инструменты и сшивают поврежденный участок. Серьезная травма может стать причиной необходимости удаления хрящевой прокладки сустава и ее замены на искусственную. Все хирургические манипуляции производятся лишь после угасания признаков воспаления.
Хронические дистрофии, дисплазия сустава и аномальное развитие связочного аппарата требуют исключительно оперативного лечения.
Если причиной дегенерации являются хронические заболевания, такие как ревматизм и подагра – наряду с хирургическими методами производят и лечение основной болезни (диеты, иммунокорректоры и прочие методы).
Дегенеративные преобразования менисков – довольно часто встречающаяся патология, которая требует немедленного обращения к специалисту. От своевременности лечения зависит функционирование сустава в дальнейшем, а промедления могут послужить причиной распространения дистрофических процессов на остальные элементы сустава. Поэтому не откладывайте визит к врачу, берегите себя и будьте здоровы!
Лечение менисков и крестообразных связок
Выбор лечебной методики определяется тяжестью полученной травмы. На вопрос о том, как лечить, может ответить только врач. И лучше если это будет опытный специалист хирург-ортопед из ЦКБ РАН. В каждом отдельном случае необходим персональный подход, чтобы определить необходимость хирургического, консервативного терапевтического, физиотерапевтического лечения или комбинацию методов.
Консервативное лечение. Его задача – устранение блокады сустава. Для этого проводят пункцию, освобождают сустав от выпотов и крови, вводят новокаин, после чего блокаду устраняют. Это поэтапная манипуляция. При благоприятном исходе проводится иммобилизация. При лечении используют:
- УВЧ-терапию;
- лечебную физкультуру;
- массаж;
- восстанавливающие препараты.
Если консервативное лечение не дает результатов или заболевание перешло в хроническую форму, пациенту назначается операция. Методика в этом случае выбирается в зависимости от сложности случая, возраста пациента и наличия осложнений:
- Частичное или полное удаление мениска (менискэктомия);
- Если пострадавший молод, можно проводить физиотерапевтическое восстановление – это самая щадящая методика;
- Самый безопасный и предпочтительный метод – артроскопия, когда поврежденный сегмент сшивается;
- Сравнительно новый способ — внутрисуставное скрепление мениска – отличается малой травматичностью и использованием специальных фиксаторов;
- Трансплантация мениска – процедура дорогостоящая, применяется в случае, когда другие методики бессильны. Для проведения операции имеются противопоказания.