Переломы таранной кости
Выделяют переломы шейки, тела, головки и заднего отростка таранной кости. Часто эти переломы комбинируют не только между собой, но и с вывихами или отдельных частей таранной кости, или с вывихами стопы в подтаранном суставе.
- Механизм повреждения
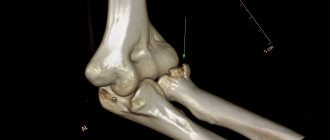
Два основных механизма главенствуют при переломах таранной кости. Первый фактор — удар по подошвенной поверхности стопы. Второй фактор – скручивание. Нередко оба этих фактора присутствуют и дополняют друг друга. Чаще всего эти переломы наблюдаются у мотоциклистов. Перелом происходит, когда нога мотоциклиста стоит на подножке — авария, сильный удар именно этой подножкой по подошвенной поверхности стопы. Примерно такой же механизм и у водителей автомобилей, только роль подножки выполняет педаль. Встречаются эти переломы и при занятиях спортом, при падении с высоты, при неудачном прыжке. Пациент испытывает сильную боль. Иногда имеется видимая деформация стопы, особенно в случаях переломо-вывихов. Тяжёлые переломы часто бывают открытыми. Для диагностики используется рентгенография и компьютерная томография (КТ).
- Основные типы переломов таранной кости
Все, за малым исключением, переломы таранной кости являются внутрисуставными. Более того, к таранной кости не прикрепляются мышцы. Это значит, что питание хряща (до 70% тела таранной кости покрыто хрящом) во многом зависит от синовиальной жидкости, в которой буквально «плавает» таранная кость. Для циркуляции же синовиальной жидкости чрезвычайно важны ранние движения. Это и делает хирургическое лечение основным при переломах таранной кости. Длительная иммобилизация здесь не приемлема. Только хирургия позволяет начать ранние движения, а, значит и обеспечить нормальное питание таранной кости.
Выделяют переломы шейки, тела, головки и заднего отростка таранной кости. Часто эти переломы комбинируют не только между собой, но и с вывихами или отдельных частей таранной кости, или с вывихами стопы в подтаранном суставе.
- Лечение переломов таранной кости
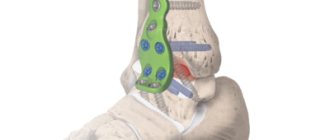
Основным методом лечения переломов таранной кости является хирургическая операция. Даже переломы без смещения подлежат фиксации винтами через проколы кожи для обеспечения возможности ранних движений стопы.
- Реабилитация
Поскольку питание хряща таранной кости зависит от циркуляции внутрисуставной синовиальной жидкости, ранние движения чрезвычайно важны для таранной кости. Проведение полноценной реабилитации необходимо. тут трудно переоценить. Для каждого пациента реабилитологами Ильинской больницы составляется индивидуальная программа, учитывающая его потребности и индивидуальные особенности.
Медицинские справочники
Переломы таранной кости
Эпидемиология
Переломы таранной кости являются вторыми по частоте среди переломов костей предплюсны и занимают 2% в общей структуре переломов нижней конечности и 5-7% повреждений костей стопы. Клиническая анатомия (
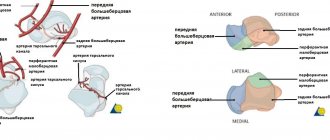
) — Тело таранной кости сверху покрыто суставным хрящом, через который передается нагрузка веса тела. — Передняя поверхность шире задней, что придает стабильность в голеностопном суставе. — Снаружи и снутри по боковым поверхностям таранная кость артикулирует с латеральной и внутренней лодыжкой соответственно. — Нижняя поверхность образует сустав с задней суставной фасеткой пяточной кости. — Шейка таранной кости отклоняется кнутри на 15-25°. Это самое уязвимое место кости для перелома. — Головка таранной кости покрыта суставной поверхностью для соединения с ладьевидной костью. От нее отходят сухожилия книзу. От sustentaculum tali – в задненижнем направлении, дельтовидная связка — кнутри. — Анатомически выделяют 2 отростка: латеральный (клиновидной формы, артикулирует с задней фасеткой нижневнутренней поверхности, а с наружной лодыжкой – верхненаружной поверхностью), задний (имеет 2 бугорка – внутренний и наружный, разделенные бороздой для сухожилия длинного сгибателя 1-го пальца стопы) см. . — Треугольная кость как самостоятельное образование присутствует в 50%. Она образуется при отделении центра оссификации латерального бугорка заднего отростка таранной кости. — Около 60% поверхности таранной кости покрыто суставным хрящом. На ней отсутствуют точки прикрепления сухожилий мышц. Кровоснабжение зависит от соединительнотканных структур, которые находятся вблизи к кости. Поэтому повреждения капсулы могут привести к асептическому некрозу кости. — Кровоснабжение осуществляется с помощью: 1) артерий тарзального синуса (a. Peroneal, a. dorsalis pedis); 2) артерии тарзального канала (a. tibialis posterior); 3) дельтовидной артерии (a. tibialis posterior); 4) питающих сосудов капсуло-связочных структур (см.
). Следовательно, такое расположение питающих артерий обусловливает высокий риск возникновения асептических некрозов таранной кости при повреждениях ее в области шейки, особенно при сопутсвующим подвывихе в подтаранном (50%) и голеностопном суставе (95%).
1) – Медиальная проекция таранной кости (буквами отмечены представленные ниже зоны: А, В и С). A 1 – Перфорирующая пяточная артерия; 2 – Боковая плюсневая артерия; 3 – Тыльная артерия стопы; 4 – Анастомозирующие артерии дельтовидной ветви тыльной артерии стопы; 5 – Артерии таранного синуса. В 1 – Ветви тыльной артерии стопы; 2 – Ветви таранного синуса; 3 – Артерии плюсневого канала стопы; 4 – Дельтовидные ветви тыльной артерии стопы. С 1 – Ветви таранного синуса; 2 – Артерии плюсневого канала стопы; 3 – Дельтовидные ветви тыльной артерии стопы; 4 – Задняя большеберцовая артерия.
Механогенез повреждения
— Очень часто травмы возникают в результате мотоциклетной травмы или при падении с высоты с чрезмерной дорзифлексией стопы в голеностопном суставе. — Переломы шейки таранной кости возникают в результате вдавления переднего края дистального метаэпифиза большеберцовой кости.
Диагностика
Клиническая диагностика
— Пациент жалуется на боль в стопе. — Движения в стопе болезненны, возможно выявить крепитацию. — Распространенный отек в области стопы. — Часто при этом выявляются сочетанные повреждения голеностопного сустава и стопы.
Рентгенологическая диагностика
Производится переднезадняя, трехчетвертная, боковая проекции голеностопного сустава, а также переднезадняя, боковая и косые проекции стопы по показаниям. Проекция Canale производится для визуализации шейки таранной кости. Выполняется в положении максимального эквинуса стопы при переднезаднем направлении луча при пронации стопы 15°. При этом луч с рентгенологической трубки направляется краниально, с отклонением 15°от вертикали.
Компьютерная томография
Является дополнительным методом визуализации. Производится в аксиальной, фронтальной и сагиттальной проекциях. Помогает визуализировать особенности смещения отломков при сложных повреждениях суставных поверхностей.
Магниторезонансная томография и остеосцинтиграфия
Данные исследования используются для визуализации возможных скрытых повреждений таранной кости.
Классификация переломов
Анатомическая классификация
— Перелом наружного отростка. — Перелом заднего отростка. — Перелом головки таранной кости. — Перелом тела таранной кости. — Перелом шейки таранной кости.
Классификация повреждений таранной кости по Marti и Weber
(см.
) — Тип 1 – перелом периферического отдела (по типу чешуйки). — Тип 2 – перелом центральной части без смещения. — Тип 3 – перелом центральной части со смещением. — Тип 4 – дополнительный вывих таранной кости.
Классификация повреждений шейки таранной кости по Hawkins
(см.
) — Тип 1 – переломы без смещения. — Тип 2 – переломы с сопутствующим подвывихом в подтаранном суставе или со смещением. — Тип 3 – переломы с сопутствующим подвывихом в подтаранном суставе и со смещением. — Тип 4 – повреждения типа 3 с добавочным подвывихом в таранно-ладьевидном сочленении или со смещением.
Лечение
Переломы головки и шейки таранной костиПереломы без смещения (тип 1)
Переломы, которые после анализа обычных рентгенограмм могут казаться переломами без смещения или не определяться вообще, по данным КТ-исследования, могут оказаться оскольчатыми или внутрисуставными. Переломы с подтвержденным отсутствием смещения фрагментов и без признаков дисконгруэнтности в подтаранном суставе относятся к типу 1. Лечение включает фиксацию короткой гипсовой повязкой на 8-12 недель, с отсутствием осевой нагрузки на конечность на протяжении 6 недель до появления клинических и рентгенологических признаков сращения.
Переломы со смещением (тип 2-4)
Должна быть произведена попытка закрытой репозиции с неотложным открытым вправлением и внутренней фиксацией для всех открытых повреждений или невправленных переломов. Если достигнута анатомическая репозиция, которая подтверждена КТ-исследованием, дальнейшее ведение пациента проводится как при переломах без смещения. При открытой репозиции все основные фрагменты должны быть сохранены.
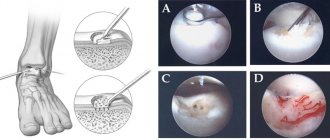
Доступы
— Передневнутренний. Этот доступ может быть расширен от дозированной капсулотомии до широкого доступа с остеотомией лодыжки. Производится несколько медиально от сухожилия m. tibialis anterior. Позволяет визуализировать шейку и головку таранной кости. Подразумевает аккуратную хириргическу технику, т.к. есть риск ятрогенного повреждения n. и v. saphenus и дельтовидной артерии. — Задненаружный – для доступа к заднему отростку и телу кости. Производится в промежутке между m. peroneus brevis и m. flexor hallucis longus. Важно обойти n. suralis. — Передненаружный – доступ позволяет визуализировать sinus tarsi, наружную часть шейки кости и подтаранный сустав. При этом возможно повреждение артерии тарзального синуса. — Комбинация передненаружного и передневнутреннего доступа позволяет максимально визуализировать шейку таранной кости. Внутренняя фиксация фрагментов производится при помощи 2-х стягивающих винтов или специальных винтов «без головок», проведенных перпендикулярно к линии перелома. Винты могут быть проведенными как антеградно, так и ретроградно. Введение винта в заднее-переднем направлении более обосновано с биомеханической точки зрения. На участках с дефектом костной ткани должна проводиться костная пластика, а при наличии большого количества фрагментов помимо костной пластики устанавливается опорная пластина. Послеоперационное ведение включает фиксацию короткой гипсовой повязкой на 8-12 недель, с отсутствием осевой нагрузки на конечность.
Признак Hawkins.
Наличие субхондрольной остеопении таранной кости при переднезадней рентгенографии на 6-8 неделе является признаком жизнеспособности таранной кости.
Перелом наружного отростка
Представляет собой внутрисуставное повреждение подтаранного и голеностопного сустава. Образуется при чрезмерной тыльной флексии и инверсии стопы.
Перелом заднего отростка
При этом повреждении вовлекается больше 25% суставной поверхности, включая внутренний и наружный бугорки. Данное повреждение является результатом инверсии стопы или при форсированном сгибании и прямой травме.
Перелом головки таранной кости
Повреждение является результатом подошвенного сгибания и продольной компрессии вдоль оси переднего отдела стопы. Часто носит оскольчатый характер и сопровождается повреждением ладьевидной кости и таранно-ладьевидного сустава.
Вывихи в подтаранном суставе
(см.
,
) При данных повреждениях пяточная, кубовидная, ладьевидная кости и весь передний отдел стопы смещается по отношению к таранной кости. Вывихи делятся на медиальные (наиболее частые), латеральные, передние и задние. Вправление вывиха производится при адекватном обезболивании в положении сгибания коленного сустава и с тракцией по оси за стопу. Особенно важно при этом достичь разблокирования пяточной кости. При внутренних вывихах головка таранной кости захватывается капсулой таранно-ладьевидного сустава, retinaculum extensorum и короткими разгибателями пальцев стопы. При наружных вывихах возможно захождение сухожилия задней большеберцовой мышцы между костями. При этом проведение закрытой репозиции не увенчается успехом, показано открытое вправление.
Вывих таранной кости
Полный вывих таранной кости – достаточно редкое повреждение. В основном, вывих сопровождается повреждением кожных покровов. Поэтому лечение направлено на восстановление покровных мягких тканей с открытой репозицией таранной кости. Сохраняется высокий риск осложнений в виде инфекционной контаминации раны, асептического некроза, посттравматического артрита.
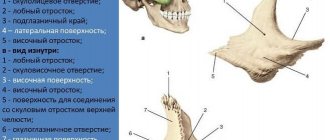
Анатомия и значение таранной кости
Таранная кость — не из тех костей, которые можно изъять из скелета, пустить на создание, например, Евы и продолжить вполне комфортную жизнь.
Значение этой небольшой, на 70% покрытой хрящевой тканью и не прикреплённой ни к одной мышце косточки, переоценить невозможно.
Располагаясь между берцовыми костями и голеностопом, она практически принимает на себя всю статическую и динамическую нагрузку от тела, перераспределяя её на ступни.
В таранной кости выделяются такие функциональные зоны, как:
- Тело;
- Головка;
- Шейка;
- Задний отросток.
Чаще других диагностируется перелом шейки или тела, значительно реже случается перелом заднего отростка таранной кости.
Головкой таранная кость входит в контакт с ладьевидной костью, нижняя её часть соединяется с пяточной костью, а тело с двух сторон обхватывают большеберцовая и малоберцовая кости. На заднем отростке выдаются два бугорка — латеральный и медиальный, разделённые сухожилием.
Вопреки мнению некоторых специалистов, таранная кость довольно хорошо снабжается кровью, благодаря трём артериям: задней большеберцовой, передней большеберцовой и малоберцовой.
Механизмы и причины переломов
Причиной такой серьёзной травмы являются чрезмерные резкие нагрузки в области голеностопа, которые провоцируются:
- Неловким движением во время занятий спортом, балетом и подобными упражнениями.
- Падением с высоты;
- Воздействием тяжёлого предмета на нижнюю часть ноги.
Сильный выгиб стопы в подъёме (как в балетной позиции на носках) может привести к перелому шейки, а обратное сгибание, превышающее запас прочности — заднего отростка. Если же такой перегиб сопровождается подворотом, то возможен разлом наружного отростка.
При вертикальном ударе, кость защемляется между берцовыми и пяточной костями, и происходит компрессионный перелом таранной костис образованием осколков.
Кроме того, резкое тыльное разгибание плюс осевая нагрузка или сильное подошвенное сгибание часто заканчиваются вывихом или смещением тела таранной кости.
Методы лечения
При подозрении на перелом таранной кости,следует незамедлительно обратиться к ортопеду или хирургу.
Он проведёт обследование, поставит диагноз и назначит соответствующее лечение. В зависимости от характера перелома, могут применяться следующие методы лечения:
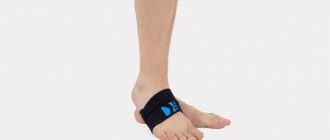
Иммобилизация
Когда таранная кость стопыполучилаперелом лёгкой степени, без смещения, в качестве лечения применяется полимерная или гипсовая повязка с супинатором в подошве «сапожка», которая остаётся на ноге пациента минимум 6 недель, без осевой нагрузки, с последующей ЛФК.
При этом необходимо принимать обезболивающие и обеспечивать травмированной ноге приподнятое положение, во избежание развития отёка. Эффективность консервативного лечения составляет 45-50%. По завершении программы реабилитации, полный функционал сустава восстанавливается, начиная с третьего месяца, в зависимости от возраста и других индивидуальных особенностей организма.
Закрытая репозиция
Это врачебная манипуляция сопоставления частей сломанной кости без нарушения мягких тканей окружающих сустав. Процедура очень болезненна и выполняется только после внутрикостной анестезии.
Пострадавшего укладывают на живот. Ортопед сгибает ногу пациента в коленном суставе, одной рукой вытягивая пятку, другой сгибает стопу так, чтобы закрыть смещение, после чего накладывает иммобилизующую повязку. Через семь недель гипсовую повязку меняют на новую при сгибе стопы уже под углом 90º.
Пациент носит повязку до четырёх месяцев со дня наложения. После этого срока гипс снимают, и при удовлетворительных контрольных снимках, назначают программу реабилитации.
Открытая репозиция и остеосинтез
Хирургическое вмешательство с целью обнаружения и устранения травматических изменений костей и мягких тканей.
Первая помощь
Неотложная помощь при подозрении на перелом таранной кости ничем не отличается от таких же мер при любом другом переломе:
- Дать пострадавшему обезболивание: Анальгин, Ибупрофен, Кеторол, Нимесил (таблетированные или в инъекциях).
- Уложить или усадить так, чтобы повреждённая конечность не подвергалась дальнейшей нагрузке.
- Вызвать скорую помощь.
- Если характер травмы позволяет, снять обувь, носки и наложить фиксирующую повязку.
- При обнаружении открытых ран, перед наложением повязки, обработать их антисептиком.
- Прикладывать холод к травмированной области, контролируя время (если это лёд, накрошенный в пластиковый пакет, через каждые 10 минут, снимать на 2-3 минуты), чтобы избежать обморожения.
- При необходимости, самостоятельно, как можно быстрее и бережнее доставить больного в ближайшее медучреждение.
Следует знать, что в случае запоздалого обращения к врачу при переломе таранной кости, последствия могут быть самыми нежелательными от продолжительного лечения и реабилитации, до ампутации части ноги.
Восстановительный период
Послеоперационный период может быть отягощён различными осложнениями, развившимися вследствие:
- Некачественного проведения закрытой репозиции;
- Некачественного выполнения остеосинтеза;
- Травмирования систем и тканей в процессе формирования доступа;
- Серьёзных нарушений иннервации и кровообращения внутри сустава;
- Несоответствия нагрузок и несвоевременности восстановительных программ.
Большое лечебное воздействие оказывают:
- Комплексы ЛФК;
- Акватерапия;
- Лечебный массаж;
- Различные процедуры физиотерапии.
Однако индивидуальный комплекс процедур для каждого отдельного случая составляется лечащим врачом с учётом анамнеза, возрастных, гендерных особенностей и прочих нюансов.
В реабилитационный период не следует форсировать увеличение нагрузок, повышая их постепенно в безопасном режиме. Также не стоит забывать о диспансерном учете и контрольных рентгеновских снимках не реже 1 раза в месяц.
Симптомы и другие способы диагностики
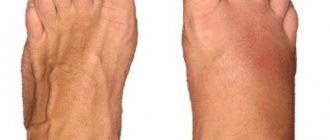
Симптоматика переломов таранной кости часто схожа с другими травмами в этой области, например, растяжением связок:
- Отёчность и боль в области голеностопа;
- Сильная боль при попытке встать или движении большого пальца;
- При наличии смещения, визуальная деформация голеностопа;
- Заклинивание и крепитация (хруст) отломков при пальпации.