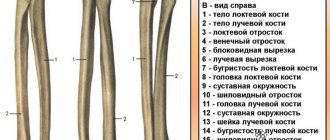
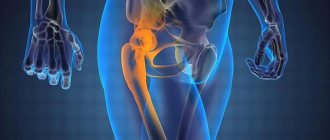
Основанием таза являются седалищная, лобковые и подвздошные кости. Седалищная находится в заднем нижнем отделе вертлужной впадины. От ее тела отходит утолщенная ветвь (седалищный бугор), нижняя часть соединена с лонной костью.
Анатомическое строение связано с часто встречаемыми в медицинской практике случаями серьезных травм костей таза.
Резкие сокращения мышц, удары, падения и ушибы в области бугра приводят к перелому седалищной кости, а также самого бугра, серьезным повреждениям различных костей таза.
Травмы приводят не только к нарушению структуры костных тканей, но и могут повредить находящиеся здесь органы (женские внутренние, мочевой пузырь, прямая кишка).
Анатомия седалищной кости
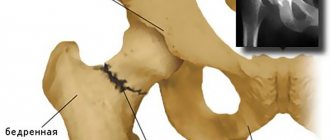
Седалищная кость в сочетании с лобковой и подвздошной образуют тазовую — самую крупную тазовую кость в организме человека. Эти сегменты у взрослого человека плотно срастаются в области вертлужной впадины — места, к которому крепится бедренная кость для образования тазобедренного сустава.
Седалищная кость расположена у основания позвоночника, а в ее анатомическом строении выделяют 2 основные части:
- тело — принимает участие в образовании вертлужной впадины;
- ветвь — соединяется с противоположной под углом, формируя седалищный бугор.
Кости таза — это резервуар для внутренних органов. Они прочные, поэтому случаи их переломов диагностируют реже, чем травмы трубчатых костей. Повреждения представляют опасность для жизни человека, поскольку всегда остается риск разрыва кишечника острыми костными отломками.
Строение и функции
У людей в возрасте до 16 лет специалисты анатомически делят тазовую кость на три отдельные части – лобковая, седалищная, подвздошная. По достижению человеком 16 лет они срастаются вместе с тазовой посредством хряща. Так формируется тазовое кольцо, представляющее собой границу малого и большого таза. Постепенно это соединение исчезает. Уже в 20-21 год можно наблюдать окостенение практически полностью.
Таз находится у основания туловища. Он является его важной частью. Крестец является окончанием столба позвоночника. Эта кость – некая защитная оболочка для человеческих органов, которые сконцентрированы в области ягодиц – в малом тазе. Там же крепятся и нижние конечности.
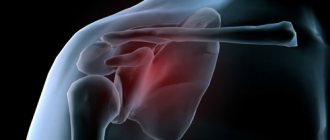
Вертлюжная впадина участвует в формировании тазобедренного сустава, где и находится седалищная кость. Она представлена двумя составляющими – телом и ветвями, которые идут к лобковым костям. Один из важных элементов кости – выступ или седалищный бугор. Ветви и тело образуют собой запирательное отверстие, через которое проходят жизненно необходимые сосудисто-нервные пучки.
Причины переломов
Перелом седалищной кости — это серьезная травма, которую сложно получить в быту. Таз человека очень прочный и способен выдержать значительную нагрузку. Однако и тазовые кости могут быть повреждены, если не рассчитать механическое давление на них. Среди наиболее распространенных причин переломов можно выделить:
- неудачное падение на ягодицы, особенно на лед или другую твердую поверхность;
- чрезмерное сдавливание костей таза;
- ДТП с усиленным давлением или ударом в область таза;
- травмы, связанные со спортом.
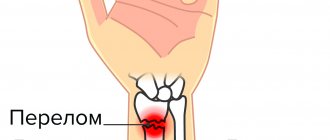
В зависимости от характера травмы перелом седалищной кости может быть стабильным или нестабильным. В первом случае анатомическое строение тазового кольца остается без изменений — это структура, образованная тазовыми костями (в том числе седалищной, лобковой и подвздошной) и крестцом. Нестабильные переломы происходят с нарушением целостности тазового кольца, поэтому более опасны для человека. Отломки седалищной кости могут менять свое расположение при любом движении в тазобедренном суставе, после чего они травмируют внутренние органы.
Со смещением
При нестабильных переломах у человека чаще всего формируются опасные последствия. Это связано с тем, что такая травма не является стабильной, т.е. в любой момент переломанные части кости могут дальше отойти друг от друга. Причем их отдаление происходит при малейшей нагрузке.
Также такие травмы появляются при активных движениях нижними конечностями, сильном наклоне вперед.
Особенность такой травме состоит в том, что здесь нарушается тазовое кольцо, состоящее из крестца, тел 3-х костей. Восстанавливаться после такой травмы придется очень долго.
Классификация и симптомы
Симптомы переломов седалищной кости отличаются в зависимости от его особенностей. Травма редко бывает изолированной — чаще она возникает в комплексе с масштабными повреждениями мягких тканей. Однако выделяют определенные признаки, которыми проявляется перелом именно этой структуры.
Седалищная кость является одной из составляющих тазовой кости, вместе с лобковой и подвздошной
Если перелом седалищной кости стабильный, локализуется с одной стороны на кости, которая не принимает участие в образовании тазового кольца:
- местная болезненность;
- отечность тканей вокруг места перелома;
- синдром «прилипшей пятки» — в положении лежа на спине невозможно поднять ногу, прямую в коленном суставе.
Также может произойти односторонний или двусторонний перелом седалищной кости, которая принимает участие в формировании тазового кольца. Идентичные признаки возникают и при повреждении седалищной кости с одной стороны и лобковой — с другой:
- наличие местного очага болезненности, которая увеличивается при попытках повернуться или лечь на бок;
- положительная реакция на тест «прилипшей пятки».
Наиболее тяжелая клиническая картина возникает у тех пациентов, у которых сломана седалищная кость с нарушением целостности тазового кольца. Эту травму можно определить по ряду характерных симптомов:
- острая боль в области перелома и вокруг нее;
- положительный ответ на синдром «прилипшей пятки»;
- пациент вынужден находиться в позе, когда его ноги согнуты в коленных суставах и отведены в стороны (поза лягушки).
Более подробную диагностику проводят инструментальными методами. Чаще всего диагностируют закрытые переломы седалищной кости. Отломки не меняют расположение, поэтому лечение проходит быстро и без последствий. При переломе седалищной кости без смещения внутренние органы не травмируются, если пострадавший не будет совершать резких движений и усугублять ситуацию.
Кафедра травматологии и ортопедии
статья в формате PDF
DOI: 10.17238/issn2226-2016.2018.3.46-52 УДК 617-089.844 © Солод Э.И., Лазарев А.Ф., Овчаренко А.В., 2018
Э.И. Солод1,A, А.Ф. Лазарев1,B, А.В. Овчаренко2,C
1ФГБУ НМИЦ ТО им. Н.Н. Приорова, Москва, 127299, Россия 2БСМП им. Шевченко, Калуга, 248000, Россия
резюме: В работе авторами представлен опыт использования малоинвазивных технологий при остеосинтезе переломов вертлужной впадины и таза у 84 больных в период с 2003 по 2021 год. Возраст пациентов составлял от 17 до 70 лет. Для остеосинтеза авторы использовали канюлированные винты и спицы с нарезкой. Авторами определены показания для использования малоинвазивного остеосинтеза переломов костей таза. Малоинвазивная фиксация переломов вертлужной впадины в ранние сроки с момента травмы является технически менее сложным и травматичным, обеспечивает профилактику асептического некроза головки бедренной кости и создает благоприятные условия для сращения переломов.
ключевые слова: малоинвазивный остеосинтез; переломы вертлужной впадины; переломы костей таза; канюлированный винт; спица с нарезкой; асептической некроз головки бедренной кости.
THE POSSIBILITIES OF TREATING PATIENTS WITH PELVIC INJURIES
Solod E.I.1,A, Lazarev A.F.1,B, Ovcharenko A.V.2,Cc
1National Medical Research Center of Traumatology and Orthopedics, Moscow, 127299, Russia 2Center for Traumatology and Orthopedics, Kaluga, 248000, Russia
summary: In the work the authors presented the experience of using minimally invasive technologies in the osteosynthesis of acetabular and pelvic fractures in 84 patients between 2003 and 2021. The age of the patients ranged from 17 to 70 years. For the osteosynthesis the authors used cannulated screws and cutting threads. The authors defined indications for the use of minimally invasive osteosynthesis of pelvic fractures. Minimally invasive fixation of acetabular fractures in early terms from the moment of trauma is technically less complicated and traumatic, it provides prevention of aseptic necrosis of the femoral head and creates favorable conditions for healing of fractures.
key words: minimally invasive osteosynthesis; acetabular fractures; fractures of pelvic bones; cannulated screw; cutting thread; aseptic necrosis of the head of the femur.
До настоящего времени актуальной проблемой травматологии остается лечение переломов костей таза. Наиболее частой причиной тяжелых переломов костей таза являются дорожнотранспортные происшествия(57 %), наезды на пешеходов(18%), аварии на мотоциклах(9%) и кататравмы(4%). В связи с постоянным ростом числа транспортных средств, возрастания скорости движения, урбанизации жизни меняется характер травм с ежегодным увеличением доли множественных и сочетанных повреждений, при этом имеет место абсолютный рост числа пострадавших с нестабильными повреждениями таза и вертлужной впадины.
В русскоязычной литературе, за редким исключением, термин “таз” означает единую структуру. В ортопедо-травматологической литературе Запада в понятии таз выделено два анатомофизиологических образования – тазовое кольцо и вертлужная впадина, поскольку они отличаются друг от друга механизмом травмы, особенностями клинической и лучевой диагностики, степенью тяжести сочетанных повреждений, выживаемостью и ортопедическим прогнозом. Только последний критерий при повреждениях вертлужной впадины серьезнее, чем при травмах тазового кольца, ибо здесь нарушается аппарат скольжения, который после травмы не имеет тенденции к обратному развитию. Именно поэтому можно выделить в отдельную область хирургию вертлужной впадины.
При оценке результатов оперативного лечения отмечено, что большая доля отличных и хороших результатов выявлена после оперативного лечения пациентов с повреждениями тазового кольца(81,2%), при переломах вертлужной впадины хороших результатов достоверно меньше и они наблюдаются у 57,1% пациентов. Многие авторы в отдаленном периоде после открытой репозиции и остеосинтеза вертлужной впадины отмечают такие проблемы, как асептический некроз головки бедренной кости, лизис отломков или гетеротопическая оссификация, деформирующий артроз тазобедренного сустава, проявляющийся уже в течение года после операции. Если учесть, что при открытой репозиции переломов вертлужной впадины часто бывают такие осложнения, как значительная кровопотеря, невропатия седалищного нерва и воспалительный процесс, то актуальность этой проблемы становится однозначной.
Такая ситуация приводит к необходимости поиска новых способов оперативного лечения вертлужной впадины и таза, открывающих возможность уменьшения вероятности возникновения перечисленных проблем и осложнений.
В период с 2003 по 2021 гг. в первом травматологическом отделении ФГБУ ЦИТО им. Н.Н. Приорова выполнено 84 операции малоинвазивного остеосинтеза переломов вертлужной впадины. Возраст пациентов составлял от 17 до 70 лет. Остеосинтез задней колонны вертлужной впадины выполнен 9 пациентам (14 %), передней колонны 12 пациентам (19 %), обеих колонн 43 пациентам (67 %). Среди них количество пациентов с изолированной травмой вертлужной впадины составило 21 (33%), множественной 23 (36 %), сочетанной 20 (31%). Первичные операции по поводу восстановления вертлужной впадины производились в срок от 1 до 3 недель после травмы.
Применялись клинические, рентгенологические, электрофизиологические, биомеханические и статистические методы исследования.
Оценка отдаленных результатов лечения производилась по шкале Харриса, включающая в себя оценку боли, функции, деформацию, объема движений.
При перкутанном остеосинтезе вертлужной впадины в качестве фиксаторов переломов использовали канюлированные винты «Synthes» АО 7,3 мм с неполной резьбой 16 мм., тазовые винты «Synthes» АО 4,5 мм, а также спицы диаметром 2 мм с резьбовым концом.
Остеосинтез производили после закрытой репозиции отломков или репозиции через минимальные технологические доступы с использованием тазового набора репонирующих инструментов. Металлофиксаторы проводили под контролем рентгеновского электронного оптического преобразователя (эОП) через проколы кожи. Отсутствие кровопотери обеспечило возможность проведения симультанного остеосинтеза внетазовых повреждений. В послеоперационном периоде не отмечено ни одного случая воспалительных осложнений и развития невропатии седалищного нерва. Длительность операции зависела от сложности репозиции и составляла от 20 до 40 мин.
Перкутанный остеосинтез обеих колонн вертлужной впадины производили следующим образом: после достижения удовлетворительного контакта отломков, под контролем эОПа (в смешанном режиме графии и скопии) из верхушки седалищного бугра через нисходящую ветвь седалищной кости, через линию перелома вне полости тазобедренного сустава проводили 2 мм спицу с резьбовым концом в тело подвздошной кости. По спице определяли необходимую длину компрессирующего винта. После прокола кожи (до 1 см) по спице канюлированным сверлом формировали канал. По спице закручивали винт (диаметром 7,3 мм с неполной резьбой) ранее определенной длины до достижения межотломковой компрессии, что рентгенологически определяли по устранению диастаза и смыканию костных отломков.
Следующим этапом также закрыто под контролем эОПа из точки на 2 см выше уровня вертлужной впадины через тело под
вздошной кости и линию перелома проводили 2 мм спицу с нарезкой в тело горизонтальной ветви лобковой кости. Производили измерение необходимой длины винта. Через прокол кожи (до 1 см) проводили самонарезающий винт диаметром 4,5 мм в тело лобковой кости по каналу, сформированному спицей. Винт закручивали до достижения межотломковой компрессии, что рентгенологически определяется устранением диастаза со смыканием костных отломков.
Контроль проведения спиц и винтов, оценку качества репозиции и фиксации проводили с использованием стандартных (прямая, каудальная, запирательная, подвздошная) и модифицированных комбинированных проекций.
На следующий день после операции больные присаживались в кровати, начинали активизацию с костылями без полной осевой нагрузки на нижнюю конечность. Послеоперационное ведение активное с первого дня, единственным ограничением при полном объеме активных движений была нагрузка на оперированную конечность при изолированной травме вертлужной впадины, при наличии внетазовых повреждений скелета ортопедический режим подбирали индивидуально.
Пациент С. 48 лет, получил травму в ДТП 10.04.2011 г. Перелом обеих колонн правой вертлужной впадины со смещением. Перелом крыла левой подвздошной кости. (рис. 1-2)
На 5-е сутки после травмы выполнен перкутанный остеосинтез правой вертлужной впадины канюлированным винтом, спицей с нарезкой и крыла левой подвздошной кости спицей с нарезкой (рис. 3-4). Пациент активизирован на первые сутки после операции (рис. 5).
С первого дня после операции назначена ЛФК для сохранения объема движений в правом тазобедренном суставе и тонуса мышц конечности. Через 12 дней после операции раны зажили первичным натяжением, больной выписан на амбулаторное лечение. Дозированная нагрузка разрешена через 6 месяцев, полная через – 8 месяцев после операции.
Через 2 года после операции на контрольных снимках полное сращение переломов, восстановление конгруэнтности вертлужной впадины, признаков асептического некроза головки не выявлено.
После удаления металлофиксаторов (рис. 7) пациент ходит с полной нагрузкой с первого дня после операции, объем движений в правом тазобедренном суставе полный(рис. 8-9).
Пациент С. 21 год, травму получил в ДТП 13.06.07 г. Сочетанная травма. ЗЧМТ. СГМ, субдуральная гематома, гематоракс слева. Перелом обеих колон левой вертлужной впадины (рис. 10-11).
На 14 сутки с момента травмы, после стабилизации состояния, выполнен перкутанный остеосинтез обеих колонн левой вертлужной впадины описанным выше способом(рис. 12). Активизирован на первые сутки после операции без осевой нагрузки на левую нижнюю конечность(рис. 13).
На 12 сутки после операции сняты швы, в удовлетворительном состоянии выписан на амбулаторное лечение. Ходьба с костылями без нагрузки на оперированный сустав длилась 6 месяцев после операции, полная нагрузка без дополнительной опоры разрешена через 8 месяцев. Дозированное увеличение нагрузки в течение 2-х месяцев способствует постепенной структурной адаптации костно-хрящевых образований тазобедренного сустава к физиологическим нагрузкам после сращения переломов.
Через год после операции пациент ходит с полной нагрузкой, без дополнительной опоры, объем движений в левом тазобедренном суставе полный рентгенологические признаки сросшихся переломов(рис. 14-15).
Наличие металлоконструкции пациента никак не беспокоило, функции сустава не мешало. Через 4 года попал в отделение с переломом локтевой кости(опять ДТП), и, одновременно с остеосинтезом локтевой кости, произвели удаление металлоконструкции из вертлужной впадины(рис. 15,16).
Достигнута полная медико-социальная реабилитация пациента, ходит с полной нагрузкой, движения в левом тазобедренном суставе в полном объеме, жалоб нет.
Результаты
При оценке результатов лечения пострадавших оценивали степень восстановления функции тазобедренного сустава и конечностей, количество ранних осложнений и отдаленных последствий. В процессе динамического наблюдения мы выделяли три периода: ранний послеоперационный – до 14 дней с момента операции, среднесрочный 6 месяцев и более с момента операции и отдаленный – от года и больше. В раннем периоде использование малоинвазивных технологий позволило активизировать пациентов исследуемой группы на 1-2 сутки после операции и начать ЛФК, вне зависимости от тяжести переломов. В двух случаях тяжелой сочетанной травмы возникли воспалительные осложнения, очаги которых не были связаны с послеоперационными ранами от перкутанного остеосинтеза.
Отдаленные результаты в сроки от 1 до 10 лет были прослежены у 42 пациентов. Оценка результатов производилась по шкале Харриса, средняя ее оценка составила 85,5 баллов. Болевой синдром не беспокоил, пациенты были медико-социально реабилитированы. Асептический некроз головки бедренной кости, в сроках после 5 лет выявлен у 4 больных, что составило 19 % случаев. Всем этим больным было выполнено эндопротезирование тазобедренного сустава. При этом операция выполнялась без технических трудностей, так как анатомия вертлужной впадины была минимально изменена и металлоконструкции не мешали хирургическим манипуляциям, в отличие от случаев эндопротезирования после открытого остеосинтеза.
Во всех случаях в результате лечения достигнута функциональная пригодность нижних конечностей. Отличные и хорошие результаты перкутанного остеосинтеза при переломах вертлужной впадины сохраняются в среднесрочной перспективе до 10 лет.
Обсуждение
Учет анатомо-биомеханических особенностей повреждений вертлужной впадины имеет объективное влияние на формирование тактики лечения, которая способствует более быстрому и полному восстановлению после травмы и улучшению качества жизни в дальнейшем. Первым пунктом классификации является разделение всех больных на две большие группы: А – изолированные повреждения вертлужной впадины (62-й сегмент по Международной классификации переломов АО) и В – в сочетании с повреждением тазового кольца (с 61-м сегментом). это имеет существенное значение в определении объема и сроках лечебных мероприятий [10,11[.
Основным критерием выбора хирургической тактики является сохранность кровоснабжения головки бедренной кости и вертлужной впадины, а так же возможность восстановления конгруэнтности тазобедренного сустава без чрессуставного доступа.
Очень важно оценить сколько процентов интактной части крыши осталось, чтобы понять степень стабильности положения головки бедра в вертлужной впадине (12). По мнению Matta et al., если угол арки крыши вертлужной впадины менее 45 градусов, то больного необходимо оперировать, чтобы восстановить стабильность положения головки бедра.
К факторам влияющим на судьбу сустава относится сублюксация головки бедра, степень разрушения хрящевых поверхностей вертлужной впадины и головки бедра, наличие внутрисуставных фрагментов.
Переломы в нагружаемой зоне подлежат обязательному оперативному лечению. Единственным исключением могут служить многооскольчатые переломы обеих колонн. В таких ситуациях конгруентность в суставе можно восстанавливать вторично. Очень незначительное число переломов крыши впадины можно лечить консервативно. Большие фрагменты задней стенки ведут к нестабильности положения головки бедра и требуют фиксации. Разрушение более половины задней стенки вертлужной впадины создаёт новые условия для нестабильности [13,14].
Calkins et al. по данным компьютерной томографии выявили, что если интактной остается 34% суставной поверхности задней стенки вертлужной впадины, сустав становится нестабильным. Если сохраняется 55% задней стенки – сустав остается стабильным. Tornetta в эксперименте показал, что относительно стабильные варианты при осевой нагрузке становятся нестабильными.
На косых проекциях через запирательное отверстие хорошо видна степень смещения. Тест на смещение легче проверять при согнутом под углом в 90 градусов в тазобедренном суставе под контролем эОПа.
Все случаи невправившихся переломо-вывихов при консервативном лечении, переломы заднего края с крупным (более 2 см) отломком, интерпозиции отломков в суставе, Т-образные переломы дна вертлужной впадины подлежат оперативному лечению.
Открытая репозиция и внутренняя фиксация является общепринятой тактикой лечения переломов вертлужной впадины со смещением. Однако, не все пациенты являются хорошими кандидатами для этой процедуры. Tile оezda travmatologov-ortopedov Rossii. 2010. P. 38]
11. Zamzam M.M. Unstable pelvic ring injuries. Outcome and timing of surgical treatment by internal fixation / M.M. Zamzan // Saudi Med.J. – 2004. – Vol. 25, N 11. – P. 1670 – 1674.
12. Matta JM, Anderson LM, Epstein HC, et al: Fractures of the acetabulum. A retrospective analysis.// Clin Orthop Relat Res 205:230-40, 1986.
13. Giannoudis PV, Grotz MR, Papakostidis C, Dinopoulos H. Operative treatment of displaced fractures of the acetabulum: a meta-analysis// J Bone Joint Surg [Br] 2005;87:2–9.
14. Matta JM, Mehne DK, Roffi R. Fractures of the acetabulum: early results of a prospective study// Clin Orthop 1986;205:241–50
15. Tile M, Helfet D, Kellam J. Fractures of the pelvis and acetabulum// 3rd ed., Baltimore: Lippincott, wilkins and williams; 2003 .
16. Letounel E, Judet R. Fractures of the acetabulum// 2nd ed., Berlin: Springer Verlag; 1993.
17. J.L. Gary et al. Survivorship of the native hip joint after percutaneous
repair of acetabular fractures in the elderly. // Injury, Int. J. Care Injured 42 (2011) 1144–1151 DOI: 10.1016/j.injury.2010.08.035
18. Mouhsine E, Garofalo R, Borens O, et al. Percutaneous retrograde screwing for stabilisation of acetabular fractures// Injury 2005;36:1330– 6. DOI: 10.1016/j.injury.2004.09.016
19. Starr AJ, Jones AL, Reinert CM, Borer DS. Preliminary results and com-plications following limited open reduction and percutaneous screw fixation of displaced fractures of the acetabulum// Injury 2001;32:45–50.
20. Gay SB, Sistrom C, Wang GJ et al. Percutaneous screw fixation of acetabular fractures with CT guidance: preliminary results of a new technique// AJR Am J Roentgenol 1992;158:819–22. DOI: 10.2214/ ajr.158.4.1546599
21. Routt ML, Simonia PT, Grujic L. The retrograde medullary superior pubic ramus screw for the treatment of anterior pelvic ring disruptions: a new technique// J Orthop Trauma 1995;9:35–44.
22. Attias N, Lindsey RW, Starr AJ et al. The use of a virtual three-dimensional model to evaluate the intraosseous space available for percutaneous screw fixation of acetabular fractures// J Bone Joint Surg [Br] 2005;87:1520–3. DOI: 10.1302/0301-620x.87B11.16614
23. Chen et al. Differences of percutaneous retrograde screw fixation of anterior column acetabular fractures between male and female: A study of 164 virtual three-dimensional models// Injury, Int. J. Care Injured 40 (2009) 1067–1072 DOI: 10.1016/j.injury.2009.01.014
24. Rommens PM. Is there a role for percutaneous pelvic and acetabular reconstruction// Injury 2007;38:463–77 DOI: 10.1016/j.injury.2007.01.025
25. Starr AJ, Reinert CM, Jones AL. Percutaneous fixation of the columns of the acetabulum: a new technique// J Orthop Trauma 1998;12(1):51-8.
26. Mears D.S., Velyvis J.H. Primary total hip arthroplasty after acetabular fracture // J. Bone Jt Surgery. – 2000.– V. 82. – P. 1328.
27. Bellabarba C, Berger RA, Bentley CD, et al. Cementless acetabular reconstruction after acetabular fracture// J Bone Joint Surg Am 2001;83:868–76.
Информация об авторах
Солод Эдуард Иванович – д.м.н., в.н.с. первого отделения НМИЦ ТО им. Н.Н. Приорова. Тел. 89037485782, e-mail: [email protected] г. Москва улица Приорова дом 10, индес 123480
Лазарев Анатолий Федорович – д.м.н., проф. зав. первым отделением НМИЦ ТО им. Приорова. e-mail: [email protected]
Овчаренко Антон Васильевич – руководитель Центра травматологии и ортопедии, БСМП им. Шевченко г. Калуга. e-mail: [email protected]
Information about authors
Solod E.I. – MD, resercher of First Department of National Medical Research Center of Traumatology and Orthopedics, Moscow.
Lazarev A.F., – MD, professor of the Department of Trauma of National Medical Research Center of Traumatology and Orthopedics, Moscow.
Ovcharenko A.V. – Head of Center for Traumatology and Orthopedics, Kaluga.
Финансирование: Исследование не имело спонсорской поддержки.
Funding: The study had no sponsorship.
Конфликт интересов: Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests: The authors declare no conflict of interest.
Для цитирования:
Солод Э.И., Лазарев А.Ф., Овчаренко А.В., ВОЗМОжНОСТИ ЛЕЧЕНИЯ БОЛьНыХ ПРИ ПОВРЕжДЕНИЯХ ТАЗОВОГО КОЛьЦА // Кафедра травматологии и ортопедии. 2021.No3(33). с. 46-52.
Общие проявления перелома
Перелом седалищной кости — это серьезная болезненная травма. Пациент испытывает травматический шок с резким угнетением функций всех систем органов. Болевой шок развивается более, чем у трети пациентов с простым переломом таза. Если травма сочетается с повреждением целостности внутренних органов, шоковое состояние возникает в 100% случаев. Оно проявляется бледностью кожных покровов и слизистых оболочек, появлением холодного пота, снижением артериального давления одновременно с учащением сердцебиения, а также обмороками.
При подозрении на повреждение седалищной кости необходимо уложить пострадавшего в позу лягушки и подложить под ноги валик
Непосредственно в момент травмы или после нее могут проявляться следующие симптомы:
- при повреждении уретры отломками седалищной кости — кровотечение из половых органов;
- нарушение выделения мочи;
- появление обширной болезненной гематомы;
- визуальное изменение строения таза — он становится несимметричным, но пациент не может вернуть его в нормальное положение;
- неспособность опираться на конечности;
- выраженный болевой синдром, который особенно усиливается при попытках шевелить ногой или перенести на нее вес;
- если повреждены стенки кишечника, наблюдаются кишечные кровотечения;
- нарушение баланса нормальной микрофлоры кишечника.
Первый признак того, что перелом произошел со смешением, — это кровотечения. В большинстве случаев пациент после травмы остается в шоковом состоянии и может не чувствовать боль. Переломы таза со смещением и без него требуют срочной госпитализации, при этом не стоит перевозить пострадавшего самостоятельно.
Обсуждение
Анализ клинических данных за 2 года позволяет утверждать, что до появления КТ в рутинной практике обследования пациентов часть переломов таза у пожилых пациентов оставалась невыявленной и лечилась консервативными методами. Во всех случаях при лечении пожилых пациентов необходимы ранняя активизация с целью профилактики гипостатических осложнений, борьба с болевым синдромом и сенильной деменцией. Однако на сегодняшний день после установления правильного диагноза остается открытым вопрос о необходимости фиксации переломов при помощи известных методик внутренней или наружной фиксации. Одной из основных проблем является выбор между рисками оперативного лечения и его преимуществами в виде стабилизации тазового кольца и возможностями ранней активизации. Очевидно, что основным препятствием для ранней активизации у пожилых пациентов является болевой синдром. Кроме того, достаточно сложно оценить интенсивность болевого синдрома у пациентов после различных видов лечения в связи с недостаточной объективностью такого параметра, как боль.
Отечественные авторы сообщают, что малоинвазивная фиксация, активизация и ранняя реабилитация позволяют значительно снизить количество осложнений и смертность [30]. По данным A. Höch и соавт. [11], в 18% случаев в группе оперативного лечения возникали осложнения, однако, несмотря на это, 2-летняя выживаемость составила 82%, тогда как в группе консервативного лечения определялись обнадеживающие результаты (8% осложнений) и разочаровывающая выживаемость — всего 61%. По мнению N. Kanakaris и соавт. [8], в большинстве случаев предпочтение отдается консервативному методу лечения, поскольку основная масса переломов считается механически стабильной и существует ограниченное число техник фиксации в условиях порозной кости и отягощенного соматического статуса пациентов. Кроме того, ситуацию усугубляет недостаточное число квалифицированных хирургов. A. Höch и соавт. [13] выявили, что выбор метода лечения основывается на возрасте пациента вне зависимости от типа перелома: так, оперативное лечение преимущественно осуществляется в группе пациентов до 80 лет, больным старшего возраста проводится консервативная терапия. При переломах типа С в 50% случаев выполнялись оперативные вмешательства, что превышает показатели предыдущих исследований [31].
M. Rollmann и соавт. [17] считают, что переломы типа B при стабильной гемодинамике, возможности ранней активизации и адекватном обезболивании необходимо лечить консервативно, а переломы типа С имеют самый высокий процент смертности и требуют оперативного вмешательства.
Настоящая работа показывает необходимость дальнейшего изучения проблемы с проведением возможных в этическом и организационном плане рандомизированных научных исследований с использованием консервативного и оперативного методов и последующим сравнением результатов.
Первая помощь пострадавшему
Первое, чем можно помочь пострадавшему, — вызвать бригаду скорой помощи. Во время ожидания не стоит пытаться проанализировать травму, проводить тесты или любые другие манипуляции. До приезда врачей рекомендуется находиться в позе лягушки — лечь на спину, согнуть ноги в коленных суставах и развести их в стороны. Так болевые ощущения будут менее выраженными. Для снятия боли и предотвращения отечности можно принять обезболивающее средство, а к поврежденному участку приложить холодный компресс.
Методы диагностики
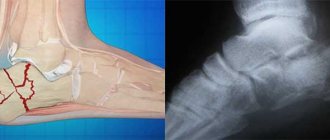
Цель диагностики при переломах таза — установить, какие кости были повреждены и на каком участке. Кроме того, важно определить характер перелома и наличие осложнений. Первое диагностическое исследование — рентгенография. На снимках отчетливо видны все кости и их отломки, а также некоторые внутренние органы.
Для дополнительной диагностики органов мочевыделительной системы используют контрастные вещества. Их вводят в просвет мочеиспускательного канала, а затем делают снимки. Таким образом можно определить целостность мочевыводящих путей. При подозрении на повреждение мочевого пузыря его обследуют методом цистографии.
Лечение
Лечение перелома седалищной кости — это комплекс мер, направленных на восстановление ее целостности. В первую очередь больного необходимо доставить в больницу и при этом постараться не спровоцировать смешения костных отломков. В условиях стационара больной находится в положении лежа на спине, в позе лягушки, а его ноги помещают на невысокий валик.
Консервативное лечение
Безоперационное лечение возможно при неосложненных переломах, если риск осложнений отсутствует. Первое условие терапии всех переломов — обездвиживание поврежденной кости. Для трубчатых костей конечностей удобно использовать гипсовые повязки, но при травмах таза этот вариант отсутствует. Есть несколько вариантов фиксации седалищной кости:
- фиксирующий гамак, который поддерживает поясницу и таз, снимает все нагрузки с него;
- шины Белера — жесткой конструкции, которая предотвращает все движения пациента в области перелома.
Для восстановления целостности костей пострадавший должен провести не менее нескольких месяцев в фиксирующих конструкциях
При условии надежной фиксации костей заживление происходит за 2—3 месяца. Лечение можно продолжать в домашних условиях, но важно соблюдать все рекомендации врачей.
Хирургическое вмешательство
Операция необходима для лечения осложненных переломов с повреждением внутренних органов. В ходе вмешательства хирург останавливает кровотечение, ушивает раны и обрабатывает их дезинфицирующими растворами. Кроме того, хирургическим методом можно восстановить целостность костей — для этого понадобятся металлические пластины.
Медикаменты
Медикаментозная терапия назначается как при консервативном, так и при хирургическом лечении переломов таза. Больному могут быть назначены следующие группы препаратов:
- антибиотики — для уничтожения патогенной микрофлоры и предотвращения ее попадания в рану;
- противовоспалительные и обезболивающие средства;
- препараты кальция и фосфора, витамины;
- хондропротекторы —таблетки или мази, которые стимулируют регенерацию хрящевой и костной ткани.
Курс приема препаратов может продолжаться еще долго после снятия фиксаторов. На этом этапе средства можно использовать в форме мазей или кремов.
Медикаменты
При консервативном лечении или после проведенной ранее операции человеку обязательно назначают лекарственные препараты.
При этом ему назначают:
- антибиотики. Они помогают уничтожить бактериальные клетки, предотвращают проникновение бактерий в место повреждения;
- противовоспалительные, обезболивающие лекарственные препараты;
- медикаменты с кальцием, фосфором, витаминные комплексы;
- хондропротекторы. Их назначают в таблетках, кремах, мазях. Они улучшают процесс регенерации хрящевой, костной ткани.
Помните: медикаментозные средства специалисты рекомендуют принимать до момента снятия фиксирующих устройств.
Реабилитация после переломов
Не менее важный этап — это восстановление после перелома. Кости таза не смогут сразу нести большую нагрузку, поэтому возвращаться к привычной жизни придется постепенно. У врачей есть несколько рекомендаций, как быстро реабилитироваться и прийти в форму после перелома седалищной кости:
- лечебная физкультура — упражнения на развитие прочности и эластичности мышц и связок, они не должны сопровождаться болезненными ощущениями;
- физиотерапия — процедуры для улучшения кровообращения, лимфооттока и регенеративных процессов в клетках, благодаря чему они быстро обновляются;
- массаж — полезен только после устранения острого воспаления и боли;
- диета — в рационе должно присутствовать большое количество продуктов с кальцием и витамином Д (молочная и кисломолочная продукция, сыр, орехи, растительные масла, рыба и другие).
Перелом седалищной кости — это серьезная травма. Даже после восстановления о серьезной спорте и интенсивных физических нагрузках можно забыть. Кости остаются хрупкими и склонными к повреждениям, особенно в пожилом возрасте.
Возможные осложнения
При своевременном лечении переломы таза без смещения поддаются лечению. Однако в сложных случаях, при наличии осколков и смещении отломков могут проявляться опасные последствия перелома:
- недостаточная скорость срастания отломков;
- срастание кости в неправильном положении;
- нарушение чувствительности нижних конечностей;
- укорочение ног;
- контрактура (неподвижность) в тазобедренных составах;
- попадание бактериальной микрофлоры и развитие гнойного воспаления;
- необходимость проведения дополнительных лечебных мероприятий по восстановлению поврежденных внутренних органов.
Перелом таза и седалищной кости — это опасная травма. По сравнению с повреждениями других костей скелета, она случается гораздо реже, но чаще становится причиной опасных последствий. При подозрении на перелом костей таза не рекомендуется даже оказывать первую помощь пострадавшему — так можно спровоцировать смещение костных отломков и травмы внутренних органов. Лечение длительное, и даже после полного восстановления у пациента остается список ограничений.
Сколько заживает перелом таза
Перелом таза относится к серьезным повреждением, от исхода лечения которых зависит дальнейшая судьба человека. Если проводилось неверное лечение или больной не соблюдал предписания медиков, кости могут срастись неправильно и стать причиной постоянных проблем в будущем.
В целом на сращивание костей таза и реабилитацию после травмы может уйти от четырех до шести месяцев, однако при тяжелых травмах на полное восстановление могут понадобиться годы. Несмотря на достижения в области современной травматологии, численность людей с инвалидностью после травм таза остается довольно значительной (примерно 15%). К тому же травмы таза почти всегда перечеркивают карьеру профессиональных спортсменов.
Хотя конкретного срока, в течение которого произойдет полное заживление подобных травм, не существует, имеется ряд факторов, которые учитываются при составлении прогноза.
К ним относится следующее:
- Тип перелома: открытый или закрытый.
- Место локализация повреждения и количество травмированных костей и тканей.
- Уровень снабжения поврежденных костей кровью.
- Возраст пострадавшего: на сращивание костей взрослых людей может уйти шесть месяцев, а у детей — всего один.
- Общее состояния здоровья: уровень минерализации костей, состояние крови и мышечной ткани.
- Наличие отягчающих факторов: вредные привычки, сопутствующие и хронические заболевания, и т. п.