Главная
Лечение
Коленный сустав
Пластика крестообразной связки колена при разрыве
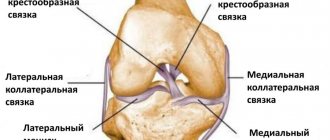
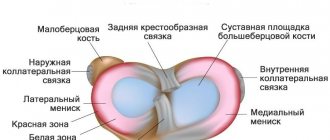
Коленный сустав имеет полость, в которой размещаются прочные коллагеновые волокна, соединяющие и стабилизирующие две кости – большую берцовую и бедренную. Эти волокна называются крестообразными связками и делятся на заднюю и переднюю связки. Они решают важные задачи – препятствуют сдвигу голени внутрь и вперед.
При прыжках, ударах, поворотах туловища при фиксированных конечностях, происходит отрыв от места крепления или разрыв крестообразной связки. Этот вид травмы колена очень распространен. Передняя связка по статистике рвется 15 раз чаще задней. Ежегодно на каждые 100 тыс. человек приходится по 30 таких травм. Обычно им подвержены спортсмены (футболисты, хоккеисты, сноубордисты, лыжники) и танцоры, причем женщины – в 4 раза чаще, чем мужчины. Главная опасность травмы в том, что в 70% случаев она приводит к повреждению других элементов сустава – внутреннего мениска, боковых связок, хрящевых поверхностей.
Степени травмирования связок:
- микроразрыв – разрушается до 10% волокон
- частичный разрыв – повреждается до 50% волокон
- полный разрыв
Типичные симптомы при получении травмы:
- боль
- кровоизлияние, покраснение колена, отек
- дестабилизация голени
- треск в момент разрушения волокон
- боль в колене, усиливающаяся при пальпации
- затрудненность сгибания и разгибания сустава
- припухлость
- дестабилизация голени
Еще одна распространенная травма – растяжение крестообразной связки, возникающее при чрезмерных нагрузках.
Основные симптомы при растяжении связок:
Повреждения задней связки или растяжение передней при отсутствии дестабилизации сустава можно вылечить консервативным путем. При более сложных травмах необходимо хирургическое вмешательство. Вернуть здоровье суставу поможет пластика передней крестообразной связки.
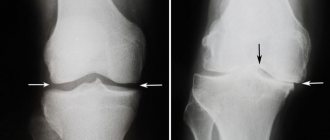
Точно классифицировать тип травмы и назначить лечение может только доктор. В медицинских учреждениях диагностика разрыва крестообразной связки выполняется при осмотре пациента, проведении двигательных тестов, УЗИ, рентгенографии, МРТ. Часто пострадавшие поздно обращаются к врачу, считая травму простым ушибом. Это может привести к усугублению состояния, развитию осложнений. При любых подозрениях на повреждение связок, следует обратиться к доктору.
Пациентов часто интересует, сколько будет стоить диагностика. Это зависит от выбранной разновидности исследований, наличия дополнительных повреждений и сопутствующих заболеваний.
Основные методы лечения при разрыве крестообразной связки колена:
- консервативная терапия при легких травмах;
- хирургическая реконструкция с применением артроскопии — пластика крестообразной связки коленного сустава.
При каких диагнозах операция строго необходима?
При переломе шейки бедра операция необходима чем раньше, тем лучше, так как такая проблема возникает у людей старческого возраста. Если затягивать с операцией, то такие пациенты плохо поддаются реабилитации. При артрозах все зависит от того, как пациент оценивает сам свое состояние, болевой синдром, готов ли он морально оперироваться, не зависимо от того, что рекомендовал врач. Если затягивать с операцией при выраженном артрозе, то страдают остальные суставы и позвоночник, появляется деформация. Чем раньше пациент прооперируется, тем легче и быстрее восстановление.
Какие заболевания колена можно диагностировать с помощью артроскопии
- Воспалительные процессы в колене в острой и хронической форме, в том числе гонартроз.
- Деформирующий артроз.
- Разрыв задней или передней крестообразной связки.
- Травмы и повреждения мениска.
- Обнаружение фрагментов порванного хряща («суставной мыши»).
- Киста Бейкера.
- Перелом костей, образующих коленный сустав.
- Смещение коленной чашечки.
- Отек синовиальной оболочки.
- Дефекты суставного хряща.
- Артрит.
- Наличие внутри подвижного костного соединения выпота (в том числе, при гемартрозе).
Также артроскопию рекомендует, если возникли трудности с постановкой диагноза другими методами. Еще одно показание – дискомфорт и болезненность после эндопротезирования колена или другой операции на коленном суставе.
Артроскопию часто назначают, чтобы определить причину боли в колене
Врачи, выполняющие пластику крестообразной связки:
Самиленко Игорь Григорьевич
Врач травматолог — ортопед, врач высшей категории
Стаж 24 года
Записаться на прием
Марина Виталий Семенович
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 36 лет
Записаться на прием
Есть ли противопоказания
Артроскопия – это малоинвазивное, но, тем не менее, хирургическое вмешательство, которое не проводят при таких условиях:
- при наличии в суставе воспаления с гнойным содержимым;
- при наличии обширной инфицированной открытой раны;
- если суставная щель заросла соединительной тканью высокой плотности, и движения в коленном суставе по этой причине невозможны;
- при тяжелом состоянии пациента.
К артроскопии есть и относительные противопоказания, которые остаются на усмотрение врача. Иногда от процедуры отказываются в случае нарушений герметичности костного соединения, при разрывах связок и суставной капсулы, а также при обильном кровотечении в полости сустава.
Артроскопия имеет абсолютные и относительные противопоказания – решение остается за врачом
Операция на ПКС: виды пластики, принцип выполнения
Все виды пластики в современной медицине выполняются при помощи артроскопии с минимальным травматизмом.
Эксперты выбирают закрытую операцию с общим наркозом или спинальной анестезией. Это позволяет исключить повреждения сосудов, нервов и мягкой ткани, что минимизирует кровопотери в ходе хирургического вмешательства.
Дополнительно удается избежать появления крупных шрамов и рубцов, так как делаются разрезы с диаметром не более 3-5 мм. В разрез вводится артроскоп, который демонстрирует четкое изображение на экране при помощи миниатюрной камеры.
Это позволяет хирургу детализировано видеть обрабатываемую зону и выполнять работу с максимальной точностью.
В каких случаях требуется эндопротезирование?
Однозначными показаниями к протезированию коленного сустава являются последствия таких проблем, как:
- посттравматический артроз;
- ревматоидный полиартрит;
- дегенеративно-дистрофические заболевания;
- патологически сросшиеся кости;
- опухолевые образования, мешающие нормальной работе сустава;
- поврежденный связочный аппарат коленного сустава с выраженными изменениями суставных концов костей.
Нередко проблемы в работе суставов возникают, как следствие артроза, артрита, подагры, частых травм. В этих случаях рекомендация хирурга о проведении эндопротезирования также является объективной.
Аутотрансплантация
Выполняется пересадка части сухожилий пациента, которые хирург берет из области связок и сухожилий надколенника. Срезается тонкий слой, что не вызывает дальнейшего дискомфорта у человека. При выборе данного метода извлекаются травмированные ткани, и проводится замещение здоровыми связками. Края срезанных сухожилий крепятся в отверстиях большой берцовой и бедренной кости, после чего натягиваются и фиксируются биоразлагаемыми материалами. Спустя несколько месяцев все материалы приживаются к костной ткани. Из-за огромной практической базы и высокого процента успешного приживления специалисты в первую очередь отдают предпочтение аутотрансплантации.
Показания для операции
Полное удаление мениска коленного сустава неизбежно, если диагностика показала разрыв большей части тела или раздробленность хрящевой прослойки. К счастью, такое бывает крайне редко. Органосберегающая операция, которая преимущественно и выполняется, заключается в частичном удалении мениска коленного сустава, то есть резекции только нежизнеспособного участка. Что касается консервативной медицины, она задействуется при несущественных надрывах волокон, микротравмах, структурных дегенеративно-дистрофических изменениях, если они не провоцируют ущемления и суставную нестабильность.
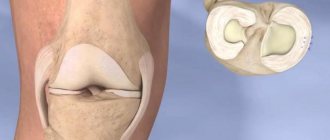
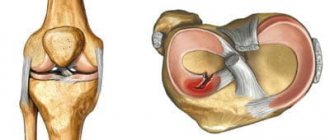
Виды разрывов мениска.
По словам врачей, пациенты не всегда сразу обращаются в больницу, а спустя годы после того, как пережили травму. И то, что ранее казалось обычным ушибом, через время приводит к тяжелым осложнениям. Так как амортизирующая прокладка не располагает достаточной сетью кровеносных сосудов, их практически нет, некоторые разрывы в определенных зонах не могут срастись сами по себе – их следует либо резецировать, либо сшивать. Операция на мениске, а ее разумно делать при свежих травмах, что увеличивает шансы на полноценное восстановление двигательных функций, имеет следующие показания:
- присутствие вертикального разрыва по срединной линии;
- поперечное или продольное нарушение целостности;
- лоскутные (языкообразные) передние разрывы;
- множественные расслоения;
- отрыв фрагмента хряща от основной пластины;
- защемление менисковых хрящей;
- сильно раздробленные структуры;
- наличие кистозных образований.
Удаленный мениск в руках травматолога.
Болтающиеся менисковые части или оторванные хрящевые куски, которые постоянно заклиниваются между сочленяющимися костями, – это настоящая катастрофа для двигательно-опорных функций и здоровья суставных поверхностей. Артроз гарантирован, если своевременно не была проведена операция по удалению мениска коленного сустава, вернее, его патологических фрагментов. А запущенный остеоартроз – прямая дорога к инвалидности. Вот поэтому специалисты не советуют испытывать судьбу, а хотя бы для начала обратиться в травмпункт.
Внимание! В интернет-источниках часто упоминается, что якобы делается замена мениска коленного сустава, заметьте, вскользь и без всяких подробностей. Скудные сведения по поводу вживления донорского материала или имплантата менискового тела говорят просто-напросто о том, что такая методика пока не получила одобрения со стороны экспертов по ортопедии. Ввиду недостаточной базы клинических доказательств эффективности замена мениска, в отличие от эндопротезирования коленного сустава, еще не обрела широкого распространения.
Насколько рискована артроскопия коленного сустава
Операция относится к малорискованным, однако осложнения после такой диагностики артроза все-таки бывают. В их числе – такие:
- повышенное кровотечение, в том числе внутри коленного сустава;
- инфицирование раны после манипуляции;
- трудности с дыханием, спровоцированные анестезией;
- аллергия на анестезию или вводимые в сустав лекарства;
- образование в ноге сгустка крови.
После артроскопии пациенты, которым предстоит лечение остеоартроза, иногда жалуются на жесткость в колене. К сожалению, бывают случаи, когда вследствие неумелого проведения манипуляции повреждаются хрящи, связки, мениски, кровеносные сосуды или нервные окончания в колене. Чтобы избежать этого, проходить процедуру стоит в надежных клиниках.
Артроскопия – ювелирная работа
Как проходит восстановление
Восстановление после этой малоинвазивной процедуры отнимает всего несколько часов. Возвратиться домой можно уже в тот же день, а в некоторых случаях – чуть позже, в течение трех суток. Для снятия боли на колено рекомендуют прикладывать пакет со льдом, который уменьшит опухоль и сократит болезненность. В первый день ногу важно поберечь от нагрузок, обеспечить ей полный покой. Также для снятия отека и болезненности назначают анальгетики, ручной или лимфодренажный массаж, для профилактики тромбоза глубоких вен – антикоагулянты.
Самостоятельно передвигаться без костылей человек может уже на второй день. Швы снимают примерно через две недели. На плановой консультации хирург порекомендует комплекс упражнений. Он поможет укрепить мышцы и восстановить диапазон движений.
Как подготовиться к хирургическому лечению
Назначению операций на суставах предшествует тщательная диагностика. Она позволяет оценить степень поражения тканей и определить тяжесть патологии. В ходе нее врач получает представление об особенностях строения суставной капсулы, которые нужно будет учесть во время манипуляций.
Предшествующая диагностика включает в себя проведение:
- УЗИ. Позволяет установить наличие патологических изменений связочного аппарата и хрящевой ткани, определить объем синовиальной жидкости и экссудата.
- Рентгенографии. Позволяет получить объемное изображение больной области, которое обладает высокой информативностью.
- Компьютерной томографии (КТ). С помощью специального томографа ткани сканируются послойно с малым шагом. КТ позволяет получить более сотни снимков, которые помогают оценить состояние каждого слоя ткани.
- Магнитно-резонансной томографии (МРТ). Подобно КТ, этот метод позволяет сделать послойные изображения сустава с заданным шагом. Но при МРТ пациент не облучается рентгеновскими лучами. Сканирование происходит за счет воздействия на него мощного магнитного поля.
Для повышения информативности аппаратное исследование может проводиться с контрастированием. Так называется процедура введения в вену вещества, которое проникает с кровью во все ткани и повышает четкость и яркость снимков. При КТ пациенту вводятся йодсодержащие контрасты, а при МРТ — препараты на основе гадолиния.
Если вы проживаете в Москве или Московской области, операцию на суставах можете провести в нашем медицинском центре. Цены на услуги зависят от сложности процедуры. Хирурги проводят внутрисуставные пункции 1, 2 и 3 категории. Их назначают при лечении синовита, бурсита, артрита и других ревматологических патологий.
Нужна ли специальная подготовка к артроскопии
На первом приеме у ортопеда вам расскажут, как подготовиться к процедуре. Врач поинтересуется, какие лекарства вы принимаете, и, возможно, внесет в них корректировки.
- В течение нескольких дней или недель до манипуляции рекомендуют отказаться от приема аспирина и ибупрофена.
- В течение 6-12 часов накануне нельзя есть и пить.
- При необходимости вам назначат дополнительные обезболивающие.
Как с помощью артроскопии определяют причину боли в колене? Рассказывает и показывает практикующий хирург-ортопед-травматолог:
Осложнения после удаления мениска
Удаление мениска неполное и тотальное может иметь последствия, как и любое оперативное вмешательство, хоть и вероятность возникновения негативных реакций невелика. По статистике около 90% операций по удалению менисков коленных суставов прогнозируют благополучный результат без постоперационных проблем. Безусловно, при высокой точности манипуляций, соблюдении асептики и антисептики в ходе процедуры и правильном послеоперационном уходе. Но все же, огласим возможные осложнения:
- тромботические образования в прооперированной конечности;
- кровотечение вследствие повреждения кровеносных сосудов;
- травмирование нервного пучка;
- патогенная инфекция внутри сустава или в операционной ране.
Бытует мнение, что распространенным после удаления мениска последствием является артроз. Не спорим, однако важно учитывать и тот момент, что тотальная хирургия, а именно она грозит появлением лет через 15 дегенеративного патогенеза – малоупотребительная тактика, применяемая исключительно в особо сложных случаях, как крайняя мера. Например, если масштабы и тяжесть поражения ну никак не подлежат коррекционной пластике или парциальной резекции мениска коленного сустава, что большая редкость.
Специалисты всегда стараются оставить по максимуму функциональную единицу, понимая, что на ней держится биомеханика костного соединения колена. Поэтому руководствоваться тем, что удаление мениска последствия в виде гонартроза коленного сустава спровоцирует, и не идти к врачу, – это огромная ошибка. Серьезные костно-хрящевые дегенерации, плюс атрофия мышц бедра, тогда точно не заставят себя долго ждать. И даже пущенные на самотек несложные дефекты в коллагеновых структурах хряща, которые в свое время можно было бы полностью вылечить вообще консервативно, сулят аналогичный исход.
Ценная информация! В первую очередь операция спасает мениск, а значит, на колено прекратит действовать патологический источник, препятствующий нормальному взаимодействию суставных костей. Благодаря устранению повреждающего фактора сокращается и вероятность формирования дегенеративно-дистрофического очага в структурах костного соединения.
Восстановление в домашних условиях
Для полного восстановления после операции по замене коленного сустава может потребоваться до 3 месяцев. Большинство людей могут вернуться к нормальной деятельности через 6 недель после операции, но могут быть некоторые боли и отеки в течение до 3 месяцев, а рубцовая ткань и мышцы все еще будут заживать в течение следующих 2 лет. Пациенты, после операции по замене коленного сустава, могут рассчитывать на умеренные физические нагрузки, такие как ходьба, плавание и езда на велосипеде, но они должны избегать экстремальных видов спорта.
Виды восстановления мениска
При повреждениях менисков используют несколько видов артроскопических техник:
- накладывание шва;
- пластика мениска;
- частичная резекция нестабильных фрагментов мениска;
- тотальная менискэктомия (полное удаление).
Шов мениска
Сегодня врачи отдают предпочтение артроскопическому восстановлению мениска, поскольку оно дает лучшие клинические и рентгенологические результаты, чем частичная и полная менискэктомия. Целостность мениска восстанавливают путем наложения шва или с помощью пластики. Такая операция позволяет стабилизировать движения в суставе и добиться равномерного распределения осевой нагрузки на суставные поверхности бедра и голени. А это, в свою очередь, снижает риск последующего развития остеоартроза.
С другой стороны, при тяжелых повреждениях далеко не всегда удается восстановить целостность мениска. Поэтому врачам часто приходится выполнять частичную резекцию или полностью удалять его. Это дает менее благоприятные результаты.
Обзор хирургических методов
Операция мениска коленного сустава, подразумевающая полное/неполное удаление, в ортопедии и травматологии зовется менискэктомией. По способу создания доступа методику классифицируют на 2 вида: открытая и закрытая резекция мениска коленного сустава.
Процедура первого типа подразумевает полостное вскрытие сочленения (длина разреза до 8 см) и совершение манипуляций через полностью открытое операционное поле. С такой устаревшей тактикой практически не работают, потому что она сопряжена значительными интра- и постоперационными рисками. Кроме того, послеоперационное лечение удаленного мениска после открытой радикальной хирургии долгое и очень тяжело переносится пациентами.
Второй вариант основывается на использовании современной миниинвазивной эндоскопической технологии – высокотехнологичной артроскопии. Метод позволяет через 2-3 пункционных прокола (величина 5 мм) продуктивно устранить разрыв мениска, операция при этом отличается надежной безопасностью. Именно на артроскопической процедуре сегодня базируется оказание высокоэффективной и щадящей хирургической помощи людям с разнообразными травмами мениска. Рассмотрим, как артроскопическая менискэктомия проходит.
- Первоначально вводится, конечно, наркоз. Самый распространенный тип анестезиологического обеспечения для такого сеанса – спинальная анестезия. Безусловно, анестетик может быть введен и общего действия. Еще на этапе предоперационной подготовки больного о грамотном подборе наиболее оптимального обезболивающего заботится анестезиолог.
- Дальше хирург вводит в сочленение через миниатюрный доступ тонкую трубку артроскопа, оснащенную видеокамерой, благодаря которой проблемный компонент выводится на экран монитора в многократно увеличенном формате. Затем через такой же небольшой разрез специальными микрохирургическими инструментами удаляется нефункциональный фрагмент или весь мениск. Заметим, что замену менисков коленных суставов донорским материалом или протезом в данном направлении не практикуют.
- Нежизнеспособные ткани извлекаются наружу через выводной канал инструмента. При разрыве менисков операция выручает, если нужно прошить разорванный участок. Для этого, используя проводниковую иглу и специальные плетеные нити из полиэстера, врач накладывает прочный продольный или поперечный шов. В конце всех мероприятий делается санация (промывание) сустава с целью дезинфекции и доскональной очистки полости от мелких сегментов хряща.
Еще один пример травмы мениска с видом через артроскоп.
Малоинвазивная операция – артроскопия мениска – обладает многогранными возможностями. Она используется и для развернутой диагностики различных патологий колена. На сегодняшний день артроскопия является наиболее информативным и стопроцентно достоверным способом определения даже микроскопических изъянов в гиалиновых и менисковых хрящах, связках, костях, мыщелках, бурсах, капсуле и прочих составляющих сочленения.
Во время операции.
Современные медицинские технологии, бесспорно, достигли вершины развития, благодаря чему многие серьезные суставные болезни, требующие оперативного вмешательства, лечатся безопасно, бескровно и относительно безболезненно. Минимальная травматичность делает возможным сократить сроки послеоперационного лечения удаленного мениска и значительно минимизировать вероятность развития осложнений.